Гостра серцево-судинна недостатність: причини та лікування. Серцева недостатність
Ослаблення роботи міокарда призводить до різноманітних розладів ритму скорочень серцевого м'яза.
Гостра серцево- судинна недостатністьможе завдати багато ускладнень здоров'ю людини. Вчасно діагностувати аномалію, що розвивається, означає запобігти зношування пропускних клапанів. Грамотно перша допомога при гострій серцевій недостатності може полегшити роботу кардіологу, збільшивши шанси на позитивний результат лікування.
Причини гострої серцевої недостатності
Причини гострої серцевої недостатності викликають різні патогенні впливи на організм. Стан роботи серцевого м'яза може зазнавати впливу способу життя людини. Можлива схильність до стресів додає факторів ризику.
Режим життя прямо впливає на серце. Оскільки цей орган постійно перебуває у русі. Для серця немає фази спокою, оскільки воно забезпечує циркуляцію крові. Постійний контактіз рідинами організму робить м'язовий орган залежним від якості крові.
Захворювання серця має дві стадії:
- хронічна;
- гостра.
Обидва прояви захворювання можуть мати ряд характерних риста відмінностей. Гостра та хронічна серцева недостатність спричинені однаковими причинами, але по-різному розвиваються. Стадія ураження серцевого м'яза залежить від деяких факторів:
- стан організму;
- схильність до простудних захворювань;
- рівень імунітету;
- добова активність;
- споживання спиртного чи наркотичних засобів;
- перенесені ускладнення після операцій;
- склад крові;
- можлива наявність захворювань крові;
- стресостійкість.
Викликати загострення розладів роботи серця може бути вада серця, або виявилася артеріальна гіпертонія. Будь-яка з цих хвороб спричинена перевантаженнями організму, постійними стресами та споживанням жирної їжі.
Харчування може впливати на виникнення хвороб серця. Оскільки жирна та гостра їжа викликають скупчення холестерину в кровоносних судинах. Стінки вен і артерій стають малоеластичними, за будь-якої зміни ритму на них припадає великий тиск.

гостра серцева недостатність
Гостра серцева недостатність симптоми може мати прояв у вигляді:
- серцевої астми;
- набряклість легень;
- перепочинку;
- порушень сну.
Цього ступеня захворювання піддаються люди у похилому віці. При перебігу хвороби міокардіальні м'язи відчувають постійну набряклість. Людина може прокидатися з почуттям ядухи, є сухий кашель. Пацієнт не може повноцінно вдихнути на повні груди. Стадія може розвиватися із великою швидкістю.
Хронічна серцева недостатність виявляється у:
- здуття шийних вен;
- синюшності покривів;
- тахікардією;
- задишкою;
- набряками;
- збільшенням печінки;
- порушення в роботі цілих систем органів.

Першою ознакою перебігу хвороби є посинення областей з малою інтенсивністю кровообігу:
- пальці кінцівок;
- мочки вух;
- слизових оболонок.
У цьому знижується швидкість руху крові. Що тягне за собою часте серцебиття, Кров не встигає наповнювати серце, і розвиваються додаткові хворобливі ознаки:
- серцеві болі;
- шуми;
- набряклість внутрішніх органів;
- переповнення кров'ю капілярів нирок та печінки.
Ускладнення кожної із стадії без належного лікування здатні призвести до летального результату. Провокатором такого повороту подій переважно стає випадково тахікардія. Гостра серцева недостатність симптоми перед смертю мають такі прояви:
- раптовий біль;
- симптоми задушення;
- прискорене серцебиття;
- здавлені легені;
- втрата свідомості.

Оскільки через аритмічні збої кров погано надходить до легень, виникає кисневе голодування. Незважаючи на рівномірне дихання, це призводить до відчуття ядухи.
Лікування гострої серцевої недостатності
Лікування гострої серцевої недостатності відбувається медикаментозним шляхом, у деяких особливих випадкаххірургічним втручанням. Крім призначеного курсу ліків, пацієнт повинен дотримуватись певного порядку дня. Йому прописується багато годин відпочинку.
Пацієнтам прописується спеціальна дієта. Основний її напрямок має дію на зниження кількості солі в раціоні, а також виведенню зайвих рідин з організму. Вона так само має підкріплювати організм необхідними речовинамивідновлення активності серця.
Важливим моментом для виправлення стану є стресу. У стані збудження виділяються гормони, які мають прямий вплив на серцевий ритм. Зростає навантаження на:
- судини;
- відділи серця;
- клапани.
Якщо пацієнт через обставини не може самостійно впоратися зі своїм психічним станомйому пописують відповідні заспокійливі засоби. Додатково можуть бути призначені процедури, що впливають на зниження нервової напруги, такі як масажі.
Призначаються препарати впливають на:
- стимулюючу дію на серцевий м'яз;
- зниження кількості рідини у легенях.

Препарати ґрунтуються на дії глікозидів. Кількість прийомів та доза розраховуються індивідуально, спираючись на дані загального стану організму. Вводиться суворий режимприйому рідин.
- Панангін.
Ці препарати прописуються в обов'язковому порядку. Оскільки калій дає серцевому м'язу можливість працювати рівномірно. Цей елемент легко вимивається з крові. Потрапляючи у нирки, його виводять сечогінні препарати. Щоб залишити потрібний рівень калію, потрібна відповідна дієта.
Перша медична допомога при гострій серцевій недостатності
Перша медична допомогапри гострій серцевій недостатності виявляється у випадках гострих кризових ситуаціях. Якщо людина втратила контроль над своїм нервовим станом, на особу напади, необхідно зробити:
- постаратися заспокоїти пацієнта;
- подбає про приплив кисню;
- забезпечити тілу людини напівлежачий стан (за допомогою подушок);
- накласти джгути на стегна;
- дати під язик 10-12 крапель нітрогліцерину;
- намагатися тримати його у свідомості;
- за перших ознак зупинки серця зробити штучне дихання;
- масаж серця.

Напівсидяче положення дозволить відтіснити велику кількість рідин до нижніх кінцівок. Це розвантажить серцеві клапани від великої кількостікрові. Накладені джгути перешкоджатимуть різким припливам крові до верхньої частини тіла.
За перших ознак погіршення стану людини необхідно викликати швидку допомогу. Оскільки лише кваліфікований персонал може оцінити причини виникнення посилення стану.
В інших випадках людині потрібний спокій, зняття серцевого спазму краплями Корвалолу або таблеткою валідолу під язик. У жодному разі не можна давати людині лежати вертикально. Завжди підкладається подушка під верхню частинутіла для досягнення невеликого нахилу. Для уникнення гострих ситуацій, потрібна регулярна перевірка кров'яного тискутонометр. Це дозволить вчасно вжити необхідних заходів.
Для нормального функціонування організму в ньому має безперервно відбуватися кровообіг. Кровопостачання органів та систем забезпечується насосною функцією серцевого м'яза, який при кожній систолі виштовхує 70 – 80 мл крові (серцевий викид). Через хвилину у дорослої людини при частоті серцевих скорочень 70 ударів серце перекачує близько 5 л крові (а за добу – понад 7 тонн!).
Анатомо-функціональні особливості серцево-судинної системи
З лівого шлуночка кров потрапляє у артеріальну системувеликого кола кровообігу. Артерії містять 15% всього об'єму циркулюючої крові. По цих судинах кров переноситься до тканин. Термінальні відділиартерій закінчуються артеріолами (судинами опору). Вони виконують функцію розподілу крові у тканинах. Так, підвищення тонусу артеріол (їх спазм) виключає надходження крові до капілярного басейну. Виникає тканинна ішемія, а кров відтікає у венозну систему через артеріо-венозні анастомози. Зниження тонусу артеріол, навпаки, збільшує їх просвіт і посилює кровопостачання тканин.
Природними вазоконстрикторами ( судинозвужувальними речовинами) є:
- адреналін,
- серотонін,
- ангіотензин-2.
При стресах різко збільшується у крові концентрація катехоламінів (адреналіну, норадреналіну). Вони викликають спазм артеріол; виникає феномен централізації кровообігу із зниженням периферичного кровотоку. Судинорозширювальну дію мають "кислі" метаболіти (лактати, піруват, аденілова та інозинова кислоти), брадикінін, ацетилхолін, ряд медикаментів (нейролептики, альфа-адренолітики, периферійні вазодилататори, гангліоблокатори та ін.). Їхня дія викликає феномен децентралізації кровообігу (розкриття просвіту артеріол та перерозподіл крові з центральних судин на периферію, у капілярне русло).
Капіляри— це розгалужена мережа найдрібніших судин організму загальною довжиною 90 100 000 кілометрів. Одномоментно функціонує близько 20-25% капілярів, у яких відбувається перехід кисню та поживних речовинз крові до тканин та виведення з них "відпрацьованих" продуктів метаболізму. Періодично, з інтервалом кілька десятків секунд, розкриваються інші капіляри, куди перерозподіляється кров (ефект вазомоції). Капіляри поміщають 12% усієї циркулюючої крові. Однак при деяких патологічних станах цей обсяг може збільшуватись у кілька разів.
З капілярів відпрацьована кров відтікає до венозної системи. Відня відіграють роль резервуара крові, оскільки містять основну її масу (70%). Вони, на відміну від артерій, здатні змінювати свій обсяг, впливаючи на надходження крові до серця.
Найважливішим гемодинамічним показником венозної системиє центральний венозний тиск (ЦВД). Це тиск, який чинить кров на стінки порожнистих вен та правого передсердя. Він являється інтегральним показникомоб'єму циркулюючої крові, судинного тонусута насосної функції серця. ЦВД вимірюють флеботонометром. У нормі він становить 60-120 мм водяного стовпа.
Центральний венозний тиск знижується при:
- крововтратах;
- надмірної втрати води (гіпогідратації);
- зниженні тонусу артеріол та вен.
При цьому зменшується обсяг крові, що припливає до серця, і, відповідно, і знижується серцевий викид. За негативних показників ЦВД виникає небезпека зупинки кровообігу. Підвищується венозний тиск при:
У хворих виникає порушення кровообігу коронарних судинах(який здійснюється лише під час діастоли та має переривчастий характер) та знижується серцевий викид. Під час систоли не вся кров виштовхується в аорту, а частково залишається у лівому шлуночку. Тому при діастолі в ньому зростає тиск, що призводить до застою крові та у лівому передсерді. Правий шлуночок, який зберігає свою функцію, продовжує нагнітати кров у легеневі судини, які не здатні вмістити такий її обсяг. Зростає гідростатичний тиск у судинах малого кола кровообігу; рідка частина крові переходить у тканину легень.
У хворих відзначається ядуха (спочатку при фізичному навантаженні, а потім – у стані спокою). Надалі напади ядухи супроводжуються кашлем із виділенням мокротиння. рожевого кольору. Цей стан називається серцевою астмою. При подальше підвищеннягідростатичного тиску в капілярах малого кола кровообігу (понад 150-200 мм рт.ст.) рідка частина крові проникає у просвіт альвеол. Виникає набряк легень.
Розрізняють інтерстиціальний та альвеолярний набряк легень.
При інтерстиціальному набряку із застійних судин малого кола виділяється серозна рідина, що інфільтрує всі тканини легень, у тому числі перибронхіальні та периваскулярні простори.
При альвеолярному набряку в просвіт альвеол проникає як плазма, а й еритроцити, лейкоцити, тромбоцити. При диханні рідина поєднується з повітрям; утворюється велика кількість піни, яка порушує процеси надходження кисню до крові. До циркуляторної гіпоксії (внаслідок серцевої недостатності) приєднується гіпоксична гіпоксія(Внаслідок порушення надходження кисню).
Стан хворого різко погіршується. Він займає вимушене (сидяче) становище. Наростає задишка (30-35 дихань за хв.), що нерідко перетворюється на задуху. Виникає. Свідомість затьмарена, спостерігається психомоторне збудження (внаслідок гіпоксії ЦНС). Дихання клекотливе, із виділенням піни рожевого кольору. У легенях вислуховуються множинні різнокаліберні вологі хрипи, які чути з відривом (симптом " киплячого самовару " ).
Розрізняють дві форми набряку легень:з підвищеним артеріальним тиском ( гіпертонічна хвороба, недостатність аортальних клапанів, при ураженнях структур та судин головного мозку) та з нормальним або зниженим артеріальним тиском (при обширному інфаркті міокарда, гострому міокардиті, тяжкій мітральній або аортальній вазі серця, тяжкій пневмонії).
Невідкладні заходи
- Надати хворому напівсидяче становище з опущеними ногами (ортопное)
- Забезпечити інгаляцію зволоженого кисню через носовий катетер. Цей катетер змащують гліцерином та вводять через носовий хід на глибину 10-12 см (відстань від крила носа до вушної раковини), фіксуючи пластиром до шкіри. Заборонено застосовувати вазелін, який за наявності кисню може спалахнути!
- Слід зазначити, що при подачі кисню 6-7 л/хв. його концентрація в порожнині носогірля становитиме 35-40%. При поверхневому введенні катетера (часта помилка) вміст кисню в дихальній суміші зменшується, а підсихання слизової носа викликає неприємні відчуттяу хворих.
- Накласти хворому руки та ноги венозні джгути (для зменшення припливу крові до серця). За таких заходів у його кінцівках депонується до 1-1,5 л крові.
- Оцінити стан серцевої діяльності та діурезу. Медична сестра, не чекаючи на вказівку лікаря, повинна приєднати хворому кардіомонітор, виміряти артеріальний тиск і частоту пульсу, здійснити катетеризацію сечового міхура.
- Катетеризувати вену. Всю медикаментозну та, особливо, інфузійну терапію слід проводити під контролем центрального венозного тиску.
- Застосувати піногасники. Для цього використовують розчин антифомсилан або етилового спирту(40-96°), через який пропускають кисень.
Медикаментозна терапія
Призначають серцеві глікозиди, які покращують скорочувальну здатність міокарда:
- розчин (0,05%);
- розчин корглікону (0,06%);
- розчин дигоксину (0,025%).
Для поліпшення коронарного кровотоку хворому дають нітрогліцерин: по таблетці (0,0005 г) під язик з інтервалом 10-20 хв. Розчин морфіну (1% – 1 мл) зменшує збудливість дихального центру, задишку, діє заспокійливо, знижує тиск у малому колі кровообігу Іноді доцільно ввести таламонал (1-2 мл 0,005% розчину фентанілу та 1-2 мл 0,25% розчину дроперидолу), який, крім того, має і судинорозширювальну дію.
За наявності високого артеріального тиску (сист. АТ > 150 мм рт.ст.) застосовують гангліоблокатори:
- (1 мл 5% розчину, розчинивши в 100-150 мл ізотонічного розчинунатрію хлориду, вводять крапельно);
- арфонад (250 мг, розчиняють та вводять аналогічно) під контролем артеріального тиску, не допускаючи його зниження більше третини.
Ці препарати зменшують приплив крові до правої половини серця.
Осмотичні діуретики (манітол, сечовина) протипоказані, оскільки вони викликають збільшення об'єму циркулюючої крові, що погіршує роботу серця.
У термінальному стані хворого з гострою серцевою недостатністю слід заінтубувати та проводити штучну вентиляціюлегень з високим вмістом кисню в дихальній суміші та позитивним тиском на видиху (близько 5 см рт. ст.).
Гостра правошлуночкова недостатність- нездатність правого шлуночка перекачати кров з великого кола кровообігу в малий внаслідок його слабкості або перешкоди для струму крові. Вона виникає при емболіях легеневої артерії, інфаркті міокарда правого шлуночка, надмірної інфузійно-трансфузійної терапії (особливо при переливаннях цитратної крові) у хворих з серцевою недостатністю, при захворюваннях легень ( , емфізема, пневмосклероз), внаслідок чого зростає навантаження на правий шлуночок.
У хворих спостерігають виражений акроціаноз, тахікардію, ядуху, здуття та пульсацію підшкірних вен, особливо на шиї. Виникають набряки на нижніх кінцівках. Печінка збільшується, утворюється асцит. Різко підвищується центральний венозний тиск (досягає показників 200-250 мм рт. ст.), який, проте, не супроводжується набряком легень.
Інтенсивна терапія – патогенетична. При необхідності проведення інфузійної терапіїслід обмежити обсяг та швидкість переливань. При переливанні крові, консервованої розчином цитрату, для запобігання гіпокальціємії слід на кожні 500 мл консервованої крові вводити 10 мл 10% розчину кальцію глюконату.
За наявності бронхоспазму - вводити бронхолітики. Зайву рідинуз організму видаляють, застосовуючи сечогінні (р-н). Метаболічний ацидоз коригують 4% розчином гідрокарбонату натрію (крапельно під контролем КОС). При тромбоемболії легеневої артерії застосовують антикоагулянти ( р-р фраксіпаринупо 0,6 мг п/к.; розчин гепаринупо 5000 МО кожні 4 години.), фібринолітики (фібринолізин, урокіназа, стрептодеказу, кабікіназ і т.д. згідно інструкції).
Шок
Шок - це патологічний станорганізму, що виникає при впливі на нього надмірних подразників і що виявляється порушенням системного кровообігу, мікроциркуляції та метаболічних процесів у клітинах.
Шок виникає за відповіді організму на агресію мобілізацією власних захисних сил. Універсальною реакцією-відповіддю на стрес є стимуляція симпатичної нервової системи та гіпоталамус – надниркових залоз з вивільненням у кров великої кількості катехоламінів та інших вазоактивних речовин. Ці медіатори збуджують рецептори периферичних судин, викликаючи їхнє звуження, одночасно сприяючи розширенню судин життєзабезпечення.
Виникає централізація кровообігу: доцільно, з позицій організму, обмеження перфузії шкіри, органів. черевної порожнининирок для забезпечення нормального кровопостачання таких життєво важливих органівта систем як центральна нервова система, Міокард, легені. Однак вплив шокогенних факторів (біль, гіповолемія, пошкодження тканин та органів, накопичення в крові токсичних метаболітів), блокада мікроциркуляції внаслідок судинного спазму та мікротромбозу та тривала ішемія тканин веде до гіпоксичного ураження та загибелі клітин внутрішніх органів. Розвивається синдром поліорганної недостатності.
Колапс
Колапс - це гостра судинна недостатність. Він виникає тоді, коли в організмі у відповідь на надсильні роздратування не встигає або не може ввімкнутися компенсаторний механізмстимуляції симпатико-адреналової системи У цих випадках виникає невідповідність між ОЦК та обсягом судинного русла. Кров відтікає в судини мікроциркуляції (децентралізація кровообігу), зменшуються обсяг його надходження до серця, серцевий викид та артеріальний тиск. Гіпоперфузія мозку та міокарда викликають втрату свідомості та становлять безпосередню загрозу життю постраждалого.
Дані визначення певною мірою умовні, оскільки тривалий перебіг колапсу може завершитися шоковою реакцією; у свою чергу, шок може виявлятися переважанням гострої судинної недостатності та швидкоплинної смерті.
Виходячи з провідних факторів патогенезу, розрізняють наступні видишоку (за П. Маріно, 1998):
- Гіповолемічний (зниження ОЦК);
- Кардіогенний (серцева недостатність);
- Вазогенний (судинна недостатність);
- Змішаний.
Клінічна класифікація шоку:
Травматичний;
Геморагічний;
Гіпогідратаційний;
Опіковий;
Інфекційно-токсичний;
Анафілактичний;
Кардіогенний;
Екзотоксичний.
Дата публікації статті: 18.12.2016
Дата поновлення статті: 18.12.2018
З цієї статті ви дізнаєтеся: що таке гостра серцева недостатність, які бувають її види, найбільше часті причинивиникнення. Симптоми, спеціальне лікування, як надати допомогу хворому в домашніх умовах
Гострою серцевою недостатністю називається патологічний стан, що раптово виник і загрожує життю, при якому серце повністю нездатне перекачувати кров. На відміну від хронічної серцевої недостатності, яка може протікати «млявий» і по кілька років - при гострій формі симптоми з'являються різко і утримуються протягом декількох хвилин або годин.
Цей синдром є найважчим ускладненням усіх хвороб серця, несе безпосередню загрозу життю та у 45–60% закінчується смертю хворих. Його відносять до невідкладним станам, що потребує екстреної медичної допомоги.
Стан хворих із будь-якими формами гострої серцевої недостатності критичний – вони вимушено перебувають у лежачому чи сидячому положенні, задихаються у стані спокою. Тому лікування має бути консервативним (медикаменти, правильне положення тіла, кисень) у режимі невідкладних заходів, спрямованих на порятунок життя.
Лікувальним процесом займаються лікарі двох спеціальностей: кардіолог чи терапевт із обов'язковою участю реаніматолога. Хворі з гострою серцевою недостатністю госпіталізуються до реанімаційного відділення.
Суть патології, її види
За перекачування крові в організмі відповідальні шлуночки серця. Усього їх два:
- Лівий – більш потужний, приймає кров з легенів, забезпечує просування судин всього тіла, забезпечуючи їх багатою киснем кров'ю (велике коло кровообігу – кінцівки, внутрішні органи, головний мозок).
- Правий – приймає кров із вен всього тіла, перекачує по малому колу (тільки з судин легень), де відбувається всмоктування кисню.

Якщо будь-який із шлуночків серця раптово не зможе виконувати свою насосну функцію – виникає тяжке порушення кровообігу у відповідному судинному колі.
Залежно від того, який шлуночок більше уражений, гостра серцева недостатність може бути:
- Лівошлуночкова – відбувається застій крові в легенях, а всі інші тканини переживають кисневе голодування.
- Правошлуночковий – застій крові у всіх тканинах, недостатнє надходження крові у легені.
- Поєднаною або бівентрикулярною – коли уражені обидва шлуночки.
У 70-75% первинно порушується функція лівого шлуночка, у 25-30% правого. Поєднана бівентрикулярна недостатність серця може бути в тому випадку, якщо лікування не дає ефекту. Її виникнення говорить про повну неспроможність міокарда і 90–95% закінчується смертю.
Причини виникнення
Загальні причини виникнення гострої лівошлуночкової серцевої недостатності
Дві групи причин:
- Кардіальні (серцеві) – захворювання серця, що призводять до критичного порушенняструктури та функції міокарда (серцевого м'яза) – у 93–97% випадків.
- Позакардіальні – тяжкі захворюваннята ураження внутрішніх органів, які призводять до вторинного ураження міокарда.
| 1. Кардіальні причини | 2. Позакардіальні причини |
|---|---|
| Інфаркт міокарда (омертвіння) | Печінково-ниркова недостатність |
| Міокардит (запалення міокарда) | Зловживання алкоголем |
| Гострі порушення серцевого ритму (мерехтіння фібриляція, екстрасистолія) | Отруєння токсичними речовинамита медикаментами |
| Тяжкий гіпертонічний криз | Злоякісні пухлини із метастазами |
| Вроджені та набуті вади серця та клапанного апарату | Тяжка або тривало існуюча анемія |
| Прогресування та повна декомпенсація хронічної серцевої недостатності | Захворювання щитовидної залози(тиреотоксикоз, гіпотиреоз), надниркових залоз (недостатність, феохромоцитома) |
| Кардіоміопатія будь-якого виду | Сепсис та важкі інфекції |
| Травми серця (поранення, струс) | Об'ємний інсульт головного мозку |
| Післяродова кардіопатія | Тяжкі операції, травми, опіки |
 Кардіоміопатія – одна з причин гострої лівошлуночкової серцевої недостатності
Кардіоміопатія – одна з причин гострої лівошлуночкової серцевої недостатності Причини виникнення правошлуночкової серцевої недостатності
Гостра серцева недостатність правого шлуночка відрізняється від лівошлуночкової з причин та механізмів розвитку. Найчастіше це можуть бути:
- (Великих гілок) - закупорка судин легень тромбами;
- масивний інфаркт правого шлуночка або міжшлуночкової перегородки;
- переповнення (тампонаду) перикарда кров'ю внаслідок травми;
- травма грудної клітки, що супроводжується пошкодженням легень, скупченням повітря та крові в плевральних порожнинах(Клапанний пневмоторакс, гемоторакс);
- плеврит та перикардит (запалення перикарду та плеври, що супроводжується накопиченням великої кількості рідини);
- масивне одностороннє або двостороннє запаленнялегень (пневмонія);
- важкий перебіг бронхіальної астмита астматичний статус.
Теоретично, загальною причиноювиникнення гострої недостатностіяк правого, так і лівого шлуночків серця можуть бути будь-які з кардіальних та позакардіальних факторів. Але на практиці спостерігається така закономірність, що всі хвороби серця та інші патологічні стани протікають із переважним ураженням міокарда саме лівого шлуночка. Тому вони ускладнюються гострою лівошлуночковою серцевою недостатністю.
Правий шлуночок стає неспроможним переважно (у 90–95%) через гострої патологіїз боку легеневої тканини. Внаслідок її стрімких перебудов міокард не може подолати підвищений опір, що чиниться легеневими судинамиу момент викиду крові.
Ступені серцевої недостатності
Розподіл гострої серцевої недостатності на рівні тяжкості визначається вираженістю симптомів. Чим важче прояви, тим вищий ступінь.
Симптоми
У 80–90% випадків клінічна картинагострої серцевої недостатності завжди розвивається дуже швидко і раптово (протягом кількох хвилин) і може тривати до кількох годин. У решті 10–20% випадків прояви наростають поступово. Симптоми залежать від:
- причини виникнення;
- ступеня порушень кровообігу;
- локалізації ураженого шлуночка (правий чи лівий).

Недостатність лівого шлуночка
Основні симптоми та прояви гострої лівошлуночкової серцевої недостатності з урахуванням значущих факторів описані в таблиці:
| Ступінь тяжкості | Симптоми, що характеризують ступінь тяжкості |
|---|---|
| Серцева астма | Раптова задишка, задуха, почуття нестачі повітря |
| Занепокоєння, тривога, почуття страху | |
| Часте дихання (понад 22–25/хв), поверхневе | |
| Вимушене сидяче становище, неможливість лежати | |
| Синюшність пальців рук, ніг, кінчика носа та вух | |
| Блідість шкіри та обличчя, липкий холодний піт | |
| Зниження артеріального тиску (до 100/60 мм рт. ст) | |
| Набряк легенів | Тяжка задишка і задуха, часте дихання(більше 25/хв.) |
| Хрипи клекотливого характеру, які чути на відстані | |
| Сухий кашель з періодичним виділенням пінистого мокротиння | |
| Повна неможливість дихання у положенні лежачи | |
| Слабкий частий пульс(більше 110 уд), глухість серцевих тонів | |
| Численні вологі хрипи при вислуховуванні легень | |
| Інші симптоми, характерні для серцевої астми | |
| Кардіогенний шок | Затьмарення свідомості (загальмованість) або відсутність |
| Зниження артеріального тиску менше ніж 90/60 мм рт.ст. | |
| Виражена блідість шкіри з мармурово-синюшним відтінком | |
| Відсутність сечі | |
| Всі інші симптоми набряку легень та серцевої астми |
 Симптоми недостатності лівого шлуночка
Симптоми недостатності лівого шлуночка Процес розвитку симптомів:
- Серцева недостатність лівошлуночкового типу починається із симптомів застою крові в малому колі та ураження легень (задишка).
- У міру підвищення тиску в судинах кров починає просочувати легеневу тканину, внаслідок чого вона набрякає і дихання стає взагалі неможливим.
- Якщо ці зміни не ліквідувати, вони призводять до збіднення крові киснем, що ще більше посилює стан серця.
- Останнім етапом стає порушення роботи головного мозку та всіх внутрішніх органів, припинення скорочувальної діяльностіміокарда, критичне зниження артеріального тиску Все це за собою спричиняє смерть.
Правошлуночкова недостатність
Якщо неспроможним стає правий шлуночок серця, виникають симптоми застою крові у найбільших венах організму – верхній та нижній порожнистих венах. Цей стан називають гострим легеневим серцем. Його прояви:
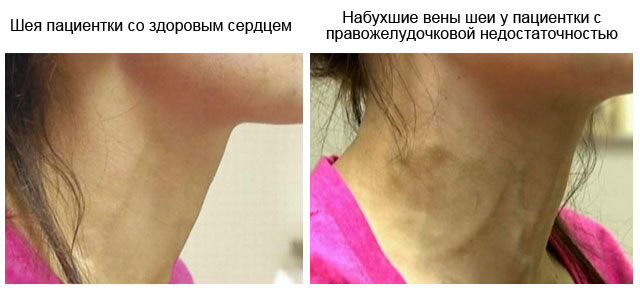
Обов'язкові методи діагностики
Усім хворим із ознаками гострої серцевої недостатності потрібна додаткова діагностика:
- ЕКГ (електрокардіографія);
- рентгенографія грудної клітки;
- пульсоксиметрія (вимір напруги кисню в крові);
- загальний аналіз крові;
- ВІДЛУННЯ-кардіографія (УЗД серця);
- інші методи для уточнення причин гострої серцевої недостатності: аналіз крові на тропоніни, коагулограма, біохімічне дослідження.
 Методи діагностики гострої серцевої недостатності
Методи діагностики гострої серцевої недостатності Методи та етапи лікування
Оскільки гостра серцева недостатність є гострим станом, то лікувальні заходина його усунення повинні виявлятися в екстреному порядку. Дорога практично кожна хвилина. Як тільки запідозрена ця проблема, треба починати надавати допомогу.
Заходи першої допомоги у домашніх умовах
- Викличте швидку допомогу за телефоном 103!
- Забезпечте хворому потрібне положення тіла: напівсидячи, ноги та руки опущені вниз, обов'язково щоб була опора під спину та голову. Опущені кінцівки утримуватимуть у собі кров, що знизить навантаження на серце, а напівсидяче положення тулуба зменшить задишку.
- Створіть умови для вільного доступу свіжого повітрядо хворого – звільніть грудну клітину та шию від одягу та інших предметів, відкрийте кватирку, вікно чи двері у приміщенні.
- При появі симптомів набряку легень рекомендується накласти помірно джгути, що здавлюють, на нижні і верхні кінцівки(На рівні плечей та стегон);
- Нехай хворий разом з повітрям, що вдихається, вдихає пари етилового спирту або міцного алкогольного напою(Горілка). Змочіть ними ватку і покладіть біля носа. Спирт є гарним піногасником і перешкоджає прогресу набряку легень.
- Визначте пульс, частоту дихання та тиск. Якщо вони відсутні, це говорить про клінічної смерті. Починайте реанімаційні заходи: натискання на нижню третину грудини (масаж серця) близько 100 р/хв, штучне дихання. Перед їх виконанням покладіть хворого на спину на твердій поверхні, закиньте голову, очистіть ротову порожнинувід слизу та сторонніх предметів(Протези, блювотні маси і т. д.).


Медикаментозне лікування
Вилікувати гостру серцеву недостатність можна лише шляхом комплексної медикаментозної терапії. Вона містить в собі:
1. Знеболення та зняття страху
Для цього внутрішньом'язово вводяться препарати:
- Анальгін або Кетанов у поєднанні з Димедрол;
- Наркотичні аналгетики - Морфін (переважно), Промедол, Омнопон (за відсутності Морфіну).

2. Стимуляція серцевої діяльності
- Дофамін – збільшує силу та частоту серцевих скорочень (розганяє серце), підвищує артеріальний тиск. Вводиться у вигляді внутрішньовенної крапельниці у високих дозах при низькому тиску, низьких дозахпри нормальному або підвищеному тискуу поєднанні з набряком легень.
- Мезатон, Норадреналін – переважно підвищують артеріальний тиск, стимулюють міокард з мінімальним впливомна частоту скорочень. Найбільш доцільно внутрішньовенні уколиабо крапельниці при кардіогенному шоці.
- (Дігоксин, Строфантин) – збільшують силу серцевих скорочень, уповільнюючи їхню частоту. Чи не впливають на артеріальний тиск. Протипоказані при інфаркті міокарда.

3. Зменшення венозного повернення крові до серця, розвантаження шлуночків
- Нітрати – препарати Нітрогліцерин, Ізокет, Нітро-мік. Можна давати хворому як у вигляді таблеток під язик кожні 5-10 хвилин або вводити внутрішньовенно (ставити крапельницю) під контролем тиску.
- Бета-блокатори (препарати Метопролол, Анаприлін) – таблетка під язик.
- Сечогінні засоби (препарати Фуросемід, Лазікс, Тріфас). Найкраще вводити внутрішньовенно у високих дозах.

4. Інші заходи та препарати
- Постійні інгаляції зволоженого кисню із парами етанолу.
- Внутрішньовенне введення глюкокортикоїдних гормонів (препарати Преднізолону, Дексаметазону, Гідрокортизону).
- Препарати, що розширюють бронхи – Еуфілін.
- Специфічні медикаменти на лікування основних захворювань (тромбоемболія легеневої артерії, інфаркт міокарда, аритмія) – антикоагулянти (Гепарин), (Аміодарон, Аритміл, Верапаміл, Лідокаїн).

Якщо причина серцевої недостатності обумовлена травмами, пораненнями серця та грудної клітки, патологічним скупченням рідини в плеврі або перикарда на фоні запалення, хворі потребують термінового оперативне лікування- Пункції або постановки дренажу у відповідну порожнину для відкачування випоту (крові, гною).
Вихід та прогноз
Гостра серцева недостатність характеризується невтішними загальними статистичними даними – близько 50–60% хворих помирають. Результат залежить від причини виникнення, ступеня виразності та своєчасності лікування цього ускладнення. При правильному лікуванніпрогнози такі:
- Якщо причина чи масивна тромбоемболія легеневої артерії – летальність перевищує 90%.
- Початкові симптоми у 90% успішно вирішуються на фоні медикаментозного лікування.
- Успішність лікування проявів гострої серцевої недостатності – 60–70%.
- Стадія набряку легень дозволяється 50%.
- Кардіогенний шок у 80-90% закінчується смертю.
Незважаючи на сумну статистику, у жодному разі не опускайте руки.Життя одне, і за нього треба боротися. Тим більше, що старання винагороджуються!
Гостра серцево-судинна недостатність - це такий патологічний стан, який характеризується невідповідністю між метаболічною потребою організму в кисні та субстратах окислення, з одного боку, та можливістю їх доставки кров'ю, з іншого. Розвивається вона при багатьох захворюваннях та інтоксикаціях хімічними агентами, насамперед кардіотропними отрутами.
Наявний дефіцит кисню та субстратів окислення в тканинах призводить до гальмування процесів утворення багатих на енергію фосфорних сполук, вкрай необхідних для синтезу білків та ферментів, функціонування калій-натрієвого насоса, виконання специфічних функцій клітин, органів та систем, організму в цілому. При гострої інтоксикаціїхімічними агентами можуть виникати порушення кровообігу у вигляді зупинки серця, гострої серцевої (лівошлуночкової-вої, правошлуночкової, тотальної) або судинної недостатності. Вона може бути наслідком токсичної дії ксенобіотиків на міокард, механізми регуляції життєво важливих функційчи розвивається через тривалу гіпоксію.
На початку інтоксикації може різко порушуватися метаболізм у міокарді, виникає енергодинамічна серцева недостатність, виснажуються резерви компенсації; його розвивається гемодинамі-чна гостра серцева недостатність. Зокрема, хімічна поразка лівого шлуночка призводить до розвитку серцевої астми або набряку легень, правої – до застою у великому колі кровообігу. Найчастіше зустрічається тотальна серцева недостатність.
Клініка серцевої недостатності
Провідними проявами гострої серцевої недостатності є:
- -Різка слабкість, адинамія, знижений м'язовий тонус;
- -значні зміни гемодинамічних показників, зокрема тахікардія (до 150-200 уд/хв) або брадикардія, аритмія, слабкий ниткоподібний пульс, глухі тони серця, різке зниженняАТ, на ЕКГ - подовження інтервалу QT з відносним зменшенням часу механічного скорочення, групові шлуночкові екстрасистоли, передсердно-шлуночкові блокади 2-3 ступенів;
- -ознаки вторинної недостатності(ціаноз, прискорене дихання, участь в акті дихання міжреберних м'язів);
- -набухання вен шиї, розширення венозної сіткина грудях;
- -набряки кінцівок, одутлість обличчя;
- блювання, метеоризм, парез кишечника, диспепсичні розлади, збільшення печінки.
Зупинка серця може наступити в систолі, діастолі або на фоні фібриляції шлуночків, особливо при гострому отруєннісерцевими глікозидами, хініном, новокаїнамідом. Виявляється вона зникненням пульсу на великих артеріях (променевої, сонної, стегнової), зупинкою дихання, втратою свідомості та судомами, мідріазом, шкіра бліда, синюшна, мармурова, попелясто-сіра.
Лівошлуночкова недостатність
Лівошлуночкова недостатність - це такий патологічний стан серця, при якому насосна функція лівого шлуночка знижується до такого рівня, коли значною мірою не забезпечується кровопостачання організму. Вона проявляється синдромами серцевої астми та набряку легень. Серцева астма характеризується раптовою появоюрізкої задишки (частота дихання зростає до 30-50 дихань на 1 хв), залученням податливих ділянок грудної клітки, роздуванням чи напругою крил носа.
Шкіра стає блідою, вона вкрита липким потом. Виникають ціаноз губ та обличчя, затяжний кашель. У легенях прослуховуються поодинокі сухі хрипи. Тахікардія виражена, пульс частий, напружений, аритмічний, знижений діурез.
Як фінал серцевої астми розвивається набряк легень. У його патогенезі провідне значення має швидка ексудація рідкої частини крові в інтерстиціальну тканину, потім у просвіт альвеол, внаслідок раптового підвищення гідростатичного тиску в капілярах малого кола кровообігу, порушення проникності судинної стінкита змін колоїдно-осмотичного тиску плазми.
Альвеолярний набряк легенів обумовлений проникненням серозної рідиниу альвеоли, бронхіоли, бронхи. Характерні виражена задишка з клекотливим диханням, яке чути на відстані, біле або рожеве пінисте мокротиння, що виділяється ротом і носом. У легенях вислуховуються множинні вологі середньо-і великопухирчасті хрипи.
Пульс частий, слабкого наповнення, артеріальний тиск знижений, тони серця ослаблені, часто не вислуховуються через шумне дихання.
Правошлуночкова недостатність
Правошлуночкова недостатність проявляється застоєм у великому колі кровообігу, внаслідок чого виникають задишка, блідість та ціаноз, набухають вени шиї, розширюється межа серця вправо, збільшуються розміри печінки. Характерні також тахікардія, ритм «галоп», олігурія, набряки ніг, зниження артеріального тиску, зменшення ударного та хвилинного обсягівсерця. Розвиваються гіпоксія, тяжкі метаболічні порушення, ацидоз.
Гостра судинна недостатність
При гострому отруєнні деякими ксенобіотиками може розвинутись гостра судинна недостатність (непритомність, колапс). Вона виникає через невідповідність ОЦК та ємністю судинного русла. Непритомність - це легка формасудинної недостатності, розвивається раптово та характеризується погіршенням самопочуття, наростаючою слабкістю, вегетативно-судинними розладами, зниженням м'язового тонусута короткочасним порушенням свідомості.
Розширення периферичних судин при непритомності призводить до зниження артеріального тиску та зменшення ОЦК, внаслідок чого погіршується кровопостачання внутрішніх органів, особливо головного мозку.
Колапс - один з тяжких проявів гострої судинної недостатності. Характеризується значним зменшенням тонусу кровоносних судин, ознаками гіпоксії головного мозку та пригніченням життєво важливих функцій організму Зниження тонусу артеріол та вен настає через вплив інфекційних, токсичних, фізичних чи алергічних факторів безпосередньо на судини та (або) регуляторні центри головного мозку.
Це призводить до патологічного збільшення ємності судинного русла, зменшення ОЦК, депонування крові у низці судинних ділянок. Зменшується венозний приплив до серця, як і серцевий викид, знижується артеріальний тиск, розвиваються циркуляторна гіпоксія, метаболічний ацидоз, гіперкоагуляція, зростає проникність судин
Серце не справляється з насосною функцією, а отже, не може забезпечити нормальний кровообігта постачання органів киснем. При цьому кровотік уповільнений, внутрішньосерцевий тиск підвищений. Найчастіші причини такого стану – це кардіологічні захворювання.
Серцево-судинна недостатність - це найпоширеніше ускладнення багатьох захворювань серця, які ведуть до погіршення його роботи. Як правило, прогресує СН вкрай повільно та розвивається у кілька стадій. Щоб виконувати свою роботу, серце починає збільшуватися у розмірах та потовщуватись. Однак, це підтримує кровотік недовго, і поступово кисневий обмін та харчування серцевого м'яза порушуються, через перенапруження відбуваються зміни в тканинах, які призводять до розладів у роботі серця. Якщо СН розвивається за лічені хвилини, години чи дні, то мова йдепро гостру форму, в інших випадках – це хронічна форма.
Причини
Середньо-судинна недостатність не є самостійним захворюванням. Причини виникнення – такі захворювання:
- артеріальна гіпертензія;
- інфаркт міокарда;
- ішемічна хвороба серця;
- вади клапанів;
- захворювання міокарда.
Серцева недостатність розвивається неоднаково при різних хворобах. Так, при інфаркті міокарда це відбувається протягом кількох днів чи тижнів. При гіпертонії процес триває роками, як з'являться перші ознаки СН.
Симптоми
Серцева недостатність може мати виражені симптоми, але іноді протікає без будь-яких проявів. При цьому тяжкість захворювання та кількість симптомів ніяк не пов'язані. Тобто при значному ослабленні м'язів серця хворий може нічого не відчувати, тоді як при незначному ураженні спостерігається багато скарг.
При серцевій недостатності зміни відбуваються у всьому організмі. Симптоматика залежить від того, яка половина серця, права чи ліва, уражена. При лівошлуночковій недостатності переповнене мале коло кровообігу та серце, і кров частково переходить у легені. В результаті частішає дихання, з'являється кашель, шкіра стає блідою або з синюшним відтінком. При правошлуночковій недостатності переповнюються периферичні вени, і кров пропотіває у тканині, утворюючи набряки. До найбільш характерних симптомів СН належать:
Набряки нижніх кінцівок– один із основних симптомів серцевої недостатності, що з'являється внаслідок порушення кровообігу в нирках.
- Задишка. Це основна ознака СН, яка виникає навіть при незначних навантаженнях, а з прогресуванням хвороби – і в спокійному стані.
- Слабкість та швидка стомлюваність. Ці ознаки пов'язані з недостатнім кровопостачанням важливих системта органів. Так, якщо мозок відчуває нестачу крові, з'являється сплутаність свідомості, запаморочення, помутніння в очах. Хворі скаржаться на нестачу сил, їм важко виконувати фізичну роботу, яку виконували раніше легко. Під час роботи паузи відпочинку зростають.
- Набряки. З'являються внаслідок недостатнього кровопостачання нирок. Спочатку вони з'являються в області гомілок та стоп. Обидві ноги набрякають рівномірно, зазвичай надвечір, вранці набряки пропадають. Поступово вони стають щільнішими, вранці повністю не зникають, поширюються на стегна та область живота. Збільшується вага, частішають нічні сечовипускання, здувається живіт, пропадає апетит, з'являється нудота.
- Почастішання серцебиття. Щоб забезпечити організм кров'ю, серце починає битися частіше, частішає пульс, серцевий ритм порушується.
- Кашель. З'являється після фізичної роботи. Хворі зазвичай не пов'язують його із захворюваннями серця, а списують, наприклад, на хронічний бронхіт.
- Синюшність носогубних складок та нігтів. Посинення цих областей відбувається навіть за плюсової температури.
Серцеву недостатність у дітей з вродженими вадамисерця можна визначити за такими проявами:
- ціаноз (посинення губ, нігтів, шкіри);
- порушення апетиту;
- прискорене дихання;
- інфекційні захворювання легень;
- повільна надбавка у вазі;
- низька фізична активність.
Лікування серцевої недостатності
При серцевій недостатності потрібно обов'язкове лікування. Необхідно перебувати під наглядом лікаря та виконувати всі рекомендації. Хворому слід змінити спосіб життя, дотримуватись дієти, приймати лікарські препарати. Якщо терапевтичні методине допомагають та хвороба прогресує, показано хірургічне лікування.
Дієта
При СН необхідно дотримуватись дієти з низьким вмістом солі. Харчування має бути спрямоване зниження маси тіла, якщо є надлишок. Як відомо, зайва вагадає значне навантаження на серце. Їжа повинна містити мінімум цукру, жиру та холестерину. Слід включати до раціону продукти багаті калієм.
Спосіб життя
Важливо дотримуватися режиму праці та відпочинку, відмовитися від куріння. Потрібно уникати перевтоми та роботи, пов'язаної з великими фізичними навантаженнями. Високі навантаження та шкідливі звички- Часті причини погіршення загального стану при СН.
Хворим із серцевою недостатністю показано регулярну лікувальну гімнастику, яка уповільнює прогресування СН, покращує загальний станзгладжує симптоматику.
Слід уникати респіраторних інфекційнаприклад, таких як грип, ГРВІ, пневмонії та інших.
Пацієнт повинен виконувати всі розпорядження лікаря. Лікування лікарськими препаратамимає проводитися під контролем лікаря і не може бути перервано без консультації з ним.

Гостра серцево-судинна недостатність потребує негайної допомогита лікування у стаціонарі
Медикаментозне лікування
При СН потрібно дотримуватися режиму прийому медикаментів. Зазвичай призначають лікування наступними препаратами:
- БАР – блокатори ангіотензинових рецепторів.
- АКФ – інгібітори ангіотензин-конвертуючого ферменту.
- Діуретики.
- Бета-блокатори.
- Антагоністи альдостерону.
- Судинорозширюючі препарати.
- Калій, магній.
- Блокатори кальцієвих каналів
- Засоби підтримки насосної роботи серцевого м'яза.
Хірургічні методи
Оперативне лікування показане за неефективності медикаментозної терапії. Воно спрямоване на покращення роботи серця та запобігання його подальшому пошкодженню.
Шунтування. Один з найпоширеніших методів лікування СН, при якому кровообіг направляють в обхід блокованої судини.
Операція на клапанах. При серцевій недостатності клапани деформуються і кров починає текти у зворотному напрямку. У цьому випадку потрібна операція щодо їх заміни або відновлення.
Операція Дора. Таке лікування може бути показане після інфаркту лівого шлуночка. У цьому випадку на серці залишається шрам, а довкола нього стоншується і розтягується при кожному скороченні серця, в результаті утворюється аневризму. Під час хірургічного втручаннявидаляють аневризму або мертву ділянку тканини.
При тяжкій серцевій недостатності, коли інші методи лікування виявляються марними, може знадобитися пересадка серця.
Коли викликати лікаря?
Серцева недостатність може бути небезпечною та призвести до смерті. Тому потрібно знати, у яких випадках необхідно викликати лікаря, не чекаючи планового прийому. Це слід зробити при виявленні незвичайних симптомів, серед яких:
- Незрозуміле та швидке збільшення ваги.
- Посилення задишки, особливо в ранковий час.
- Збільшення набряків на ногах та в області живота.
- Стомлюваність сильніша, ніж зазвичай.
- Пульс понад 100 ударів.
- Посилення кашлю.
- Підвищена сонливість чи безсоння.
- Порушення ритму серця.
- Утруднене дихання.
- Сплутаність свідомості.
- Почуття занепокоєння.
- Рідкісне сечовипускання.
Також важливо знати, коли потрібно викликати швидку допомогу, щоб надати першу допомогу. Це потрібно зробити, якщо:
- у хворого сильний більабо дискомфорт у грудях, задишка, підвищене потовиділення, слабкість, нудота;
- пульс доходить до 150 ударів за хвилину;
- різкий головний біль;
- слабкість чи нерухомість кінцівок;
- втрата свідомості.
Прогноз
Прогноз залежить від того, наскільки виражені симптоми та наскільки уражений серцевий м'яз, а також від правильності обраного лікування та дотримання пацієнтом усіх запропонованих лікарем схем.
