Реанімаційні заходи. Open Library - відкрита бібліотека навчальної інформації
Єдиний шлях врятувати хворого, який перебуває у термінальному стані (у тому числі й у стані клінічної смерті) – проведення реанімаційних заходів.
Реанімація – це безпосередньо процес пожвавлення організму під час проведення спеціальних реанімаційних заходів (Неговський В.А., 1975). В даний час у більшості країн прийнято термін серцево-легенева реанімація (СЛР, СРR), або серцево-легенева та церебральна реанімація.
У 2000 р. відбулася перша Всесвітня наукова конференціяз серцево-легеневої реанімації та надання невідкладної серцево-судинної допомоги, на якій вперше були вироблені єдині міжнародні керівні принципи (Guidelines) у галузі …
пожвавлення організму (Guidelines 2000 for CPR and ECC).
1. Basic Life Support – основні реанімаційні заходи (базова СЛР), які можуть проводитинепрофесійні рятувальники, а також повинніпроводити медичних працівників.
2. Advanced Cardiovascular Life Support – спеціалізовані реанімаційні заходи (спеціалізована СЛР), які повинен виконуватинавчений та оснащений відповідним обладнанням та медикаментами медперсонал (служба швидкої медичної допомоги, лікарі відділень реанімації та інтенсивної терапії
· Базова СЛР -це забезпечення прохідності дихальних шляхів(Airway), проведення штучного дихання(Breathing) та непрямого масажу серця (Circulation) (прийоми АВС).
· Спеціалізована СЛРпередбачає послідовне виконання тих самих прийомів, проте з використанням реанімаційного обладнання, медикаментів, що робить її більш ефективною.
Виживання постраждалих, які у термінальному стані – «ланцюг виживання», складається з таких ланок:
1. Раннє розпізнавання зупинки кровообігу (дихання) та виклик швидкої медичної допомоги чи реанімаційної бригади щодо спеціалізованої СЛР.
2. Раннє проведенняосновний СЛР.
3. Раннє проведення електричної дефібриляції.
4. Раннє проведення спеціалізованої СЛР.
Послідовність основних реанімаційних заходів:
1. Констатація відсутності свідомості у постраждалого(за допомогою словесного поводження, легкого поплескування по щоках, гальмування хворого).
2. Відновлення та забезпечення прохідності дихальних шляхів:
Становище хворого.Він повинен знаходитись у положенні лежачи на спині на твердій, плоскій поверхні.
Становище рятувальника.Він повинен розташуватися стосовно постраждалого таким чином, щоб він міг проводити і штучне дихання, і непрямий масажсерця. Зазвичай це становище праворуч від хворого.
Відновлення прохідності дихальних шляхів. Внаслідок низького м'язового тонусуу потерпілого непритомний найчастішою причиною обструкції гортані є западання мови. Так як мова анатомічно пов'язаний з нижньою щелепою, то висування останньої вперед призводить до усунення язика від задньої стінки глотки і відкриття дихальних шляхів. У разі відсутності даних про травму голови або шиї використовується прийом «закидання голови – висування нижньої щелепи». Для цього однією рукою, розташованою в області чола постраждалого, закидається голова останнього, одночасно другою рукою піднімається підборіддя постраждалого (висувається нижня щелепа), що завершує цей прийом. Необхідно відкрити рот постраждалого для полегшення його спонтанного дихання і приготуватися до дихання - "від рота до рота". Цей прийом (потрійний прийом Пітера Сафара) є методом вибору при відновленні прохідності дихальних шляхів у постраждалих без підозри на травму шийного відділухребта.
Прийом «тільки висування нижньої щелепи» є найбезпечнішою початковою дією при підозрі на травму шийного відділу хребта.
Якщо після проведених заходів відновлюється спонтанне дихання та є ознаки кровообігу (пульс, нормальне дихання, кашель чи рухи) хворому треба надати відновного положення (recovery position). Зазвичай це положення хворого на правому боці зі злегка зігнутою в колінному суглобілівою ногою та витягнутою правою. Це становище дозволяє уникнути повторного заходження мови і загалом полегшує дихання хворого.
3. Оцінка ефективності дихання потерпілого. Таку оцінку можна дати, розташувавши вухо біля рота та носа потерпілого, одночасно спостерігаючи за екскурсією його грудної клітки, слухаючи і відчуваючи рух повітря, що видихається. Проводити оцінку дихання слід швидко, трохи більше 10 секунд!
У тому випадку, якщо потерпілий не дихає, чи його дихання не адекватне, чи немає впевненості в ефективності дихання потерпілого, необхідно розпочати проведення штучного дихання.
Штучне дихання
Дихання «від рота до рота». Цей типштучного дихання є швидким ефективним шляхом доставки кисню та заміни дихання потерпілого: приблизно 16-17% кисню надходить потерпілому, при цьому парціальний тиск 2 в альвеолярному повітрі може досягати 80 мм.рт.ст.
Недоліки методудихання «від рота до рота»:
1. Реальна небезпека інфікування людини, яка проводить дихальну реанімацію.
2. Психологічний аспектпроведення такого дихання.
Уникнути цих недоліків можна за допомогою спеціальних пристроїв. До них відносяться різні найпростіші одноразового використання лицьові маски з клапаном односпрямованого (нереверсивного типу) потоку повітря («Ключ життя» та ін.), S – образний повітропровід, ротоносова маска з лицьовим обтуратором, стравохідно-трахеальний обтуратор та ін.
Ефективне використання ларингеальної маски. Дана маска-повітропровід дозволяє досить надійно роз'єднувати дихальні шляхи від горлянки та стравоходу, проводити штучне дихання, а також здійснювати туалет трахеобронхіального дерева.
Після проведення прийомів, що забезпечують відновлення прохідності дихальних шляхів, рятівник двома пальцями руки, що фіксує голову в закинутому стані, повинен закрити носові ходи, зробити глибокий вдих, охопити своїми губами рота постраждалого і виконати повільний (не менше 2 сек.) видих у похилому стані. Частота таких дихальних циклів 10-12 за хвилину (1 цикл кожні 4-5 сек.).
Метод дихання «від рота до носа» менш кращий, оскільки є ще більш трудомістким і менш ефективним через підвищений опір на вдиху через носові ходи.
При обструкції верхніх дихальних шляхів твердим стороннім тілом і неможливості витягти його пальцями або затискачем показано екстрену конікотомію.
4. Оцінка кровообігу.Всесвітня конференція 2000 року не рекомендує непрофесійним рятувальникам визначення пульсу на сонних артеріях для встановлення у постраждалих зупинки серця у процесі СЛР. Вони повинні бути навчені оцінці кровообігу за непрямим ознакам(Дихання, кашель, рухи потерпілого) у відповідь на штучне дихання. Професійні рятувальники повинні продовжувати орієнтуватися на каротидний пульс (витрачаючи не більше 10-15 сек.) разом із іншими ознаками (дихання, кашель, руху).
Непрямий масаж серця
І в експерименті, і в клініці показано, що під час непрямого масажу серця діють два механізми: грудний насос та механізм безпосередньої компресії серця.
Дослідження останніх років показали, що для підтримки більше високого рівнямозкового та коронарного кровообігу частота компресії грудної клітки має бути приблизно 100 за 1 хвилину. Рекомендується під час проведення СЛР дотримуватися співвідношення компресії/дихання як 30:2 незалежно від кількості рятувальників до того часу, поки постраждалий інтубований. Якщо дихальні шляхи захищені трубкою інтубації з манжетою, компресії грудної клітини можуть бути постійними і незалежними від дихальних циклів у співвідношенні 5:1.
refac.ru
Порядок дій
Американською асоціацією серця по СЛР був розроблений алгоритм дій, які реанімаційні заходи має виконати, повертаючи людину до життя. Основні положення включають:
- Виявлення зупинки серця.
- Виклик швидкої допомоги.
- Надання першої допомоги (проведення СЛР, дефібриляція, інтенсивна терапія, терапія зупинки серця).
До 2011 року при проведенні СЛР людина повинна була керуватися принципом ABCDЕ, зараз вона змінена і більш ефективним вважається принцип CABED. Для того щоб ефект від проведення процедури був позитивним, потрібно дотримуватись етапності і приступати до відновлення життя негайно.
Алгоритм проведення СЛР, ефективний до 2011 року:
- А (Airway) – прохідність повітря. Людина, яка здійснює реанімацію, оглядає рота хворого, а якщо є блювотні маси, сторонні тіла - видаляє їх, щоб забезпечити доступ до легень. Після цього потрібно скористатися прийомом Сафара: голову відкинути назад, висунути нижню щелепу і відкрити рот.
- (Breathing) - дихання. Не рекомендується здійснювати ШВЛ рот-в-рот, оскільки цей метод може бути небезпечним. Людина, яка надає реанімаційні заходи, проводить вентиляцію легень із використанням дихального мішка.
- З (Circulation) – циркуляція крові. Якщо правильно провести масаж серця, то мозок насититься киснем. Масаж проводиться шляхом стискання грудної клітки. Щоб процедура була ефективною, потрібно не перериватись при вдиху більш ніж на 10 секунд.
- D (Drugs) – прийом ліків. Допомога полягає у введенні адреналіну внутрішньовенно за допомогою катетера.
- Дефібриляція проводиться у перші три хвилини від реєстрації клінічної смерті. Одним із етапів є дефібриляція шлуночків. Взагалі автоматичні зовнішні дефібрилятори повинні розташовуватися в місцях скупчення людей, щоб хворому могла допомогти навіть людина, яка не має медичної освіти.
- Е (Еlectrocardiogram) - проведення електрокардіограми та огляду головного мозку, спинного мозку, таза та грудної клітки. Це необхідний захід, тому що не всі травми вдається помітити відразу.
Але більш актуальним є алгоритм із наступною черговістю:
- насичення мозку киснем;
- забезпечення прохідності повітря до легень;
- відновлення дихання;
- реанімаційні заходи;
- ліки.
Ці методи відрізняються лише послідовністю дій.
Комплекс заходів
Щоб урятувати життя пацієнта, необхідно швидко приймати рішення та чітко знати, як вивести людину з клінічної смерті.
Основи серцево-легеневої реанімації включають таку допомогу, як перикардіальний удар. Цей прийом, необхідний при зупинці кровообігу, є актуальним, якщо пройшло не більше 10 секунд з моменту смерті, і поряд немає дефібрилятора. Протипоказаннями до цього заходу можна назвати вік до 8 років і масу тіла менше 15 кілограм. Методика виконання цієї процедури нескладна при правильному підходідо неї:
- Укласти хворого.
- Середній та вказівний пальцізафіксувати на мечоподібному відростку.
- Стиснути кулак і рубом завдати удару по грудині, вище розташованих пальців.
- Під час удару лікоть розташувати паралельно тулубу потерпілого.
- Якщо на артерії не з'являється пульс, потрібно приступати до не прямому масажусерця.
Масаж серця можна проводити лише на рівній та твердій поверхні. Весь акцент дій буде спрямований на область грудної клітки, яку потрібно буде масажувати долонями з достатньою силою. При виконанні процедури варто дотримуватись правил:
- Чи не згинати руки в ліктях.
- Покласти руки перпендикулярно до грудей хворого.
- Лінія плечей людини, яка надає першу допомогу, має бути паралельна грудині постраждалого.
- Руки при проведенні масажу можна зімкнути в замок, покласти навхрест або розташувати один на одному.
- При виборі методу хрест-навхрест пальці не повинні торкатися грудини, їх, навпаки, потрібно підняти.
- Проводити компресію дорослому потрібно так, щоб грудна клітка зміщувалась вниз не менше ніж на 5 см.
- Під час маніпуляцій не відривати руки від грудини.
Припиняти маніпуляції можна кілька секунд, щоб наситити легкі киснем. Усі рухи мають виконуватися з рівною силою. Частота компресій не може бути меншою за 100 за хвилину. Робити процедуру рекомендується плавно, подібно до маятника, використовуючи тяжкість верхньої частини тіла. Рухи варто виконувати різко та часто, зміщувати руки на грудині неприпустимо.
Від віку хворого залежить і метод проведення процедури:
- новонародженим масаж проводиться одним пальцем;
- немовлятам масаж потрібно проводити двома пальцями;
- дітям старше двох років масаж проводиться долонею.
До ознак ефективності процедури можна віднести:
- реакцію зіниці світ;
- пульс на сонній артерії;
- порозовілі шкіру.
Штучна вентиляціялегенів може проводитись двома методами:
- рот у рот;
- рот у ніс.
Вибравши перший метод, потрібно керуватися наступною інструкцією:
- Ніс та рот пацієнта звільняється від вмісту.
- Голова закидається, щоб між підборіддям і шиєю вийшов тупий кут.
- Глибоко вдихнути, затиснувши носа.
- Губами обхопити губи хворого та зробити видих.
- Звільнити ніс.
- Витримувати інтервал між вдихами трохи більше 5 секунд.
Роблячи вдихи паралельно з масажем, потрібно використовувати маски або хусточки як для хворого, так і для людини, яка надає реанімаційну допомогу. Важливо при проведенні процедури зафіксувати голову, тому що при сильному закиданні може відбутися роздмухування шлунка. Ефективність процедури оцінюється за амплітудою рухів грудної клітки.
Якщо проводити ШВЛ і непрямий масаж серця припадає наодинці, то кількість маніпуляції має відповідно становити 2:15. Ну а якщо є партнер, то 1:5.
Прямий масаж серця проводиться тільки при зупинці серця, цей метод можуть застосовувати лікарі. Він набагато ефективніший за ті, що були описані вище.
Етапи процедури:
- Лікар розкриває грудну клітку.
- Однією чи двома рукам здавлює серце.
- Кров починає проходити судинами.
Метод дефібриляції широко використовується завдяки своїй ефективності. Для його проведення потрібен апарат, що тимчасово подає струм. Показаннями до проведення цієї процедури можна назвати період, коли кровообіг зупиняється на кшталт фібриляції шлуночків. При зупинці серця такий метод буде неефективним. Сама дефібриляція викликає зупинку серця, після якої орган починає нормально працювати.
Сьогодні актуальними є автоматичні дефібрилятори, які обладнані голосовими командами. Такі прилади необхідно встановлювати у місцях скупчення людей. Принцип їх роботи простий:
- Накласти на груди одноразові електроди.
- Натиснути на кнопку.
- Провести дефібриляцію.
- Проводити такі процедури до приїзду медиків.
- До надання допомоги постраждалого прилад працюватиме як спостереження.
Ускладнення
Серцево-легенева реанімація може бути неправильно проведена, тоді без ускладнень не вдасться обійтись. Тому якщо ви не маєте уявлення про те, як вивести людину з цього стану, краще нічого не робити до приїзду швидкої допомоги.
До ускладнень можна віднести:
- Перелом ребер чи грудини. Травма може бути одиничною чи множинною.
- Гематоми у грудях.
- Ушкодження внутрішніх органів.
- Інфікування.
- Пневмотораксу.
- Аспірація вмісту шлунка у легені.
- Гемоторакс.
- Жирова емболія.
Ці та інші ускладнення можуть бути спричинені різними причинами, в тому числі:
- глибокими вдихами при штучному диханні;
- виконанням штучного дихання без приладів (хустка, маски, ганчірочки, бинта);
- неритмічна частота вдихів та видихів;
- неправильне становище голови пацієнта;
- сильне натискання на грудину.
Щоб не допустити ускладнень при проведенні СЛР, потрібно дотримуватися алгоритму дій і виконувати кожен рух правильно.
Протипоказання щодо
Основи серцево-легеневої реанімації - це насамперед виведення хворого з клінічної смерті та повернення його до життя. Варто зазначити, що такий метод не передбачений для затягування смерті хворого, і якщо не видно прогнозу одужання та повернення людини до життя, то серцево-легенева реанімація не проводиться. Наприклад, якщо клінічна смерть стала завершальним етапом хронічної хвороби чи природних процесів старіння організму, ця процедура буде неефективною.
Протипоказаннями до проведення СЛР можна назвати такі стани:
- онкологічні патології;
- хронічне захворювання;
- всі ознаки безперспективності життя;
- ушкодження тіла, які несумісні із життям;
- Біологічна смерть людини.
Біологічна смерть може виявитися не раніше, ніж за годину після зупинки серця. При такому стані спостерігаються такі симптоми:
- Трупне задублення починається з щелеп і поступово поширюється по всьому тілу.
- Висихання рогівки (зміна райдужної оболонки, потемніння зіниці).
- Поява трупних плям. Перші плями можуть з'явитися унизу шиї. Якщо людина померла лежачи на животі, то плями з'являються спереду, а якщо на спині, то навпаки, ззаду.
- Охолодження тіла людини. За одну годину тіло стає холоднішим на 1 градус, у холодних приміщеннях це відбувається швидше.
- Синдром котячої зіниці.
Серцево-легенева реанімація – це обов'язкова процедура, яку необхідно проводити людям, які перебувають у комі. Проводити її можуть не лише медики, а й звичайні люди, заздалегідь навчившись навичок виконання. Саме правильний алгоритм дій – запорука успіху проведеної процедури.
asosudy.ru
Діагностика клінічної смерті
Для клінічної смерті (раптової зупинки серця) характерні такі ознаки:
Втрата свідомості;
Відсутність пульсу на центральних артеріях;
Зупинка дихання;
Відсутність тонів серця;
Розширення зіниць;
Зміна кольору шкірних покривів.
Проте слід зазначити, що для констатації клінічної смерті та початку реанімаційних заходів достатньо перших трьох ознак: відсутність свідомості, пульсу на центральних артеріях та дихання. Після постановки діагнозу якнайшвидше слід розпочинати заходи базової серцево- легеневої реанімаціїі за можливості викликати бригаду професіоналів-реаніматологів.
Базова серцево-легенева реанімація
Базова серцево-легенева реанімація - перший етап надання допомоги, від своєчасності початку якої залежить ймовірність успіху. Проводять на місці виявлення пацієнта першою особою, яка володіє її навичками. Основні етапи базової серцево-легеневої реанімації сформулював ще 60-х роках ХХ століття П. Сафар.
А - Airway- Забезпечення вільної прохідності дихальних шляхів.
В - breathing- ШВЛ.
З - circulation- Непрямий масаж серця.
Перед початком здійснення цих етапів необхідно укласти хворого на жорстку поверхню і надати йому положення на спині з піднятими ногами для збільшення припливу крові до серця (кут підйому 30-45 ° С).
Забезпечення вільної прохідності дихальних шляхів
Для забезпечення вільної прохідності дихальних шляхів проводять такі заходи:
1. За наявності в ротової порожнинизгустків крові, слини, сторонніх тілблювотних мас слід механічно очистити її (голова при цьому повернена на бік для профілактики аспірації).
2. Основний спосіб відновлення прохідності дихальних шляхів (при западанні язика та ін.) - так званий потрійний прийом П. Сафара (рис. 8-9): розгинання голови, висування вперед нижньої щелепи, відкривання рота. При цьому слід уникати розгинання голови за підозри на травму шийного відділу хребта.
3. Після виконання зазначених заходів роблять пробний вдих на кшталт «рот у рот».
Штучна вентиляція легенів
ШВЛ починають відразу після відновлення прохідності верхніх дихальних шляхів, здійснюють за типом "з рота в рот" і "з рота в ніс" (рис. 8-10). Перший спосіб краще, реанімуючий робить глибокий вдих, охоплює своїми губами рота постраждалого і виробляє видих. При цьому пальцями слід затискати носа потерпілого. У дітей застосовують дихання в рот та в ніс одночасно. Істотно полегшує процедуру використання повітроводів.
Загальні правила ШВЛ
1. Об'єм вдування повинен бути близько 1 л, частота приблизно 12 разів на хв. У повітрі, що вдується, міститься 15-17% кисню і 2- 4% СО 2 , чого цілком достатньо, враховуючи і повітря мертвого простору, близький за складом до атмосферного.
2. Видих повинен тривати не менше 1,5-2 с. Збільшення тривалості видиху підвищує його ефективність. Крім того, зменшується можливість розширення шлунка, що може призвести до регургітації та аспірації.
3. Під час ШВЛ слід постійно контролювати прохідність дихальних шляхів.
4. Для профілактики інфекційних ускладнень у реанімуючого можна використовувати серветку, хустку та ін.
5. Головний критерій ефективності ШВЛ: розширення грудної клітки при вдуванні повітря та її спад при пасивному видиху. Здуття епігастральній ділянцісвідчить про роздування шлунка. У цьому випадку слід перевірити прохідність дихальних шляхів або змінити положення голови.
6. Подібна ШВЛ вкрай стомлива для реанімуючого, тому якомога раніше доцільно перейти на ШВЛ з використанням найпростіших апаратів типу «Амбу», що також підвищує ефективність ШВЛ.

Рис. 8-9. Потрійний прийом П. Сафара: а - заходження мови; б - розгинання голови; в - висування нижньої щелепи; г - відкривання рота

Рис. 8-10. Види штучного дихання: а - рот у рот; б - рот у ніс; в - в рот і в ніс одночасно; г - за допомогою повітроводу; д - положення повітроводу та його види
Непрямий (закритий) масаж серця
Непрямий масаж серця також відносять до базової серцево-легеневої реанімації та проводять паралельно з ШВЛ. Компресія грудної клітки призводить до відновлення кровообігу внаслідок таких механізмів.
1. Серцевий насос: здавлювання серця між грудиною та хребтом завдяки наявності клапанів призводить до механічного видавлювання крові у потрібному напрямку.
2. Грудний насос: компресія призводить до видавлювання крові з легень та надходження її до серця, що значно сприяє відновленню кровотоку.
Вибір точки для компресії грудної клітки
Тиск на грудну клітину слід проводити за середньої лініїна межі нижньої та середньої третини грудини. Зазвичай, просуваючи IV палець по середній лінії живота вгору, реаніматор намацує мечоподібний відросток грудини, прикладає до IV пальця II і III, знаходячи таким чином точку компресії (рис. 8-11).

Рис. 8-11. Вибір точки компресії та методика непрямого масажу: а — точка компресії; б - положення рук; в - техніка масажу
Прекардіальний удар
При раптовій зупинці серця ефективним методомможе бути прекардіальний удар. Кулаком з висоти 20 см двічі роблять удар по грудній клітці у точці компресії. За відсутності ефекту приступають до закритого масажу серця.
Техніка закритого масажу серця
Постраждалий лежить на жорсткій підставі (для запобігання можливості зміщення всього тіла під дією рук, що реанімує) з піднятими нижніми кінцівками (збільшення венозного повернення). Реанімуючий розташовується збоку (праворуч або ліворуч), кладе одну долоню на іншу і здійснює натискання на грудну клітину випрямленими в ліктях руками, торкаючись постраждалого в точці компресії тільки проксимальною частиною долоні, що знаходиться знизу. Це посилює ефект тиску та перешкоджає пошкодженню ребер (див. мал. 8-11).
Інтенсивність та частота компресій.Під дією рук реаніматора грудина повинна зміщуватися на 4-5 см, частота компресій - 80-100 за хв, тривалість тиску і паузи приблизно рівні між собою.
Активна "компресія-декомпресія".Активну «компресію-декомпресію» грудної клітки для проведення реанімаційних заходів почали використовувати з 1993 р., але вона ще не знайшла широкого застосування. Її здійснюють за допомогою апарату «Кардіопамп», забезпеченого спеціальною присоскою та забезпечує активну штучну систолу та активну діастолу серця, сприяючи і ШВЛ.
Прямий (відкритий) масаж серця
До прямого масажу серця при реанімаційних заходах вдаються рідко.
Показання
Зупинка серця при внутрішньогрудних або внутрішньочеревних (трансдіафрагмальний масаж) операціях.
Травма грудної клітки з підозрою на внутрішньогрудну кровотечу та ушкодження легень.
Підозра на тампонаду серця, напружений пневмоторакс, емболію легеневої артерії.
Травма або деформація грудної клітки, що заважає виконанню закритого масажу.
Неефективність закритого масажу протягом кількох хвилин (відносне показання: застосовують у молодих постраждалих, за так званої «невиправданої смерті» є мірою розпачу).
Техніка.Виробляють торакотомію в четвертому міжребер'ї зліва. Руку вводять у грудну порожнину, чотири пальці підводять під нижню поверхню серця, а I палець розташовують на його передній поверхні та виробляють ритмічне стиск серця. При операціях усередині грудної порожнини, коли остання широко розкрита, масаж здійснюють двома руками.
Поєднання ШВЛ та масажу серця
Порядок поєднання ШВЛ та масажу серця залежить від того, скільки людей надають допомогу потерпілому.
Реанімуючий один
Реанімуючий виробляє 2 вдихи, після чого - 15 компресій грудної клітки. Далі цей цикл повторюють.
Реанімують двоє
Один реанімуючий здійснює ШВЛ, інший - непрямий масаж серця. При цьому співвідношення частоти дихань та компресій грудної клітки має становити 1:5. Під час вдиху другий реанімуючий повинен зробити паузу в компресіях для профілактики регургітації зі шлунка. Однак при масажі на тлі ШВЛ через трубку інтубації робити такі паузи не потрібно. Більше того, компресія на тлі вдиху корисна, тому що більше крові з легень надходить у серце і ефективним стає штучний кровообіг.
Ефективність реанімаційних заходів
Обов'язковою умовою проведення реанімаційних заходів є постійний контроль їх ефективності. Слід розрізняти два поняття:
Ефективність реанімації;
Ефективність штучного дихання та кровообігу.
Ефективність реанімації
Під ефективністю реанімації розуміють позитивний результатпожвавлення хворого. Реанімаційні заходи вважають ефективними з появою синусового ритму серцевих скорочень, відновлення кровообігу з реєстрацією систолічного АТ не нижче 70 мм рт.ст, звуження зіниць і появі реакції на світло, відновлення кольору шкірних покривів і відновлення самостійного дихання (останнє не обов'язково).
Ефективність штучного дихання та кровообігу
Про ефективність штучного дихання і кровообігу говорять, коли реанімаційні заходи не призвели ще до пожвавлення організму (самостійний кровообіг і дихання відсутні), але заходи штучно підтримують обмінні процеси в тканинах і подовжують тим самим тривалість клінічної смерті. Ефективність штучного дихання та кровообігу оцінюється за такими показниками:
1. Звуження зіниць.
2. Поява передавальної пульсації на сонних (стегнових) артеріях (оцінюється одним реанімуючим під час проведення іншим компресій грудної клітини).
3. Зміна кольору шкірних покривів (зменшення ціанозу та блідості).
При ефективності штучного дихання та кровообігу реанімаційні заходи продовжуються до досягнення позитивного ефектуабо до стійкого зникнення зазначених ознак, після чого реанімація може бути припинена через 30 хв.
Медикаментозна терапія при базовій реанімації
У ряді випадків під час проведення базової реанімації можливе використання фармакологічних препаратів.
Шляхи введення
При реанімації використовують три способи введення препаратів:
внутрішньовенно струминно (при цьому бажано вводити препарати через катетер у підключичній вені);
внутрішньосерцево;
Ендотрахеально (при проведеній інтубації трахеї).
Техніка внутрішньосерцевого введення
Пункцію порожнини шлуночка виробляють у точці, розташованій на 1-2 см зліва від грудини у четвертому міжребер'ї. При цьому необхідна голка завдовжки 10-12 см. Голку вводять перпендикулярно до шкіри; достовірна ознака знаходження голки в порожнині серця - поява в шприці крові при підтягуванні він поршня. Внутрішньосерцеве введення препаратів нині не застосовують через загрозу низки ускладнень (поранення легені та ін.). Цей метод розглядають лише історичному аспекті. Єдиним винятком є внутрішньосерцеве введення епінефрину в порожнину шлуночка при відкритому масажі серця з використанням звичайної ін'єкційної голки. В інших випадках вводять препарати в підключичну вену або ендотрахеально.
Препарати, які використовуються при базовій реанімації
Протягом кількох десятиліть під час проведення базової серцево-легеневої реанімації вважали за необхідне вводити епінефрин, атропін, кальцію хлорид та гідрокарбонат натрію. В даний час єдиним універсальним препаратом, що застосовується при серцево-легеневоїреанімації, є епінефрин у дозі 1 мг (ендотрахеально - 2 мг), його вводять якомога раніше, згодом повторюючи інфузії через кожні 3-5 хв. Основна дія епінефрину при проведенні серцево-легеневої реанімації – перерозподіл кровотоку від периферичних органів та тканин до міокарда та мозку завдяки його α-адреноміметичному ефекту. Епінефрін збуджує також β-адренореактивні структури міокарда та коронарних судин, збільшує коронарний кровотік та скоротливість серцевого м'яза. При асистолії тонізує міокард і допомагає запустити серце. При фібриляції шлуночків сприяє переходу дрібнохвильової фібриляції у великохвильову, що підвищує ефективність дефібриляції.
Застосування атропіну (1 мл 0,1% розчину), гідрокарбонату натрію (4% розчин з розрахунку 3 мл/кг маси тіла), лідокаїну, кальцію хлориду та інших препаратів проводять за показаннями залежно від виду зупинки кровообігу і причини, що її викликала. Зокрема, лідокаїн у дозі 1,5 мг/кг маси тіла – препарат вибору при фібриляції та шлуночковій тахікардії.
Алгоритм базової реанімації
Враховуючи складний характер необхідних дійпри клінічній смерті та бажану їхню швидкість, розроблено низку конкретних алгоритмів дій реанімуючого. Один із них (Ю.М. Михайлов, 1996) представлений на схемі (рис. 8-12).

Рис. 8-12. Алгоритм базової серцево-легеневої реанімації
studfiles.net
Основи серцево-легеневої реанімації
Якщо у людини не промацується пульс, не звужуються від світла зіниці – це симптоми клінічної смерті. Проте за відсутності травм чи захворювань, абсолютно несумісних із життям, такий стан оборотний. Повернути вмираючого до життя можна, якщо минуло 5-6 хвилин після зупинки серця. Що відбувається з людиною, коли медична допомога приходить із запізненням?
Шанси на повноцінне відновлення функцій організму різко зменшуються:
- 10 хвилин після зупинки серця у потерпілого, реанімаційна допомогаможе врятувати людину, та її нервова система буде дефективною;
- 15 хвилин по тому можна відновити дихання, серцебиття, але людині загрожує соціальна смерть (психічно повноцінної особистості);
- 30-40 хвилин після зупинки серця відновити організм вже не можна - настає біологічна смерть.
Серцево-легенева реанімація (скорочено СЛР) – науково розроблений комплекс медичних заходів, здатних допомогти при клінічній смерті. Першорядне завдання у такій ситуації – відновлення клітин головного мозку, функцій нервової системи. Розуміння основ серцево-легеневої реанімації та оволодіння практичними навичками дають реальний шанс врятувати людське життя.

Показання до проведення серцево-легеневої реанімації
Іноді виникають спірні ситуації. Коли слід проводити серцево-легеневу реанімацію постраждалого неодмінно? При діагнозі «клінічна смерть», яка очевидна, якщо відсутні 4 життєво важливі ознаки:
- Свідомість.
- Дихання.
- Серцебиття.
- Реакція зіниць очей.
Додаткові ознаки:
- блідість або синюшність шкіри;
- м'язова атонія (піднята рука чи нога безживно падає);
- відсутність реакцій будь-які подразники.
Правила проведення серцево-легеневої реанімації
Починати дії слід з уточнення факту непритомності. Як проводиться серцево-легенева реанімація потерпілого? Якщо людина ніяк не реагує на гучні питання, заклики відгукнутися, можна поплескати її по щоках, ущипнути. Про відсутність дихальних рухів свідчить нерухомість грудної клітки. При зупинці серця пульс не промацується на сонній артерії. Потрібно слідувати міжнародним рекомендаціям: якщо він не виявляється 5 секунд, клінічну смерть констатують, керуючись відсутністю свідомості та дихання.

Серцево-легенева реанімація, алгоритм дій
Спадкоємність маніпуляцій добровільних помічників та лікарів на всіх етапах роботи з людьми, у яких зупинилося серце – головний його принцип. Проведення серцево-легеневої реанімації образно називають «ланцюжком життя». СЛР може бути успішною за умови максимально раннього виклику реанімобіля та швидкого здійснення:
- медикаментозне лікування;
- дефібриляції серця;
- ЕКГ-контролю.
Серцево-легенева реанімація у дітей
Найважливіші заходи СЛР – штучне дихання та непрямий масаж серця. Грудничкам відновлюють дихання, що перервалося, прийомом «з рота – в рот і ніс». Як робити серцево-легеневу реанімацію? Потрібно закинути голову немовляти і, охопивши своїм ротом його рота та носа, вдувати повітря. Треба лише виявляти обережність, пам'ятаючи, що дихальний об'єм у нього – лише 30 мл!
Як робити штучне дихання та масаж серця, якщо губи чи щелепи дитини травмовані? Застосовують прийом "з рота - в ніс". Слід:
- однією рукою зафіксувати лоб малюка;
- другою рукою висунути нижню щелепу;
- при закритому роті коротко за 1 секунду вдихнути повітря в ніс маленького пацієнта;
- потім – коротка пауза;
- після опадіння грудної клітки зробити другий вдих.
Після штучної вентиляцією легень приступають до зовнішнього масажу серця, що зупинилося внаслідок гострої недостатності. Маленьким дітям зовнішній масажсерця роблять двома пальцями правої руки: середнім та вказівним. Компресію – пружні натискання на ділянку серця – необхідно робити такими зусиллями, щоб грудна клітина зміщувалась до хребетному стовпуна 3-4 див.

Серцево-легенева реанімація за новими стандартами
Першочергове завдання – ліквідувати кисневе голодуваннящоб не допустити біологічної смертілюдини. Тактика серцево-легеневої реанімації за новими стандартами включає 3 стадії:
1-я стадія - первинна СЛР:
- усунення перешкод у дихальних шляхах;
- вентиляція легень;
- зовнішній масаж серця.
2-я стадія:
- медикаментозне лікування;
- ЕКГ-контроль;
- дефібриляція.
3-тя стадія:
- визначення наслідків клінічної смерті;
- відновлення функцій всього організму;
- поновлення у повному обсязі розумової діяльності.
Помилки під час проведення серцево-легеневої реанімації
Найчастіші причини безуспішності СЛР:
- невчасна допомога;
- неефективна вентиляція легень;
- слабкі вібрації грудної клітки при компресії (для дорослих – менше 5 см);
- надто м'яка поверхня, на яку кладуть потерпілого;
- неправильна постановка рук реаніматора.
Якщо 30 хвилин дій не допомагають відновити кровообіг, констатують смерть потерпілого та припиняють СЛР. Помилки при проведенні серцево-легеневої реанімації в ході усунення гострої серцевої недостатності загрожують важкими ускладненнями. Наслідком неправильної постановки рук реаніматора та надмірних зусиль стають:
- переломи ребер;
- травми легень їх уламками;
- розриви печінки;
- травми серця.

Протипоказання до проведення серцево-легеневої реанімації
Мета СЛР – повернення людини до життя, а не відстрочення смерті, тому такі заходи є безперспективними за наявності протипоказань до проведення серцево-легеневої реанімації. Це:
- клінічна смерть внаслідок захворювань із тотальними дегенеративними змінами в організмі (остання стадія раку, гостра дихальна, серцева недостатність тощо);
- наявність тяжких травм, які несумісні з життям;
- ознаки біологічної смерті (помутніння зіниці, холодне тіло, перші трупні плями на шиї та ін.).
Тренажери серцево-легеневої реанімації
Такі посібники призначені на навчання широкого населення прийомам СЛР. Ефективні тренажери серцево-легеневої реанімації серії «Максим» вітчизняного виробництва. Найдосконаліша модель – «Максим III» є комп'ютеризованим манекеном з монітором і настінним табло-торсом, на яких відображається правильність виконання всіх маніпуляцій. Простіші моделі «Максим II» та «Максим I» теж дозволяють відпрацьовувати необхідні навички.
Припинення реанімації
Дозволяється припинити реанімацію лише у двох випадках;
ü Якщо відновилася діяльність життєво важливих органів;
ü Якщо зусилля, спрямовані на відновлення життєво важливих функційорганізму виявилися безуспішними.
Відповідно до інструкції щодо визначення моменту смерті людини, відмовою від застосування або припинення реанімаційних заходів, затвердженої МОЗ РФ від 10.04.1997р., відмова від застосування або припинення реанімаційних заходів допустимі лише при констатації біологічної смерті або порушенні цих заходів абсолютно песперспективними, а саме;
1. При розвитку ознак біологічної смерті до закінчення 30 хвилин з моменту їх виникнення у випадках:
ü настанням станом біологічної смерті
ü на фоні застосування повного комплексущо підтримують життя заходу, показаних даному борному;
ü наявності у хворого хронічного захворюванняу термінальній стадії (безнадійність стану та безперспективність пожвавлення визначається консиліумом фахівців лікувально-профілактичногоустанови, в якій встановлюється факт використання у цій установі всіх можливих методів лікування, крім симптоматичних). Рішення консиліуму заноситься в історію хвороби та затверджується відповідальною особою, призначеною керівником установи;
ü наявності несумісної з життям травм будь-якого виду (встановлюється консиліумом фахівців). Рішення консиліуму заноситься в історію хвороби.
2. При проведенні у позалікарняних умовах первинних реанімаційних заходів (відновлення прохідності верхніх дихальних шляхів, непрямого масажу серця дихання з рота до рота чи носа) за відсутності можливості залучення або пізнього прибуття спеціалізованої бригади швидкої медичної допомоги для проведення повного реанімаційного комплексу.
Реанімаційні заходи в цьому випадку можуть бути припинені, якщо протягом 30 хвилин їх проведення не відбулося відновлення серцевої діяльності та не з'явилися ознаки відновлення центральної нервової системи (як мінімум звуження зіниць та самостійне дихання). У разі появи ознак відновлення функції центральної нервової системи реанімація триває до відновлення серцевої діяльності та дихання або до повторного зникнення ознак відновлення функцій центральної нервової системи.
3. При виникненні небезпеки для здоров'я особи, що проводить пожвавлення, або ситуації, що становить утробу оточуючим особам
4. Під час проведення реанімаційних заходів у вигляді повного реанімаційного комплексу бригадою фахівців у випадках:
Неможливість використання апаратного штучного кровообігу або водія ритму при настанні «смерті серця» (повне електричне мовчання на ЕКГ протягом 30 хвилин і більше при безперервному записі без будь-яких, навіть фрагментарних, ознак електричної активності.).
Стійка фібриляція серця не є підставою для припинення реанімаційних заходів, вимагає їх продовження в повному обсязі з електричною дефібриляцією, що періодично повторюється.
Неефективності протягом однієї години повного обсягу комплексу реанімаційних заходів щодо відновлення функції центральної нервової системи (як мінімум звуження зіниць та поява самостійного дихання). Обов'язковою умовою при цьому є відсутність у гіпотермії, що пожвавлюється, і дії пригнічують центральну нервову системумедикаментів.
В обох вищезгаданих випадках пункту 4 реанімація припиняється. Якщо, за відсутності можливості використання апаратного штучного кровообігу, за допомогою масажу серця (непрямого або прямого), штучної вентиляції легень, відповідної медикаментозної до інфузійної терапії не вдається протягом тривалого часу відновити кровообіг і підтримувати артеріальний тиск на мінімальному рівні, достатньому для відчуття. сонних артерійу такт з масажуючими серцем рухами.
У медичній практиці мають місце випадки, за яких існує потенційна можливість відновити найважливіші функції організму людини. Це зумовило необхідність розробки певної схеми дій, що може сприяти пожвавленню. Далі розглянемо, що являє собою комплекс реанімаційних заходів.
Загальні відомості
Існує певний розділ медицини, що вивчає реанімаційні заходи. В рамках цієї дисципліни досліджуються різноманітні аспекти пожвавлення людини, розробляються методи профілактики та лікування. клінічної медициниодержав назву реаніматологія, а безпосереднє застосування тих чи інших прийомів відновлення життєдіяльності називають реанімацією.
Коли використовуються методи пожвавлення?
Існують різні випадки, коли потрібні прийоми відновлення життєдіяльності. Так, використовуються реанімаційні заходи при (на тлі інфаркту, через електротравму та ін.), дихання (коли стороннє тіло перекриває трахею і т. д.), отруєння отрутами. Допомога людині необхідна у разі великої крововтрати, гострої недостатності нирок або печінки, тяжких травмах тощо. Дуже часто час реанімаційних заходів дуже обмежений. У зв'язку з цим, дії надання допомоги повинні бути чіткими та швидкими.
Важливий момент
У ряді випадків проведення реанімаційних заходів є недоцільним. Зокрема, до таких ситуацій слід віднести незворотні ушкодження життєво важливих систем та органів, насамперед головного мозку. Реанімаційні заходи при клінічній смерті є неефективними через 8 хвилин після її констатації. Прийоми пожвавлення не використовують, якщо вичерпано наявні компенсаторні ресурси організму (наприклад, на тлі злоякісних пухлин, які протікають із загальним виснаженням). Ефективність реанімаційних заходів суттєво підвищується під час здійснення їх у спеціалізованих відділеннях, які оснащені необхідним обладнанням.
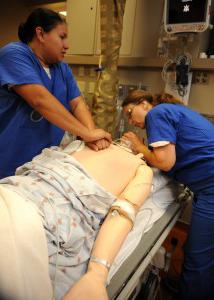
Основні методи
До них відносять масаж серця та штучне дихання. Останнє є процедурою із заміни повітря в легенях постраждалого. Штучна вентиляція сприяє підтримці газообміну при недостатності чи неможливості природного дихання. Масаж серця може бути прямим та закритим. Перший здійснюється шляхом безпосереднього стиснення органу. Цей метод використовується в ході операцій у ділянці грудної клітини при розтині її порожнини. Непрямий масаж – це здавлювання органу між грудиною та хребтом. Розглянемо ці реанімаційні заходи докладно.
Штучне дихання: загальна інформація
Необхідність у здійсненні вентиляції легень у разі порушень центрів регуляції і натомість набряку чи порушення кровообігу у мозку. Процедуру проводять при ураженні нервових волокон і м'язів, що беруть участь в акті дихання (на ґрунті поліомієліту, правця, отруєння отрутами), тяжких патологіях (широкій пневмонії, астматичному стані та інших). Широко практикується надання реанімаційних заходів із використанням апаратних способів. Застосування автоматичних респіраторів дозволяє підтримувати газообмін у легенях протягом тривалого періоду. До вентиляції легень – як до міри невідкладної допомоги- Звертаються на тлі таких станів, як утоплення, асфіксія (задуха), удар (сонячний або тепловий), електротравма, отруєння. У таких випадках часто вдаються до штучного дихання з використанням експіраторних способів: з рота в рот або носа.

Прохідність дихального тракту
Цей показник є найважливішою умовоюдля здійснення ефективної вентиляції повітря. У зв'язку з цим перед застосуванням експіраторних методів необхідно забезпечити вільну прохідність повітря дихальним трактом. Ігнорування цієї дії призводить до неефективності вентиляції легень прийомами з рота до рота або носа. Погана прохідність найчастіше може бути обумовлена западанням надгортанника та кореня мови. Це, у свою чергу, відбувається внаслідок розслаблення жувальних м'язів та усунення нижньої щелепи у несвідомому стані пацієнта. Для відновлення прохідності голову потерпілого закидають якнайсильніше - розгинають у хребетно-потиличному зчленуванні. При цьому нижню щелепу висувають так, щоб підборіддя опинилося у більш піднесеному положенні. За надгортанник через горлянку постраждалому вводять вигнутий повітропровід.
Підготовчі маніпуляції
Існує певна послідовність реанімаційних заходів щодо відновлення нормального дихання у потерпілого. Людину спочатку необхідно укласти на спину горизонтально. Живіт, грудна клітка і шия звільняються від одягу, що стискує: розв'язують краватку, розстібають ремінь, комір. Ротову порожнину потерпілого необхідно звільнити від блювотних мас, слизу, слини. Далі, поклавши на темряву одну руку, другу підводять під шию і закидають голову. Якщо сильно стиснуті щелепи потерпілого, нижню висувають, натискаючи на її кути вказівними пальцями.

Хід процедури
Якщо штучне дихання здійснюватиметься з рота в ніс, то рота постраждалого слід закрити, піднімаючи нижню щелепу. Який допомагає, зробивши глибокий вдих, охоплює губами ніс хворого і енергійно видихає. З використанням другого прийому дії дещо інші. Якщо штучне дихання здійснюється до рота, то закривається ніс потерпілого. Видих, що надає допомогу, здійснює в ротову порожнину, прикриту хусткою. Після цього має відбутися пасивний вихід повітря з легких пацієнта. Для цього його рот і ніс відкривають. Протягом цього часу той, хто надає допомогу, відводить голову вбік і робить 1-2 нормальні вдихи. Критерієм правильності здійснення маніпуляцій виступають екскурсії (руху) грудної клітки потерпілого в процесі штучного вдиху та при пасивному видиху. У разі відсутності рухів слід виявити та усунути причини. Це може бути недостатня прохідність шляхів, малий об'єм потоку повітря, що вдується, а також слабка герметизація між носом/ротом постраждалого і ротовою порожниною надає допомогу.
додаткові відомості
Протягом однієї хвилини в середньому необхідно зробити 12-18 штучних вдихів. У екстрених випадкахвентиляція легень здійснюється з використанням "ручних респіраторів". Наприклад, це може бути спеціальний мішок, який представлений у вигляді гумової камери, що саморозправляється. У ній є спеціальний клапан, що забезпечує поділ повітряного потоку, що входить і пасивно виходить. При грамотному використанні у такий спосіб можна підтримувати газообмін протягом тривалого періоду.

Масаж серця
Як було сказано, існує прямий і непрямий метод відновлення діяльності органу. В останньому випадку за рахунок здавлення серця між хребтом і грудиною відбувається надходження крові до легеневої артерії з правого шлуночка, а з лівого – у велике коло. Це призводить до відновлення живлення головного мозку та коронарних судин. У багатьох випадках це сприяє відновленню діяльності серця. Непрямий масаж необхідний при раптовому припиненні або погіршенні скорочень органу. Це може бути зупинка серця або фібриляція шлуночків у пацієнтів з електротравмою, інфарктом та ін. При визначенні необхідності застосування непрямого масажу слід орієнтуватися на ряд ознак. Зокрема, реанімаційні заходи здійснюють при раптовому припиненні дихання, відсутності на пульсі, розширенні зіниць, непритомності, розвитку блідості шкіри.
Важливі відомості
Як правило, масаж, розпочатий у ранні термінипісля зупинки або погіршення роботи серця є дуже результативним. Велике значеннямає період, після якого розпочато маніпуляції. Так, реанімаційні заходи при здійснювані безпосередньо після її настання більш результативні, ніж дії через 5-6 хвилин. Правильно виконані маніпуляції дозволяють відновити активність органу порівняно швидко. Як і інших випадках, існує певна послідовність реанімаційних заходів. Знання техніки здійснення непрямого масажу серця дозволить в екстрених ситуаціях урятувати життя людині.

Хід процедури
Перед тим як провести реанімаційні заходи, постраждалого слід покласти на тверду поверхнюна спину. Якщо пацієнт перебуває у ліжку, то за відсутності жорсткої кушетки його перекладають на підлогу. Потерпілого звільняють з верхнього одягу, знімають ремінь. Важливим моментомє правильне становище рук реаніматора. Долоню кладуть на нижню третину грудної клітки, зверху поміщають другу. Обидві руки повинні бути в ліктьових суглобахвипрямлені. Кінцівки розташовуються перпендикулярно поверхні грудини. Також долоні повинні перебувати в максимально розігнутому стані променево-зап'ясткових суглобах- З піднятими пальцями. У цьому положенні тиск на грудину в нижній її третині здійснюється початковою ділянкою долоні. Натискання є швидкими поштовхами в грудину. Для її розправлення руки забирають від поверхні після кожного натискання. Сила необхідна зсуву грудини на 4-5 див забезпечується як руками, а й вагою реаніматора. У зв'язку з цим, якщо постраждалий лежить на кушетці або тапчани, то допомагає краще стояти на підставці. Якщо пацієнт знаходиться на землі, то реаніматору буде зручніше на колінах. Частота натискань – 60 натискань за хвилину. При паралельному проведенні масажу серця та вентиляції легень двома людьми на один вдих здійснюється 4-5 поштовхів у грудину, 1 людиною – 2 вдихи на 8-10 стискань.
Додатково
Результативність маніпуляцій перевіряється не рідше ніж 1 раз на хвилину. Необхідно при цьому звертати увагу на пульс у районі сонних артерій, стан зіниць та наявність самостійного дихання, підвищення артеріального тискута зниження ціанозу або блідості. За наявності відповідного устаткування реанімаційні заходи доповнюються внутрішньосерцевим вливанням 1 мл 0.1% адреналіну чи 5 мл десятипроцентного розчину кальцію хлориду. У ряді випадків відновлення скорочувальної здатності органу можна досягти різким ударом кулака в центр грудини. При виявленні застосовується дефібрилятор. Припинення реанімаційних заходів відбувається через 20-25 хвилин після їхнього початку у разі відсутності результату маніпуляцій.

Можливі ускладнення
Найпоширенішим наслідком непрямого масажу серця є перелом ребер. Найскладніше уникнути цього у постраждалих у похилому віці, оскільки їх грудна клітина не така податлива і еластична, як у молодих хворих. Рідше відбуваються ушкодження легень та серця, розриви шлунка, селезінки, печінки. Ці ускладнення є наслідком технічно неправильного здійснення маніпуляцій та дозування фізичного тиску на грудину.
Клінічна смерть
Цей період вважається етапом вмирання і має оборотний характер. Він супроводжується зникненням зовнішніх проявівжиттєдіяльності людини: дихання, скорочення серця. Але при цьому не відзначаються незворотні зміни у тканинах та органах. Зазвичай, тривалість періоду становить 5-6 хвилин. Протягом цього часу із застосуванням реанімаційних заходів можна відновити життєдіяльність. Після закінчення цього періоду починаються незворотні зміни. Вони визначаються як стан У даному випадку не вдається досягти повного відновленнядіяльності органів та систем. Тривалість клінічної смерті залежить від тривалості та виду вмирання, температури тіла, віку. Наприклад, під час використання штучної глибокої гіпотермії (зниження t до 8-12 градусів) період можна збільшити до 1-1.5 годин.
Інтенсивна терапія- це лікування хворого, що у термінальному стані, тобто. штучне підтримання життєво важливих функцій організму.
Реанімація - це інтенсивна терапія при зупинці дихання та кровообігу. Розрізняють 2 види (етапу) реанімації: базова (її здійснюють будь-яка навчена цьому людина) та спеціалізована (її здійснюють професіонали-реаніматологи з використанням спеціальних засобів).
Термінальні стани
Це 4 послідовно змінюють один одного стану, які закінчуються в результаті смертю хворого: передагональний стан, агонія, клінічна смерть та біологічна смерть.
1). Передагональний стан
Характеризується різким зниженнямАТ, прогресуючим пригніченням свідомості, тахікардією та тахіпное, які потім змінюються брадикардією та брадипное.
2). Агонія
Характеризується “останньою спалахом життєдіяльності”, коли він регуляція життєво важливих функцій організму переходить від вищих нервових центрів до бульбарним. Відбувається деяке підвищення артеріального тиску та почастішання дихання, яке набуває патологічного характеру (дихання Чейн-Стокса, Куссмауля, Біота).
3). Клінічна смерть
Настає через кілька хвилин після агонії та характеризується зупинкою дихання та кровообігу. Проте обмінні процеси в організмі згасають протягом кількох годин. Першими починають гинути нервові клітини кори великих півкуль (КБП) мозку (через 5-6 хвилин). Протягом цього часу зміни до КБП ще оборотні.
Ознаки клінічної смерті:
- Відсутність свідомості.
- Відсутність пульсу на центральних артеріях (зазвичай визначають пульс на сонних артеріях).
- Відсутність дихання.
- Розширення зіниць, реакція світ слабка.
- Блідість, а потім і ціаноз шкіри.
Після встановлення діагнозу клінічної смерті слід терміново розпочати базову серцево-легеневу реанімацію (СЛР) та викликати фахівців – реаніматологів.
На тривалість клінічної смерті впливають:
- Температура довкілля- що нижча вона, то довше триває клінічна смерть.
- Характер вмирання - чим раптовіше настає клінічна смерть, тим довше вона може бути.
- Хвороби, що супруводжують.
4). Біологічна смерть
Настає через кілька хвилин після клінічної та є незворотним станом, коли повноцінне пожвавлення організму неможливе.
Достовірні ознаки біологічної смерті:
- Трупні плями - фіолетові плями в ділянках тіла, що знаходяться нижче. Утворюється через 2-3 години після зупинки серця та викликані виходом крові із судин. У перші 12 годин плями тимчасово зникають при натисканні, пізніше – перестають зникати.
- Трупне задублення - розвивається через 2-4 години після зупинки серця, досягає максимуму через добу та зникає через 3-4 дні.
- Трупне розкладання.
- Висихання та помутніння рогівки.
- "Щілевидний" зіниця.
Відносні ознаки біологічної смерті:
- Достовірна відсутність дихання та кровообігу більше 25 хвилин (якщо реанімація не проводилася).
- Стійке розширення зіниць, відсутність їхньої реакції на світло.
- Відсутність рогівкового рефлексу.
Констатацію біологічної смертіздійснює лікар чи фельдшер, враховуючи наявність хоча б однієї з достовірних ознак, а до появи - за сукупністю відносних ознак.
Поняття про смерть головного мозку
У більшості країн, у тому числі й у Росії, смерть головного мозку юридично прирівнюється до біологічної смерті.
Такий стан можливий при деяких захворюваннях головного мозку та після запізнілої реанімації (коли оживляють людину, яка перебуває у стані біологічної смерті). У цих випадках функції вищих відділів головного мозку незворотно втрачені, а серцева діяльність та дихання підтримуються спеціальною апаратурою чи медикаментозно.
Критерії смерті головного мозку:
- Відсутність свідомості.
- Відсутність самостійного дихання (воно підтримується лише за ШВЛ).
- Зникнення всіх рефлексів.
- Повна атонія кістякових м'язів.
- Відсутність терморегуляції.
- За даними електроенцефалографії - повна відсутністьбіоелектрична активність головного мозку.
- За даними ангіографії - відсутність кровотоку в головному мозку або зниження його рівня нижче за критичний.
Для констатації смерті головного мозкунеобхідний висновок консиліуму за участю невропатолога, реаніматолога, судмедексперта та офіційного представника стаціонару.
Після констатації смерті мозку можливе вилучення органів для трансплантації.
Базова серцево-легенева реанімація
проводиться на місці виявлення пацієнта будь-яким медичним працівником, а за їх відсутності - будь-якою навченою людиною.
Основні принципи СЛР запропонував Сафар (АВСDE – принципи Сафара):
А – Airways open – забезпечення прохідності верхніх дихальних шляхів (ВДП).
В - Breathing – штучна вентиляція легень.
С – Cardiac massage – непрямий масаж або прямий масаж серця.
D – Drug therapy – лікарська терапія.
E – Electrotherapy – дефібриляція серця.
Останні два принципи застосовуються на етапі спеціалізованої реанімації.
1). Забезпечення прохідності ВДП:
- Хворого укладають на горизонтальну тверду поверхню.
- При необхідності звільняють ротову порожнину пацієнта: голову повертають убік і пальцями, обгорнутими хусткою, очищають рот від блювотних мас, слизу або сторонніх тіл.
- Потім виконують потрійний прийом Сафара: розігнути голову, висунути вперед нижню щелепу та відкрити рот. Це попереджає заходження мови, що відбувається через розслаблення м'язів.
2). Штучна вентиляція легенів
здійснюється методами "з рота-в-рот", "з рота-в-ніс", а у дітей - "з рота - в рот і ніс":
- На рот пацієнту кладуть носову хустку. При можливості вводять повітропровід (S-подібну трубку) - спочатку увігнутістю вгору, а дійшовши до зіва, її розгортають вниз і вводять трубку в глотку. При використанні шпателя повітропровід вводиться відразу увігнутістю донизу, без розвороту.
- Починають робити вдування тривалістю 2 секунди, з частотою приблизно 12-16 за хвилину. Об'єм повітря, що вдується, повинен бути 800-1200 мл. Найкраще використовувати спеціальний дихальний мішок Амбу з маскою або апарати РПА-1 або -2.
Критерієм ефективності ШВЛє розширення грудної клітки. Роздмухування епігастрія говорить про те, що дихальні шляхи непрохідні і повітря йде в шлунок. У цьому випадку необхідно усунути перешкоду.
3). Закритий (непрямий) масаж серця:
виявляється ефективним за рахунок “видавлювання” крові із серця та легень. А.Нікітін у 1846 р. вперше запропонував при зупинці серця завдавати ударів по грудині. Сучасний методнепрямого масажу запропонували Кеніг та Маас у 1883-1892 роках. У 1947 р. Бекк вперше застосував прямий масаж серця.
- Хворий повинен лежати на жорсткій поверхні з піднятим ножним та опущеним головним кінцем.
- Зазвичай масаж починають з прекардіального ударукулаком з висоти 20-30 см в ділянку нижньої третини грудини пацієнта. Удар можна повторити 1-2 рази.
- За відсутності ефекту приступають до стискання грудної клітки в цій точці прямими руками з частотою 80-100 разів на хвилину, причому грудина повинна зміщуватися на 4-5 см у напрямку до хребта. Фаза компресії повинна дорівнювати за тривалістю фазі декомпресії.
У Останніми рокамина Заході застосовується апарат "Кардіопамп",має вигляд присоски і здійснює активну компресію та декомпресію грудної клітки.
Відкритий масаж серця проводиться хірургами лише до операційних умов.
4). Внутрішньосерцеві ін'єкції
в даний час практично не застосовуються через можливих ускладнень (пошкодження легеніі т.д.). Введення препаратів ендобронхіально або підключичну вену повністю замінюють внутрішньосерцеву ін'єкцію. Виготовити її можна тільки в крайньому випадку: голка вводиться на 1 см зліва від грудини в 4 міжребер'ї (тобто в зоні абсолютної серцевої тупості).
Техніка базової СЛР:
Якщо реаніматор один:
Він виробляє 4 вдування, після чого - 15 стискань грудної клітки, 2 вдування, 15 стискань і т.д.
Якщо реаніматорів двоє:
Один робить 1 вдування, а другий після цього - 5 стискань, і т.д.
Слід розрізняти 2 поняття:
Ефективність реанімації- Виражається у повноцінному пожвавленні організму: поява самостійного серцебиття та дихання, підвищення АТ більше 70 мм рт. ст., звуження зіниць і т.д.
Ефективність штучного дихання та кровообігу- Виражається у підтримці обміну речовин в організмі, хоча пожвавлення ще не відбулося. Ознаками ефективності є звуження зіниць, передавальна пульсація на центральних артеріях, нормалізація кольору шкіри.
За наявності ознак ефективності штучного дихання та кровообігу СЛР потрібно продовжувати як завгодно довго до появи реаніматологів.
Спеціалізована СРЛ
проводиться фахівцями - реаніматологами та хірургами.
1). Відкритий (прямий) масаж серцяздійснюють наступні випадки:
- Зупинка серця при порожнинних операціях.
- Тампонада серця, емболія легеневої артерії, Напружений пневмоторакс.
- Травма грудної клітки, що унеможливлює непрямий масаж серця.
- Відносне показання: іноді відкритий масаж серця застосовується як міра розпачу при неефективності закритого масажу, але тільки в операційній.
Техніка:
Виробляють торакотомію в 4 міжребер'ї зліва від грудини. Між ребрами вводять руку: великий палець розташовують на серці, інші 4 пальця - під ним, і починають ритмічне стиск серця 80-100 разів у хвилину. Інший спосіб – пальці вводять під серце і притискають його до внутрішньої поверхнігрудини. При операціях грудної порожнини відкритий масаж можна проводити двома руками. Систола повинна займати 1/3 часу, діастола – 2/3. Під час проведення відкритого масажу серця рекомендується притиснути черевну аорту до хребта.
2). Катетеризація підключичної або (за кордоном) яремної вени- Для проведення інфузійної терапії.
Техніка:
- Головний кінець опускають для профілактики повітряної емболії. Голову пацієнта повертають у бік, протилежний до місця пункції. Під грудну клітку підкладають подушку.
- Куту вводять в одній із спеціальних точок:
Крапка Обаньяка - на 1 см нижче ключиці по межі внутрішньої та середньої її третини;
Крапка Вільсона - на 1 см нижче за грудину по її середині;
Крапка Джилса - на 1 см нижче ключиці і на 2 см назовні від грудини.
Крапка Йоффа - у кутку між зовнішнім краєм кивального м'яза і верхнім краєм ключиці.
Крапка Кіліхана – у яремній вирізці над грудинним кінцем ключиці.
- По каналу голки вводять провідник і видаляють голку.
- За провідником у вену вводять підключичний катетер і приклеюють (або підшивають) його до шкіри.
Використовується спосіб введення катетера через голку.
На заході нині найпоширеніша катетеризація внутрішньої яремної вени, т.к. при ній зустрічається менше ускладнень.
3). Дефібриляція серцяпроводиться при зупинці серця або фібриляції шлуночків. Використовується спеціальний прилад- дефібрилятор, один електрод якого розташовують в V міжребер'ї зліва від грудини, а другий - в I-II міжребер'ї праворуч від неї. Перед накладанням електроди потрібно змастити спеціальним гелем. Напруга розрядів становить 5000 Вольт, при невдачі розряд щоразу підвищують на 500 вольт.
4). Інтубація трахеї максимально ранні терміни.
Інтубацію трахеї вперше запропонував 1858 р. француз Бушу. У Росії її вперше її здійснив К.А. Раухфус (1890). В даний час проводять оротрахеальну та назотрахеальну інтубацію.
Призначення інтубації:
- Забезпечення вільної прохідності ВДП.
- Профілактика аспірації блювотних мас, ларингоспазму, западання мови.
- Можливість одночасного проведення закритого масажу серця та ШВЛ.
- Можливість інтратрахеального введення лікарських речовин (наприклад, адреналіну) після чого роблять 1-2 вдування. При цьому концентрація препарату в крові буває у 2 рази вищою, ніж при внутрішньовенному введенні.
Техніка інтубації:
Обов'язковими умовами для початку інтубації є відсутність свідомості, достатнє розслаблення м'язів.
- Виробляють максимальне розгинання голови пацієнта і піднімають її на 10 см від столу, нижню щелепу виводять уперед (покращене положення Джексона).
- У рот пацієнта, збоку від язика, вводять ларингоскоп (з прямим або вигнутим мечем і лампочкою на кінці), за допомогою якого піднімають надгортанник. Огляд: якщо голосові зв'язкирухаються, то інтубацію проводити не можна, т.к. можна їх поранити.
- Під контролем ларингоскопа в гортань, а потім в трахею (під час вдиху) вводиться пластмасова трубка інтубаційного необхідного діаметру (для дорослих зазвичай №7-12) і фіксується там шляхом дозованого роздування спеціальної манжетки, що входить до складу трубки. Занадто сильне роздмухування манжетки може призвести до пролежня стінки трахеї, а занадто слабке - порушить герметичність. При труднощі інтубації в трубку вставляють спеціальний провідник (мандрен), який не дає трубці перекручуватися. Можна також використовувати спеціальні анестезіологічні щипці (щипці Мажила).
- Після введення трубки необхідно за допомогою фонендоскопа вислухати подих над обома легкими, щоб переконатися, що трубка знаходиться в трахеї і функціонує.
- Потім трубку приєднують за допомогою спеціального перехідника до апарату ШВЛ.
Апарати для ШВЛ бувають наступних типів: РО-6 (працює за обсягом), ДП-8 (працює за частотою), ГС-5 (працює за тиском, що вважається найпрогресивнішим).
Якщо інтубація трахеї через рот неможлива, здійснюють інтубацію через ніс, а за неможливості це зробити накладають трахеостому (див. нижче)
5). Медикаментозна терапія:
- Захист головного мозку:
Гіпотермія.
Нейровегетативна блокада: аміназин + дроперидол.
Антигіпоксанти (оксибутират натрію).
Препарати знижують проникність гематоенцефалічного бар'єру: преднізолон, вітамін С, атропін.
- Корекція водно-сольового балансу: фізрозчин, дисоль, трісоль і т.д.
- Корекція ацидозу: 4% розчин гідрокарбонату натрію.
- За показаннями – антиаритмічні засоби, препарати кальцію, заповнення ОЦК.
- Адреналін внутрішньовенно (по 1 мг кожні 5 хвилин) – підтримує АТ.
- Хлорид кальцію – підвищує тонус міокарда.
Прогноз ефективності реанімації заснований на тривалості відсутності дихання та кровообігу: чим довше цей період, тим більше ймовірністьнезворотного ураження кори великих півкуль.
Комплекс порушень в організмі (ураження серця, нирок, печінки, легень, головного мозку), що розвиваються після реанімації, називається постреанімаційною хворобою .
Інтубація трахеї через трахеостому
Показання:
- Травма обличчя перешкоджає ларингоскопії.
- Тяжка черепно-мозкова травма.
- Бульбарна форма поліомієліту.
- рак гортані.
Техніка:
1). Обробка операційного поляза всіма правилами (метод Гроссіха-Філончікова).
2). На шиї пальпують поглиблення, що відповідає перснеподібно-щитовидній мембрані і виробляють поперечний розріз шкіри, ПШК та поверхневої фасції.
3). Серединну вену шиї відводять убік або перетинають після накладання лігатур.
4). Грудинно-щитовидні м'язи розводять гачками в сторони і розкривають претрахеальний простір клітковини.
5). Голий перешийок щитовидної залозиі відсувають його. Якщо він широкий, можна його перетнути і перев'язати кукси. Стають видно кільця трахеї.
6). Трахею фіксують однозубими гачками і поздовжнім розрізом розсікають 2-3 кільця трахеї. Рану розширюють трахеорозширювачем Труссо і вводять трахеостомічну канюлю, а через неї - ендотрахеальну трубку, яку приєднують до апарату ШВЛ та починають вентиляцію чистим киснем.
Реанімація не проводиться у таких випадках:
1). Травми, несумісні з життям (відрив голови, розмозження грудної клітки).
2). Вірогідні ознаки біологічної смерті.
3). Настання смерті за 25 хвилин до приходу лікаря.
4). Якщо смерть настає поступово від прогресування невиліковного захворюванняна тлі інтенсивної терапії.
5). Якщо смерть настала від хронічного захворювання на термінальній стадії. При цьому безперспективність реанімації має бути зафіксована в історії хвороби.
6). Якщо хворий заздалегідь написав письмову відмову від реанімаційних заходів.
Реанімаційні заходи припиняють у таких випадках:
1). У разі, коли допомогу надають непрофесіонали- за відсутності ознак ефективності штучного дихання та кровообігу протягом 30 хвилин при проведенні СЛР.
2). У разі, якщо допомогу надають реаніматологи:
- Якщо з'ясувалося, що реанімацію хворому не показано (див. вище).
- Якщо СЛР неефективна протягом 30 хвилин.
- Якщо відбуваються багаторазові зупинки серця, які не піддаються медикаментозній терапії.
Поняття про евтаназію
1). Активна евтаназія- це навмисне умертвіння невиліковно хворого пацієнта зі співчуття.
2). Пасивна евтаназія- це відмова від застосування складних лікувальних методів, які хоч і продовжили б життя пацієнта ціною подальших страждань, але не врятували б його.
Всі види евтаназії в Росії та більшості цивілізованих країн заборонені (крім Голландії), незалежно від бажання пацієнта, і переслідуються у кримінальному законодавстві: активна евтаназія - як навмисне вбивство, пасивна - як злочинна бездіяльність, яка призвела до смерті.
Реанімаційні заходи – дії лікаря при клінічній смерті, спрямовані на підтримку функцій кровообігу, дихання та пожвавлення організму. Поділяють два рівні реанімаційних заходів: базоваі спеціалізованареанімації. Успіх реанімаційних заходів залежить від трьох факторів:
Раннє розпізнавання клінічної смерті;
Негайний початок базової реанімації;
Швидке прибуття професіоналів та початок спеціалізованої реанімації.
Діагностика клінічної смерті
Для клінічної смерті (раптової зупинки серця) характерні такі ознаки:
Втрата свідомості;
Відсутність пульсу на центральних артеріях;
Зупинка дихання;
Відсутність тонів серця;
Розширення зіниць;
Зміна кольору шкіри.
Однак слід зазначити, що для констатації клінічної смерті та початку реанімаційних заходів достатньо перших трьох ознак: відсутність свідомості, пульсу на центральних артеріях та дихання. Після встановлення діагнозу якнайшвидше слід розпочинати заходи базової серцево-легеневої реанімації та при можливості викликати бригаду професіоналів-реаніматологів.
Базова серцево-легенева реанімація
Базова серцево-легенева реанімація – перший етап надання допомоги, від своєчасності початку якої залежить ймовірність успіху. Проводять на місці виявлення пацієнта першою особою, яка володіє її навичками. Основні етапи базової серцево-легеневої реанімації сформулював ще 60-х роках ХХ століття П. Сафар.
А - Airway- Забезпечення вільної прохідності дихальних шляхів.
В - breathing- ШВЛ.
З - circulation- Непрямий масаж серця.
Перед початком здійснення цих етапів необхідно укласти хворого на жорстку поверхню і надати йому положення на спині з піднятими ногами для збільшення припливу крові до серця (кут підйому 30-45 ° С).
Забезпечення вільної прохідності дихальних шляхів
Для забезпечення вільної прохідності дихальних шляхів проводять такі заходи:
1. За наявності в ротовій порожнині згустків крові, слини, сторонніх тіл, блювотних мас слід механічно очистити її (голова при цьому повернена на бік для профілактики аспірації).
2. Основний спосіб відновлення прохідності дихальних шляхів (при западанні язика та ін.) - так званий потрійний прийом П. Сафара (рис. 8-9): розгинання голови, висування вперед нижньої щелепи, відкриття рота. При цьому слід уникати розгинання голови за підозри на травму шийного відділу хребта.
3. Після виконання зазначених заходів роблять пробний вдих на кшталт «рот у рот».
Штучна вентиляція легенів
ШВЛ починають відразу після відновлення прохідності верхніх дихальних шляхів, здійснюють за типом "з рота в рот" і "з рота в ніс" (рис. 8-10). Перший спосіб краще, реанімуючий робить глибокий вдих, охоплює своїми губами рота постраждалого і виробляє видих. При цьому пальцями слід затискати носа потерпілого. У дітей застосовують дихання в рот та в ніс одночасно. Істотно полегшує процедуру використання повітроводів.
Загальні правила ШВЛ
1. Об'єм вдування повинен бути близько 1 л, частота приблизно 12 разів на хв. У повітрі, що вдується, міститься 15-17% кисню і 2- 4% СО 2 , чого цілком достатньо, враховуючи і повітря мертвого простору, близький за складом до атмосферного.
2. Видих повинен тривати не менше 1,5-2 с. Збільшення тривалості видиху підвищує його ефективність. Крім того, зменшується можливість розширення шлунка, що може призвести до регургітації та аспірації.
3. Під час ШВЛ слід постійно контролювати прохідність дихальних шляхів.
4. Для профілактики інфекційних ускладнень у реанімуючого можна використовувати серветку, хустку та ін.
5. Головний критерій ефективності ШВЛ: розширення грудної клітки при вдуванні повітря та її спад при пасивному видиху. Здуття епігастральної області свідчить про роздмухуванні шлунка. У цьому випадку слід перевірити прохідність дихальних шляхів або змінити положення голови.
6. Подібна ШВЛ вкрай стомлива для реанімуючого, тому якомога раніше доцільно перейти на ШВЛ з використанням найпростіших апаратів типу «Амбу», що також підвищує ефективність ШВЛ.
Рис. 8-9. Потрійний прийом П. Сафара: а - заходження мови; б - розгинання голови; в - висування нижньої щелепи; г - відкривання рота

Рис. 8-10. Види штучного дихання: а – рот у рот; б – рот у ніс; в - до рота і в ніс одночасно; г - за допомогою повітроводу; д - положення повітроводу та його види
Непрямий (закритий) масаж серця
Непрямий масаж серця також відносять до базової серцево-легеневої реанімації та проводять паралельно з ШВЛ. Компресія грудної клітки призводить до відновлення кровообігу внаслідок таких механізмів.
1. Серцевий насос: здавлювання серця між грудиною та хребтом завдяки наявності клапанів призводить до механічного видавлювання крові у потрібному напрямку.
2. Грудний насос: компресія призводить до видавлювання крові з легень та надходження її до серця, що значно сприяє відновленню кровотоку.
Вибір точки для компресії грудної клітки
Тиск на грудну клітину слід проводити за середньою лінією на межі нижньої та середньої третини грудини. Зазвичай, просуваючи IV палець по середній лінії живота вгору, реаніматор намацує мечоподібний відросток грудини, прикладає до IV пальця II і III, знаходячи таким чином точку компресії (рис. 8-11).

Рис. 8-11. Вибір точки компресії та методика непрямого масажу: а - точка компресії; б - становище рук; в - техніка масажу
Прекардіальний удар
При раптовій зупинці серця ефективним методом може бути прекардіальний удар. Кулаком з висоти 20 см двічі роблять удар по грудній клітці у точці компресії. За відсутності ефекту приступають до закритого масажу серця.
Техніка закритого масажу серця
Постраждалий лежить на жорсткій підставі (для запобігання можливості зміщення всього тіла під дією рук, що реанімує) з піднятими нижніми кінцівками (збільшення венозного повернення). Реанімуючий розташовується збоку (праворуч або ліворуч), кладе одну долоню на іншу і здійснює натискання на грудну клітину випрямленими в ліктях руками, торкаючись постраждалого в точці компресії тільки проксимальною частиною долоні, що знаходиться знизу. Це посилює ефект тиску та перешкоджає пошкодженню ребер (див. мал. 8-11).
Інтенсивність та частота компресій.Під дією рук реаніматора грудина повинна зміщуватися на 4-5 см, частота компресій - 80-100 за хв, тривалість тиску і паузи приблизно рівні між собою.
Активна "компресія-декомпресія".Активну «компресію-декомпресію» грудної клітки для проведення реанімаційних заходів почали використовувати з 1993 р., але вона ще не знайшла широкого застосування. Її здійснюють за допомогою апарату «Кардіопамп», забезпеченого спеціальною присоскою та забезпечує активну штучну систолу та активну діастолу серця, сприяючи і ШВЛ.
Прямий (відкритий) масаж серця
До прямого масажу серця при реанімаційних заходах вдаються рідко.
Показання
Зупинка серця при внутрішньогрудних або внутрішньочеревних (трансдіафрагмальний масаж) операціях.
Травма грудної клітки з підозрою на внутрішньогрудну кровотечу та ушкодження легень.
Підозра на тампонаду серця, напружений пневмоторакс, емболію легеневої артерії.
Травма або деформація грудної клітки, що заважає виконанню закритого масажу.
Неефективність закритого масажу протягом кількох хвилин (відносне показання: застосовують у молодих постраждалих, за так званої «невиправданої смерті» є мірою розпачу).
Техніка.Виробляють торакотомію в четвертому міжребер'ї зліва. Руку вводять у грудну порожнину, чотири пальці підводять під нижню поверхню серця, а I палець розташовують на його передній поверхні та виробляють ритмічне стиск серця. При операціях усередині грудної порожнини, коли остання широко розкрита, масаж здійснюють двома руками.
Поєднання ШВЛ та масажу серця
Порядок поєднання ШВЛ та масажу серця залежить від того, скільки людей надають допомогу потерпілому.
Реанімуючий один
Реанімуючий виробляє 2 вдихи, після чого - 15 компресій грудної клітки. Далі цей цикл повторюють.
Реанімують двоє
Один реанімуючий здійснює ШВЛ, інший – непрямий масаж серця. При цьому співвідношення частоти дихань та компресій грудної клітки має становити 1:5. Під час вдиху другий реанімуючий повинен зробити паузу в компресіях для профілактики регургітації зі шлунка. Однак при масажі на тлі ШВЛ через трубку інтубації робити такі паузи не потрібно. Більше того, компресія на тлі вдиху корисна, тому що більше крові з легень надходить у серце і ефективним стає штучний кровообіг.
Ефективність реанімаційних заходів
Обов'язковою умовою проведення реанімаційних заходів є постійний контроль їх ефективності. Слід розрізняти два поняття:
Ефективність реанімації;
Ефективність штучного дихання та кровообігу.
Ефективність реанімації
Під ефективністю реанімації розуміють позитивний результат пожвавлення хворого. Реанімаційні заходи вважають ефективними з появою синусового ритму серцевих скорочень, відновлення кровообігу з реєстрацією систолічного АТ не нижче 70 мм рт.ст, звуження зіниць і появі реакції на світло, відновлення кольору шкірних покривів і відновлення самостійного дихання (останнє не обов'язково).
Ефективність штучного дихання та кровообігу
Про ефективність штучного дихання і кровообігу говорять, коли реанімаційні заходи не призвели ще до пожвавлення організму (самостійний кровообіг і дихання відсутні), але заходи штучно підтримують обмінні процеси в тканинах і подовжують тим самим тривалість клінічної смерті. Ефективність штучного дихання та кровообігу оцінюється за такими показниками:
1. Звуження зіниць.
2. Поява передавальної пульсації на сонних (стегнових) артеріях (оцінюється одним реанімуючим під час проведення іншим компресій грудної клітини).
3. Зміна кольору шкірних покривів (зменшення ціанозу та блідості).
При ефективності штучного дихання та кровообігу реанімаційні заходи продовжуються до досягнення позитивного ефекту або до стійкого зникнення зазначених ознак, після чого реанімація може бути припинена через 30 хв.
Медикаментозна терапія при базовій реанімації
У ряді випадків під час проведення базової реанімації можливе використання фармакологічних препаратів.
Шляхи введення
При реанімації використовують три способи введення препаратів:
внутрішньовенно струминно (при цьому бажано вводити препарати через катетер у підключичній вені);
внутрішньосерцево;
Ендотрахеально (при проведеній інтубації трахеї).
Техніка внутрішньосерцевого введення
Пункцію порожнини шлуночка виробляють у точці, розташованій на 1-2 см зліва від грудини у четвертому міжребер'ї. При цьому необхідна голка завдовжки 10-12 см. Голку вводять перпендикулярно до шкіри; Достовірна ознака знаходження голки в порожнині серця - поява в шприці крові при підтягуванні він поршня. Внутрішньосерцеве введення препаратів нині не застосовують через загрозу низки ускладнень (поранення легені та ін.). Цей метод розглядають лише історичному аспекті. Єдиний виняток – внутрішньосерцеве введення епінефрину в порожнину шлуночка при відкритому масажі серця з використанням звичайної ін'єкційної голки. В інших випадках вводять препарати в підключичну вену або ендотрахеально.
Препарати, які використовуються при базовій реанімації
Протягом кількох десятиліть під час проведення базової серцево-легеневої реанімації вважали за необхідне вводити епінефрин, атропін, кальцію хлорид та гідрокарбонат натрію. В даний час єдиним універсальним препаратом, що застосовується при серцево-легеневій реанімації, є епінефрин у дозі 1 мг (ендотрахеально - 2 мг), його вводять якомога раніше, згодом повторюючи інфузії через кожні 3-5 хв. Основна дія епінефрину при проведенні серцево-легеневої реанімації – перерозподіл кровотоку від периферичних органів та тканин до міокарда та мозку завдяки його α-адреноміметичному ефекту. Епінефрін збуджує також β-адренореактивні структури міокарда та коронарних судин, збільшує коронарний кровотік та скоротливість серцевого м'яза. При асистолії тонізує міокард і допомагає запустити серце. При фібриляції шлуночків сприяє переходу дрібнохвильової фібриляції у великохвильову, що підвищує ефективність дефібриляції.
Застосування атропіну (1 мл 0,1% розчину), гідрокарбонату натрію (4% розчин з розрахунку 3 мл/кг маси тіла), лідокаїну, кальцію хлориду та інших препаратів проводять за показаннями залежно від виду зупинки кровообігу і причини, що її викликала. Зокрема, лідокаїн у дозі 1,5 мг/кг маси тіла - препарат вибору при фібриляції та шлуночковій тахікардії.
Алгоритм базової реанімації
Враховуючи складний характер необхідних дій при клінічній смерті та бажану їхню швидкість, розроблено низку конкретних алгоритмів дій реанімуючого. Один із них (Ю.М. Михайлов, 1996) представлений на схемі (рис. 8-12).

Рис. 8-12. Алгоритм базової серцево-легеневої реанімації
