ЕКГ параметри. ЕКГ на сърцето (електрокардиография)
Електрокардиограмата е първият показател за състоянието на сърцето. Той отразява всички проблеми на сърдечно-съдовата система на човека, дава възможност да се идентифицират заболяванията на ранен етап, за да се предприеме необходимото лечение. Но за да се постави правилната диагноза, кардиограмата трябва да бъде правилно интерпретирана.
Какво е кардиограма
Дешифрирането на ЕКГ изисква ясно разбиране на това какво представлява този тест. Електрокардиограмата показва схематично електрическата активност на сърдечния мускул на хартиен или електронен носител. Записва се на специална калибрирана хартия. Дължината на хоризонталната ос на квадрата (най-малкото деление) е 1 мм, във времето е 0,04 секунди, съответно големите блокове от 5 мм са равни на 0,2 секунди. Черните маркировки в горната част представляват интервали от три секунди. Вертикална линия, състояща се от два блока, е равна на един миливолт - това е единица електрическо напрежение, хилядна от волта. За да разберете какво е заложено, струва си да погледнете снимката ЕКГ декодиране.
Кардиограмата показва 12 отвеждания: първата половина идва от крайниците, а втората - от гърдите. Те зависят от местоположението на електродите върху човешкото тяло, така че е много важно да ги поставите правилно. Тези отвеждания отразяват активността на различни части на миокарда. Електродите върху тялото са поставени съответно.
Разпространението на импулс през сърцето на кардиограмата се показва чрез интервали, сегменти и зъби. Последните се обозначават с латински букви: P, Q, R, S, T, U. R вълната винаги е отрицателна, показва индикатори за миокарда, Q и S са положителни, те показват разпространението на импулса по интервентрикуларната преграда. Що се отнася до интерпретацията на T и U вълните, всичко зависи от тяхната форма, амплитуда и знак. Първият отразява реполяризацията на миокарда, а стойността на втория за диагностика не играе специална роля. Нормалната интерпретация на ЕКГ предвижда, че всички показатели трябва да бъдат изчислени до стотна от секундата, в противен случай те могат да бъдат интерпретирани погрешно.
Какви показатели се считат за оптимални
За да дешифрирате ефективно ЕКГ, трябва да проучите показателите на нормата. На първо място, трябва да обърнете внимание на сърдечната честота. Обикновено трябва да е синус. Това означава, че P вълните трябва да имат постоянна форма, разстоянието между тях R-R индикатории R-R - да са еднакви, а броят на контракциите - 60-80 в минута.
Електрическата ос на сърцето е дисплей на вектора на вентрикуларното възбуждане от импулс, той се разглежда според специални медицински таблици, така че дешифрирането на ЕКГ за начинаещи може да изглежда много трудно. Отклоненията на EOS се определят от алфа ъгъла. Ако оста е в нормално положение, стойността на ъгъла е 50-70 градуса. Струва си да се обърне внимание: вълната R трябва да е по-висока от S. Интервалите на зъбите показват как електрическият импулс преминава между отделенията на сърцето. Всеки от тях има специфични показатели за нормата.
- Ширината на вълновата група Q-R-S при нормални условия е 60-100 ms.
- Групата Q-T вълни показва продължителността на камерната контракция. Нормата е 390-450 ms.
- За Q вълната оптималната дължина е 0,04 s, а дълбочината е не повече от 3 mm.
- S-образният зъб не трябва да надвишава височина от 20 mm.
- Нормата за вълната Т е, че в отвеждания I и II тя трябва да се повиши, а в отвеждането aVR трябва да има отрицателен показател.
Идентифициране на аномалии и заболявания
Ако се справите с показателите на нормата, когато дешифрирате ЕКГ, всяка патология може да бъде открита независимо. Да започнем с пулса. Ако електрическото възбуждане не започва от синусовия възел, това е индикатор за аритмия. В зависимост от клона на сърцето, в който започва деполяризацията, се диагностицира тахикардия (ускоряване на ритъма) или брадикардия (забавяне). Друг важен показател за отклонения са необичайните зъби и интервали.
- Удължаването на интервала между Q и T вълните показва миокардит, ревматизъм, склероза или коронарна болест. Когато стойностите на Q не отговарят на нормата, това е сигнал за миокардни патологии.
- Ако R вълната не се показва във всички отвеждания, това показва, че е възможна камерна хипертрофия.
- Отклоненията в ST сегмента показват миокардна исхемия.
- Т вълна, която е извън диапазона, може да означава хипокалиемия или хиперкалиемия.
- Разширяването на P вълната, особено два пъти, показва атриовентрикуларен блок.
- Рязкото покачване на ST сегмента означава, че пациентът е изложен на риск от остър инфаркт или перикардит, а спадането му показва миокардна исхемия или че човекът приема сърдечни гликозиди.
Това или онова положение на електрическата ос на сърцето може да показва различни заболявания. Когато EOS е хоризонтален или наклонен наляво, можем да говорим за хипертония при пациента. Ако оста се отклони надясно, възможно е човекът да има хронично белодробно заболяване. Лекарят трябва да се тревожи, ако за кратко време електрическата ос внезапно промени позицията си. Особеността на EOS е, че неговата производителност може да зависи от различни фактори. Например, вертикалната позиция често се среща при слаби хора, а хоризонталната позиция е често срещана при пълни хора.
Кардиограмата може да покаже редица заболявания. Но не бързайте да си поставяте диагноза. Много е трудно да се интерпретира ЕКГ за начинаещи, тъй като не всички показатели могат да бъдат изчислени независимо. По-добре е да се свържете с професионалист, който ще интерпретира правилно кардиограмата и ще може да постави точна диагноза.
medso-sud.ru
Основни правила
При изследване на резултатите от прегледа на пациента, лекарите обръщат внимание на такива компоненти на ЕКГ като:
- зъби;
- интервали;
- Сегменти.
Има строги нормални параметри за всяка линия на ЕКГ лентата, най-малкото отклонение от което може да показва нарушенияв работата на сърцето.
ЕКГ анализ
Целият набор от ЕКГ линии се изследва и измерва математически, след което лекарят може да определи някои параметри на сърдечния мускул и неговата проводна система: сърдечна честота, сърдечна честота, пейсмейкър, проводимост, електрическа ос на сърцето.
Към днешна дата всички тези показатели се изследват от високоточни електрокардиографи.
Синусов ритъм на сърцето
Това е параметър, който отразява ритъма на сърдечните контракции, които възникват под влиянието на синусовия възел (норма). Той показва съгласуваността на работата на всички части на сърцето, последователността на процесите на напрежение и отпускане на сърдечния мускул.
Ритъмът е много лесен за идентифициране чрез най-високите R вълни: ако разстоянието между тях е еднакво през целия запис или се отклонява с не повече от 10%, тогава пациентът не страда от аритмия.
сърдечен ритъм
Броят на ударите в минута може да се определи не само чрез преброяване на пулса, но и чрез ЕКГ. За да направите това, трябва да знаете скоростта, с която е записано ЕКГ (обикновено 25, 50 или 100 mm / s), както и разстоянието между най-високите зъби (от един връх до друг).
Като умножите времето за запис от един mm по дължина на сегмента R-Rможете да получите пулса си. Обикновено неговата производителност варира от 60 до 80 удара в минута.

Източник на възбуждане
Вегетативната нервна система на сърцето е проектирана по такъв начин, че процесът на свиване зависи от натрупването на нервни клетки в една от зоните на сърцето. Обикновено това е синусовият възел, импулсите от които се разминават в нервната система на сърцето.
В някои случаи други възли (предсърдни, камерни, атриовентрикуларни) могат да поемат ролята на пейсмейкър. Това може да се установи чрез изследване P вълната е незабележима, разположена точно над изолинията.
Проводимост
Това е критерий, показващ процеса на предаване на импулса. Обикновено импулсите се предават последователно от един пейсмейкър към друг, без да се променя реда.
Електрическа ос
Индикатор, базиран на процеса на възбуждане на вентрикулите. Математически анализ на Q, R, S вълни в отвеждания I и IIIви позволява да изчислите определен резултатен вектор на тяхното възбуждане. Това е необходимо, за да се установи функционирането на клоните на снопа His.
Полученият ъгъл на наклон на оста на сърцето се оценява по стойност: 50-70 ° норма, 70-90 ° отклонение надясно, 50-0 ° отклонение наляво.
Зъбци, сегменти и интервали
Зъби - ЕКГ секции, разположени над изолинията, тяхното значение е следното:
- П- отразява процесите на свиване и отпускане на предсърдията.
- Q, S- отразяват процесите на възбуждане междукамерна преграда.
- Р- процесът на възбуждане на вентрикулите.
- T- процесът на релаксация на вентрикулите.
Интервалите са участъци от ЕКГ, разположени на изолинията.
- PQ- отразява времето на разпространение на импулса от предсърдията към вентрикулите.
Сегменти - участъци от ЕКГ, включително интервал и вълна.
- QRST- продължителността на свиването на вентрикулите.
- СВ- времето на пълно възбуждане на вентрикулите.
- TPе времето на електрическа диастола на сърцето.

Норма при мъжете и жените
Декриптиране ЕКГ на сърцетои нормите на показателите при възрастни са представени в тази таблица:

Резултати за здравословно детство
Дешифриране на резултатите от ЕКГ измерванията при деца и тяхната норма в тази таблица:

Опасни диагнози
Какви опасни състояния могат да бъдат определени от показанията на ЕКГ по време на декодирането?
Екстрасистолия
Това явление характеризиращ се с неправилен сърдечен ритъм. Човек усеща временно увеличаване на честотата на контракциите, последвано от пауза. Свързва се с активирането на други пейсмейкъри, изпращайки заедно със синусовия възел допълнителен взрив от импулси, което води до необичайна контракция.
аритмия
Характеризиран промяна в честотата на синусовия ритъмкогато импулсите пристигат на различни честоти. Само 30% от тези аритмии изискват лечение, т.к може да доведе до по-сериозни заболявания.
В други случаи може да е проява физическа дейност, промяна хормонален фон, резултат от треска и не застрашава здравето.

Брадикардия
Това се случва, когато синусовият възел е отслабен, неспособен да генерира импулси с правилната честота, в резултат на което сърдечната честота също се забавя, до 30-45 удара в минута.
тахикардия
Обратното явление, характеризиращо се с увеличаване на сърдечната честота над 90 удара в минута.В някои случаи временната тахикардия възниква под въздействието на силно физическо натоварване и емоционален стрес, както и по време на заболявания, свързани с треска.

Нарушение на проводимостта
В допълнение към синусовия възел има други подлежащи пейсмейкъри от втори и трети ред. Обикновено те провеждат импулси от пейсмейкъра от първи ред. Но ако техните функции отслабнат, човек може да почувства слабост, световъртежпричинени от депресия на сърцето.
Възможно е и понижаване на кръвното налягане, т.к. вентрикулите ще се свиват по-рядко или аритмично.
Защо може да има разлики в производителността
В някои случаи при повторен анализ на ЕКГ се откриват отклонения от получените по-рано резултати. С какво може да се свърже?
- различно време на деня. Обикновено ЕКГ се препоръчва да се прави сутрин или следобед, когато тялото все още не е имало време да бъде повлияно от стресови фактори.
- Натоварвания. Много е важно при запис ЕКГ пациентбеше спокоен. Освобождаването на хормони може да увеличи сърдечната честота и да наруши работата. Освен това преди изследването също не се препоръчва да се занимавате с тежък физически труд.
- хранене. Храносмилателните процеси влияят на кръвообращението, а алкохолът, тютюнът и кофеинът могат да повлияят на сърдечната честота и налягането.
- електроди. Неправилното припокриване или случайното преместване може сериозно да промени работата. Ето защо е важно да не се движите по време на записа и да обезмаслите кожата в областта, където са поставени електродите (използването на кремове и други продукти за кожа преди изследването е крайно нежелателно).
- Заден план. Понякога други устройства могат да попречат на работата на електрокардиографа.
Допълнителни методи за изследване
Халтер
Метод дългосрочно изследване на работата на сърцето, станало възможно благодарение на преносим компактен магнетофон, който може да записва резултати на магнитна лента. Методът е особено добър, когато е необходимо да се изследват повтарящи се патологии, тяхната честота и време на възникване.

Бягаща пътека
За разлика от конвенционалната ЕКГ, записана в покой, този метод се основава на анализ на резултатите след тренировка. Най-често това се използва за оценка на риска от възможни патологии, които не са открити на стандартна ЕКГ, както и при предписване на курс на рехабилитация за пациенти, които са имали инфаркт.
Фонокардиография
 Позволява анализирайте сърдечните звуци и шумове.Тяхната продължителност, честота и време на възникване корелират с фазите на сърдечната дейност, което дава възможност да се оцени функционирането на клапите, рисковете от развитие на ендокардит и ревматична болест на сърцето.
Позволява анализирайте сърдечните звуци и шумове.Тяхната продължителност, честота и време на възникване корелират с фазите на сърдечната дейност, което дава възможност да се оцени функционирането на клапите, рисковете от развитие на ендокардит и ревматична болест на сърцето.
Стандартната ЕКГ е графично представяне на работата на всички части на сърцето. Неговата точност може да бъде повлияна от много фактори, така че трябва да се следват съветите на лекаря.
Изследването разкрива повечето от патологиите на сърдечно-съдовата система, но може да са необходими допълнителни изследвания за точна диагноза.
И накрая, предлагаме да гледате видео курс за декодиране на „ЕКГ за всеки“:
www.oserdce.com
Какво е ЕКГ, как протича процедурата
Принципът за получаване на ЕКГ е много прост. Говорим за това, че върху кожата на пациента са прикрепени сензори, които записват електрическите импулси, съпътстващи биенето на сърцето. Записът се извършва на лист хартия. Компетентният лекар може да каже много за здравето на пациента от тази диаграма.
Той изобразява циклични промени в съответните електрически импулси. Важно е да се отбележи, че този диагностичен метод не е абсолютно точен и изчерпателен. То може да се разглежда по-скоро като основа за основните изводи.
Какво точно показва ЕКГ-то?

Да предположим, че трябва да направите електрокардиограма. Как да го направя правилно? Трябва ли да съм специалист, за да извърша тази процедура или при стриктно спазване на всички необходими правила и неспециалист може да я извърши? Нека се опитаме да отговорим на тези въпроси.
Интересното е, че електрокардиограмата се използва не само при лечението на сърдечни пациенти, но и в редица други случаи:
- Това става не само по време на различни медицински прегледи, но и за диагностика на онези заболявания, които не са пряко свързани със сърцето, но могат да създадат усложнения в него.
- Също така, когато се използват тези лекарства, които имат силен ефект върху тялото, състоянието на сърдечно-съдовата система често се проверява по този начин, за да се предотвратят възможни последствия от приема на такива лекарства.
В такива случаи е обичайно да се проверява не само преди, но и след приключване на терапевтичния курс.
Самата процедура не е особено сложна. Общата му продължителност не надвишава десет минути. Стайната температура не трябва да е твърде ниска. В същото време стаята трябва да се вентилира. Спазването на това и подобни правила е много важно за такава процедура. Това е така, защото всяка промяна в физическо състояниепациентът ще бъде отразен в електрокардиограмата.
Ето някои други изисквания:
- Преди да започнете процедурата, на пациента трябва да се даде почивка. Продължителността му трябва да бъде най-малко четвърт час.
- По време на процедурата за четене пациентът трябва да лежи по гръб.
- По време на работа той трябва да има равномерно дишане.
- Трябва да вземете предвид и времето на хранене. Всичко трябва да се прави или на празен стомах, или не по-рано от два часа след последното хранене. Този прием не трябва да бъде изобилен.
- Разбира се, в деня на процедурата не е позволено да се приемат никакви успокоителни и тонизиращи лекарства. Също така, не пийте кафе или чай или други подобни напитки. Ако пациентът пуши, той трябва да се въздържа от този навик поне един час преди процедурата.
Диагностична техника включително  Тя включва закрепване на четири електрода към ръцете и глезените и инсталиране на шест вендузи на гърдите на пациента.
Тя включва закрепване на четири електрода към ръцете и глезените и инсталиране на шест вендузи на гърдите на пациента.
Направете го в следния ред. Всеки електрод има определен цвят. Поставете влажна кърпа под тях. Това се прави както за увеличаване на проводимостта, така и за подобряване на адхезията на електрода към повърхността на кожата.
Когато монтирате вендузи на гърдите, кожата обикновено се дезинфекцира с алкохолен разтвор. Диаграмата ще покаже няколко вида зъби, които имат различна форма.
За извършване на диагностика е достатъчно да се записват данни за не повече от четири последователни цикъла.
И така, в какви случаи има смисъл да отидете на лекар и да направите кардиограма?
Има няколко основни опции:
- Това трябва да се направи, ако явно почувствате дискомфорт в гърдите.
- При задух, въпреки че може да изглежда познат, има смисъл да посетите лекар за ЕКГ.
- Ако сте с наднормено тегло, тогава несъмнено сте изложени на риск от сърдечни заболявания. Препоръчва се редовно да се прави електрокардиограма.
- Наличието на хроничен и силен стрес в живота ви е опасност не само за сърцето ви, но и за други системи на човешкото тяло. ЕКГ в такъв случай е въпрос от жизненоважно значение.
- Има такъв хронично заболяванекато тахикардия. Ако страдате от него, тогава ЕКГ трябва да се прави редовно.
- Хипертонията се счита от мнозина за възможна стъпка към сърдечен удар. Ако на този етап редовно диагностицирате с помощта на ЕКГ, тогава шансовете ви за възстановяване ще се увеличат драстично.
- Преди хирургична операцияВажно е лекарят да е сигурен. Че сърцето ти може да се справи. Може да се направи ЕКГ за проверка.
Колко често е необходимо да се прибягва до такава процедура? Обикновено това се определя от лекуващия лекар. Въпреки това, ако сте над четиридесет години, тогава има смисъл да провеждате тази процедура всяка година. Ако сте много по-възрастен, тогава трябва да правите ЕКГ поне веднъж на тримесечие.
Какво показва ЕКГ
Да видим какво можем да видим на електрокардиограмата:
- На първо място, тя ще разкаже подробно за всички характеристики на ритъма на сърдечния ритъм.По-специално, това ще ви позволи да проследите увеличаването на сърдечната честота или слабия сърдечен ритъм. Диаграмата показва в какъв ритъм и с каква сила бие сърцето на пациента.
- Друго важно предимствое, че ЕКГ е в състояние да покаже различни патологии, които са присъщи на сърцето. Това се дължи на факта, че всяка, да речем, тъканна некроза ще провежда електрически импулси по различен начин от здрава тъкан. Такива характеристики също ще помогнат да се идентифицират тези, които все още не са болни, но имат тенденция да го направят.
- Има ЕКГ под стрес. Това е полезно в случаите, когато относително здрав човек иска да оцени здравето на сърцето си.
Принципи за декодиране на индикатори
Кардиограмата не е една, а няколко различни графики. Тъй като няколко електрода са прикрепени към пациента, електрическите импулси по принцип могат да бъдат измерени между всяка двойка от тях. На практика ЕКГ съдържа дванадесет графики. Лекарят оценява формата и честотата на зъбите, а също така взема предвид съотношението на електрическите сигнали на различни графики.
Всяко заболяване съответства на специфични признаци на ЕКГ графиките. Ако те са определени, тогава това дава възможност да се постави правилната диагноза на пациента. Нормата и нарушенията в интерпретацията на ЕКГ са много важни. Всеки показател изисква най-внимателно внимание. Надежден резултатвъзниква, когато анализът е извършен точно и надеждно.
четене на зъби
Има пет различни вида вълнови форми на ЕКГ. Те са обозначени с латински букви: S, P, T, Qи Р. Всеки от тях характеризира работата на един от  участъци на сърцето.
участъци на сърцето.
Различните видове интервали и сегменти също са взети предвид. Те представляват разстоянието между определени видове зъби и също имат свои буквени обозначения.
Също така анализът взема предвид QRS комплекса (нарича се още QRS интервал).
По-подробно елементите на ЕКГ са показани на фигурата, дадена тук. Това е вид таблица за декодиране на ЕКГ.
Първо се оценява сърдечната честота. Както знаете, обикновено е 60-80 разфасовки в секунда.
Как лекарят анализира резултатите
Изследването на електрокардиограмата се извършва в няколко последователни етапа:
- На този етап лекарят трябва да изчисли и анализира интервалите. Лекарят изследва QT - интервала. Ако има удължаване на този сегмент, това показва по-специално коронарна болест на сърцето, ако говорим за скъсяване, тогава можем да говорим за хиперкалцемия.
- След това се определя индикатор като електрическата ос на сърцето (EOS). Това се прави чрез изчисление, базирано на височина. различни видовезъби на електрокардиограма.
- След това се разглежда комплексът.Говорим за зъб от тип R и неговите най-близки участъци от графиката от двете страни.
- Следва интервалът. Смята се, че за нормално сърце то трябва да е по средната линия.
- След това въз основа на изследваните данни се дава окончателно кардиологично заключение.
- P - нормално трябва да е положителен, показва наличието на биоелектричество в предсърдията;
- Q вълната обикновено е отрицателна, отнася се до интервентрикуларната преграда;
- R - характеризира електрическия потенциал в камерния миокард;
- S вълната - в нормална ситуация е отрицателна, показва крайния процес на електричество във вентрикулите, обикновено такъв зъб ще бъде по-нисък от R вълната;
- Т - трябва да е положителен, тук говорим за процеса на възстановяване на биопотенциала в сърцето.
- Сърдечната честота трябва да бъде между 60 и 80 в минута. Ако надхвърля тези граници, това показва нарушения в работата на сърцето.
- QT - нормалният интервал за възрастен е 390-450 милисекунди.
- Ширината на QRS интервала трябва да бъде приблизително 120 милисекунди.
Възможни грешки в резултата
Въпреки очевидните си достойнства, тази процедураима и определени недостатъци:

Патологии при интерпретацията на ЕКГможе да се определи според наличните описания на различни варианти на кардиограми. Има подробни таблици, които ще помогнат да се определи вида на откритата патология. За да се увеличи надеждността на резултата, кардиограмата трябва да се комбинира с други диагностични методи.
Цената на процедурата
Ако говорим за цените в Москва, тогава те са приблизително в диапазона от 650 до 2300 рубли. Да не забравяме, че при получаване на кардиограма от голямо значение е нейният анализ от квалифициран лекар и качеството на самата медицинска апаратура.
В Санкт Петербург средна ценапочти същото като в Москва. ЕКГ цена с декодиранее приблизително 1500 рубли за тази процедура.
Има и услуга за извикване на такъв специалист у дома. В Москва тази услуга може да бъде предоставена за 1500 рубли, в Хабаровск - за 900 рубли, а в Саратов може да се направи за 750 рубли.
Заключение
ЕКГ - важен инструментдиагностика на вашата сърдечно-съдова система. Тя има какво да каже за нея. Има смисъл редовно, поне веднъж на всеки две години, да търсите ЕКГ от лекар.
cardiohelp.com
ЕКГ интерпретация
Всяка електрокардиограма показва работата на сърцето (електрическия му потенциал по време на контракции и отпускания) в 12 криви, записани в 12 отвеждания. Тези криви се различават една от друга, тъй като показват преминаването на електрически импулс през различни части на сърцето, например първата е предната повърхност на сърцето, третата е задната. За запис на ЕКГ в 12 отвеждания към тялото на пациента се закрепват специални електроди на определени места и в определена последователност.
Как да дешифрирате кардиограмата на сърцето: общи принципи
Основните елементи на електрокардиографската крива са:
ЕКГ анализ
След като получи електрокардиограма в ръцете си, лекарят започва да я оценява в следната последователност:
- Той определя дали сърцето бие ритмично, тоест дали ритъмът е правилен. За да направите това, той измерва интервалите между R вълните, те трябва да са еднакви навсякъде, ако не, това вече е грешен ритъм.
- Изчислява честотата, с която бие сърцето (HR). Това е лесно да се направи, като знаете скоростта на запис на ЕКГ и броите броя на милиметровите клетки между съседните вълни R. Обикновено сърдечната честота не трябва да надвишава 60-90 удара. за минута.
- Според специфичните особености (главно по Р вълната) той определя източника на възбуждане в сърцето. Обикновено това е синусовият възел, т.е. при здрав човек синусовият ритъм се счита за нормален. Предсърдният, атриовентрикуларният и камерният ритъм показват патология.
- Оценява проводимостта на сърцето по продължителността на зъбите и сегментите. За всеки от тях има показатели за нормата.
- Определя електрическата ос на сърцето (EOS). За много слабите хора е характерно по-вертикалното положение на EOS, за пълните хора е по-хоризонтално. При патология оста се измества рязко надясно или наляво.
- Анализира в детайли зъби, сегменти и интервали. Лекарят записва тяхната продължителност на кардиограмата на ръка за секунди (това е неразбираем набор от латински букви и цифри на ЕКГ). Съвременните електрокардиографи автоматично анализират тези показатели и незабавно предоставят резултати от измерването, което улеснява работата на лекаря.
- Дава заключение. Той задължително показва правилността на ритъма, източника на възбуждане, сърдечната честота, характеризира EOS, а също така подчертава специфични патологични синдроми (нарушение на ритъма, нарушение на проводимостта, наличие на претоварване на отделни части на сърцето и увреждане на миокарда), ако всякакви.
Примери за електрокардиографски находки
При здрав човек заключението на ЕКГ може да изглежда така по следния начин: синусов ритъм със сърдечна честота 70 уд. в мин. EOS в нормално положение, не са открити патологични промени.
Освен това за някои хора синусовата тахикардия (ускоряване на сърдечната честота) или брадикардия (забавен сърдечен ритъм) може да се счита за нормален вариант. При възрастни хора доста често заключението може да показва наличието на умерени дифузни или метаболитни промени в миокарда. Тези състояния не са критични и след подходящо лечение и корекция на храненето на пациента, в повечето случаи винаги изчезват.

Освен това, в заключение, можем да говорим за неспецифична промяна в ST-T интервала. Това означава, че промените не са показателни и е невъзможно да се определи причината им само чрез ЕКГ. Друго доста често срещано състояние, което може да бъде диагностицирано чрез кардиограма, е нарушение на процесите на реполяризация, т.е. нарушение на възстановяването на вентрикуларния миокард след възбуждане. Тази промяна може да бъде причинена както от тежко сърдечно заболяване, така и от хронични инфекции, хормонален дисбаланс и други причини, които лекарят ще търси впоследствие.
Отчитат се прогностично неблагоприятни заключения, в които има данни за наличие на миокардна исхемия, хипертрофия на сърцето, ритъмни и проводни нарушения.
Дешифриране на ЕКГ при деца
Целият принцип на дешифриране на кардиограмите е същият като при възрастни, но поради физиологични и анатомични особеностидетско сърце, има различия в тълкуването на нормалните показатели. Това се отнася преди всичко за сърдечната честота, тъй като до 5 години при деца тя може да надвишава 100 удара. за минута.
Също така, синусова или респираторна аритмия (увеличаване на сърдечната честота при вдишване и намаляване при издишване) може да се регистрира при бебета без патология. Освен това характеристиките на някои зъби и интервали се различават от тези на възрастните. Например, едно дете може да няма пълна блокадачасти от проводната система на сърцето - дясното краче на Хисовия сноп. Всички тези характеристики се вземат предвид от детските кардиолози, когато правят заключение на ЕКГ.
Характеристики на ЕКГ по време на бременност
Тялото на бременна жена преминава през различни процесиадаптация към новата ситуация. Някои промени настъпват и в сърдечно-съдовата система, така че ЕКГ на бъдещите майки може леко да се различава от резултатите от изследването на сърцето на здрав възрастен. На първо място, на по-късни датиима леко хоризонтално отклонение на EOS, причинено от промяна в относителното разположение вътрешни органии нарастваща матка.
В допълнение, бъдещите майки могат да имат лека синусова тахикардия и признаци на претоварване на отделни части на сърцето. Тези промени са свързани с увеличаване на обема на кръвта в тялото и обикновено изчезват след раждането. Откритието им обаче не може да остане без подробно разглеждане и по-задълбочено изследване на жената.
Дешифриране на ЕКГ, нормата на показателите
Дешифрирането на ЕКГ е работа на опитен лекар. С този метод функционална диагностикаоценено:
- сърдечен ритъм - състоянието на генераторите на електрически импулси и състоянието на сърдечната система, която провежда тези импулси
- състоянието на самия сърдечен мускул (миокард). наличието или отсъствието на неговото възпаление, увреждане, удебеляване, кислороден глад, електролитен дисбаланс
Съвременните пациенти обаче често имат достъп до своите медицински документи, по-специално до електрокардиографски филми, върху които са написани медицински доклади. С разнообразието си тези записи могат да докарат дори най-уравновесения, но невеж човек до паническо разстройство. Всъщност често пациентът не знае със сигурност колко опасно за живота и здравето е това, което е написано на гърба на ЕКГ филма от ръката на функционален диагностик, и все още има няколко дни преди среща с терапевт или кардиолог.
За да намалим интензивността на страстите, веднага ще предупредим читателите, че без сериозна диагноза (инфаркт на миокарда, остри разстройстваритъм) функционалният диагностик няма да пусне пациента от кабинета, но поне ще го изпрати на консултация с колега специалист точно там. За останалите "тайните на Open" в тази статия. При всички неясни случаи на патологични промени в ЕКГ се предписва ЕКГ контрол, ежедневно наблюдение (Холтер), ЕХО кардиоскопия (ултразвук на сърцето) и стрес тестове (бягаща пътека, велоергометрия).
Цифри и латински букви при декодиране на ЕКГ

PQ- (0.12-0.2 s) - време на атриовентрикуларна проводимост. Най-често се удължава на фона на AV блокада. Скъсен при синдроми на CLC и WPW.
P - (0.1s) височина 0.25-2.5 mm описва предсърдни контракции. Може да се говори за тяхната хипертрофия. 
QRS - (0.06-0.1s) - камерен комплекс
QT - (не повече от 0,45 s) се удължава с кислородно гладуване (миокардна исхемия, инфаркт) и заплахата от ритъмни нарушения.
RR - разстоянието между върховете на камерните комплекси отразява редовността на сърдечните контракции и дава възможност да се изчисли сърдечната честота.
Декодирането на ЕКГ при деца е показано на фиг. 3
Опции за описание на сърдечната честота
Синусов ритъм
Това е най-често срещаният надпис на ЕКГ. И ако не се добави нищо друго и честотата (HR) е посочена от 60 до 90 удара в минута (например сърдечна честота 68`) - това е най-успешният вариант, показващ, че сърцето работи като часовник. Това е ритъмът, зададен от синусовия възел (основният пейсмейкър, който генерира електрически импулси, които карат сърцето да се свива). В същото време синусовият ритъм предполага благополучие, както в състоянието на този възел, така и в здравето на проводната система на сърцето. Липсата на други записи отрича патологични промени в сърдечния мускул и означава, че ЕКГ е нормално. Освен синусов ритъм, той може да бъде предсърден, атриовентрикуларен или камерен, което показва, че ритъмът се задава от клетките в тези части на сърцето и се счита за патологичен.
Това е вариант на нормата при млади хора и деца. Това е ритъм, при който импулсите излизат от синусовия възел, но интервалите между ударите на сърцето са различни. Това може да се дължи на физиологични промени (дихателна аритмия, когато сърдечните контракции се забавят при издишване). Приблизително 30% от синусовите аритмии изискват наблюдение от кардиолог, тъй като са застрашени от развитие на по-сериозни ритъмни нарушения. Това са аритмии след ревматизъм. На фона на миокардит или след него, на фона на инфекциозни заболявания, сърдечни дефекти и при хора с анамнеза за аритмии.
Това са ритмични съкращения на сърцето с честота под 50 в минута. При здрави хора брадикардията се появява например по време на сън. Също така, брадикардия често се появява в професионални спортисти. Патологичната брадикардия може да показва синдром на болния синус. В същото време брадикардията е по-изразена (средно сърдечна честота от 45 до 35 удара в минута) и се наблюдава по всяко време на деня. Когато брадикардията причинява паузи в сърдечните контракции до 3 секунди през деня и около 5 секунди през нощта, води до смущения в доставката на кислород към тъканите и се проявява, например, чрез припадък, е показана операция за инсталиране на сърцето пейсмейкър, който замества синусовия възел, налагайки нормален ритъм на съкращения на сърцето.
Синусова тахикардия
Сърдечна честота повече от 90 в минута - се разделя на физиологични и патологични. При здрави хора синусовата тахикардия е придружена от физически и емоционален стрес, пиене на кафе, понякога силен чай или алкохол (особено енергийни напитки). Тя е краткотрайна и след епизод на тахикардия сърдечната честота се нормализира за кратък период от време след прекратяване на натоварването. При патологична тахикардия сърцебиенето смущава пациента в покой. Причините за него са повишаване на температурата, инфекции, загуба на кръв, дехидратация, тиреотоксикоза, анемия, кардиомиопатия. Лекувайте основното заболяване. Синусовата тахикардия се спира само при инфаркт или остър коронарен синдром.
Екстрасистолия
Това са ритъмни нарушения, при които огнища извън синусовия ритъм дават извънредни сърдечни съкращения, след което настъпва удвоена по дължина пауза, наречена компенсаторна. Като цяло сърдечните удари се възприемат от пациента като неравномерни, бързи или бавни, понякога хаотични. Най-вече са смущаващи нарушенията на сърдечния ритъм. Може да има дискомфорт в гърдите под формата на сътресения, изтръпване, чувство на страх и празнота в корема.
Не всички екстрасистоли са опасни за здравето. Повечето от тях не водят до значителни нарушениякръвообращението и не застрашават нито живота, нито здравето. Те могат да бъдат функционални (на фона паническа атака, кардионевроза, хормонални смущения), органични (с ИБС, сърдечни дефекти, миокардна дистрофия или кардиопатия, миокардит). Те също могат да доведат до интоксикация и сърдечна операция. В зависимост от мястото на възникване екстрасистолите се делят на предсърдни, камерни и антриовентрикуларни (възникват във възел на границата между предсърдията и камерите).
- Единичните екстрасистоли са най-често редки (по-малко от 5 на час). Те обикновено са функционални и не пречат на нормалното кръвоснабдяване.
- Сдвоените екстрасистоли от две придружават определен брой нормални контракции. Такова нарушение на ритъма често показва патология и изисква допълнително изследване (мониторинг на Холтер).
- Алоритмиите са по-сложни видове екстрасистоли. Ако всяка втора контракция е екстрасистола, това е бигимения, ако всяка трета е тригинемия, а всяка четвърта е квадрихимения.
Обичайно е камерните екстрасистоли да се разделят на пет класа (според Laun). Те се оценяват по време на ежедневното ЕКГ наблюдение, тъй като индикаторите на конвенционалната ЕКГ след няколко минути може да не покажат нищо.
- Клас 1 - единични редки екстрасистоли с честота до 60 на час, излъчващи се от един фокус (монотопни)
- 2 - чести монотопни повече от 5 в минута
- 3 - чести полиморфни (с различни форми) политопични (от различни огнища)
- 4а - сдвоени, 4b - група (тригимения), епизоди на пароксизмална тахикардия
- 5 - ранни екстрасистоли
Колкото по-висок е класът, толкова по-сериозни са нарушенията, въпреки че днес дори 3 и 4 степен не винаги изискват медицинско лечение. Като цяло, ако има по-малко от 200 камерни екстрасистоли на ден, те трябва да се класифицират като функционални и да не се тревожат за тях. При по-чести е показано ЕХО на COP, понякога - ЯМР на сърцето. Те не лекуват екстрасистол, а заболяването, което води до него.
Пароксизмална тахикардия
Като цяло пароксизмът е атака. Пароксизмалното ускоряване на ритъма може да продължи от няколко минути до няколко дни. В този случай интервалите между сърдечните удари ще бъдат еднакви, а ритъмът ще се увеличи над 100 в минута (средно от 120 до 250). Има суправентрикуларна и камерна форма на тахикардия. Основата на тази патология е анормална циркулация на електрически импулс в проводната система на сърцето. Такава патология подлежи на лечение. От домашни средства за премахване на атака:
- задържане на дъха
- повишена принудителна кашлица
- потапяне на лицето в студена вода
WPW синдром
Синдромът на Wolff-Parkinson-White е вид пароксизмална суправентрикуларна тахикардия. Наречен на имената на авторите, които са го описали. В основата на появата на тахикардия е наличието между предсърдията и вентрикулите на допълнителен нервен сноп, през който преминава по-бърз импулс, отколкото от главния пейсмейкър.
В резултат на това се получава извънредно свиване на сърдечния мускул. Синдромът изисква консервативно или хирургично лечение (с неефективност или непоносимост към антиаритмични таблетки, с епизоди на предсърдно мъждене, със съпътстващи сърдечни дефекти).
CLC - Синдром (Clerk-Levy-Christesco)
подобен по механизъм на WPW и се характеризира с по-ранно възбуждане на вентрикулите в сравнение с нормата поради допълнителен сноп, по който нервен импулс. Вроденият синдром се проявява чрез пристъпи на ускорен сърдечен ритъм.
предсърдно мъждене
Може да бъде под формата на атака или постоянна форма. Проявява се под формата на трептене или предсърдно мъждене.
предсърдно мъждене
предсърдно мъждене
Когато сърцето трепти, то се свива напълно неправилно (интервали между съкращенията са с много различна продължителност). Това се дължи на факта, че ритъмът не се задава от синусовия възел, а от други предсърдни клетки.
Оказва се честота от 350 до 700 удара в минута. Просто няма пълноценно предсърдно свиване, свиване мускулни влакнане осигуряват ефективно пълнене на вентрикулите с кръв.
В резултат на това освобождаването на кръв от сърцето се влошава и органите и тъканите страдат от кислороден глад. Друго име за предсърдно мъждене е предсърдно мъждене. Не всички предсърдни контракции достигат вентрикулите на сърцето, така че сърдечната честота (и пулсът) ще бъде или под нормата (брадисистол с честота по-малка от 60), или нормален (нормозистол от 60 до 90), или над нормата (тахисистол повече от 90 удара в минута).
Пристъп на предсърдно мъждене е трудно да се пропусне.
- Обикновено започва със силен сърдечен ритъм.
- Развива се като поредица от абсолютно неритмични сърдечни удари с висока или нормална честота.
- Състоянието е придружено от слабост, изпотяване, световъртеж.
- Страхът от смъртта е силно изразен.
- Може да има задух, обща възбуда.
- Понякога има загуба на съзнание.
- Атаката завършва с нормализиране на ритъма и желание за уриниране, при което излиза голямо количество урина.
За да спрат атаката, те използват рефлексни методи, лекарства под формата на таблетки или инжекции или прибягват до кардиоверсия (стимулиране на сърцето с електрически дефибрилатор). Ако пристъпът на предсърдно мъждене не бъде елиминиран в рамките на два дни, рискът от тромботични усложнения (белодробна емболия, инсулт) се увеличава.
При постоянна форма на трептене на сърдечния ритъм (когато ритъмът не се възстановява нито на фона на лекарства, нито на фона на електрическа стимулация на сърцето), те стават по-познат спътник на пациентите и се усещат само с тахисистолия (бързи неравномерни сърдечни удари ). Основната задача при откриване на признаци на тахисистолия на постоянна форма на предсърдно мъждене на ЕКГ е да се забави ритъмът до нормосистол, без да се опитва да го направи ритмичен.
Примери за записи на ЕКГ филми:
- предсърдно мъждене, тахисистоличен вариант, сърдечна честота 160 в '.
- Предсърдно мъждене, нормосистоличен вариант, сърдечна честота 64 in '.
предсърдно мъжденеможе да се развие в програмата на коронарна болест на сърцето, на фона на тиреотоксикоза, органично сърдечно заболяване, захарен диабет, синдром на болния синус, интоксикация (най-често с алкохол).
предсърдно трептене
Това са чести (повече от 200 на минута) редовни предсърдни контракции и същите редовни, но по-редки камерни контракции. Като цяло трептенето е по-често в острата форма и се понася по-добре от трептенето, тъй като нарушенията на кръвообращението са по-слабо изразени. Треперенето се развива, когато:
- органични сърдечни заболявания (кардиомиопатии, сърдечна недостатъчност)
- след сърдечна операция
- на фона на обструктивна белодробна болест
- почти никога не се среща при здрави хора.
Клинично трептенето се проявява с ускорен ритмичен сърдечен ритъм и пулс, подуване на югуларните вени, задух, изпотяване и слабост.
Проводни нарушения
Обикновено, след като се образува в синусовия възел, електрическото възбуждане преминава през проводната система, изпитвайки физиологично забавяне от част от секундата в атриовентрикуларния възел. По пътя си импулсът стимулира предсърдията и вентрикулите, които изпомпват кръвта, да се свиват. Ако в някоя част от проводната система импулсът се задържи по-дълго от предписаното време, тогава възбуждането на подлежащите участъци ще дойде по-късно, което означава, че нормалната изпомпваща работа на сърдечния мускул ще бъде нарушена. Проводните нарушения се наричат блокади. Те могат да възникнат като функционални нарушения, но по-често са резултат от лекарства или алкохолна интоксикацияи органично сърдечно заболяване. В зависимост от нивото, на което възникват, има няколко вида.
Синоатриална блокада
Когато излизането на импулса от синусовия възел е затруднено. Всъщност това води до синдром на слабост на синусовия възел, намаляване на контракциите до тежка брадикардия, нарушено кръвоснабдяване на периферията, задух, слабост, замаяност и загуба на съзнание. Втората степен на тази блокада се нарича синдром на Samoilov-Wenckebach.
Атриовентрикуларен блок (AV блок)
Това е забавяне на възбуждането в атриовентрикуларния възел с повече от предписаните 0,09 секунди. Има три степени на този тип блокада. Колкото по-висока е степента, толкова по-рядко се свиват вентрикулите, толкова по-тежки са нарушенията на кръвообращението.
- При първото забавяне позволява на всяко предсърдно свиване да поддържа адекватен брой камерни съкращения.
- Втората степен оставя част от предсърдните контракции без камерни контракции. Описва се по отношение на удължаването на PQ и пролапса на вентрикуларния пулс като Mobitz 1, 2 или 3.
- Третата степен се нарича още пълен напречен блок. Предсърдията и вентрикулите започват да се свиват без взаимовръзка.
В този случай вентрикулите не спират, защото се подчиняват на пейсмейкърите от подлежащите части на сърцето. Ако първата степен на блокада може да не се прояви по никакъв начин и да се открие само с ЕКГ, тогава втората вече се характеризира с усещане за периодичен сърдечен арест, слабост, умора. При пълни блокади към проявите се добавят церебрални симптоми (замаяност, мухи в очите). Могат да се развият атаки на Morgagni-Adams-Stokes (когато вентрикулите излизат от всички пейсмейкъри) със загуба на съзнание и дори конвулсии.
Нарушение на проводимостта във вентрикулите
Във вентрикулите до мускулните клетки електрическият сигнал се разпространява през такива елементи на проводящата система като ствола на снопа His, неговите крака (ляво и дясно) и клоните на краката. Блокадите могат да възникнат на всяко от тези нива, което се отразява и на ЕКГ. В този случай, вместо да бъде обхванат от възбуждане едновременно, една от вентрикулите се забавя, тъй като сигналът към нея обикаля блокираната зона.
В допълнение към мястото на възникване се разграничава пълна или непълна блокада, както и постоянна и непостоянна. Причините за интравентрикуларните блокади са подобни на други нарушения на проводимостта (ИБС, мио- и ендокардит, кардиомиопатии, сърдечни дефекти, артериална хипертония, фиброза, сърдечни тумори). Също така влияят приемът на антиартмични лекарства, повишаването на калия в кръвната плазма, ацидозата и кислородното гладуване.
- Най-честата е блокадата на предно-задния клон на левия крак на пакета His (BPVLNPG).
- На второ място е блокадата на десния крак (RBNB). Тази блокада обикновено не е придружена от сърдечно заболяване.
- Блокадата на левия крак на снопа His е по-характерна за миокардни лезии. В същото време пълната блокада (PBBBB) е по-лоша от непълната блокада (NBLBBB). Понякога трябва да се разграничава от синдрома на WPW.
- Блокадата на задния долен клон на левия крак на снопа на His може да бъде при хора с тесен и удължен или деформиран гръден кош. От патологичните състояния е по-характерно за претоварване на дясната камера (с белодробна емболия или сърдечни дефекти).
Клиниката на блокадите на нивата на неговия сноп не е изразена. На първо място е картината на основната сърдечна патология.
- Синдром на Бейли - двулъчева блокада (на десния крак и задния клон на левия крак на снопа His).
Миокардна хипертрофия
При хронични претоварвания (налягане, обем) сърдечният мускул в някои области започва да се удебелява и сърдечните камери се разтягат. На ЕКГ такива промени обикновено се описват като хипертрофия.
- Левокамерната хипертрофия (ЛКХ) е типична за артериална хипертония, кардиомиопатия и редица сърдечни пороци. Но дори при нормални спортисти, пациенти със затлъстяване и хора, ангажирани с тежък физически труд, може да има признаци на LVH.
- Хипертрофията на дясната камера е несъмнен признак за повишено налягане в белодробната циркулационна система. Хроничното белодробно сърце, обструктивната белодробна болест, сърдечните дефекти (белодробна стеноза, тетралогия на Fallot, дефект на камерната преграда) водят до HPZh.
- Хипертрофия на лявото предсърдие (ХЛП) - с митрална и аортна стеноза или инсуфициенция, хипертония, кардиомиопатия, след миокардит.
- Хипертрофия на дясното предсърдие (РАХ) - с пулмонално сърце, дефекти на трикуспидалната клапа, деформации на гръдния кош, белодробни патологиии ТЕЛА.
- Косвени признаци на камерна хипертрофия са отклонението на електрическата ос на сърцето (ЕОС) надясно или наляво. Левият тип EOS е неговото отклонение наляво, т.е. LVH, десният тип е LVH.
- Систолното претоварване също е доказателство за хипертрофия на сърцето. По-рядко това е доказателство за исхемия (при наличие на стенокардна болка).
Промени в контрактилитета и храненето на миокарда
Синдром на ранна реполяризация на вентрикулите
По-често всички вариантинорми, особено за спортисти и лица с вродено високо телесно тегло. Понякога се свързва с миокардна хипертрофия. Отнася се за особеностите на преминаването на електролитите (калий) през мембраните на кардиоцитите и характеристиките на протеините, от които са изградени мембраните. Смята се за рисков фактор за внезапно спиране на сърцето, но не дава клиника и най-често остава без последствия.
Умерени или тежки дифузни промени в миокарда
Това е доказателство за недохранване на миокарда в резултат на дистрофия, възпаление (миокардит) или кардиосклероза. Също така обратимите дифузни промени са придружени от нарушения на водно-електролитния баланс (с повръщане или диария), приема на лекарства (диуретици), тежки физически натоварвания.
Това е признак на влошаване на храненето на миокарда без изразен кислороден глад, например в нарушение на електролитния баланс или на фона на дисхормонални състояния.
Остра исхемия, исхемични промени, промени на Т вълната, ST депресия, ниска Т
Това описва обратимите промени, свързани с кислородното гладуване на миокарда (исхемия). Може да бъде или стабилна стенокардия, или нестабилен, остър коронарен синдром. Освен наличието на самите изменения се описва и тяхната локализация (например субендокардна исхемия). Отличителна чертатакива промени са обратими. Във всеки случай подобни промени изискват сравнение на тази ЕКГ със стари филми и при съмнение за инфаркт трябва да се направят бързи тропонинови тестове за увреждане на миокарда или коронарография. В зависимост от варианта на коронарната болест на сърцето се избира антиисхемично лечение.
Развит инфаркт
Обикновено се описва като:
- по етапи. остра (до 3 дни), остра (до 3 седмици), подостра (до 3 месеца), цикатрициална (доживотно след инфаркт)
- по обем. трансмурален (голям фокален), субендокардиален (малък фокален)
- според локализацията на инфаркта. са предни и предно-септални, базални, латерални, долни (задна диафрагмена), кръгови апикални, задни базални и дяснокамерни.
Цялото разнообразие от синдроми и специфични промени в ЕКГ, разликата в показателите за възрастни и деца, изобилието от причини, водещи до същия тип промени в ЕКГ, не позволяват на неспециалист да тълкува дори готово заключение на функционален диагностик . Много по-разумно е, като имате резултат от ЕКГ, да посетите своевременно кардиолог и да получите компетентни препоръки за допълнителна диагностикаили лечение на техния проблем, което значително намалява рисковете от сърдечни спешни случаи.
Как да дешифрирате ЕКГ на сърцето?
Електрокардиографското изследване е най-простият, но много информативен метод за изследване на работата на сърцето на пациента. Резултатът от тази процедура е ЕКГ. Неразбираемите линии върху лист хартия съдържат много информация за състоянието и функционирането на основния орган в човешкото тяло. Дешифрирането на ЕКГ индикаторите е доста просто. Основното е да знаете някои от тайните и характеристиките на тази процедура, както и нормите на всички показатели. 
На ЕКГ се записват точно 12 криви.Всеки от тях разказва за работата на всяка конкретна част от сърцето. И така, първата крива е предната повърхност на сърдечния мускул, а третата линия е задната му повърхност. За запис на кардиограмата на всичките 12 отвеждания към тялото на пациента се закрепват електроди. Специалистът прави това последователно, като ги инсталира на определени места.
Принципи на дешифриране
Всяка крива на графиката на кардиограмата има свои собствени елементи:
- Зъби, които са издутини, насочени надолу или нагоре. Всички те са обозначени с латински главни букви. "P" показва работата на сърдечните предсърдия. "Т" е възстановителната способност на миокарда.
- Сегментите са разстоянието между няколко възходящи или низходящи зъба в съседство. Лекарите се интересуват особено от показатели на такива сегменти като ST, както и PQ.
- Интервалът е празнина, която включва както сегмент, така и зъб.
Всеки специфичен ЕКГ елемент показва определен процес, който се случва директно в сърцето. Според тяхната ширина, височина и други параметри лекарят има способността правилно да дешифрира получените данни.

Как се анализират резултатите?
Веднага след като специалистът получи електрокардиограмата в ръцете си, започва нейното декодиране. Това се прави в определена строга последователност:
- Правилният ритъм се определя от интервалите между "R"-зъбците. Трябва да са равни. В противен случай може да се заключи, че сърдечният ритъм е неправилен.
- С помощта на ЕКГ можете да определите сърдечната честота. За да направите това, трябва да знаете скоростта, с която са записани индикаторите. Освен това ще трябва да преброите и броя на клетките между двете R вълни. Нормата е от 60 до 90 удара в минута.
- Източникът на възбуждане в сърдечния мускул се определя от редица специфични особености. Това ще бъде казано, наред с други неща, чрез оценката на параметрите на вълната "P". Нормата предполага, че източникът е синусовият възел. Следователно здравият човек винаги има синусов ритъм. Ако има вентрикуларен, предсърден или друг ритъм, това показва наличието на патология.
- Специалистът оценява проводимостта на сърцето. Това се случва според продължителността на всеки сегмент и зъб.
- Електрическата ос на сърцето, ако се измества достатъчно рязко наляво или надясно, също може да показва проблеми със сърдечно-съдовата система.
- Всеки зъб, интервал и сегмент се анализират индивидуално и детайлно. Съвременни устройстваЕКГ веднага автоматично издава индикатори за всички измервания. Това значително улеснява работата на лекаря.
- Накрая специалистът прави заключение. Той показва декодирането на кардиограмата. Ако са открити някакви патологични синдроми, те трябва да бъдат посочени там.

Нормални показатели за възрастни
Нормата на всички показатели на кардиограмата се определя чрез анализ на позицията на зъбите. Но ритъмът на сърцето винаги се измерва с разстоянието между най-високите зъби "R" - "R". Обикновено те трябва да са равни. Максималната разлика може да бъде не повече от 10%. В противен случай вече няма да е нормата, която трябва да бъде в рамките на 60-80 пулсации в минута. Ако синусовият ритъм е по-чест, тогава пациентът има тахикардия. Напротив, бавният синусов ритъм показва заболяване, наречено брадикардия.
Интервалите P-QRS-T ще ви кажат за преминаването на импулса директно през всички сърдечни отдели. Нормата е индикатор от 120 до 200 ms. На графиката изглежда като 3-5 квадрата.
Чрез измерване на ширината от Q вълната до S вълната може да се получи представа за възбуждането на вентрикулите на сърцето. Ако това е нормата, тогава ширината ще бъде 60-100 ms.
Продължителността на камерната контракция може да се определи чрез измерване на Q-T интервала. Нормата е 390-450 ms. Ако е малко по-дълъг, може да се постави диагноза: ревматизъм, исхемия, атеросклероза. Ако интервалът е съкратен, можем да говорим за хиперкалцемия.

Какво означават зъбите?
Без провал, при дешифриране на ЕКГ, е необходимо да се следи височината на всички зъби. Това може да показва наличието на сериозни патологии на сърцето:
- Q зъбецът е индикатор за възбуждане на лявата сърдечна преграда. Нормата е една четвърт от дължината на вълната R. Ако бъде превишена, съществува възможност за некротична патология на миокарда;
- S вълната е индикатор за възбуждането на онези дялове, които са в базалните слоеве на вентрикулите. Нормата в този случай е 20 мм височина. Ако има отклонения, това показва коронарна болест.
- R вълната в ЕКГ разказва за активността на стените на всички вентрикули на сърцето. Фиксира се във всички ЕКГ криви. Ако някъде няма активност, тогава има смисъл да се подозира камерна хипертрофия.
- Т вълната се появява в I и II ред, като е насочена нагоре. Но в кривата на VR тя винаги е отрицателна. Когато вълната Т на ЕКГ е твърде висока и остра, лекарят подозира хиперкалиемия. Ако е дълъг и плосък, тогава има вероятност от развитие на хипокалиемия.

Нормални показания на педиатричната електрокардиограма
AT детствонормата на ЕКГ показателите може да се различава леко от характеристиките на възрастен:
- Сърдечната честота на бебета под 3 години е около 110 пулса в минута, а на възраст 3-5 години - 100 удара. Този показател при подрастващите вече е по-нисък - 60-90 пулсации.
- Нормата на QRS показанията е 0,6-0,1 s.
- P вълната обикновено не трябва да е по-висока от 0,1 s.
- Електрическата ос на сърцето при децата трябва да остане непроменена.
- Ритъмът е само синусов.
- На ЕКГ интервалът Q-T e може да надвишава 0,4 s, а P-Q трябва да бъде 0,2 s.
Синусовата сърдечна честота при декодирането на кардиограмата се изразява като функция на сърдечната честота при дишане. Това означава, че сърдечният мускул се свива нормално. В този случай пулсацията е 60-80 удара в минута.
Защо резултатите са различни?
Често пациентите са изправени пред ситуация, при която показанията на ЕКГ са различни. С какво е свързано? За да получите най-точните резултати, трябва да вземете предвид много фактори:
- Изкривяванията в записа на ЕКГ може да се дължат на технически проблеми. Например с неправилно залепване на резултати. И много римски цифри изглеждат еднакви както с главата надолу, така и с главата надолу. Случва се графиката да бъде изрязана неправилно или да се загуби първият или последният зъб.
- важно предварителна подготовкакъм процедурата. В деня на ЕКГ не трябва да закусвате обилно, дори е препоръчително да я откажете напълно. Ще трябва да спрете да пиете течности, включително кафе и чай. В крайна сметка те стимулират сърдечната честота. В резултат на това резултатите са изкривени. Най-добре е да вземете душ преди това, но не е необходимо да нанасяте никакви продукти за тяло. И накрая, по време на процедурата трябва да се отпуснете колкото е възможно повече.
- Не е изключено неправилното положение на електродите.
Най-добре е да проверите сърцето си на електрокардиограф. Той ще помогне да се извърши процедурата възможно най-точно и точно. И за да потвърди диагнозата, посочена от резултатите от ЕКГ, лекарят винаги ще предпише допълнителни изследвания.
heal-cardio.com
Не забравяйте да прочетете други статии:
Какво представляват бета блокерите Човешки пулсЛекарите получават важна информация за състоянието на сърцето с помощта на ЕКГ (електрокардиография). Това просто изследване ви позволява да идентифицирате опасни заболявания на сърдечно-съдовата система при възрастни и деца и да предотвратите по-нататъшното им развитие.
Електрокардиографията дава подробна информация за състоянието на сърцето
ЕКГ - какво е това?
Електрокардиографията (кардиограма) е определяне на електрическата активност на сърцето.
С помощта на процедурата можете да разберете:
- сърдечна честота и проводимост;
- наличието на блокади;
- размера на вентрикулите и предсърдията;
- кръвоснабдяване на сърдечния мускул.
Кардиограмата е основното изследване, което може да идентифицира редица опасни заболявания- инфаркт на миокарда, сърдечни дефекти, сърдечна недостатъчност, аритмия.

Кардиограмата помага да се идентифицират аномалии в работата на сърцето
Благодарение на ЕКГ можете да откриете не само сърдечни заболявания, но и патологии в белите дробове, ендокринната система (захарен диабет), кръвоносните съдове (висок холестерол, високо кръвно налягане).
Не е необходима специална подготовка за провеждане на сърдечен преглед. В държавните болници ЕКГ изисква направление от лекуващия лекар, процедурата е безплатна.
Частните клиники не се нуждаят от направление, но тук изследването се заплаща:
- цената на регистриране на кардиограма без декодиране е 520–580 рубли;
- цената на самото дешифриране - от 430 рубли;
- ЕКГ у дома - от 1270 до 1900 рубли.
Цената на процедурата зависи от техниката и нивото на квалификация на болницата.
ЕКГ методи
За цялостна диагностика на сърдечната дейност има няколко метода за провеждане на електрокардиограма - класическа кардиограма на сърцето, Холтер ЕКГ и стрес ЕКГ.
Класическа кардиограма
Най-често срещаният и прост начин за изследване на силата и посоката на електрическите токове, които се появяват по време на всяко натискане на сърдечния мускул. Продължителността на процедурата не надвишава 5 минути.
През това време специалистите успяват да:
- изследване на електрическата проводимост на сърцето;
- открива инфаркт перикардит;
- изследвайте камерите на сърцето, идентифицирайте удебеляването на стените им;
- определяне на ефективността на предписаната терапия (как работи сърцето след приемане на определени лекарства).

Класическата кардиограма е проста и наличен методизследване на сърцето
Недостатъкът на този метод е, че се провежда в покой. Следователно патологиите, които се проявяват по време на стрес (емоционален, физически) или по време на сън, този метод на диагностика няма да може да коригира. В тези случаи лекарят разчита на оплакванията на пациента, основните признаци и може да предпише други видове изследвания.
Техниката ви позволява да идентифицирате патологии, които не се появяват в спокойно състояние. Устройството записва сърдечната дейност през целия ден и дава възможност да се определи момента на повреда в условията, познати на пациента (по време на физическо натоварване, по време на стрес, по време на сън, при ходене или бягане).
Благодарение на изследването Холтер е възможно:
- определят в какви моменти се появява неправилен сърдечен ритъм и какво го провокира;
- идентифицирайте източника на чувство на натиск или парене в гърдите, припадък или замайване.

Сърдечните ритми по метода на Холтер се измерват най-малко един ден
Стрес ЕКГ е наблюдение на работата на сърцето по време на физическо натоварване (упражнения на бягаща пътека, упражнения на велоергометър). Извършва се в случай, че пациентът има периодични нарушения на сърдечната дейност, които електрокардиографията не може да открие в покой.
ЕКГ при натоварване ви позволява да:
- идентифициране на фактори, провокиращи влошаване в периода на физическо натоварване;
- открийте причината за внезапни скокове на налягането или нередовен сърдечен ритъм;
- следете упражненията след инфаркт или операция.
Проучването ви позволява да изберете най-много подходяща терапияи следете ефектите на лекарствата.

Стрес ЕКГ се провежда за изследване на работата на сърцето при стрес
Показания за електрокардиография
Обикновено сърдечната кардиограма се предписва въз основа на оплакванията на пациента и наличието на неприятни симптоми:
- скокове на налягането, по-често нагоре;
- затруднено дишане, преминаващо в задух дори в покой;
- болка в областта на сърцето;
- шумове в сърцето;
- диабет;
- разрушаване на ставите и мускулите с увреждане на кръвоносните съдове и сърцето (ревматизъм);
- безпричинно нарушение на пулса.
Кардиограма винаги се предписва след инсулт, чести припадъци, както и преди всяка хирургическа интервенция.

При чести болки в сърцето е необходимо да се направи кардиограма
Учебна подготовка
Електрокардиографията не изисква специална подготовка. За по-надеждни показатели експертите препоръчват да се придържате към прости правила в навечерието на изследването.
- Релаксация. Трябва да спите добре, да избягвате емоционални изблици и стресови ситуации, да не пренатоварвате тялото с физическо натоварване.
- Храна. Не преяждайте преди процедурата. Лекарите понякога препоръчват проследяване на сърцето на гладно.
- пийте. Няколко часа преди кардиограмата се препоръчва да се консумират по-малко течности, за да се намали натоварването на сърцето.
- Медитация. Преди самата процедура трябва да се успокоите, да поемете дълбоко въздух, след това да издишате. Нормализирането на дишането има положителен ефект върху функционирането на сърдечно-съдовата система.

Наспете добре преди ЕКГ
Как се извършва ЕКГ?
Мнозина са се сблъсквали с кардиограма на сърцето и знаят, че процедурата отнема 5-7 минути и се състои от няколко етапа.
- Пациентът трябва да разкрие гърдите, предмишниците, китките и пищялите. Легнете на дивана.
- Специалистът третира зоните, където електродите ще паснат с алкохол и специален гел, което допринася за по-доброто прилягане на проводниците.
- След фиксиране на маншетите и вендузите, кардиографът се включва. Принципът му на действие се състои в това, че с помощта на електроди той разчита ритъма на сърдечните контракции и фиксира всички смущения в работата на жизнените органи. важно тялокато графични данни.
Получената кардиограма изисква декодиране, което се извършва от кардиолог.

В областта на сърцето се поставят специални вендузи за измерване на пулса
Противопоказания за електрокардиография
Редовното ЕКГ не вреди на тялото. Апаратурата отчита само сърдечни токове и не засяга други органи. Поради това може да се прави по време на бременност, деца и възрастни.
Но електрокардиографията с натоварване има сериозни противопоказания:
- хипертония на третия етап;
- тежки нарушения на кръвообращението;
- тромбофлебит в обостряне;
- миокарден инфаркт в острия период;
- разширяване на стените на сърцето;
- тежко заболяванеинфекциозен характер.

Не можете да направите кардиограма с тромбофлебит
Дешифриране на резултатите
Кардиографските данни отразяват работата на жизненоважен орган и са основа за поставяне на диагноза.
Алгоритъм за анализ на ЕКГ
Последователността на изследване на сърдечната дейност се състои от няколко етапа:
- Оценка на работата на сърдечния мускул - ритъм и свиване на органа. Изследване на интервали и идентифициране на блокади.
- Оценка на ST сегменти и идентифициране на абнормни Q зъбци.
- Изследването на зъбите R.
- Изследване на лявата и дясната камера, за да се установи тяхната хипертрофия.
- Изследване на местоположението на сърцето и определяне на неговата електрическа ос.
- Изследване на вълната Т и други промени.
Електрокардиографският анализ се състои от 3 основни показателя, които са схематично изобразени на кардиографската лента:
- зъби (издигания или вдлъбнатини с остри краища над права линия);
- сегменти (сегменти, свързващи зъби);
- интервал (разстояние, състоящо се от зъб и сегмент).
При дешифриране на кардиограма параметри като:
- систоличен индикатор - количеството кръв, което се изхвърля от вентрикула за 1 контракция;
- минутен индикатор - обемът на кръвта, преминала през вентрикула за 1 минута;
- сърдечна честота (HR) - броят на сърдечните удари за 60 секунди.
След като анализирате всички характеристики, можете да видите цялостната клинична картина на сърдечната дейност.
ЕКГ норма при възрастни
Един неопитен човек няма да може самостоятелно да дешифрира получената схема, но все пак е възможно да имате обща представа за състоянието. За да направите това, е необходимо да разберете основните характеристики на такова наблюдение в нормалните граници.
Таблица "Индикатори за добро ЕКГ"
| Индекс | Нормата при възрастни | Символи и описание |
| QRS комплекс | 0,06–0,1 s | Показва възбуждане на вентрикулите. QRS в нормална ЕКГ е ширината от вълната R до вълната S, която не надвишава 100 ms. Продължителността на електрическата сърдечна дейност е не повече от 2,6 mV. Амплитудата на зъбите в гръдните проводници винаги е по-голяма (до 0,8 cm), а в стандартните е по-малка (до 0,5 cm) |
| P вълна | 0,07–0,12 s | Показва предсърдно възбуждане предсърден ритъм, който обикновено трябва да бъде синусов. |
| Q вълна | 0,04 s | Показва възбуждане на лявата половина на преградата между вентрикулите |
| T вълна | 0,12–0,28 s | Показва възстановителните процеси в миокарда. Нормалният интервал на вълната Т варира между 100-250 ms |
| Зъбец PQ | 0,12–0,2 s | Показва времето на преминаване на възбуждането през предсърдията към миокарда на вентрикула |
| сърдечен ритъм | 65–90 удара в минута | Показва пулса |
Как изглеждат основните показатели за дейността на сърцето в кардиограмата е показано на снимката.
Нормата на кардиограмата при деца
Някои ЕКГ параметри при дете се различават от показателите за възрастни и зависят от възрастта:
- Пулс - от 135 (при новородено бебе) до 75-80 (при тийнейджър).
- EOS (електрическа ос на сърцето) - обикновено общият ъгъл на вектора на електрическата сила не трябва да надвишава 45–70 градуса. При новородено сърцето е отклонено надясно, при деца под 14 години оста е вертикална.
- Ритъмът на сърцето е синусов.
Местоположението и продължителността на зъбите съответстват на нормалната кардиограма на възрастен.

Нормален пулс при дете
Всякакви отклонения от нормата при дешифрирането на кардиограмата са причина за по-подробно изследване на лицето.
Има няколко крайни резултата от ЕКГ:
- ЕКГ с ниска амплитуда - намаляване на височината на зъбите (QRS комплекс) във всички отвеждания - общ признак на миокардна дистрофия;
- гранична или атипична ЕКГ - някои параметри не отговарят на стандартите, но не принадлежат към тежки патологии.
- патологична ЕКГ - сериозни аномалии в сърдечната дейност, които изискват незабавна медицинска помощ.

Кардиограма с отклонения
Не всички промени в кардиограмата трябва да се приемат като индикатор за сериозни сърдечни проблеми. Нарушенията на ритъма или намаляването на ширината на сегментите между зъбите при здрав човек могат да бъдат резултат от емоционално пренапрежение, стрес и физическа активност. В този случай е по-добре да преминете отново през наблюдение и да проверите отново резултатите.
Таблица "Патологични нарушения на сърдечната дейност"
| Вид на отклоненията | Име на болестта | Декриптиране |
| Нарушение на сърдечния ритъм | Синусова аритмия (отнася се за гранична ЕКГ) | R-R ширината варира в рамките на 10% от нормата (не е патология при деца и юноши). |
| Синусова брадикардия | Сърдечна честота под 63 удара в минута, PQ вълни по-големи от 0,12 s, P вълна нормална | |
| тахикардия | Пулс 120-185 удара. Р вълната има тенденция нагоре - синусова тахикардия; QRS комплекс с дължина над 0,12 s - камерна тахикардия | |
| Промяна в позицията на EOS (кардиомиопатия) | Неговият пакетен блок, патологични промени в дясната камера | Силно повдигнат зъб S в сравнение с R, изместване на оста надясно с повече от 90 градуса |
| Хипертрофия на лявата камера (възниква при инфаркт, белодробен оток) | Изместване на оста наляво с 40-90 градуса, много високи зъби S и R | |
| Промени в проводната система | Атриовентрикуларен блок (AV) 1 степен | Продължителността на PQ надвишава 0,20 s, Т вълната се променя с QRS комплекс |
| Атриовентрикуларен блок 2-ра степен | Постепенно нарастване на PQ, водещо до пълно заместване на QRS | |
| Пълна блокада на AV възела | Промяна в честотата на контракциите в предсърдията (по-висока, отколкото във вентрикулите). PP и RR зъбите са еднакви, PG сегментите са различни | |
| Други сърдечни заболявания | митрална стеноза | Увеличаване на размера на дясната камера и лявото предсърдие, отклонение на оста надясно |
| Пролапс на митралната клапа | Т вълната е насочена надолу, ST сегментът е депресиран, QT е удължен | |
| Хипотиреоидизъм | Бавен сърдечен ритъм, уравнение на права Т-вълна (плоска вълна), дълъг PQ сегмент, нисък QRS комплекс | |
| Нарушения при инфаркт на миокарда | Исхемичен стадий | Ъгълът на Т вълната става по-висок и по-остър половин час преди началото на смъртта на сърдечния мускул |
| Етап на повреда | Куполообразна формация от ST сегмента и Т вълната, увеличаване на височината на R, плитък Q (индикаторите отразяват състоянието на сърцето непосредствено след инфаркт и до 3 дни след него) | |
| Остра форма (много лоша кардиограма) | Овал на ST сегмента, Т депресия, намаляване на R и аномалия на Q зъбец | |
| подостра степен | T и Q вълните остават патологично променени, липса на ST сегмент (изглажда се с права линия) | |
| Образуване на белег | Т вълната се нормализира, Q остава патологичен, R е дълбок (отрицателен) |
Тази интерпретация на ЕКГ дава възможност на неопитен човек да се ориентира грубо в общата схема на ЕКГ. Важно е да запомните, че само специалист може да разчете електрокардиографията и да направи подходящи заключения. Затова не трябва да се опитвате да си поставяте диагноза.
Опасно ли е да се прави ЕКГ?
Класическата сърдечна кардиограма просто разчита сърдечните импулси и ги прехвърля на хартия. Устройството не засяга сърцето и други органи. Следователно ЕКГ не представлява опасност за деца и възрастни. Може безопасно да се прави дори на новородено дете и жени по време на бременност.
Мониторингът на сърдечната дейност с помощта на ЕКГ ви позволява бързо и надеждно да получите анализ на състоянието на сърцето. Благодарение на този метод е възможно за кратко време да се открият сериозни заболявания на сърдечно-съдовата система, да се провери ефективността на лечението с лекарства и да се идентифицират заболявания на други органи. Кардиографията е напълно безопасна за човешкото здраве (само стрес ЕКГ има противопоказания).
ЕКГ (електрокардиография или просто кардиограма) е основният метод за изследване на сърдечната дейност. Методът е толкова прост, удобен и в същото време информативен, че се използва навсякъде. В допълнение, ЕКГ е абсолютно безопасно и няма противопоказания за него. Поради това се използва не само за диагностика сърдечно-съдови заболявания, но и като превантивна мярка при планови медицински прегледи, преди спортни състезания. Освен това се записва ЕКГ, за да се определи пригодността за определени професии, свързани с тежки физически натоварвания.
Нашето сърце се свива под действието на импулси, които преминават през проводната система на сърцето. Всеки импулс представлява електрически ток. Този ток възниква от мястото на генериране на импулс в синусовия възел и след това отива към предсърдията и вентрикулите. Под действието на импулса се получава свиване (систола) и отпускане (диастола) на предсърдията и вентрикулите.
Освен това систолите и диастолите се появяват в строга последователност - първо в предсърдията (в дясното предсърдие малко по-рано), а след това във вентрикулите. Това е единственият начин да се осигури нормална хемодинамика (кръвообращение) с пълно кръвоснабдяване на органите и тъканите.
Електрическите токове в проводната система на сърцето създават електрическо и магнитно поле около тях. Една от характеристиките на това поле е електрическият потенциал. При необичайни контракции и неадекватна хемодинамика, величината на потенциалите ще се различава от потенциалите, характерни за сърдечните контракции на здраво сърце. Във всеки случай, както в нормата, така и в патологията, електрическите потенциали са незначителни.
Но тъканите имат електрическа проводимост и следователно електрическо полена биещото сърце се разпространява в цялото тяло и потенциалите могат да бъдат записани на повърхността на тялото. Всичко, което е необходимо за това, е високочувствителен апарат, оборудван със сензори или електроди. Ако се използва това устройство, наречено електрокардиограф, за регистриране на електрически потенциали, съответстващи на импулсите на проводящата система, тогава е възможно да се прецени работата на сърцето и да се диагностицират нарушения в работата му.
Тази идея е в основата на съответната концепция, разработена от холандския физиолог Айнтховен. В края на XIXв. този учен формулира основните принципи на ЕКГ и създава първия кардиограф. В опростена форма електрокардиографът се състои от електроди, галванометър, система за усилване, ключове за отвеждане и записващо устройство. Електрическите потенциали се възприемат от електроди, които се наслагват върху различни части на тялото. Изборът на назначение се извършва с помощта на превключвателя на устройството.
Тъй като електрическите потенциали са незначителни, те първо се усилват и след това се подават към галванометъра, а оттам на свой ред към записващото устройство. Това устройство е записващо устройство с мастило и хартиена лента. Още в началото на 20в. Айнтховен е първият, който използва ЕКГ за диагностични цели, за което е удостоен с Нобелова награда.
ЕКГ триъгълник на Айнтховен
Според теорията на Айнтховен човешкото сърце, разположено в гърдите с изместване наляво, се намира в центъра на един вид триъгълник. Върховете на този триъгълник, който се нарича триъгълник на Айнтховен, се образуват от три крайника - дясната ръка, лявата ръка и левия крак. Айнтховен предлага да се регистрира потенциалната разлика между електродите, приложени към крайниците.
Потенциалната разлика се определя в три проводника, които се наричат стандартни и се обозначават с римски цифри. Тези изводи са страните на триъгълника на Айнтховен. В този случай, в зависимост от отвеждането, в което се записва ЕКГ, един и същ електрод може да бъде активен, положителен (+) или отрицателен (-):
- Лява ръка (+) - дясна ръка (-)
- Дясна ръка (-) - ляв крак (+)
- Лява ръка (-) - ляв крак (+)
Ориз. 1. Триъгълник на Айнтховен.
Малко по-късно беше предложено да се записват подобрени еднополюсни проводници от крайниците - върховете на триъгълника на Айтховен. Тези усилени проводници се обозначават с английските съкращения aV (увеличено напрежение - усилен потенциал).
aVL (ляво) - лява ръка;
aVR (right) - дясна ръка;
aVF (foot) - ляв крак.
При подсилените еднополярни проводници се определя потенциалната разлика между крайника, върху който е приложен активният електрод, и средния потенциал на другите два крайника.
В средата на ХХ век. ЕКГ беше допълнена от Wilson, който в допълнение към стандартните и еднополюсни проводници предложи запис на електрическата активност на сърцето от еднополюсни гръдни проводници. Тези проводници се означават с буквата V. При ЕКГ изследване се използват шест еднополюсни проводника, разположени на предната повърхност на гръдния кош.
Тъй като сърдечната патология, като правило, засяга лявата камера на сърцето, повечето гръдни проводници V са разположени в лявата половина на гръдния кош.

Ориз. 2.
V 1 - четвърто междуребрие в десния край на гръдната кост;
V 2 - четвърто междуребрие в левия край на гръдната кост;
V 3 - средата между V 1 и V 2;
V 4 - пето междуребрие по протежение на средноключичната линия;
V 5 - хоризонтално по предната аксиларна линия на нивото на V 4;
V 6 - хоризонтално по средната аксиларна линия на нивото на V 4.
Тези 12 отвеждания (3 стандартни + 3 еднополюсни крайника + 6 гръден кош) са задължителни. Те се записват и оценяват във всички случаи на ЕКГ с диагностична или профилактична цел.
Освен това има редица допълнителни изводи. Те се записват рядко и при определени показания, например, когато е необходимо да се изясни локализацията на инфаркт на миокарда, да се диагностицира хипертрофия на дясната камера, предсърдията и др. Допълнителните ЕКГ отвеждания включват гръден кош:
V 7 - на нивото на V 4 -V 6 по задната аксиларна линия;
V 8 - на ниво V 4 -V 6 по линията на лопатката;
V 9 - на ниво V 4 -V 6 по паравертебралната (паравертебралната) линия.
В редки случаи, за диагностициране на промени в горните части на сърцето, гръдните електроди могат да бъдат разположени 1-2 междуребрия по-високо от обикновено. В този случай се обозначават V 1 , V 2 , където горният индекс отразява колко междуребрени пространства е разположен над електрода. Понякога, за да се диагностицират промени в десните части на сърцето, гръдните електроди се поставят в дясната половина на гръдния кош в точки, които са симетрични на тези в стандартния метод за записване на гръдни отвеждания в лявата половина на гръдния кош. При обозначаването на такива проводници се използва буквата R, което означава дясно, дясно - B 3 R, B 4 R.
Кардиолозите понякога прибягват до биполярни проводници, предложени някога от немския учен Неб. Принципът на регистрация на отводи в Sky е приблизително същият като регистрацията на стандартни отводи I, II, III. Но за да се образува триъгълник, електродите се прилагат не върху крайниците, а върху гърдите. Електрод от дясна ръкаръцете са поставени във второто междуребрие в десния край на гръдната кост, от лявата ръка - по задната аксиларна линия на нивото на перката на сърцето, а от левия крак - директно до проекционната точка на перката. на сърцето, съответстващ на V 4 . Между тези точки се записват три отвеждания, които се обозначават с латинските букви D, A, I:
D (dorsalis) - задно отвеждане, съответства на стандартно отвеждане I, наподобява V 7 ;
A (anterior) - предно отвеждане, съответства на стандартно отвеждане II, наподобява V 5 ;
I (inferior) - долно отвеждане, съответства на стандартното отвеждане III, подобно на V 2 .
За диагностициране на задните базални форми на инфаркт се записват отвежданията на Slopak, обозначени с буквата S. При регистриране отвежданията на Slopak електродът, приложен към лявата ръка, се поставя по лявата задна аксиларна линия на нивото на удара на върха и електродът от дясната ръка се премества последователно в четири точки:
S 1 - в левия ръб на гръдната кост;
S 2 - по средноклавикуларната линия;
S 3 - в средата между C 2 и C 4;
S 4 - по предната аксиларна линия.
В редки случаи за ЕКГ диагностика се използва прекордиално картографиране, когато 35 електрода в 5 реда по 7 във всеки са разположени на лявата антеролатерална повърхност на гръдния кош. Понякога се поставят електродите епигастрална област, напредват в хранопровода на разстояние 30-50 cm от резците и дори се инжектират в кухината на сърдечните камери, когато се изследват през големи съдове. Но всички тези специфични методи за запис на ЕКГ се извършват само в специализирани центроверазполага с необходимото оборудване и квалифицирани лекари.
ЕКГ техника
По планиран начин ЕКГ записът се извършва в специализирана стая, оборудвана с електрокардиограф. В някои съвременни кардиографи вместо обичайния мастилен рекордер се използва термичен печатен механизъм, който с помощта на топлина изгаря кривата на кардиограмата върху хартия. Но в този случай е необходима специална хартия или термична хартия за кардиограмата. За яснота и удобство при изчисляване на ЕКГ параметрите в кардиографите се използва милиметрова хартия.
В кардиографите на най-новите модификации ЕКГ се показва на екрана на монитора с помощта на приложеното софтуердекриптирани и не само отпечатани на хартия, но и съхранени на цифров носител (диск, флашка). Въпреки всички тези подобрения, принципът на устройството на кардиографа за запис на ЕКГ не се е променил много от времето, когато е разработен от Айнтховен.
Повечето съвременни електрокардиографи са многоканални. За разлика от традиционните едноканални устройства, те регистрират не един, а няколко отвеждания наведнъж. В 3-каналните устройства първо се записват стандартни I, II, III, след това подсилени еднополюсни крайни проводници aVL, aVR, aVF и след това гръдни проводници - V 1-3 и V 4-6. При 6-каналните електрокардиографи първо се записват стандартни и еднополюсни отвеждания на крайниците, а след това всички отвеждания в гърдите.
Стаята, в която се извършва записът, трябва да бъде отстранена от източници на електромагнитни полета, рентгеново лъчение. Поради това ЕКГ кабинетът не трябва да се разполага в непосредствена близост до рентгенов кабинет, помещения, където се извършват физиотерапевтични процедури, както и електродвигатели, електрически табла, кабели и др.
Не се извършва специална подготовка преди запис на ЕКГ. Желателно е пациентът да е отпочинал и да спи. Предишни физически и психо-емоционални натоварвания могат да повлияят на резултатите и следователно са нежелателни. Понякога приемът на храна също може да повлияе на резултатите. Следователно ЕКГ се записва на празен стомах, не по-рано от 2 часа след хранене.
По време на записа на ЕКГ пациентът лежи на равна твърда повърхност (на дивана) в спокойно състояние. Местата за поставяне на електроди трябва да са свободни от дрехи. Следователно, трябва да се съблечете до кръста, краката и краката да са свободни от дрехи и обувки. Електродите се прилагат към вътрешните повърхности на долните трети на краката и краката ( вътрешна повърхностставите на китката и глезена). Тези електроди са под формата на пластини и са предназначени за регистриране на стандартни отвеждания и еднополюсни отвеждания от крайниците. Същите тези електроди могат да изглеждат като гривни или щипки.
Всеки крайник има собствен електрод. За да се избегнат грешки и объркване, електродите или проводниците, чрез които са свързани към устройството, са цветно кодирани:
- Отдясно - червено;
- От лявата ръка - жълто;
- До левия крак - зелено;
- До десния крак - черен.
Защо ви е нужен черен електрод? В крайна сметка десният крак не е включен в триъгълника на Айнтховен и от него не се вземат показания. Черният електрод е за заземяване. Съгласно основните изисквания за безопасност всички електрически съоръжения, вкл. и електрокардиографите трябва да бъдат заземени. За тази цел стаите за ЕКГ са оборудвани със заземяващ контур. И ако ЕКГ се записва в неспециализирана стая, например у дома от работници на линейката, устройството се заземява към батерия за централно отопление или към водопровод. За да направите това, има специален проводник с фиксираща скоба в края.
Електродите за регистриране на гръдни проводници имат формата на круша-смукател и са снабдени с бял проводник. Ако уредът е едноканален, има само една вендуза, като тя се премества в необходимите точки на гърдите.
Има шест от тези вендузи в многоканални устройства и те също са цветно кодирани:
V 1 - червено;
V 2 - жълто;
V 3 - зелено;
V 4 - кафяво;
V 5 - черен;
V 6 - лилаво или синьо.
Важно е всички електроди да прилягат плътно към кожата. Самата кожа трябва да е чиста, лишена от мастни мазнини и потни секрети. В противен случай качеството на електрокардиограмата може да се влоши. Между кожата и електрода има индукционни токове или просто пикап. Доста често се появява сигнал при мъже с гъста коса на гърдите и крайниците. Ето защо тук е особено необходимо да се гарантира, че контактът между кожата и електрода не е нарушен. Пикапът рязко влошава качеството на електрокардиограмата, на която вместо плоска линия се показват малки зъби.

Ориз. 3. Наводнения.
Поради това мястото, където се поставят електродите, се препоръчва да се обезмасли с алкохол, навлажнено със сапунена вода или проводящ гел. За електроди от крайниците са подходящи и марлени кърпички, навлажнени с физиологичен разтвор. Трябва обаче да се има предвид, че физиологичният разтвор изсъхва бързо и контактът може да бъде нарушен.
Преди запис е необходимо да проверите калибрирането на устройството. За целта той разполага със специален бутон – т.нар. контролен миливолт. Тази стойност отразява височината на зъба при потенциална разлика от 1 миливолт (1 mV). В електрокардиографията стойността на контролния миливолт е 1 см. Това означава, че при разлика в електрическите потенциали от 1 mV височината (или дълбочината) вълнова ЕКГравно на 1 см.

Ориз. 4. Всеки ЕКГ запис трябва да бъде предшестван от контролна миливолтова проверка.
Записването на електрокардиограмите се извършва със скорост на лентата от 10 до 100 mm/s. Вярно е, че екстремните стойности се използват много рядко. По принцип кардиограмата се записва със скорост 25 или 50 mm / s. Освен това последната стойност, 50 mm / s, е стандартна и най-често използвана. При необходимост от регистриране се използва скорост от 25 mm/h най-голямото числоконтракции на сърцето. В крайна сметка, колкото по-ниска е скоростта на лентата, толкова по-голям е броят на контракциите на сърцето, които показва за единица време.

Ориз. 5. Същата ЕКГ записана при 50 mm/s и 25 mm/s.
ЕКГ се записва с спокойно дишане. В този случай субектът не трябва да говори, да киха, да кашля, да се смее, да прави резки движения. При регистриране на III стандартно отвеждане може да се наложи дълбоко вдишване с кратко задържане на дъха. Това се прави, за да се разграничат функционалните промени, които често се срещат в този проводник, от патологичните.
Участъкът от кардиограмата със зъбци, съответстващ на систолата и диастолата на сърцето, се нарича сърдечен цикъл. Обикновено във всяко отвеждане се записват 4-5 сърдечни цикъла. В повечето случаи това е достатъчно. Въпреки това, в случай на сърдечни аритмии, ако има съмнение за миокарден инфаркт, може да се наложи записване на до 8-10 цикъла. За да превключва от един проводник към друг, сестрата използва специален превключвател.
В края на записа субектът се освобождава от електродите и лентата се подписва - в самото начало се посочва пълното име. и възраст. Понякога, за детайлизиране на патологията или определяне на физическата издръжливост, ЕКГ се извършва на фона на лекарства или физическо натоварване. Извършват се медицински изследвания с различни лекарства- атропин, камбанки, калиев хлорид, бета-блокери. Физическата активност се извършва на велоергометър (велоергометрия), с ходене на бягаща пътека или ходене на определени разстояния. За пълнота на информацията ЕКГ се записва преди и след тренировка, както и директно по време на велоергометрия.
Много негативни промени в работата на сърцето, като ритъмни нарушения, са преходни и може да не бъдат открити по време на ЕКГ запис, дори и при голям брой отвеждания. В тези случаи се извършва холтер мониторинг - записва се ЕКГ по холтер в непрекъснат режим през деня. Към тялото на пациента е прикрепен преносим рекордер, оборудван с електроди. След това пациентът се прибира вкъщи, където води обичайния режим за себе си. След един ден записващото устройство се отстранява и наличните данни се декодират.
Нормалната ЕКГ изглежда така:
Ориз. 6. Лента с ЕКГ
Всички отклонения в кардиограмата от средната линия (изолиния) се наричат зъби. Зъбите, отклонени нагоре от изолинията, се считат за положителни, надолу - отрицателни. Разстоянието между зъбите се нарича сегмент, а зъбът и съответният му сегмент се наричат интервал. Преди да разберете каква е конкретна вълна, сегмент или интервал, струва си да се спрем накратко на принципа на формиране на ЕКГ крива.
Обикновено сърдечният импулс възниква в синоатриалния (синусов) възел на дясното предсърдие. След това се разпространява в предсърдията - първо дясното, после лявото. След това импулсът се изпраща до атриовентрикуларния възел (атриовентрикуларен или AV възел) и по-нататък по протежение на снопа His. Клоновете на снопа на Хис или краката (дясно, ляво предно и ляво задно) завършват с влакна на Purkinje. От тези влакна импулсът се разпространява директно към миокарда, което води до неговото свиване - систола, което се заменя с отпускане - диастола.
Преминаването на импулс по нервно влакно и последващото свиване на кардиомиоцит е сложен електромеханичен процес, по време на който стойностите на електрическите потенциали се променят от двете страни на мембраната на влакната. Разликата между тези потенциали се нарича трансмембранен потенциал (TMP). Тази разлика се дължи на нееднаквата пропускливост на мембраната за калиеви и натриеви йони. Калият е повече вътре в клетката, натрият - извън нея. С преминаването на импулса тази пропускливост се променя. По същия начин се променя съотношението на вътреклетъчния калий и натрий и TMP.
Когато възбудителният импулс премине, TMP вътре в клетката се повишава. В този случай изолинията се измества нагоре, образувайки възходящата част на зъба. Този процес се нарича деполяризация. След това, след преминаването на импулса, TMT се опитва да вземе първоначалната стойност. Пропускливостта на мембраната за натрий и калий обаче не се връща веднага към нормалното и отнема известно време.
Този процес, наречен реполяризация, на ЕКГ се проявява чрез отклонение надолу на изолинията и образуване на отрицателен зъб. След това поляризацията на мембраната приема първоначалната стойност (TMP) на покой и ЕКГ отново придобива характер на изолиния. Това съответства на диастолната фаза на сърцето. Трябва да се отбележи, че един и същ зъб може да изглежда както положително, така и отрицателно. Всичко зависи от проекцията, т.е. водещия, в който се регистрира.
Компоненти на ЕКГ
ЕКГ вълните обикновено се обозначават с латински главни букви, започващи с буквата R.
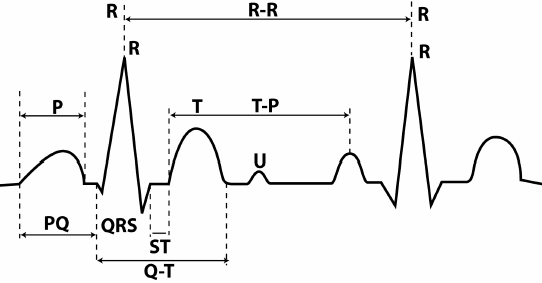
Ориз. 7. Зъбци, сегменти и интервали на ЕКГ.
Параметрите на зъбите са посоката (положителна, отрицателна, двуфазна), както и височина и ширина. Тъй като височината на зъба съответства на промяната на потенциала, тя се измерва в mV. Както вече беше споменато, височина от 1 cm върху лентата съответства на потенциално отклонение от 1 mV (контролен миливолт). Ширината на зъб, сегмент или интервал съответства на продължителността на фазата на определен цикъл. Това е временна стойност и е обичайно да се обозначава не в милиметри, а в милисекунди (ms).
Когато лентата се движи със скорост 50 mm/s, всеки милиметър на хартия съответства на 0,02 s, 5 mm на 0,1 ms и 1 cm на 0,2 ms. Много е просто: ако 1 cm или 10 mm (разстояние) се раздели на 50 mm/s (скорост), тогава получаваме 0,2 ms (време).
Зъб R. Показва разпространението на възбуждане през предсърдията. В повечето отводи той е положителен, като височината му е 0,25 mV, а ширината му е 0,1 ms. Освен това началната част на вълната съответства на преминаването на импулса през дясната камера (тъй като тя се възбужда по-рано), а крайната част - през лявата. P вълната може да бъде обърната или двуфазна в отвеждания III, aVL, V 1 и V 2 .
Интервал П-Q (илиП-R)- разстоянието от началото на P вълната до началото на следващата вълна - Q или R. Този интервал съответства на деполяризацията на предсърдията и преминаването на импулса през AV кръстовището и по-нататък по снопа His и краката му. Стойността на интервала зависи от сърдечната честота (HR) - колкото по-висока е тя, толкова по-къс е интервалът. Нормалните стойности са в диапазона 0,12 - 0,2 ms. Широкият интервал показва забавяне на атриовентрикуларната проводимост.
Комплекс QRS. Ако P представлява предсърдната работа, тогава следващите вълни, Q, R, S и T, представляват вентрикуларната функция и съответстват на различни фази на деполяризация и реполяризация. Комбинацията от QRS вълни се нарича вентрикуларен QRS комплекс. Обикновено неговата ширина не трябва да надвишава 0,1 ms. Излишъкът показва нарушение на интравентрикуларната проводимост.
зъбец Q. Съответства на деполяризация на междукамерната преграда. Този зъб винаги е отрицателен. Обикновено ширината на тази вълна не надвишава 0,3 ms, а височината й е не повече от ¼ от вълната R, следваща я в същия проводник. Единственото изключение е отвеждането aVR, където се записва дълбока вълна Q. В други отвеждания дълбоката и разширена Q вълна (на медицински жаргон - kuishche) може да показва сериозна патология на сърцето - остър миокарден инфаркт или белег след сърдечна атака. Въпреки че са възможни други причини - отклонения на електрическата ос по време на хипертрофия на сърдечните камери, позиционни промени, блокада на краката на снопа His.
зъбецР .Показва разпространението на възбуждането през миокарда на двете камери. Тази вълна е положителна и нейната височина не надвишава 20 mm в отвежданията на крайниците и 25 mm в отвежданията в гърдите. Височината на R вълната не е еднаква в различните отвеждания. Обикновено в отвеждане II той е най-голям. В рудните участъци V 1 и V 2 той е нисък (поради това често се обозначава с буквата r), след това се увеличава в V 3 и V 4 и отново намалява в V 5 и V 6. При липса на R вълна, комплексът приема формата на QS, което може да показва трансмурален или цикатрициален миокарден инфаркт.
зъбец С. Показва преминаването на импулса по долната (базалната) част на вентрикулите и междукамерната преграда. Това е отрицателен зъб и неговата дълбочина варира в широки граници, но не трябва да надвишава 25 mm. В някои отвеждания S вълната може да липсва.
T вълна. Крайният участък от ЕКГ комплекса, показващ фазата на бърза камерна реполяризация. В повечето отвеждания тази вълна е положителна, но може да бъде и отрицателна във V 1 , V 2 , aVF. Височината на положителните зъбци зависи пряко от височината на R вълната в същото отвеждане - колкото по-високо е R, толкова по-високо е Т. Причините за отрицателната Т вълна са разнообразни - дребноогнищен миокарден инфаркт, дисхормонални нарушения, предишни хранене, промени в електролитния състав на кръвта и много други. Ширината на Т вълните обикновено не надвишава 0,25 ms.
сегмент С-T- разстоянието от края на вентрикуларния QRS комплекс до началото на Т вълната, съответстващо на пълното покритие на възбуждането на вентрикулите. Обикновено този сегмент се намира на изолинията или леко се отклонява от нея - не повече от 1-2 mm. Голям S-T отклоненияпоказват тежка патология - нарушение на кръвоснабдяването (исхемия) на миокарда, което може да се превърне в инфаркт. Възможни са и други, по-леки причини - ранна диастолна деполяризация, чисто функционално и обратимо нарушение, предимно при млади мъже под 40 години.
Интервал Q-T- разстоянието от началото на вълната Q до вълната Т. Съответства на камерна систола. Стойност интервалът зависи от пулса - колкото по-бързо бие сърцето, толкова по-кратък е интервалът.
зъбецU . Нестабилна положителна вълна, която се записва след вълната Т след 0,02-0,04 s. Произходът на този зъб не е напълно изяснен и няма диагностична стойност.
ЕКГ интерпретация
сърдечен ритъм . В зависимост от източника на генериране на импулси от проводната система се разграничават синусов ритъм, ритъм от AV кръстовището и идиовентрикуларен ритъм. От тези три варианта само синусовият ритъм е нормален, физиологичен, а останалите два варианта показват сериозни нарушения в проводната система на сърцето.
Отличителна черта на синусовия ритъм е наличието на предсърдни P вълни - в крайна сметка синусовият възел се намира в дясното предсърдие. С ритъм от AV кръстовището P вълната ще припокрие QRS комплекса (докато не се вижда или го проследете. При идиовентрикуларен ритъм източникът на пейсмейкъра е във вентрикулите. В същото време разширените деформирани QRS комплекси се записват на ЕКГ.
сърдечен ритъм. Изчислява се от размера на празнините между R вълните на съседни комплекси. Всеки комплекс отговаря сърдечна контракция. Изчисляването на сърдечната честота е лесно. Трябва да разделите 60 на R-R интервала, изразен в секунди. Например, междината R-R е 50 мм или 5 см. При скорост на лентата 50 м/сек е 1 сек. Разделете 60 на 1 и ще получите 60 удара на сърцето в минута.
Нормалната сърдечна честота е от порядъка на 60-80 удара / мин. Превишаването на този показател показва увеличаване на сърдечната честота - за тахикардия и намаляване - за забавяне, за брадикардия. При нормален ритъм R-R интервалите на ЕКГ трябва да бъдат еднакви или приблизително еднакви. Допуска се малка разлика в стойностите на R-R, но не повече от 0,4 ms, т.е. 2 см. Тази разлика е типична за дихателните аритмии. то физиологичен феноменчесто се наблюдава при млади хора. При респираторна аритмия се наблюдава леко намаляване на сърдечната честота на височината на вдъхновение.
алфа ъгъл. Този ъгъл отразява общата електрическа ос на сърцето (EOS) - общият насочващ вектор на електрическите потенциали във всяко влакно на проводната система на сърцето. В повечето случаи посоките на електрическата и анатомичната ос на сърцето съвпадат. Ъгълът алфа се определя от шестосната координатна система на Бейли, където стандартни и еднополюсни отводи на крайниците се използват като оси.
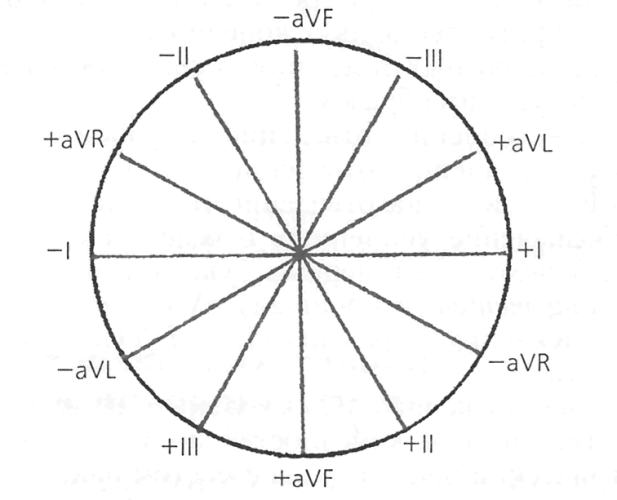
Ориз. 8. Шестоосна координатна система по Бейли.
Ъгълът алфа се определя между оста на първото отвеждане и оста, където се записва най-голямата вълна R. Обикновено този ъгъл варира от 0 до 90 0 . В този случай нормалното положение на EOS е от 30 0 до 69 0, вертикално - от 70 0 до 90 0 и хоризонтално - от 0 до 29 0. Ъгъл от 91 или повече показва отклонение на EOS надясно, а отрицателните стойности на този ъгъл показват отклонение на EOS наляво.
В повечето случаи шестосната координатна система не се използва за определяне на EOS, но го правят приблизително, според стойността на R в стандартни отвеждания. При нормално положение на EOS височината R е най-голяма в отвеждане II и най-малка в отвеждане III.
С помощта на ЕКГ се диагностицират различни нарушения на ритъма и проводимостта на сърцето, хипертрофия на камерите на сърцето (главно на лявата камера) и много други. ЕКГ играе ключова роля в диагностиката на инфаркт на миокарда. Според кардиограмата може лесно да се определи продължителността и разпространението на инфаркт. За локализацията се съди по отводите, в които се откриват патологични промени:
I - предна стена на лявата камера;
II, aVL, V 5 , V 6 - антеролатерална, странична стена на лявата камера;
V 1 -V 3 - интервентрикуларна преграда;
V 4 - върха на сърцето;
III, aVF – задна диафрагмална стена на лява камера.
ЕКГ се използва и за диагностициране на сърдечен арест и оценка на ефективността реанимация. Когато сърцето спре, цялата електрическа активност спира и на кардиограмата се вижда плътна изолиния. Ако мерките за реанимация (компресии на гръдния кош, приложение на лекарства) са успешни, ЕКГ отново показва зъбите, съответстващи на работата на предсърдията и вентрикулите.
И ако пациентът изглежда и се усмихва, а на ЕКГ има изолиния, тогава са възможни две възможности - или грешки в техниката на запис на ЕКГ, или неизправност на устройството. ЕКГ регистрацията се извършва от медицинска сестра, интерпретацията на получените данни се извършва от кардиолог или лекар по функционална диагностика. Въпреки че лекар от всяка специалност е длъжен да се ориентира по въпросите на ЕКГ диагностиката.
Стараем се да предоставим най-подходящата и полезна информация за Вас и Вашето здраве. Материалите, публикувани на тази страница, са с информационна цел и са предназначени за образователни цели. Посетителите на сайта не трябва да ги използват като медицински съвет. Определянето на диагнозата и изборът на метод на лечение остава изключителна прерогатив на Вашия лекар! Ние не носим отговорност за възможни негативни последици, произтичащи от използването на информацията, публикувана на уебсайта.
Благодаря
Електрокардиограмае широко използван обективен метод диагностикаразлични патологии на човешкото сърце, което се използва днес почти навсякъде. Електрокардиограма (ЕКГ) се прави в клиника, в линейка или в болнично отделение. ЕКГ е много важен запис, който отразява състоянието на сърцето. Ето защо отразяването на различни възможности за сърдечна патология върху ЕКГ се описва от отделна наука - електрокардиография. Електрокардиографията също се занимава с проблемите на правилния запис на ЕКГ, проблемите с декодирането, интерпретацията на спорни и неясни точки и др.
Определение и същност на метода
Електрокардиограмата е запис на работата на сърцето, който се изобразява като крива линия на хартия. Самата линия на кардиограмата не е хаотична, има определени интервали, зъби и сегменти, които съответстват на определени етапи на сърцето.За да разберете същността на електрокардиограмата, трябва да знаете какво точно записва устройството, наречено електрокардиограф. ЕКГ записва електрическата активност на сърцето, която се променя циклично, в съответствие с началото на диастола и систола. електрическа активностЧовешкото сърце може да изглежда като фантазия, но този уникален биологичен феномен съществува в действителност. В действителност в сърцето има така наречените клетки на проводната система, които генерират електрически импулси, които се предават на мускулите на органа. Именно тези електрически импулси карат миокарда да се свива и отпуска с определен ритъм и честота.
Електрическият импулс се разпространява през клетките на проводната система на сърцето в строго последователен начин, причинявайки свиване и отпускане на съответните отдели - вентрикулите и предсърдията. Електрокардиограмата отразява точно общата разлика в електрическия потенциал на сърцето.
декодиране?
 Електрокардиограма може да се направи във всяка клиника или многопрофилна болница. Можете да се свържете с частен медицински център, където има специалист кардиолог или терапевт. След запис на кардиограмата лентата с криви се преглежда от лекаря. Именно той анализира записа, дешифрира го и пише окончателното заключение, което отразява всички видими патологии и функционални отклонения от нормата.
Електрокардиограма може да се направи във всяка клиника или многопрофилна болница. Можете да се свържете с частен медицински център, където има специалист кардиолог или терапевт. След запис на кардиограмата лентата с криви се преглежда от лекаря. Именно той анализира записа, дешифрира го и пише окончателното заключение, което отразява всички видими патологии и функционални отклонения от нормата. Електрокардиограмата се записва с помощта на специално устройство- електрокардиограф, който може да бъде многоканален или едноканален. Скоростта на запис на ЕКГ зависи от модификацията и модерността на устройството. Съвременните устройства могат да бъдат свързани към компютър, който, ако има специална програма, ще анализира записа и ще издаде готово заключение веднага след приключване на процедурата.
Всеки кардиограф има специални електроди, които се прилагат в строго определен ред. Има четири щипки за пране в червено, жълто, зелено и черно, които се поставят на двете ръце и двата крака. Ако вървите в кръг, тогава щипките се поставят според правилото "червено-жълто-зелено-черно", от дясната ръка. Запомнянето на тази последователност е лесно благодарение на думите на ученика: „Всяка-Жена-Най-лошият-ад“. В допълнение към тези електроди има и гръдни електроди, които се монтират в междуребрените пространства.
В резултат на това електрокардиограмата се състои от дванадесет криви, шест от които се записват от гръдни електроди и се наричат гръдни отвеждания. Останалите шест отвеждания се записват от електроди, прикрепени към ръцете и краката, като три от тях се наричат стандартни и още три са подсилени. Гръдните изводи са обозначени с V1, V2, V3, V4, V5, V6, стандартните са просто с римски цифри - I, II, III, а подсилените изводи за крака са с буквите aVL, aVR, aVF. За да се създаде най-пълна картина на дейността на сърцето, са необходими различни отвеждания на кардиограмата, тъй като някои патологии се виждат на гръдните изводи, други на стандартните изводи, а трети на усилените.
Човекът ляга на дивана, лекарят фиксира електродите и включва устройството. Докато се записва ЕКГ, човекът трябва да бъде абсолютно спокоен. Не трябва да допускаме появата на никакви стимули, които могат да изкривят истинската картина на работата на сърцето.
Как да направите електрокардиограма с последващо
декодиране - видео
Принципът на декодиране на ЕКГ
Тъй като електрокардиограмата отразява процесите на свиване и отпускане на миокарда, е възможно да се проследи как протичат тези процеси и да се идентифицират съществуващите патологични процеси. Елементите на електрокардиограмата са тясно свързани и отразяват продължителността на фазите на сърдечния цикъл - систола и диастола, тоест свиване и последващо отпускане. Тълкуването на електрокардиограмата се основава на изследването на зъбите, от позицията един спрямо друг, продължителността и други параметри. За анализ се изследват следните елементи на електрокардиограмата:1. зъби.
2. интервали.
3. Сегменти.
Всички остри и гладки издутини и вдлъбнатини по ЕКГ линията се наричат зъби. Всеки зъб е обозначен с буква от латинската азбука. P вълната отразява свиването на предсърдията, QRS комплексът - свиването на вентрикулите на сърцето, T вълната - релаксацията на вентрикулите. Понякога след Т вълната на електрокардиограмата има друга U вълна, но тя няма клинична и диагностична роля.
ЕКГ сегмент е сегмент, затворен между съседни зъби. За диагностиката на сърдечната патология голямо значение имат сегментите P-Q и S-T.Интервалът на електрокардиограмата е комплекс, който включва вълна и интервал. Интервалите P-Q и Q-T са от голямо значение за диагнозата.
Често в заключението на лекар можете да видите малки латински букви, които също обозначават зъби, интервали и сегменти. Използват се малки букви, ако зъбецът е по-малък от 5 mm. В допълнение, няколко R-вълни могат да се появят в QRS комплекса, които обикновено се наричат R ’, R ” и т.н. Понякога R вълната просто липсва. Тогава целият комплекс се обозначава само с две букви – QS. Всичко това има голяма диагностична стойност.
План за интерпретация на ЕКГ - обща схема за разчитане на резултатите
 При дешифрирането на електрокардиограмата са необходими следните параметри, за да се отрази работата на сърцето:
При дешифрирането на електрокардиограмата са необходими следните параметри, за да се отрази работата на сърцето: - позицията на електрическата ос на сърцето;
- определяне на правилността на сърдечния ритъм и проводимостта на електрическия импулс (откриват се блокади, аритмии);
- определяне на редовността на контракциите на сърдечния мускул;
- определяне на сърдечната честота;
- идентифициране на източника на електрически импулс (определяне дали ритъмът е синусов или не);
- анализ на продължителността, дълбочината и ширината на предсърдната P вълна и P-Q интервала;
- анализ на продължителността, дълбочината, ширината на комплекса от зъби на вентрикулите на сърцето QRST;
- анализ на параметрите на RS-T сегмента и Т вълната;
- анализ на параметрите на интервала Q - T.
В заключението на електрокардиограмата лекарят трябва задължително да отрази следните параметри:
- синусов ритъм или не;
- редовност на ритъма;
- сърдечна честота (HR);
- позицията на електрическата ос на сърцето.
Пример за декодиране на електрокардиограма
В самото начало на лентата на електрокардиограмата трябва да има калибриращ сигнал, който изглежда като главна буква "P" с височина 10 mm. Ако този сигнал за калибриране липсва, тогава електрокардиограмата е неинформативна. Ако височината на калибровъчния сигнал е под 5 мм в стандартните и усилените отвеждания и под 8 мм в гръдните отвеждания, тогава напрежението на електрокардиограмата е ниско, което е признак за редица сърдечни патологии. За последващото декодиране и изчисляване на някои параметри е необходимо да се знае колко време се побира в една клетка от милиметрова хартия. При скорост на лентата 25 mm / s, една клетка с дължина 1 mm е 0,04 секунди, а при скорост 50 mm / s - 0,02 секунди.Проверка на редовността на сърдечните удари
Оценява се чрез интервали R - R. Ако зъбите са разположени на еднакво разстояние един от друг през целия запис, тогава ритъмът е правилен. В противен случай се нарича правилно. Определянето на разстоянието между R-R вълните е много просто: електрокардиограмата се записва на милиметрова хартия, което улеснява измерването на всички пропуски в милиметри.Изчисляване на сърдечната честота (HR)
 Извършва се чрез прост аритметичен метод: те преброяват броя на големите квадрати на милиметрова хартия, които се побират между два зъба R. След това сърдечната честота се изчислява по формулата, която се определя от скоростта на лентата в кардиографа:
Извършва се чрез прост аритметичен метод: те преброяват броя на големите квадрати на милиметрова хартия, които се побират между два зъба R. След това сърдечната честота се изчислява по формулата, която се определя от скоростта на лентата в кардиографа: 1. Скоростта на лентата е 50 mm/s - тогава сърдечната честота е 600, разделена на броя на квадратите.
2. Скоростта на лентата е 25 mm/s - тогава сърдечната честота е 300, разделена на броя на квадратите.
Например, ако 4,8 големи квадрата се поберат между два зъба R, тогава сърдечната честота при скорост на лентата от 50 mm / s ще бъде 600 / 4,8 = 125 удара в минута.
Ако ритъмът на сърдечните контракции е неправилен, тогава се определят максималните и минималните сърдечни честоти, като се вземат за основа и максималните и минималните разстояния между R вълните.
Намиране на източника на ритъма
Лекарят изучава ритъма на сърдечните контракции и установява кой възел на нервните клетки причинява циклични процеси на контракции и релаксации на сърдечния мускул. Това е много важно за определяне на блокадите.Интерпретация на ЕКГ - ритъм
Обикновено синусовият ганглий е пейсмейкърът. И самият такъв нормален ритъм се нарича синусов - всички останали варианти са патологични. При различни патологии всеки друг възел на нервните клетки на проводната система на сърцето може да действа като пейсмейкър. В този случай цикличните електрически импулси са объркани и ритъмът на сърдечните контракции е нарушен - възниква аритмия.При синусов ритъм на електрокардиограмата в отвеждане II има P вълна пред всеки QRS комплекс и винаги е положителна. На едно отвеждане всички P вълни трябва да имат еднаква форма, дължина и ширина.
С предсърден ритъм P вълната във II и III отвеждане е отрицателна, но присъства пред всеки QRS комплекс.
Атриовентрикуларни ритми характеризиращ се с липсата на P вълни на кардиограмите или появата на тази вълна след QRS комплекса, а не преди него, както е нормално. При този тип ритъм сърдечната честота е ниска, варираща от 40 до 60 удара в минута.
Вентрикуларен ритъм характеризиращ се с увеличаване на ширината на QRS комплекса, който става голям и доста плашещ. P вълните и QRS комплексът са напълно несвързани помежду си. Тоест няма строга правилна нормална последователност - Р вълната, последвана от QRS комплекса. Камерният ритъм се характеризира с намаляване на сърдечната честота - по-малко от 40 удара в минута.
Идентифициране на патологията на провеждането на електрически импулс в структурите на сърцето
За да направите това, измерете продължителността на P вълната, P-Q интервала и QRS комплекса. Продължителността на тези параметри се изчислява от милиметричната лента, на която е записана кардиограмата. Първо, помислете колко милиметра заема всеки зъб или интервал, след което получената стойност се умножава по 0,02 при скорост на писане от 50 mm / s или по 0,04 при скорост на писане от 25 mm / s.Нормалната продължителност на P вълната е до 0,1 секунди, P-Q интервалът е 0,12-0,2 секунди, QRS комплексът е 0,06-0,1 секунди.
Електрическа ос на сърцето
 Нарича се ъгъл алфа. Може да има нормално положение, хоризонтално или вертикално. Освен това при слабия човек оста на сърцето е по-вертикална спрямо средните стойности, а при пълните хора е по-хоризонтална. Нормалното положение на електрическата ос на сърцето е 30-69 o, вертикално - 70-90 o, хоризонтално - 0-29 o. Ъгъл алфа, равен на от 91 до ±180 o , отразява рязко отклонениеелектрическа ос на сърцето вдясно. Ъгъл алфа, равен на от 0 до -90°, отразява рязкото отклонение на електрическата ос на сърцето наляво.
Нарича се ъгъл алфа. Може да има нормално положение, хоризонтално или вертикално. Освен това при слабия човек оста на сърцето е по-вертикална спрямо средните стойности, а при пълните хора е по-хоризонтална. Нормалното положение на електрическата ос на сърцето е 30-69 o, вертикално - 70-90 o, хоризонтално - 0-29 o. Ъгъл алфа, равен на от 91 до ±180 o , отразява рязко отклонениеелектрическа ос на сърцето вдясно. Ъгъл алфа, равен на от 0 до -90°, отразява рязкото отклонение на електрическата ос на сърцето наляво. Електрическата ос на сърцето може да се отклони при различни патологични състояния. Например, хипертонията води до отклонение надясно, нарушение на проводимостта (блокада) може да го измести надясно или наляво.
Предсърдна P вълна
Предсърдната P вълна трябва да бъде:- положителен в I, II, aVF и гръдни отвеждания (2, 3, 4, 5, 6);
- отрицателен в aVR;
- двуфазен (част от зъба лежи в положителната област, а част - в отрицателната) в III, aVL, V1.
Патологичните форми на P вълната могат да показват следните патологии:
1.
Високи и остри зъбци във II, III, aVF отвеждания се появяват с хипертрофия на дясното предсърдие ("cor pulmonale");
2.
Р вълната с два пика с голяма ширина в I, aVL, V5 и V6 отвеждания показва хипертрофия на лявото предсърдие (например заболяване на митралната клапа).
P–Q интервал
Интервалът P–Q има нормална продължителност от 0,12 до 0,2 секунди. Увеличаването на продължителността на P-Q интервала е отражение на атриовентрикуларен блок. На електрокардиограмата могат да се разграничат три степени на атриовентрикуларна (AV) блокада:- I степен:просто удължаване на P-Q интервала със запазване на всички останали комплекси и зъби.
- II степен:удължаване на P-Q интервала с частична загуба на някои QRS комплекси.
- III степен:липса на комуникация между P вълната и QRS комплексите. В този случай предсърдията работят в собствения си ритъм, а вентрикулите - в собствения си.
Вентрикуларен QRST комплекс
 Вентрикуларният QRST-комплекс се състои от самия QRS-комплекс и сегмента S-T.Нормалната продължителност на QRST-комплекса не надвишава 0,1 секунди и неговото увеличение се открива с блокади на краката на снопа на Hiss.
Вентрикуларният QRST-комплекс се състои от самия QRS-комплекс и сегмента S-T.Нормалната продължителност на QRST-комплекса не надвишава 0,1 секунди и неговото увеличение се открива с блокади на краката на снопа на Hiss. QRS комплекссе състои от три зъба, съответно Q, R и S. Q вълната се вижда на кардиограмата във всички отвеждания, с изключение на 1, 2 и 3 гръдния кош. Нормалната Q вълна има амплитуда до 25% от тази на вълната R. Продължителността на Q вълната е 0,03 секунди. R вълната се записва в абсолютно всички отвеждания. S вълната също се вижда във всички отвеждания, но амплитудата й намалява от 1-во гръдно към 4-то, а в 5-то и 6-то може да липсва напълно. Максималната амплитуда на този зъб е 20 mm.
Сегментът S–T е много важно от диагностична гледна точка. По този зъб може да се открие миокардна исхемия, тоест липса на кислород в сърдечния мускул. Обикновено този сегмент минава по изолинията, в 1, 2 и 3 гръдни отвеждания, може да се издигне до максимум 2 mm. И в 4-ти, 5-ти и 6-ти гръдни отвеждания S-T сегментът може да се измести под изолинията с максимум половин милиметър. Това е отклонението на сегмента от изолинията, което отразява наличието на миокардна исхемия.
T вълна
Т вълната е отражение на процеса на евентуална релаксация в сърдечния мускул на вентрикулите на сърцето. Обикновено при голяма амплитуда на R вълната, Т вълната също ще бъде положителна. Отрицателната Т вълна се записва нормално само в отвеждащия aVR.Q-T интервал
Интервалът Q-T отразява процеса на окончателно свиване в миокарда на вентрикулите на сърцето.Интерпретация на ЕКГ - нормални показатели
Преписът от електрокардиограмата обикновено се записва от лекаря в заключението. Типичен пример за нормална ЕКГ на сърцето изглежда така:1. PQ - 0,12 s.
2. QRS - 0,06 s.
3. QT - 0,31 s.
4. RR - 0,62 - 0,66 - 0,6.
5. Сърдечната честота е 70-75 удара в минута.
6. синусов ритъм.
7. електрическата ос на сърцето е разположена нормално.
Обикновено ритъмът трябва да бъде само синусов, сърдечната честота на възрастен е 60-90 удара в минута. P вълната обикновено не надвишава 0,1 s, P-Q интервалът е 0,12-0,2 s, QRS комплексът е 0,06-0,1 s, Q-T е до 0,4 s.
Ако кардиограмата е патологична, тогава в нея са посочени специфични синдроми и аномалии (например частична блокада на левия крак на снопа на Hiss, миокардна исхемия и др.). Също така лекарят може да отрази специфични нарушения и промени в нормалните параметри на зъбите, интервали и сегменти (например скъсяване на P вълната или Q-T интервала и др.).
Дешифриране на ЕКГ при деца и бременни жени
По принцип при деца и бременни жени нормалните стойности на електрокардиограмата на сърцето са същите като при здрави възрастни. Има обаче някои физиологични особености. Например сърдечната честота при децата е по-висока, отколкото при възрастните. Нормалната сърдечна честота на дете под 3 години е 100 - 110 удара в минута, 3-5 години - 90 - 100 удара в минута. След това постепенно сърдечната честота намалява, като в юношеска възраст се сравнява с тази на възрастен - 60 - 90 удара в минута.При бременни жени е възможно леко отклонение на електрическата ос на сърцето в късна бременност поради компресия от нарастващата матка. В допълнение, често се развива синусова тахикардия, т.е. увеличаване на сърдечната честота до 110-120 удара в минута, което е функционално състояние и преминава самостоятелно. Увеличаването на сърдечната честота е свързано с голям обем циркулираща кръв и повишено натоварване. Поради повишеното натоварване на сърцето при бременни жени може да се открие претоварване различни отделиорган. Тези явления не са патология - те са свързани с бременността и ще преминат сами след раждането.
Дешифриране на електрокардиограма при инфаркт
 Инфарктът на миокарда е рязко спиране на доставката на кислород към клетките на сърдечния мускул, в резултат на което се развива некроза на тъканно място, което е било в състояние на хипоксия. Причините за нарушение на кислородното снабдяване могат да бъдат различни - най-често това е запушване на кръвоносен съд или неговото спукване. Инфарктът улавя само част от мускулната тъкан на сърцето и степента на лезията зависи от размера на кръвоносния съд, който е запушен или разкъсан. На електрокардиограмата миокардният инфаркт има определени признаци, по които може да бъде диагностициран.
Инфарктът на миокарда е рязко спиране на доставката на кислород към клетките на сърдечния мускул, в резултат на което се развива некроза на тъканно място, което е било в състояние на хипоксия. Причините за нарушение на кислородното снабдяване могат да бъдат различни - най-често това е запушване на кръвоносен съд или неговото спукване. Инфарктът улавя само част от мускулната тъкан на сърцето и степента на лезията зависи от размера на кръвоносния съд, който е запушен или разкъсан. На електрокардиограмата миокардният инфаркт има определени признаци, по които може да бъде диагностициран. В процеса на развитие на инфаркт на миокарда се разграничават четири етапа, които имат различни прояви на ЕКГ:
- остър;
- остър;
- подостра;
- цикатрициален.
Понякога е възможно да се улови фаза на миокардна исхемия, предхождаща най-острата, която се характеризира с високи Т вълни.
Остър стадиймиокарден инфаркт продължава 2-3 седмици. През този период на ЕКГ се записват широка и високоамплитудна Q вълна и отрицателна Т вълна.
Подостър стадийиздържа до 3 месеца. На ЕКГ се записва много голяма отрицателна Т вълна с огромна амплитуда, която постепенно се нормализира. Понякога се разкрива покачване на сегмента S-T, което трябва да се е изравнило до този период. Това е тревожен симптом, тъй като може да показва образуването на аневризма на сърцето.
Цикатрициален стадийинфарктът е последният, тъй като на увреденото място се образува съединителна тъкан, която не може да се съкращава. Този белег се записва на ЕКГ под формата на Q вълна, която остава за цял живот. Често Т вълната е сплескана, има ниска амплитуда или е напълно отрицателна.
Дешифриране на най-често срещаните ЕКГ
 В заключение лекарите пишат резултата от декодирането на ЕКГ, което често е неразбираемо, тъй като се състои от термини, синдроми и просто изложение на патофизиологични процеси. Помислете за най-често срещаните резултати от ЕКГ, които са неразбираеми за човек без медицинско образование.
В заключение лекарите пишат резултата от декодирането на ЕКГ, което често е неразбираемо, тъй като се състои от термини, синдроми и просто изложение на патофизиологични процеси. Помислете за най-често срещаните резултати от ЕКГ, които са неразбираеми за човек без медицинско образование. Ектопичен ритъмозначава не синус - което може да бъде както патология, така и норма. Норма ектопичен ритъме когато има вродена малформация на проводната система на сърцето, но човекът не се оплаква и не страда от други сърдечни патологии. В други случаи ектопичният ритъм показва наличието на блокади.
Промяна в процесите на реполяризацияна ЕКГ отразява нарушение на процеса на релаксация на сърдечния мускул след свиване.
Синусов ритъме нормалната сърдечна честота на здрав човек.
Синусова или синусоидална тахикардияозначава, че човек има нормален и правилен ритъм, но повишен пулс - повече от 90 удара в минута. При млади хора под 30 години е вариант на нормата.
Синусова брадикардия- Това е нисък брой удари на сърцето - под 60 удара в минута на фона на нормален, правилен ритъм.
Неспецифични промени на ST-T вълнатаозначават, че има незначителни отклонения от нормата, но тяхната причина може да не е напълно свързана с патологията на сърцето. Необходим е пълен преглед. Такива неспецифични ST-T промени могат да се развият при дисбаланс на калиеви, натриеви, хлоридни, магнезиеви йони или различни ендокринни нарушения, често по време на менопаузата при жените.
Двуфазна R вълнавъв връзка с други признаци на инфаркт показва увреждане на предната стена на миокарда. Ако не се открият други признаци на инфаркт, тогава двуфазната R вълна не е признак на патология.
Удължаване на QT интерваламоже да означава хипоксия (липса на кислород), рахит или превъзбуждане на нервната система при дете, което е следствие от травма при раждане.
Миокардна хипертрофияозначава, че мускулната стена на сърцето е удебелена и работи с огромно натоварване. Това може да доведе до:
- сърдечна недостатъчност;
- аритмии.
Умерени дифузни промени в миокардаозначава, че храненето на тъканите е нарушено, развила се е дистрофия на сърдечния мускул. Това е поправимо състояние: трябва да посетите лекар и да преминете подходящ курс на лечение, включително нормализиране на храненето.
Отклонение на електрическата ос на сърцето (EOS)ляво или дясно е възможно при хипертрофия съответно на лявата или дясната камера. EOS може да се отклони наляво при затлъстели хора и надясно при слаби, но в този случай това е вариант на нормата.
Ляв тип ЕКГ- EOS отклонение наляво.
НБПНПГ- съкращение за "непълна блокада на десния крак на Хисовия сноп". Това състояние може да се появи при новородени и е вариант на нормата. В редки случаи NBBBB може да причини аритмия, но като цяло не води до развитие на негативни последици. Блокадата на пакета на Hiss е доста често срещана при хората, но ако няма оплаквания от сърцето, това абсолютно не е опасно.
BPVLNPG- съкращение, означаващо "блокада на предния клон на левия крак на снопа His". Той отразява нарушение на проводимостта на електрически импулс в сърцето и води до развитие на аритмии.
Малък растеж на R вълната във V1-V3може да е признак на инфаркт на камерната преграда. За да се определи точно дали това е така, трябва да се направи друго ЕКГ изследване.
CLC синдром(синдром на Klein-Levy-Kritesko) е вродена характеристика на проводната система на сърцето. Може да причини аритмии. Този синдром не изисква лечение, но е необходимо редовно да се преглежда от кардиолог.
ЕКГ с ниско напрежениечесто се записва с перикардит (голям обем съединителната тъканв сърцето, замествайки мускула). В допълнение, този симптом може да е отражение на изтощение или микседем.
Метаболитни промениса отражение на недохранване на сърдечния мускул. Необходимо е да се прегледа от кардиолог и да се подложи на курс на лечение.
Забавяне на проводимосттаозначава, че нервният импулс преминава през тъканите на сърцето по-бавно от нормалното. Само по себе си това състояние не изисква специално лечение - може да е вродена особеност на проводната система на сърцето. Препоръчват се редовни прегледи при кардиолог.
Блокада 2 и 3 градусаотразява сериозно нарушение на проводимостта на сърцето, което се проявява чрез аритмия. В този случай е необходимо лечение.
Завъртане на сърцето с дясната камера напредможе би косвен знакразвитие на хипертрофия. В този случай е необходимо да се установи причината и да се подложи на курс на лечение или да се коригира диетата и начина на живот.
Цената на електрокардиограма с препис
Цената на електрокардиограма с декодиране варира значително в зависимост от спецификата лечебно заведение. Така че в държавните болници и клиники минималната цена за процедурата за вземане на ЕКГ и декодирането му от лекар е от 300 рубли. В този случай ще получите филми със заснети криви и лекарско заключение върху тях, което той ще направи сам или с помощта на компютърна програма.Ако искате да получите изчерпателно и подробно заключение на електрокардиограмата, обяснение от лекаря на всички параметри и промени, по-добре е да се свържете с частна клиника, която предоставя такива услуги. Тук лекарят ще може не само да напише заключение чрез дешифриране на кардиограмата, но и спокойно да разговаря с вас, бавно обяснявайки всички интересни точки. Въпреки това, цената на такава кардиограма с декодиране в частни медицински центърварира от 800 рубли до 3600 рубли. Не бива да приемате, че лоши специалисти работят в обикновена клиника или болница - просто лекарят в държавна институция по правило има много голям обем работа, така че просто няма време да разговаря с всеки пациент в страхотно детайл.
При избора на лечебно заведение за вземане на кардиограма с препис, на първо място, обърнете внимание на квалификацията на лекаря. По-добре е да е специалист - кардиолог или терапевт с добър трудов стаж. Ако детето се нуждае от кардиограма, тогава е по-добре да се свържете с педиатри, тъй като "възрастните" лекари не винаги вземат предвид спецификата и физиологичните характеристики на бебетата.
Преди употреба трябва да се консултирате със специалист.ЕКГ интерпретацията се извършва от квалифициран специалист. Този метод на функционална диагностика проверява:
- Пулс: какво е състоянието на генераторите на електрически импулси и сърдечните системи, които провеждат тези импулси.
- Сърдечен мускул: неговото състояние и работа, увреждане, възпаление и други патологични процеси, които могат да повлияят на състоянието на сърцето.
- ЕКГ контрол;
- Холтер (мониторинг на работата на сърцето през целия ден);
- Ултразвук на сърдечния мускул;
- Бягаща пътека (тест за работата на сърцето по време на тренировка).
- функционален (проявява се на фона на паника и нерви);
- органични (ако човек има сърдечни дефекти, миокардит и вродени проблеми със сърдечно-съдовата система).
- 1. Изолирани случаи на проява на заболяването до 60 пъти на час, обединени от едно огнище (монотопно).
- 2. Постоянни монотопни промени, проявяващи се в количество повече от 5-6 пъти всяка минута.
- 3. Постоянни полиморфни (имат различна форма) и политопни (имат различен фокус на възникване) изменения.
- 4. Сдвоени или групови, придружени от епизодични атаки на пароксизмална тахикардия.
- 5. Ранна проява на екстрасистоли.
- 1. Синоатриална блокада: преминаването на импулса директно от синусовия възел е затруднено. След това тази блокада се развива в синдром на слабост на синусовия възел, води до намаляване на броя на контракциите до нова блокада, нарушаване на кръвоснабдяването на периферната част, задух, слабост, замаяност и загуба на съзнание.
- 2. Блокада на Самойлов-Венкебах - втора степен на синоатриална блокада.
- 3. Атриовентрикуларен блок е забавено възбуждане на атриовентрикуларния възел за повече от 0,09 секунди. Има 3 степени на блокада от този тип. При най-високата степен на заболяването вентрикулите са по-склонни да се свият. Следователно в най-високите стадии нарушенията на кръвообращението стават по-тежки.
Покажи всички
Сърдечен пулс
Пациентите събират електрокардиограмата заедно с нейните резултати. Не може да бъде дешифриран сам. За да прочетете диаграмата, ще ви е необходимо специално медицинско образование. Няма нужда да се нервирате преди среща с функционален диагностик. На срещата той ще ви каже всички рискове от диагнозата, предписвайки ефективно лечение. Но ако пациентът е диагностициран със сериозно заболяване, тогава ще е необходима консултация с кардиолог.
Когато декодирането на ЕКГ не даде ясни резултати, лекарят може да предпише допълнителни изследвания:
Резултатите от измерванията с помощта на тези изследвания са точен показател за работата на сърцето. Ако няма сривове в работата на миокарда, тестовете ще имат добри резултати.
На ЕКГ на здрав човек се открива надписът "Синусов ритъм".Ако към този надпис се добави честота на ударите в минута до 90, резултатите са добри, сърцето работи без прекъсване. Синусовият ритъм е мярка за ритъма на синусовия възел, който е основният производител на ритъм за регулиране и генериране на електрически импулси, с които сърдечният мускул се свива. Описанието на електрокардиограмата, която включва синусов ритъм, е норма, показваща здравето на синусовия възел и самия сърдечен мускул.

Ако кардиограмата на сърцето няма други бележки в описанието си, това показва цялостното здраве на сърцето. Синусовият ритъм може да бъде заменен с предсърдно, атриовентрикуларен или камерен. Тези видове ритми показват, че контракциите се извършват точно от тези части на сърцето, което се счита за патология.

Какво е липидограма и липиден спектър на кръвта - декодиране на анализа
Какво е синусова аритмия?
Синусовата аритмия е често срещана диагноза в детството и юношеството. Характеризира се с различни времеви интервали между синусовите контракции на сърдечния мускул. Експертите твърдят, че тази патологиямогат да бъдат причинени от промени на физиологично ниво. до 40% синусови аритмиитрябва да се наблюдава от кардиолог. Пациентите трябва да се преглеждат и преглеждат на всеки 3-4 месеца. Такива предпазни мерки ще ви предпазят максимално от развитието на по-сериозни сърдечни заболявания.

Синусова брадикардия е ритъм на сърдечни контракции до 50 пъти в минута. Това явление е възможно и при здрави хора по време на сън или при професионални спортисти. Патологичната брадикардия може да е признак на синдром на болния синус. Този случай предполага тежка брадикардия, достигаща до 35 удара на сърцето в минута. Можете да наблюдавате такава патология през цялото време, а не само през нощта.
Ако брадикардията се състои от паузи между контракциите до 3 секунди през деня и до 5 секунди през нощта, може да има нарушение на снабдяването на тъканите с кислород, което обикновено води до припадък. Само пейсмейкър от електрически произход, който се поставя директно върху сърцето по време на операция, ще помогне да се отървете от този проблем. Инсталацията се извършва на мястото на синусовия възел, което допълнително позволява на сърцето да работи без повреди.
Причините за лоша кардиограма може да са свързани със синусова тахикардия, която представлява свиване на сърдечната честота повече от 90 пъти в минута. Разделя се на физиологична и патологична тахикардия. Здрави хораможе да изпита синусова тахикардия по време на физически и емоционален стрес, пиене на кафе или силен чай, напитки, съдържащи алкохол и енергийни напитки. Синусовата тахикардия след активно забавление е кратка проява. След проява увеличено количествоудари, ритъмът се връща към нормалното си състояние при достатъчно кратко времеслед намаляване на интензивността на физическата активност.

При патологична тахикардия бързият сърдечен ритъм тревожи пациента през цялото време. Причината за повишен пулс може да бъде: висока температура, инфекция, загуба на кръв, дехидратация, анемия и др. Необходимо е лечение на първопричината причинявайки тахикардия. Вендузи синусова тахикардиявъзниква само в случай на миокарден инфаркт или остър коронарен синдром.

Как се проявява екстрасистолията?
Специалистът може незабавно да определи тази патология, тъй като това е промяна в ритъма, чиято природа е огнищата зад синусовия ритъм. Те предизвикват допълнителни контракции на сърдечния мускул. След този процес се появява удвоена във времето пауза, чието име е компенсаторна. Пациентите смятат, че такава промяна в сърдечния ритъм възниква на базата на нервен стрес. Ритъмът може да бъде както бърз, така и бавен, понякога хаотичен. Самият пациент може да забележи спадовете, които се появяват в ритъма на сърдечния ритъм.
Пример за дешифриране на ЕКГ с екстрасистол е пример с патология, която е видима дори за неспециалисти. Някои пациенти се оплакват не само от промени в ритъма, но и от неприятни и болезнени усещания в областта на гърдите. Те изпитват сътресения, изтръпване, свиващо чувство на страх, което се надига в корема.

Такива прояви не винаги са патологични и животозастрашаващи.
Много видове екстрасистоли не потискат кръвообращението и не намаляват ефективността на сърцето.
Екстрасистолите са разделени на 2 вида:
В 20% от случаите причината за заболяването е интоксикация или операция в областта на сърцето. Единична проява на екстрасистол се среща рядко (до 5 пъти за 1 час). Такива спадове са функционални по природа, те не са пречка за нормалното кръвоснабдяване. Има моменти, когато се появяват сдвоени екстрасистоли. Те се появяват след поредица от нормални контракции. Именно този ритъм е пречка за нормалното функциониране на сърдечния мускул. За точна диагноза на това проявление се предписва допълнителен ЕКГ анализ и Холтер с настройка за един ден.

Основните класове патология
Екстрасистолите също имат вид на алоритмия. Когато се появи екстрасистол на всяка втора контракция, специалистите диагностицират бигеминия, на всяка трета - тригеминия, на всяка четвърта - квадригеминия. Според класификацията на Laum камерните екстрасистоли се разделят на 5 класа в зависимост от дневните показатели за изследване:
За лечение медицински препаратине са присвоени. При проява на заболяването по-малко от 200 пъти на ден (мониторингът на Холтер ще помогне да се установи точният брой), екстрасистолите се считат за безопасни, така че не трябва да се притеснявате за техните прояви. Необходими са редовни прегледи при кардиолог на всеки 3 месеца.
Ако електрокардиограмата на пациента разкрива патологични контракции повече от 200 пъти на ден, тогава се предписват допълнителни изследвания. Специалистите предписват ултразвук на сърцето и ядрено-магнитен резонанс (ЯМР) на сърдечния мускул. Лечението на проявата е специфично и изисква специален подход, тъй като не се лекуват екстрасистолите, а първопричините за появата им.

Пароксизмална тахикардия
Пароксизмът е проява на атака. Подобен процес на повишен сърдечен ритъм може да продължи няколко часа или няколко дни. Електрокардиограмата показва същите интервали между мускулните контракции. Но ритъмът се променя и може да достигне повече от 100 удара за 1 минута (средно 120-250 пъти).

Лекарите разграничават суправентрикуларен и вентрикуларен тип тахикардия. Основата на тази патология се крие в анормалната циркулация на електрически импулс в сърдечно-съдовата система. Можете да се отървете от това проявление у дома, но за известно време: трябва да задържите дъха си, да започнете да кашляте сърдито или да потопите лицето си в студена вода. Но такива методи са неефективни. Следователно има медицински метод за лечение на пароксизмална тахикардия.
Една от разновидностите на суправентрикуларна тахикардия е синдромът на Волф-Паркинсон-Уайт. Заглавието включва имената на всички лекари, които са го описали. Причината за този тип тахикардия е появата между предсърдията и вентрикулите на допълнителен сноп от нерви, който провежда ритъма по-бързо от основния двигател. В резултат на това - появата на едно допълнително време на свиване на сърцето. Подобна патологияможе да се лекува консервативно или хирургично. Операцията се предписва само в случай на ниска ефективност или алергия на пациента към активните компоненти на лечението, с предсърдно мъждене или сърдечни дефекти от различно естество.
Синдромът на Clerk-Levy-Christesco е проява, подобна на предишната патология, но се характеризира с по-ранна от нормалната стимулация на вентрикулите с помощта на допълнителен пакет, през който преминава нервният импулс. Синдромът е вродена патология. Ако дешифрирате кардиограмата на сърцето, нейната проява може да се види веднага чрез пристъпи на ускорен сърдечен ритъм.

предсърдно мъждене
По време на фибрилация се наблюдават неравномерни контракции на сърдечния мускул с интервали с различна дължина между съкращенията. Това се обяснява с факта, че ритъмът не се задава от синусовия възел, а от други клетки на предсърдията. Честотата на контракциите може да достигне дори 700 удара за 1 минута. Пълноценно предсърдно свиване просто липсва, то пада върху мускулни влакна, които не позволяват на вентрикулите да бъдат напълно напълнени с кръв. Последицата от този процес е влошаване на изхвърлянето на кръв от сърцето, което води до кислороден глад на органите и тъканите на всички системи на тялото.
Предсърдното мъждене има друго име: предсърдно мъждене. Всъщност не всички предсърдни контракции отиват директно към вентрикулите. Това води до намаляване на нормалната сърдечна честота (брадисистолия, която има честота под 60 удара в минута). Но съкращението на сърцето може да бъде нормално (нормосистол, 60-90 пъти в минута) и повишено (тахисистол, повече от 90 пъти в минута).

Определянето на предсърдно мъждене на електрокардиограма е лесно, тъй като атаките са трудни за пропускане. Началото на атаката в 90% от случаите е силен тласък на сърдечния мускул. Тогава има развитие на поредица от неритмични флуктуации на сърцето с повишена или нормална честота. Състоянието на пациента също се влошава: той става слаб, изпотяващ се, замаян. Пациентът се събужда с изразен страх от смъртта. Може да има задух и възбудено състояние. Понякога има загуба на съзнание. Също така е лесно да се разчете кардиограмата в последния етап на атаката: ритъмът се нормализира. Но пациентът се чувства желаниедо уриниране, по време на което се отделя достатъчно голямо количество течност.
Облекчаването на заболяването се извършва с помощта на рефлексни методи, лекарства под формата на таблетки или инжекции. По-рядко специалистите извършват кардиоверсия - стимулиране на сърдечния мускул с помощта на електрически дефибрилатор. Ако пристъпите на вентрикуларна фибрилация не бъдат елиминирани в рамките на 2 дни, могат да възникнат усложнения. Може да се появи белодробна емболия, инсулт.
Постоянна форма на трептене, при която не помагат нито лекарства, нито електрическа стимулация на сърцето, става нещо обичайно в живота на пациента и се усеща само по време на тахисистол (учестен пулс). Ако електрокардиограмата разкри тахисистолия и предсърдно мъждене, тогава е необходимо да се намали броят на сърдечните контракции до нормалното, без да се опитвате да ги направите ритмични. Предсърдното мъждене може да се появи на фона на коронарна болест на сърцето, тиреотоксикоза, сърдечни дефекти от различно естество, захарен диабет, синдром на болния синус, интоксикация след алкохолно отравяне.

предсърдно трептене
Предсърдно трептене - постоянни и чести контракции на предсърдията (повече от 200 пъти в минута) и вентрикулите (по-малко от 200 пъти). Трептене в 90% от случаите има остра форма, но се понася много по-добре и по-лесно от фибрилацията, тъй като промените в кръвообращението са по-слабо изразени. Развитието на трептене е възможно на фона на сърдечни заболявания (кардиомиопатия, сърдечна недостатъчност), след операция на сърдечния мускул. При обструктивна белодробна болест тя практически не се проявява. Разчитането на ЕКГ с това заболяване е лесно, тъй като се проявява с чести ритмични сърдечни удари, подути вени на шията, задух, повишено изпотяване и слабост.

В нормално състояние в синусовия възел се образува електрическо възбуждане, което преминава през проводящата система. Той изпитва забавяне от физиологичен характер буквално за части от секундата в областта на атриовентрикуларния възел. Предсърдията и вентрикулите, чиято функция е да изпомпват кръв, се стимулират от този импулс. Когато импулсът се забави в някоя част на системата, той по-късно достига до други области на сърцето, което води до смущения в нормална операцияпомпена система. Промените в проводимостта се наричат блокада.
Появата на блокади е функционално нарушение. Но причината за възникването им в 75% от случаите е алкохолна или наркотична интоксикация и органични заболявания на сърдечния мускул. Има няколко вида блокади:
Проводни нарушения във вентрикулите
Електрическият сигнал преминава във вентрикулите до специални клетки, направени от мускулна тъкан. Разпространението на този сигнал се осъществява чрез системи като снопа His, неговите крака и техните клони. Причината за лоша кардиограма е възникването на смущения в провеждането на електрически сигнал. Специалистите лесно диагностицират това отклонение от нормата на ЕКГ. В същото време диаграмата ясно показва, че една от вентрикулите се стимулира по-късно от втората, тъй като сигнализирането се извършва със закъснение, преминавайки по байпасни пътища поради блокада на желаната област.

Блокадата се класифицира не само по мястото на възникване, но и по вид. Има пълни и непълни блокади, постоянни и непостоянни. Основните причини за блокади във вентрикулите са същите като при други заболявания с лоша проводимост: исхемична болест, кардиомиопатия, малформации от различен характер, фиброза, ракови заболявания на сърцето. Приемът на антиаритмични лекарства, повишаването на нивото на калий в кръвта, кислородното гладуване и други могат да повлияят на появата на заболяването.
Най-често има запушване на горния клон на лявото краче на Хисовия сноп. Второто място е заето от блокадата на цялата област на десния крак. Не възниква на базата на други сърдечни заболявания. Блокадата на левия крак възниква при миокардни лезии при редица заболявания. Долният клон на левия крак страда от патологични променив структурата на човешкия гръден кош. Може да възникне и при претоварване на дясната камера.
