ईसीजी पॅरामीटर्स. हृदयाचे ईसीजी (इलेक्ट्रोकार्डियोग्राफी)
इलेक्ट्रोकार्डियोग्राम हा हृदयाच्या स्थितीचा पहिला सूचक आहे. हे मानवी हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या सर्व समस्या प्रतिबिंबित करते, आवश्यक उपचार घेण्यासाठी प्रारंभिक टप्प्यावर आजार ओळखणे शक्य करते. परंतु योग्य निदान करण्यासाठी, कार्डिओग्रामचा अचूक अर्थ लावणे आवश्यक आहे.
कार्डिओग्राम म्हणजे काय
ईसीजीचा उलगडा करण्यासाठी ही चाचणी काय आहे हे स्पष्टपणे समजून घेणे आवश्यक आहे. इलेक्ट्रोकार्डियोग्राम योजनाबद्धपणे हृदयाच्या स्नायूची विद्युत क्रिया कागदावर किंवा इलेक्ट्रॉनिक माध्यमांवर प्रदर्शित करते. हे विशेष कॅलिब्रेटेड पेपरवर रेकॉर्ड केले जाते. स्क्वेअरच्या क्षैतिज अक्षाची लांबी (सर्वात लहान विभाग) 1 मिमी आहे, कालांतराने ते अनुक्रमे 0.04 सेकंदांच्या बरोबरीचे आहे, 5 मिमीचे मोठे ब्लॉक्स 0.2 सेकंदांच्या बरोबरीचे आहेत. शीर्षस्थानी असलेल्या काळ्या खुणा तीन सेकंदांचे अंतर दर्शवतात. दोन ब्लॉक्स असलेली उभी रेषा एक मिलिव्होल्टच्या बरोबरीची असते - हे इलेक्ट्रिकल व्होल्टेजचे एकक आहे, व्होल्टचा हजारवा भाग. काय धोक्यात आहे हे समजून घेण्यासाठी, फोटो पाहण्यासारखे आहे ईसीजी डीकोडिंग.
कार्डिओग्राम 12 लीड्स दर्शवितो: पहिला अर्धा अंगापासून येतो आणि दुसरा - छाती. ते मानवी शरीरावरील इलेक्ट्रोडच्या स्थानावर अवलंबून असतात, म्हणून त्यांना योग्यरित्या ठेवणे फार महत्वाचे आहे. हे लीड्स मायोकार्डियमच्या वेगवेगळ्या भागांची क्रिया दर्शवतात. शरीरावरील इलेक्ट्रोड त्यानुसार ठेवले जातात.
कार्डिओग्रामवर हृदयाद्वारे आवेगाचा प्रसार मध्यांतर, विभाग आणि दात यांच्याद्वारे दर्शविला जातो. नंतरचे लॅटिन अक्षरांमध्ये दर्शविले जाते: पी, क्यू, आर, एस, टी, यू. आर लहर नेहमीच नकारात्मक असते, ती मायोकार्डियमसाठी निर्देशक दर्शवते, क्यू आणि एस सकारात्मक असतात, ते इंटरव्हेंट्रिकुलरच्या बाजूने आवेगाचा प्रसार दर्शवतात. सेप्टम टी आणि यू लहरींच्या स्पष्टीकरणासाठी, सर्वकाही त्यांच्या आकार, मोठेपणा आणि चिन्हावर अवलंबून असते. प्रथम मायोकार्डियल रीपोलरायझेशन प्रतिबिंबित करते आणि निदानासाठी दुसरे मूल्य विशेष भूमिका बजावत नाही. ECG ची सामान्य व्याख्या प्रदान करते की सर्व निर्देशकांची गणना सेकंदाच्या शंभरव्या भागापर्यंत केली जाणे आवश्यक आहे, अन्यथा त्यांचा चुकीचा अर्थ लावला जाऊ शकतो.
कोणते संकेतक इष्टतम मानले जातात
ईसीजी प्रभावीपणे उलगडण्यासाठी, आपल्याला सर्वसामान्य प्रमाण निर्देशकांचा अभ्यास करणे आवश्यक आहे. सर्व प्रथम, आपण हृदय गतीकडे लक्ष दिले पाहिजे. साधारणपणे, ते सायनस असावे. याचा अर्थ असा होतो की P लहरींचा आकार स्थिर असणे आवश्यक आहे, त्यातील अंतर आर-आर निर्देशकआणि आर-आर - समान असेल आणि आकुंचनांची संख्या - 60-80 प्रति मिनिट.
हृदयाचा विद्युत अक्ष हा आवेगातून वेंट्रिक्युलर उत्तेजित व्हेक्टरचे प्रदर्शन आहे, ते विशेष वैद्यकीय सारण्यांनुसार मानले जाते, म्हणून नवशिक्यांसाठी ईसीजीचा उलगडा करणे फार कठीण वाटू शकते. EOS विचलन अल्फा कोनाद्वारे निर्धारित केले जातात. अक्ष सामान्य स्थितीत असल्यास, कोन मूल्य 50-70 अंश आहे. हे लक्ष देण्यासारखे आहे: आर लहर S पेक्षा जास्त असावी. दातांचे अंतराल दर्शविते की विद्युत आवेग हृदयाच्या कंपार्टमेंटमधून कसा जातो. त्यांच्यापैकी प्रत्येकाकडे सर्वसामान्य प्रमाणांचे विशिष्ट संकेतक आहेत.
- सामान्य परिस्थितीत Q-R-S लहरी गटाची रुंदी 60-100 ms आहे.
- Q-T लहर गट वेंट्रिक्युलर आकुंचन कालावधी दर्शवितो. सर्वसामान्य प्रमाण 390-450 ms आहे.
- क्यू वेव्हसाठी, इष्टतम लांबी 0.04 s आहे आणि खोली 3 मिमी पेक्षा जास्त नाही.
- एस-टूथची उंची 20 मिमीपेक्षा जास्त नसावी.
- टी वेव्हचा आदर्श असा आहे की लीड I आणि II मध्ये ते वर गेले पाहिजे आणि लीड aVR मध्ये त्याचे नकारात्मक सूचक असावे.
विकृती आणि रोगांची ओळख
ईसीजीचा उलगडा करताना, आपण सर्वसामान्य प्रमाणांच्या निर्देशकांशी व्यवहार केल्यास, कोणतीही पॅथॉलॉजी स्वतंत्रपणे शोधली जाऊ शकते. चला हृदय गतीने सुरुवात करूया. सायनस नोडपासून विद्युत उत्तेजना सुरू होत नसल्यास, हे ऍरिथमियाचे सूचक आहे. हृदयाच्या ज्या शाखेत विध्रुवीकरण सुरू होते त्यावर अवलंबून, टाकीकार्डिया (लय प्रवेग) किंवा ब्रॅडीकार्डिया (मंदीकरण) चे निदान केले जाते. विचलनांचे आणखी एक महत्त्वाचे सूचक म्हणजे असामान्य दात आणि अंतराल.
- Q आणि T लहरींमधील मध्यांतर वाढणे हे मायोकार्डिटिस, संधिवात, स्क्लेरोसिस किंवा कोरोनरी रोग सूचित करते. जेव्हा क्यू मूल्ये सर्वसामान्य प्रमाण पूर्ण करत नाहीत, तेव्हा हे मायोकार्डियल पॅथॉलॉजीज सूचित करते.
- जर आर वेव्ह सर्व लीड्समध्ये प्रदर्शित होत नसेल, तर हे सूचित करते की वेंट्रिक्युलर हायपरट्रॉफी शक्य आहे.
- एसटी विभागातील विचलन मायोकार्डियल इस्केमिया दर्शवितात.
- श्रेणीबाहेर असलेली टी लहर हायपोक्लेमिया किंवा हायपरक्लेमिया दर्शवू शकते.
- पी वेव्हचा विस्तार, विशेषत: दोनदा, एट्रिओव्हेंट्रिक्युलर ब्लॉक दर्शवितो.
- एसटी विभागामध्ये तीव्र वाढ म्हणजे रुग्णाला तीव्र हृदयविकाराचा झटका किंवा पेरीकार्डिटिसचा धोका आहे आणि त्याचे उतरणे मायोकार्डियल इस्केमिया किंवा व्यक्ती कार्डियाक ग्लायकोसाइड घेत असल्याचे सूचित करते.
हृदयाच्या विद्युत अक्षाची ही किंवा ती स्थिती विविध रोग दर्शवू शकते. जेव्हा ईओएस क्षैतिज किंवा डावीकडे झुकलेला असतो, तेव्हा आपण रुग्णाच्या उच्च रक्तदाबाबद्दल बोलू शकतो. जर अक्ष उजवीकडे विचलित झाला, तर त्या व्यक्तीला फुफ्फुसाचा जुनाट आजार असण्याची शक्यता आहे. जर थोड्याच वेळात, विद्युत अक्षाची स्थिती अचानक बदलली तर डॉक्टरांनी काळजी घ्यावी. EOS चे वैशिष्ठ्य म्हणजे त्याची कार्यक्षमता विविध घटकांवर अवलंबून असू शकते. उदाहरणार्थ, उभ्या स्थितीत बहुतेकदा पातळ शरीरयष्टी असलेल्या लोकांमध्ये आढळते आणि क्षैतिज स्थिती पूर्णतः असते.
कार्डिओग्राम अनेक रोग दर्शवू शकतो. परंतु स्वतःचे निदान करण्यासाठी घाई करू नका. नवशिक्यांसाठी ईसीजीचा अर्थ लावणे फार कठीण आहे, कारण सर्व निर्देशक स्वतंत्रपणे मोजले जाऊ शकत नाहीत. एखाद्या व्यावसायिकाशी संपर्क साधणे चांगले आहे जो कार्डिओग्रामचा अचूक अर्थ लावेल आणि अचूक निदान करण्यास सक्षम असेल.
medso-sud.ru
मूलभूत नियम
रुग्णाच्या तपासणीच्या निकालांची तपासणी करताना, डॉक्टर ईसीजीच्या अशा घटकांकडे लक्ष देतात:
- दात;
- अंतराल;
- विभाग.
ईसीजी टेपवरील प्रत्येक ओळीसाठी कठोर सामान्य मापदंड आहेत, थोडेसे विचलन जे उल्लंघन दर्शवू शकतेहृदयाच्या कामात.
ईसीजी विश्लेषण
ईसीजी ओळींचा संपूर्ण संच गणितीय पद्धतीने तपासला जातो आणि मोजला जातो, त्यानंतर डॉक्टर हृदयाच्या स्नायू आणि त्याच्या वहन प्रणालीचे काही मापदंड निर्धारित करू शकतात: हृदय गती, हृदय गती, पेसमेकर, वहन, हृदयाची विद्युत अक्ष.
आजपर्यंत, या सर्व निर्देशकांची उच्च-परिशुद्धता इलेक्ट्रोकार्डियोग्राफद्वारे तपासणी केली जाते.
हृदयाची सायनस ताल
हा एक पॅरामीटर आहे जो सायनस नोड (सामान्य) च्या प्रभावाखाली उद्भवणार्या हृदयाच्या आकुंचनाची लय प्रतिबिंबित करतो. हे हृदयाच्या सर्व भागांच्या कार्याची सुसंगतता, तणाव आणि हृदयाच्या स्नायूंच्या विश्रांती प्रक्रियेचा क्रम दर्शविते.
लय खूप आहे सर्वात उंच आर लहरींद्वारे ओळखण्यास सोपे: जर त्यांच्यातील अंतर संपूर्ण रेकॉर्डिंगमध्ये समान असेल किंवा 10% पेक्षा जास्त विचलित होत नसेल, तर रुग्णाला ऍरिथमियाचा त्रास होत नाही.
हृदयाची गती
प्रति मिनिट बीट्सची संख्या केवळ नाडी मोजूनच नव्हे तर ईसीजीद्वारे देखील निर्धारित केली जाऊ शकते. हे करण्यासाठी, आपल्याला ईसीजी रेकॉर्ड केलेल्या गतीची माहिती असणे आवश्यक आहे (सामान्यत: 25, 50 किंवा 100 मिमी / से), तसेच सर्वोच्च दातांमधील अंतर (एका शिखरापासून दुसर्या शिखरापर्यंत).
एक मिमीच्या रेकॉर्डिंगच्या वेळेस गुणाकार करून R-R विभागाची लांबीतुम्ही तुमचे हृदय गती मिळवू शकता. साधारणपणे, त्याची कामगिरी प्रति मिनिट 60 ते 80 बीट्स पर्यंत असते.

उत्तेजनाचा स्रोत
हृदयाच्या स्वायत्त मज्जासंस्थेची रचना अशा प्रकारे केली जाते की आकुंचन प्रक्रिया हृदयाच्या एका झोनमध्ये तंत्रिका पेशींच्या संचयावर अवलंबून असते. साधारणपणे, हा सायनस नोड असतो, ज्यातून येणारे आवेग हृदयाच्या संपूर्ण मज्जासंस्थेमध्ये विचलित होतात.
काही प्रकरणांमध्ये, इतर नोड्स (एट्रियल, वेंट्रिक्युलर, एट्रिओव्हेंट्रिक्युलर) पेसमेकरची भूमिका घेऊ शकतात. हे परीक्षण करून निश्चित केले जाऊ शकते पी लहर अस्पष्ट आहे, आयसोलीनच्या अगदी वर स्थित आहे.
वाहकता
गती हस्तांतरणाची प्रक्रिया दर्शविणारा हा निकष आहे. साधारणपणे, आवेग क्रमानुसार न बदलता एका पेसमेकरमधून दुसऱ्या पेसमेकरमध्ये प्रसारित केले जातात.
विद्युत अक्ष
वेंट्रिकल्सच्या उत्तेजनाच्या प्रक्रियेवर आधारित एक सूचक. गणिती लीड I आणि III मध्ये Q, R, S लहरींचे विश्लेषणतुम्हाला त्यांच्या उत्तेजनाच्या ठराविक परिणामी वेक्टरची गणना करण्यास अनुमती देते. हिज बंडलच्या शाखांचे कार्य स्थापित करण्यासाठी हे आवश्यक आहे.
हृदयाच्या अक्षाच्या कलतेचा प्राप्त केलेला कोन मूल्यानुसार अंदाजित केला जातो: 50-70° सामान्य, 70-90° विचलन उजवीकडे, 50-0° विचलन डावीकडे.
दात, विभाग आणि अंतराल
दात - ईसीजी विभाग आयसोलीनच्या वर पडलेले आहेत, त्यांचा अर्थ खालीलप्रमाणे आहे:
- पी- अॅट्रियाच्या आकुंचन आणि विश्रांतीची प्रक्रिया प्रतिबिंबित करते.
- प्रश्न, एस- उत्तेजनाच्या प्रक्रिया प्रतिबिंबित करा इंटरव्हेंट्रिक्युलर सेप्टम.
- आर- वेंट्रिकल्सच्या उत्तेजनाची प्रक्रिया.
- ट- वेंट्रिकल्सच्या विश्रांतीची प्रक्रिया.
मध्यांतर हे आयसोलीनवर पडलेले ईसीजीचे विभाग आहेत.
- PQ- अॅट्रियापासून वेंट्रिकल्सपर्यंत आवेगांचा प्रसार वेळ प्रतिबिंबित करते.
सेगमेंट्स - ECG चे विभाग, एक मध्यांतर आणि एक लहर समावेश.
- QRST- वेंट्रिकल्सच्या आकुंचनचा कालावधी.
- एस.टी- वेंट्रिकल्सच्या संपूर्ण उत्तेजनाची वेळ.
- टी.पीहृदयाच्या विद्युत डायस्टोलचा काळ आहे.

पुरुष आणि स्त्रियांमध्ये सर्वसामान्य प्रमाण
डिक्रिप्शन हृदयाचे ईसीजीआणि प्रौढांमधील निर्देशकांचे मानदंड या सारणीमध्ये सादर केले आहेत:

निरोगी बालपण परिणाम
मुलांमधील ईसीजी मोजमापांचे परिणाम आणि या सारणीमध्ये त्यांचे प्रमाण उलगडणे:

धोकादायक निदान
डीकोडिंग दरम्यान ईसीजी रीडिंगद्वारे कोणती धोकादायक परिस्थिती निर्धारित केली जाऊ शकते?
एक्स्ट्रासिस्टोल
ही घटना अनियमित हृदयाचा ठोका द्वारे वैशिष्ट्यीकृत. एखाद्या व्यक्तीला आकुंचन वारंवारतेमध्ये तात्पुरती वाढ जाणवते, त्यानंतर विराम द्या. हे इतर पेसमेकरच्या सक्रियतेशी संबंधित आहे, सायनस नोडसह आवेगांचा अतिरिक्त स्फोट पाठवते, ज्यामुळे विलक्षण आकुंचन होते.
अतालता
वैशिष्ट्यपूर्ण सायनस ताल च्या वारंवारता मध्ये बदलजेव्हा डाळी वेगवेगळ्या फ्रिक्वेन्सीवर येतात. यापैकी केवळ 30% एरिथिमियास उपचार आवश्यक आहेत, कारण अधिक गंभीर आजार होऊ शकतात.
इतर प्रकरणांमध्ये, ते एक प्रकटीकरण असू शकते शारीरिक क्रियाकलाप, बदल हार्मोनल पार्श्वभूमी, तापाचा परिणाम आणि आरोग्यास धोका नाही.

ब्रॅडीकार्डिया
जेव्हा सायनस नोड कमकुवत होतो, योग्य वारंवारतेसह आवेग निर्माण करण्यास अक्षम होतो, परिणामी हृदय गती देखील मंदावते, पर्यंत 30-45 बीट्स प्रति मिनिट.
टाकीकार्डिया
उलट घटना, हृदय गती वाढ द्वारे दर्शविले प्रति मिनिट 90 पेक्षा जास्त बीट्स.काही प्रकरणांमध्ये, तात्पुरती टाकीकार्डिया तीव्र शारीरिक श्रम आणि भावनिक तणावाच्या प्रभावाखाली तसेच तापाशी संबंधित आजारांदरम्यान उद्भवते.

वहन विकार
सायनस नोड व्यतिरिक्त, दुसऱ्या आणि तिसऱ्या ऑर्डरचे इतर अंतर्निहित पेसमेकर आहेत. सामान्यतः, ते प्रथम-ऑर्डर पेसमेकरमधून आवेग घेतात. परंतु त्यांची कार्ये कमकुवत झाल्यास, एखाद्या व्यक्तीला वाटू शकते अशक्तपणा, चक्कर येणेहृदयाच्या उदासीनतेमुळे.
रक्तदाब कमी करणे देखील शक्य आहे, कारण. वेंट्रिकल्स कमी वारंवार किंवा लयबद्धपणे आकुंचन पावतील.
कामगिरीमध्ये फरक का असू शकतो
काही प्रकरणांमध्ये, ईसीजीचे पुनर्विश्लेषण करताना, पूर्वी प्राप्त झालेल्या परिणामांमधील विचलन दिसून येते. ते कशाशी जोडले जाऊ शकते?
- दिवसाची वेगळी वेळ. सामान्यतः, ईसीजी सकाळी किंवा दुपारी करण्याची शिफारस केली जाते, जेव्हा शरीरावर तणावाच्या घटकांचा प्रभाव पडण्याची वेळ नसते.
- लोड. रेकॉर्डिंग करताना हे खूप महत्वाचे आहे ईसीजी रुग्णशांत होते. हार्मोन्सचे प्रकाशन हृदय गती वाढवू शकते आणि कार्यक्षमतेत विकृत होऊ शकते. याव्यतिरिक्त, परीक्षेपूर्वी, जड शारीरिक श्रम करण्याची देखील शिफारस केलेली नाही.
- जेवण. पचन प्रक्रियेचा रक्ताभिसरणावर परिणाम होतो आणि अल्कोहोल, तंबाखू आणि कॅफीन हृदय गती आणि दाबावर परिणाम करू शकतात.
- इलेक्ट्रोड. अयोग्य ओव्हरलॅप किंवा आकस्मिक स्थलांतर कामगिरी गंभीरपणे बदलू शकते. म्हणून, रेकॉर्डिंग दरम्यान हलवू नका आणि इलेक्ट्रोड लावलेल्या भागात त्वचेची घसरण न करणे महत्वाचे आहे (तपासणीपूर्वी क्रीम आणि इतर त्वचेच्या उत्पादनांचा वापर करणे अत्यंत अवांछनीय आहे).
- पार्श्वभूमी. कधीकधी इतर उपकरणे इलेक्ट्रोकार्डियोग्राफच्या ऑपरेशनमध्ये व्यत्यय आणू शकतात.
अतिरिक्त परीक्षा पद्धती
थांबवणे
पद्धत हृदयाच्या कार्याचा दीर्घकालीन अभ्यास, पोर्टेबल कॉम्पॅक्ट टेप रेकॉर्डरद्वारे शक्य झाले जे चुंबकीय टेपवर परिणाम रेकॉर्ड करण्यास सक्षम आहे. जेव्हा वारंवार पॅथॉलॉजीज, त्यांची वारंवारता आणि घटना घडण्याची वेळ तपासणे आवश्यक असते तेव्हा पद्धत विशेषतः चांगली असते.

ट्रेडमिल
विश्रांतीच्या वेळी रेकॉर्ड केलेल्या पारंपारिक ईसीजीच्या विपरीत, ही पद्धत परिणामांच्या विश्लेषणावर आधारित आहे व्यायाम केल्यानंतर. बहुतेकदा, हे मानक ईसीजीवर आढळलेल्या संभाव्य पॅथॉलॉजीजच्या जोखमीचे मूल्यांकन करण्यासाठी तसेच हृदयविकाराचा झटका आलेल्या रुग्णांसाठी पुनर्वसनाचा कोर्स लिहून देण्यासाठी केला जातो.
फोनोकार्डियोग्राफी
 परवानगी देते हृदयाच्या आवाजाचे आणि गुणगुणांचे विश्लेषण करा.त्यांचा कालावधी, वारंवारता आणि घडण्याची वेळ हृदयाच्या क्रियाकलापांच्या टप्प्यांशी संबंधित आहे, ज्यामुळे वाल्वचे कार्य, एंडोकार्डिटिस आणि संधिवात हृदयरोग विकसित होण्याच्या जोखमींचे मूल्यांकन करणे शक्य होते.
परवानगी देते हृदयाच्या आवाजाचे आणि गुणगुणांचे विश्लेषण करा.त्यांचा कालावधी, वारंवारता आणि घडण्याची वेळ हृदयाच्या क्रियाकलापांच्या टप्प्यांशी संबंधित आहे, ज्यामुळे वाल्वचे कार्य, एंडोकार्डिटिस आणि संधिवात हृदयरोग विकसित होण्याच्या जोखमींचे मूल्यांकन करणे शक्य होते.
एक मानक ईसीजी हृदयाच्या सर्व भागांच्या कार्याचे ग्राफिक प्रतिनिधित्व आहे. त्याची अचूकता अनेक घटकांमुळे प्रभावित होऊ शकते, म्हणून डॉक्टरांच्या सल्ल्याचे पालन केले पाहिजे.
तपासणी हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या बहुतेक पॅथॉलॉजीज प्रकट करते, तथापि, अचूक निदानासाठी अतिरिक्त चाचण्या आवश्यक असू शकतात.
शेवटी, आम्ही "प्रत्येकासाठी ईसीजी" डीकोडिंगवर व्हिडिओ कोर्स पाहण्याचा सल्ला देतो:
www.oserdce.com
ईसीजी म्हणजे काय, प्रक्रिया कशी आहे
ईसीजी मिळविण्याचे तत्व अगदी सोपे आहे. आम्ही या वस्तुस्थितीबद्दल बोलत आहोत की सेन्सर रुग्णाच्या त्वचेला जोडलेले असतात, जे हृदयाच्या ठोक्याबरोबर विद्युत आवेग रेकॉर्ड करतात. रेकॉर्डिंग कागदाच्या तुकड्यावर केले जाते. एक सक्षम डॉक्टर या चित्रातून रुग्णाच्या आरोग्याविषयी बरेच काही सांगू शकतो.
हे संबंधित विद्युत आवेगांमध्ये चक्रीय बदल दर्शवते. हे लक्षात घेणे महत्त्वाचे आहे की ही निदान पद्धत पूर्णपणे अचूक आणि संपूर्ण नाही. त्याऐवजी मुख्य निष्कर्षांचा आधार म्हणून त्याचा विचार केला जाऊ शकतो.
ईसीजीमध्ये नेमके काय दाखवले जाते?

समजा तुम्हाला इलेक्ट्रोकार्डिओग्राम घेणे आवश्यक आहे. ते योग्य कसे करावे? ही प्रक्रिया पार पाडण्यासाठी मला तज्ञ असण्याची गरज आहे का, किंवा सर्व आवश्यक नियमांचे काळजीपूर्वक पालन केल्यास, एक गैर-तज्ञ देखील प्रक्रिया पार पाडू शकतो? चला या प्रश्नांची उत्तरे देण्याचा प्रयत्न करूया.
विशेष म्हणजे, इलेक्ट्रोकार्डियोग्रामचा उपयोग केवळ हृदयविकाराच्या रूग्णांच्या उपचारांसाठीच नाही तर इतर अनेक प्रकरणांमध्ये देखील केला जातो:
- हे केवळ विविध वैद्यकीय तपासण्यांदरम्यानच होत नाही तर हृदयाशी थेट संबंधित नसलेल्या रोगांचे निदान करण्यासाठी देखील होते, परंतु त्यात गुंतागुंत निर्माण करू शकतात.
- तसेच, अशा औषधे वापरताना ज्यांचा शरीरावर तीव्र प्रभाव पडतो, अशा औषधे घेण्याचे संभाव्य परिणाम टाळण्यासाठी हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या आरोग्याची स्थिती अनेकदा अशा प्रकारे तपासली जाते.
अशा प्रकरणांमध्ये, केवळ आधीच नव्हे तर उपचारात्मक अभ्यासक्रम पूर्ण झाल्यानंतर देखील तपासण्याची प्रथा आहे.
प्रक्रिया स्वतः फार क्लिष्ट नाही. त्याचा एकूण कालावधी दहा मिनिटांपेक्षा जास्त नाही. खोलीचे तापमान खूप कमी नसावे. त्याच वेळी, खोली हवेशीर असणे आवश्यक आहे. अशा प्रक्रियेसाठी या आणि तत्सम नियमांचे पालन करणे खूप महत्वाचे आहे. याचे कारण आहे की मध्ये कोणताही बदल शारीरिक परिस्थितीरुग्ण इलेक्ट्रोकार्डियोग्राममध्ये परावर्तित होईल.
येथे काही इतर आवश्यकता आहेत:
- प्रक्रिया सुरू करण्यापूर्वी, रुग्णाला विश्रांती देणे आवश्यक आहे. त्याचा कालावधी किमान एक चतुर्थांश तास असावा.
- वाचन प्रक्रियेदरम्यान, रुग्णाने त्याच्या पाठीवर झोपावे.
- कामाच्या दरम्यान, त्याला श्वासोच्छ्वास देखील असावा.
- आपल्याला खाण्याची वेळ देखील लक्षात घेणे आवश्यक आहे. सर्व काही एकतर रिकाम्या पोटी किंवा शेवटच्या जेवणानंतर दोन तासांपूर्वी केले पाहिजे. हे रिसेप्शन भरपूर नसावे.
- अर्थात, प्रक्रियेच्या दिवशी, कोणतीही शामक किंवा टॉनिक औषधे घेण्याची परवानगी नाही. तसेच, कॉफी किंवा चहा किंवा इतर तत्सम पेये पिऊ नका. जर रुग्ण धूम्रपान करत असेल तर त्याने प्रक्रियेच्या किमान एक तास आधी या सवयीपासून परावृत्त केले पाहिजे.
यासह निदान तंत्र  यात हात आणि घोट्याला चार इलेक्ट्रोड जोडणे आणि रुग्णाच्या छातीवर सहा सक्शन कप बसवणे समाविष्ट आहे.
यात हात आणि घोट्याला चार इलेक्ट्रोड जोडणे आणि रुग्णाच्या छातीवर सहा सक्शन कप बसवणे समाविष्ट आहे.
पुढील क्रमाने करा. प्रत्येक इलेक्ट्रोडचा विशिष्ट रंग असतो. त्यांच्या खाली एक ओलसर कापड ठेवा. हे चालकता वाढविण्यासाठी आणि त्वचेच्या पृष्ठभागावर इलेक्ट्रोडचे आसंजन सुधारण्यासाठी दोन्ही केले जाते.
छातीवर सक्शन कप स्थापित करताना, त्वचा सामान्यतः अल्कोहोल द्रावणाने निर्जंतुक केली जाते. आकृती भिन्न आकाराचे अनेक प्रकारचे दात दर्शवेल.
डायग्नोस्टिक्स पार पाडण्यासाठी, सलग चार चक्रांपेक्षा जास्त काळ डेटा रेकॉर्ड करणे पुरेसे आहे.
तर, कोणत्या प्रकरणांमध्ये डॉक्टरकडे जाणे आणि कार्डिओग्राम करणे अर्थपूर्ण आहे?
अनेक मुख्य पर्याय आहेत:
- जर तुम्हाला छातीत अस्वस्थता स्पष्टपणे जाणवत असेल तर हे केले पाहिजे.
- श्वासोच्छवासाच्या त्रासासह, जरी ते परिचित दिसत असले तरी, ईसीजीसाठी डॉक्टरांना भेटणे अर्थपूर्ण आहे.
- जर तुमचे वजन जास्त असेल तर तुम्हाला हृदयविकाराचा धोका आहे यात शंका नाही. इलेक्ट्रोकार्डियोग्राम नियमितपणे करण्याची शिफारस केली जाते.
- तुमच्या जीवनात तीव्र आणि तीव्र तणावाची उपस्थिती केवळ तुमच्या हृदयासाठीच नाही तर मानवी शरीराच्या इतर प्रणालींसाठीही धोका आहे. अशा परिस्थितीत ईसीजी ही अत्यंत महत्त्वाची बाब आहे.
- असे आहे जुनाट आजारटाकीकार्डिया सारखे. जर तुम्हाला याचा त्रास होत असेल तर नियमितपणे ईसीजी करणे आवश्यक आहे.
- हायपरटेन्शन हे हृदयविकाराच्या दिशेने एक संभाव्य पाऊल मानले जाते. जर या टप्प्यावर तुम्ही नियमितपणे ECG वापरून निदान केले, तर तुमची बरी होण्याची शक्यता नाटकीयरित्या वाढेल.
- आधी सर्जिकल ऑपरेशनडॉक्टरांनी खात्री करणे महत्वाचे आहे. की तुमचे हृदय ते हाताळू शकते. तपासण्यासाठी ईसीजी केला जाऊ शकतो.
अशा प्रक्रियेचा अवलंब करणे किती वेळा आवश्यक आहे? हे सहसा उपस्थित डॉक्टरांद्वारे निर्धारित केले जाते. तथापि, जर तुमची वय चाळीशीपेक्षा जास्त असेल, तर ही प्रक्रिया दरवर्षी पार पाडण्यात अर्थ आहे. जर तुमचे वय जास्त असेल, तर तुम्ही किमान तिमाहीत एकदा ECG करा.
ईसीजी काय दाखवते
इलेक्ट्रोकार्डियोग्रामवर आपण काय पाहू शकतो ते पाहूया:
- सर्व प्रथम, ती हृदयाच्या ठोक्याच्या लयच्या सर्व वैशिष्ट्यांबद्दल तपशीलवार सांगेल.विशेषतः, हे आपल्याला हृदय गती किंवा कमकुवत हृदयाचा ठोका वाढण्याचा मागोवा घेण्यास अनुमती देईल. रुग्णाच्या हृदयाची धडधड कोणत्या लयीत आणि कोणत्या शक्तीने होते हे चित्र दाखवते.
- आणखी एक महत्त्वाचा फायदाईसीजी हृदयामध्ये अंतर्भूत असलेल्या विविध पॅथॉलॉजीज दर्शविण्यास सक्षम आहे. हे या वस्तुस्थितीमुळे आहे की कोणतेही, म्हणा, टिश्यू नेक्रोसिस, विद्युत आवेग वेगळ्या पद्धतीने चालवते. निरोगी ऊतक. अशी वैशिष्ट्ये त्यांना ओळखण्यास देखील मदत करतील जे अद्याप आजारी नाहीत, परंतु तसे करण्याची प्रवृत्ती आहे.
- तणावाखाली ईसीजी आहे. जेव्हा तुलनेने निरोगी व्यक्तीला त्यांच्या हृदयाच्या आरोग्याचे मूल्यांकन करायचे असते अशा प्रकरणांमध्ये हे उपयुक्त आहे.
डीकोडिंग निर्देशकांची तत्त्वे
कार्डिओग्राम एक नाही तर अनेक भिन्न आलेख आहेत. रुग्णाला अनेक इलेक्ट्रोड जोडलेले असल्याने, त्यांच्या प्रत्येक जोडीमध्ये विद्युत आवेग तत्त्वतः मोजले जाऊ शकतात. सराव मध्ये, ईसीजीमध्ये बारा आलेख असतात. डॉक्टर दातांचा आकार आणि वारंवारता यांचे मूल्यांकन करतो आणि विविध आलेखांवरील विद्युत सिग्नलचे गुणोत्तर देखील विचारात घेतो.
प्रत्येक रोग ईसीजी आलेखांवरील विशिष्ट चिन्हांशी संबंधित असतो. जर ते निश्चित केले गेले, तर यामुळे रुग्णाला योग्य निदान करणे शक्य होते. ईसीजीच्या स्पष्टीकरणातील सर्वसामान्य प्रमाण आणि उल्लंघन खूप महत्वाचे आहेत. प्रत्येक निर्देशकाला सर्वात काळजीपूर्वक लक्ष देणे आवश्यक आहे. विश्वसनीय परिणामजेव्हा विश्लेषण अचूक आणि विश्वासार्हपणे केले जाते तेव्हा उद्भवते.
वाचण्याचे दात
ECG वर पाच वेगवेगळ्या प्रकारचे वेव्हफॉर्म्स असतात. ते लॅटिन अक्षरांमध्ये नियुक्त केले आहेत: एस, पी, टी, प्रआणि आर. त्यापैकी प्रत्येक एकाचे कार्य वैशिष्ट्यीकृत करते  हृदयाचे विभाग.
हृदयाचे विभाग.
विविध प्रकारचे मध्यांतर आणि विभाग देखील विचारात घेतले जातात. ते विशिष्ट प्रकारच्या दातांमधील अंतर दर्शवतात आणि त्यांची स्वतःची अक्षरे देखील असतात.
तसेच, विश्लेषण QRS कॉम्प्लेक्सचा विचार करते (याला QRS मध्यांतर देखील म्हणतात).
अधिक तपशीलात, ईसीजीचे घटक येथे दिलेल्या आकृतीमध्ये दर्शविले आहेत. हे एक प्रकारचे ईसीजी डिकोडिंग टेबल आहे.
प्रथम, हृदय गतीचे मूल्यांकन केले जाते. आपल्याला माहिती आहे की, हे सहसा प्रति सेकंद 60-80 कट असते.
डॉक्टर परिणामांचे विश्लेषण कसे करतात
इलेक्ट्रोकार्डियोग्रामचा अभ्यास अनेक सलग टप्प्यात होतो:
- या टप्प्यावर, डॉक्टरांनी मध्यांतरांची गणना आणि विश्लेषण करणे आवश्यक आहे. डॉक्टर QT - मध्यांतर तपासतात. जर या विभागाचा विस्तार असेल तर हे सूचित करते, विशेषतः, कोरोनरी हृदयरोग, जर आपण शॉर्टिंगबद्दल बोलत आहोत, तर आपण हायपरक्लेसीमियाबद्दल बोलू शकतो.
- त्यानंतर, हृदयाचा विद्युत अक्ष (EOS) सारखा निर्देशक निर्धारित केला जातो. हे उंची-आधारित गणना वापरून केले जाते. विविध प्रकारइलेक्ट्रोकार्डियोग्रामवर दात.
- त्यानंतर, कॉम्प्लेक्सचा विचार केला जातो आम्ही आर-टाइप वेव्ह आणि दोन्ही बाजूंच्या आलेखाच्या त्याच्या जवळच्या विभागांबद्दल बोलत आहोत.
- पुढे मध्यांतर आहे. असे मानले जाते की सामान्य हृदयासाठी, ते मध्यरेषेत असावे.
- त्यानंतर, अभ्यास केलेल्या डेटाच्या आधारे, अंतिम हृदयविज्ञान निष्कर्ष दिला जातो.
- पी - सामान्यतः सकारात्मक असावे, अॅट्रियामध्ये जैवविद्युतची उपस्थिती दर्शवते;
- क्यू वेव्ह सामान्यतः नकारात्मक असते, ती इंटरव्हेंट्रिक्युलर सेप्टमला संदर्भित करते;
- आर - वेंट्रिक्युलर मायोकार्डियममधील विद्युत संभाव्यता दर्शवते;
- एस लहर - सामान्य परिस्थितीत, ती नकारात्मक असते, वेंट्रिकल्समध्ये विजेची अंतिम प्रक्रिया दर्शविते, सामान्यत: असा दात आर लहरीपेक्षा कमी असेल;
- टी - सकारात्मक असणे आवश्यक आहे, येथे आम्ही हृदयातील बायोपोटेन्शियलच्या पुनर्प्राप्ती प्रक्रियेबद्दल बोलत आहोत.
- हृदय गती प्रति मिनिट 60 ते 80 च्या दरम्यान असावी. जर ते या सीमांच्या पलीकडे गेले तर हे हृदयाच्या कामात उल्लंघन दर्शवते.
- क्यूटी - प्रौढांसाठी मध्यांतर 390-450 मिलिसेकंद आहे.
- QRS मध्यांतराची रुंदी अंदाजे 120 मिलीसेकंद असावी.
निकालात संभाव्य त्रुटी
त्यांची स्पष्ट गुणवत्ता असूनही, ही प्रक्रियाकाही तोटे देखील आहेत:

ईसीजीच्या स्पष्टीकरणातील पॅथॉलॉजीजकार्डिओग्रामच्या विविध प्रकारांच्या उपलब्ध वर्णनांनुसार निर्धारित केले जाऊ शकते. तपशीलवार सारण्या आहेत जे आढळलेल्या पॅथॉलॉजीचे प्रकार निर्धारित करण्यात मदत करतील. परिणामाची विश्वासार्हता वाढविण्यासाठी, कार्डिओग्राम इतर निदान पद्धतींसह एकत्र केले पाहिजे.
प्रक्रियेची किंमत
जर आपण मॉस्कोमधील किंमतींबद्दल बोललो तर ते अंदाजे 650 ते 2300 रूबलच्या श्रेणीत आहेत. हे विसरू नका की कार्डिओग्राम प्राप्त करताना, पात्र डॉक्टरांद्वारे त्याचे विश्लेषण आणि वैद्यकीय उपकरणाची गुणवत्ता स्वतःच खूप महत्त्वाची असते.
सेंट पीटर्सबर्ग मध्ये सरासरी किंमतमॉस्को प्रमाणेच. डीकोडिंगसह ईसीजी किंमतया प्रक्रियेसाठी अंदाजे 1500 रूबल आहे.
अशा तज्ञांना घरी कॉल करण्याची सेवा देखील आहे. मॉस्कोमध्ये, ही सेवा 1500 रूबलसाठी, खाबरोव्स्कमध्ये - 900 रूबलसाठी आणि सेराटोव्हमध्ये 750 रूबलसाठी दिली जाऊ शकते.
निष्कर्ष
ईसीजी - महत्वाचे साधनतुमच्या हृदय व रक्तवाहिन्यासंबंधी प्रणालीचे निदान. तिला तिच्याबद्दल खूप काही सांगायचे आहे. नियमितपणे, किमान दर दोन वर्षांनी एकदा, डॉक्टरांकडून ईसीजी घेणे अर्थपूर्ण आहे.
cardiohelp.com
ईसीजी व्याख्या
कोणताही इलेक्ट्रोकार्डियोग्राम हृदयाचे कार्य (आकुंचन आणि विश्रांती दरम्यान त्याची विद्युत क्षमता) 12 लीड्समध्ये रेकॉर्ड केलेल्या 12 वक्रांमध्ये प्रदर्शित करतो. हे वक्र एकमेकांपासून वेगळे आहेत, कारण ते हृदयाच्या वेगवेगळ्या भागांमधून विद्युत आवेग जाणे दर्शवतात, उदाहरणार्थ, पहिला हृदयाचा पूर्ववर्ती पृष्ठभाग आहे, तिसरा मागील भाग आहे. 12 लीड्समध्ये ईसीजी रेकॉर्ड करण्यासाठी, विशिष्ट ठिकाणी आणि विशिष्ट क्रमाने रुग्णाच्या शरीरावर विशेष इलेक्ट्रोड जोडले जातात.
हृदयाच्या कार्डिओग्रामचा उलगडा कसा करायचा: सामान्य तत्त्वे
इलेक्ट्रोकार्डियोग्राफिक वक्र मुख्य घटक आहेत:
ईसीजी विश्लेषण
त्याच्या हातात इलेक्ट्रोकार्डियोग्राम मिळाल्यानंतर, डॉक्टर खालील क्रमाने त्याचे मूल्यांकन करण्यास सुरवात करतात:
- हृदयाचे ठोके लयबद्ध आहे की नाही, म्हणजेच लय बरोबर आहे की नाही हे ते ठरवते. हे करण्यासाठी, तो आर लहरींमधील मध्यांतर मोजतो, ते सर्वत्र समान असले पाहिजेत, नसल्यास, ही आधीच चुकीची लय आहे.
- हृदयाचे ठोके (HR) दराची गणना करते. ECG रेकॉर्डिंग गती जाणून घेणे आणि जवळच्या आर लहरींमधील मिलीमीटर पेशींची संख्या मोजणे हे करणे सोपे आहे. साधारणपणे, हृदय गती 60-90 बीट्सच्या पुढे जाऊ नये. एका मिनिटात.
- विशिष्ट वैशिष्ट्यांनुसार (प्रामुख्याने पी वेव्हद्वारे), ते हृदयातील उत्तेजनाचे स्त्रोत निर्धारित करते. सामान्यतः, हे सायनस नोड आहे, म्हणजेच, निरोगी व्यक्तीमध्ये, सायनस ताल सामान्य मानला जातो. एट्रियल, एट्रिओव्हेंट्रिक्युलर आणि वेंट्रिक्युलर लय पॅथॉलॉजी दर्शवतात.
- दात आणि विभागांच्या कालावधीनुसार हृदयाच्या वहनांचे मूल्यांकन करते. त्या प्रत्येकासाठी सर्वसामान्य प्रमाण निर्देशक आहेत.
- हृदयाची विद्युत अक्ष (EOS) निर्धारित करते. अत्यंत पातळ लोकांसाठी, EOS ची अधिक अनुलंब स्थिती वैशिष्ट्यपूर्ण आहे, पूर्ण लोकांसाठी ते अधिक क्षैतिज आहे. पॅथॉलॉजीसह, अक्ष उजवीकडे किंवा डावीकडे वेगाने सरकतो.
- दात, विभाग आणि मध्यांतरांचे तपशीलवार विश्लेषण करते. डॉक्टर कार्डिओग्रामवर त्यांचा कालावधी काही सेकंदात हाताने लिहितात (हा ECG वरील लॅटिन अक्षरे आणि संख्यांचा अनाकलनीय संच आहे). आधुनिक इलेक्ट्रोकार्डियोग्राफ आपोआप या निर्देशकांचे विश्लेषण करतात आणि ताबडतोब मापन परिणाम देतात, जे डॉक्टरांचे कार्य सुलभ करते.
- एक निष्कर्ष देतो. हे अपरिहार्यपणे लयची शुद्धता, उत्तेजनाचे स्त्रोत, हृदय गती, ईओएसचे वैशिष्ट्य दर्शवते आणि विशिष्ट पॅथॉलॉजिकल सिंड्रोम देखील हायलाइट करते (लय अडथळा, वहन अडथळा, हृदयाच्या वैयक्तिक भागांच्या ओव्हरलोडची उपस्थिती आणि मायोकार्डियल नुकसान), जर. कोणतेही
इलेक्ट्रोकार्डियोग्राफिक निष्कर्षांची उदाहरणे
निरोगी व्यक्तीमध्ये, ईसीजीचा निष्कर्ष असा दिसू शकतो खालील प्रकारे: 70 बीट्सच्या हृदय गतीसह सायनस ताल. मिनिटात ईओएस सामान्य स्थितीत, कोणतेही पॅथॉलॉजिकल बदल आढळले नाहीत.
तसेच, काही लोकांसाठी, सायनस टाकीकार्डिया (हृदय गतीचा वेग) किंवा ब्रॅडीकार्डिया (हृदय गती कमी होणे) हा एक सामान्य पर्याय मानला जाऊ शकतो. वृद्ध लोकांमध्ये, बहुतेकदा, निष्कर्ष मायोकार्डियममध्ये मध्यम प्रसार किंवा चयापचय बदलांची उपस्थिती दर्शवू शकतो. या अटी गंभीर नसतात आणि योग्य उपचार घेतल्यानंतर आणि रुग्णाच्या पोषणामध्ये सुधारणा केल्यानंतर, त्या बहुतेक नेहमी अदृश्य होतात.

याव्यतिरिक्त, निष्कर्षानुसार, आम्ही ST-T मध्यांतरातील गैर-विशिष्ट बदलाबद्दल बोलू शकतो. याचा अर्थ असा की बदल सूचक नाहीत आणि त्यांचे कारण केवळ ECG द्वारे निश्चित करणे अशक्य आहे. कार्डिओग्रामद्वारे निदान करता येणारी आणखी एक सामान्य स्थिती म्हणजे रीपोलरायझेशन प्रक्रियेचे उल्लंघन, म्हणजेच उत्तेजनानंतर वेंट्रिक्युलर मायोकार्डियमच्या पुनर्प्राप्तीचे उल्लंघन. हा बदल गंभीर हृदयविकार आणि जुनाट संक्रमण, हार्मोनल असंतुलन आणि इतर कारणांमुळे होऊ शकतो ज्याचा डॉक्टर नंतर शोध घेतील.
अंदाजानुसार प्रतिकूल निष्कर्षांचा विचार केला जातो, ज्यामध्ये मायोकार्डियल इस्केमिया, हृदयाची हायपरट्रॉफी, लय आणि वहन व्यत्यय यावरील डेटा आहे.
मुलांमध्ये ईसीजी उलगडणे
कार्डिओग्राम उलगडण्याचे संपूर्ण तत्त्व प्रौढांसारखेच आहे, परंतु शारीरिक आणि शारीरिक वैशिष्ट्येमुलांचे हृदय, सामान्य निर्देशकांच्या स्पष्टीकरणामध्ये फरक आहेत. हे प्रामुख्याने हृदय गतीवर लागू होते, कारण 5 वर्षांपर्यंत मुलांमध्ये ते 100 बीट्स पेक्षा जास्त असू शकते. एका मिनिटात.
तसेच, सायनस किंवा श्वासोच्छवासाचा अतालता (प्रेरणेवर हृदय गती वाढणे आणि कालबाह्यतेवर कमी होणे) कोणत्याही पॅथॉलॉजीशिवाय मुलांमध्ये नोंदवले जाऊ शकते. याव्यतिरिक्त, काही दात आणि मध्यांतरांची वैशिष्ट्ये प्रौढांपेक्षा भिन्न असतात. उदाहरणार्थ, एखाद्या मुलाकडे नसेल संपूर्ण नाकाबंदीहृदयाच्या वहन प्रणालीचे भाग - त्याच्या बंडलचा उजवा पाय. ही सर्व वैशिष्ट्ये बालरोग हृदयरोगतज्ञांनी विचारात घेतली आहेत जेव्हा ते ईसीजीवर निष्कर्ष काढतात.
गर्भधारणेदरम्यान ईसीजीची वैशिष्ट्ये
गरोदर महिलेच्या शरीरातून जाते विविध प्रक्रियानवीन परिस्थितीशी जुळवून घेणे. हृदय व रक्तवाहिन्यासंबंधी प्रणालीमध्ये काही बदल देखील होतात, म्हणून भविष्यातील मातांचे ईसीजी निरोगी प्रौढ व्यक्तीच्या हृदयाच्या अभ्यासाच्या परिणामांपेक्षा थोडे वेगळे असू शकतात. सर्व प्रथम, वर नंतरच्या तारखासापेक्ष प्लेसमेंटमधील बदलामुळे EOS चे थोडेसे क्षैतिज विचलन आहे अंतर्गत अवयवआणि वाढणारे गर्भाशय.
याव्यतिरिक्त, गर्भवती मातांना थोडासा सायनस टाकीकार्डिया आणि हृदयाच्या वैयक्तिक भागांच्या ओव्हरलोडची चिन्हे असू शकतात. हे बदल शरीरात रक्ताचे प्रमाण वाढण्याशी संबंधित आहेत आणि सामान्यतः बाळंतपणानंतर अदृश्य होतात. तथापि, त्यांचा शोध तपशीलवार विचार केल्याशिवाय आणि स्त्रीच्या अधिक सखोल तपासणीशिवाय सोडला जाऊ शकत नाही.
ईसीजीचा उलगडा करणे, निर्देशकांचे प्रमाण
ईसीजी उलगडणे हा जाणकार डॉक्टरांचा व्यवसाय आहे. या पद्धतीसह कार्यात्मक निदानमूल्यांकन केले:
- हृदयाची लय - विद्युत आवेगांच्या जनरेटरची स्थिती आणि या आवेगांचे संचालन करणाऱ्या हृदय प्रणालीची स्थिती
- हृदयाच्या स्नायूची स्वतःची स्थिती (मायोकार्डियम). त्याची जळजळ, नुकसान, घट्ट होणे, ऑक्सिजन उपासमार, इलेक्ट्रोलाइट असंतुलन यांची उपस्थिती किंवा अनुपस्थिती
तथापि, आधुनिक रुग्णांना त्यांच्या वैद्यकीय दस्तऐवजांमध्ये, विशेषत: इलेक्ट्रोकार्डियोग्राफी चित्रपटांमध्ये प्रवेश असतो ज्यावर वैद्यकीय अहवाल लिहिलेले असतात. त्यांच्या विविधतेसह, हे रेकॉर्ड अगदी संतुलित, परंतु अज्ञानी व्यक्तीला पॅनीक डिसऑर्डरमध्ये आणू शकतात. खरंच, बहुतेकदा रुग्णाला हे ठाऊक नसते की जीवनासाठी आणि आरोग्यासाठी किती धोकादायक आहे हे ईसीजी चित्रपटाच्या मागील बाजूस फंक्शनल डायग्नोस्टिक्सच्या हाताने लिहिलेले आहे आणि थेरपिस्ट किंवा कार्डिओलॉजिस्टच्या भेटीपूर्वी काही दिवस बाकी आहेत.
उत्कटतेची तीव्रता कमी करण्यासाठी, आम्ही वाचकांना ताबडतोब चेतावणी देऊ की कोणतेही गंभीर निदान न करता (मायोकार्डियल इन्फेक्शन, तीव्र विकारलय) फंक्शनल डायग्नोस्टिशियन रुग्णाला ऑफिसमधून बाहेर पडू देणार नाही, परंतु किमान त्याला तिथे तज्ञ सहकाऱ्याशी सल्लामसलत करण्यासाठी पाठवेल. या लेखातील उर्वरित "खुल्या रहस्ये" बद्दल. ईसीजीवरील पॅथॉलॉजिकल बदलांच्या सर्व अस्पष्ट प्रकरणांमध्ये, ईसीजी नियंत्रण, दैनंदिन निरीक्षण (होल्टर), ईसीएचओ कार्डिओस्कोपी (हृदयाचा अल्ट्रासाऊंड) आणि तणाव चाचण्या (ट्रेडमिल, सायकल एर्गोमेट्री) निर्धारित केल्या आहेत.
ईसीजी डीकोडिंगमधील संख्या आणि लॅटिन अक्षरे

PQ- (0.12-0.2 s) - एट्रिओव्हेंट्रिक्युलर वहन वेळ. बहुतेकदा, ते एव्ही नाकेबंदीच्या पार्श्वभूमीवर वाढते. CLC आणि WPW सिंड्रोम मध्ये लहान.
पी - (0.1 से) उंची 0.25-2.5 मिमी एट्रियल आकुंचन वर्णन करते. त्यांच्या हायपरट्रॉफीबद्दल बोलू शकतात. 
QRS - (0.06-0.1s) - वेंट्रिक्युलर कॉम्प्लेक्स
QT - (0.45 s पेक्षा जास्त नाही) ऑक्सिजन उपासमार (मायोकार्डियल इस्केमिया, इन्फ्रक्शन) आणि लय गडबड होण्याच्या धोक्यामुळे वाढते.
आरआर - वेंट्रिक्युलर कॉम्प्लेक्सच्या शिखरांमधील अंतर हृदयाच्या आकुंचनाची नियमितता प्रतिबिंबित करते आणि हृदय गतीची गणना करणे शक्य करते.
मुलांमध्ये ईसीजीचे डीकोडिंग चित्र 3 मध्ये दर्शविले आहे
हृदय गतीचे वर्णन करण्यासाठी पर्याय
सायनस ताल
ECG वर आढळणारा हा सर्वात सामान्य शिलालेख आहे. आणि, जर दुसरे काहीही जोडले नसेल आणि वारंवारता (HR) 60 ते 90 बीट्स प्रति मिनिट (उदाहरणार्थ, हृदय गती 68`) दर्शविली गेली असेल तर - हा सर्वात समृद्ध पर्याय आहे, हे दर्शविते की हृदय घड्याळासारखे कार्य करते. सायनस नोड (मुख्य पेसमेकर जो विद्युत आवेग निर्माण करतो ज्यामुळे हृदय आकुंचन पावते) द्वारे सेट केलेली ही लय आहे. त्याच वेळी, सायनस लय या नोडच्या स्थितीत कल्याण आणि हृदयाच्या वहन प्रणालीचे आरोग्य सूचित करते. इतर नोंदींची अनुपस्थिती हृदयाच्या स्नायूमध्ये पॅथॉलॉजिकल बदल नाकारते आणि याचा अर्थ असा होतो की ईसीजी सामान्य आहे. सायनस लय व्यतिरिक्त, ते अॅट्रियल, एट्रिओव्हेंट्रिक्युलर किंवा वेंट्रिक्युलर असू शकते, हे दर्शविते की लय हृदयाच्या या भागांमधील पेशींनी सेट केली आहे आणि पॅथॉलॉजिकल मानली जाते.
तरुण लोक आणि मुलांमध्ये हे सर्वसामान्य प्रमाण आहे. ही एक लय आहे ज्यामध्ये आवेग सायनस नोडमधून बाहेर पडतात, परंतु हृदयाचे ठोके दरम्यानचे अंतर वेगळे असते. हे शारीरिक बदलांमुळे असू शकते (श्वासोच्छवासातील अतालता, जेव्हा श्वासोच्छवासावर हृदयाचे आकुंचन कमी होते). अंदाजे 30% सायनस ऍरिथमियास हृदयरोगतज्ज्ञांच्या निरीक्षणाची आवश्यकता असते, कारण त्यांना अधिक गंभीर लय गडबड होण्याचा धोका असतो. हे संधिवाताच्या तापानंतरचे अतालता आहेत. मायोकार्डिटिसच्या पार्श्वभूमीवर किंवा त्यानंतर, संसर्गजन्य रोगांच्या पार्श्वभूमीवर, हृदयातील दोष आणि एरिथमियाचा इतिहास असलेल्या लोकांमध्ये.
हे 50 प्रति मिनिट पेक्षा कमी वारंवारतेसह हृदयाचे तालबद्ध आकुंचन आहेत. निरोगी लोकांमध्ये, ब्रॅडीकार्डिया उद्भवते, उदाहरणार्थ, झोपेच्या दरम्यान. तसेच, ब्रॅडीकार्डिया अनेकदा आढळते व्यावसायिक खेळाडू. पॅथॉलॉजिकल ब्रॅडीकार्डिया आजारी सायनस सिंड्रोम दर्शवू शकते. त्याच वेळी, ब्रॅडीकार्डिया अधिक स्पष्ट आहे (हृदय गती सरासरी 45 ते 35 बीट्स प्रति मिनिट) आणि दिवसाच्या कोणत्याही वेळी पाळली जाते. जेव्हा ब्रॅडीकार्डियामुळे हृदयाच्या आकुंचनामध्ये दिवसा 3 सेकंदांपर्यंत आणि रात्री सुमारे 5 सेकंदांपर्यंत विराम येतो, तेव्हा ऊतींना ऑक्सिजनच्या पुरवठ्यात व्यत्यय येतो आणि स्वतः प्रकट होतो, उदाहरणार्थ, मूर्च्छित होऊन, हृदय स्थापित करण्यासाठी ऑपरेशन सूचित केले जाते. पेसमेकर, जो सायनस नोडची जागा घेतो, हृदयावर आकुंचनांची सामान्य लय लादतो.
सायनस टाकीकार्डिया
हृदय गती प्रति मिनिट 90 पेक्षा जास्त - शारीरिक आणि पॅथॉलॉजिकलमध्ये विभागली जाते. निरोगी लोकांमध्ये, सायनस टाकीकार्डिया शारीरिक आणि भावनिक तणाव, कॉफी पिणे, कधीकधी मजबूत चहा किंवा अल्कोहोल (विशेषत: ऊर्जा पेय) सोबत असते. हे अल्पायुषी असते आणि टाकीकार्डियाच्या एका भागानंतर, भार बंद झाल्यानंतर थोड्याच कालावधीत हृदय गती सामान्य होते. पॅथॉलॉजिकल टाकीकार्डियासह, धडधडणे रुग्णाला विश्रांतीमध्ये त्रास देते. तापमानात वाढ, संक्रमण, रक्त कमी होणे, निर्जलीकरण, थायरोटॉक्सिकोसिस, अशक्तपणा, कार्डिओमायोपॅथी ही त्याची कारणे आहेत. अंतर्निहित रोगाचा उपचार करा. सायनस टाकीकार्डिया केवळ हृदयविकाराचा झटका किंवा तीव्र कोरोनरी सिंड्रोमसह थांबविला जातो.
एक्स्ट्रासिस्टोल
हे लय व्यत्यय आहेत, ज्यामध्ये सायनस लयच्या बाहेरील फोकस असाधारण हृदयाचे आकुंचन देतात, त्यानंतर लांबीमध्ये दुप्पट विराम येतो, ज्याला नुकसान भरपाई म्हणतात. सर्वसाधारणपणे, रुग्णाला हृदयाचे ठोके असमान, वेगवान किंवा मंद, कधीकधी गोंधळलेले असे समजतात. सर्वात जास्त, हृदयाच्या लयमधील अपयश त्रासदायक आहेत. छातीत धक्के, मुंग्या येणे, भीतीची भावना आणि ओटीपोटात रिकामेपणा या स्वरूपात अस्वस्थता असू शकते.
सर्व एक्स्ट्रासिस्टोल आरोग्यासाठी धोकादायक नसतात. त्यापैकी बहुतेक होऊ देत नाहीत लक्षणीय विकाररक्त परिसंचरण आणि जीवन किंवा आरोग्याला धोका देत नाही. ते कार्यशील असू शकतात (पार्श्वभूमीच्या विरूद्ध पॅनीक हल्ले, कार्डिओन्युरोसिस, हार्मोनल व्यत्यय), सेंद्रिय (आयएचडी, हृदय दोष, मायोकार्डियल डिस्ट्रोफी किंवा कार्डिओपॅथी, मायोकार्डिटिससह). ते नशा आणि हृदय शस्त्रक्रिया देखील होऊ शकतात. घटनेच्या जागेवर अवलंबून, एक्स्ट्रासिस्टोल्स अॅट्रियल, वेंट्रिक्युलर आणि अँट्रिओव्हेंट्रिक्युलर (एट्रिया आणि वेंट्रिकल्सच्या सीमेवरील नोडमध्ये उद्भवणारे) मध्ये विभागले जातात.
- सिंगल एक्स्ट्रासिस्टोल्स बहुतेकदा दुर्मिळ असतात (प्रति तास 5 पेक्षा कमी). ते सहसा कार्यक्षम असतात आणि सामान्य रक्त पुरवठ्यात व्यत्यय आणत नाहीत.
- दोनचे जोडलेले एक्स्ट्रासिस्टोल्स ठराविक संख्येच्या सामान्य आकुंचनासह असतात. अशा लयचा त्रास बहुतेकदा पॅथॉलॉजी दर्शवते आणि अतिरिक्त तपासणी (हॉल्टर मॉनिटरिंग) आवश्यक असते.
- ऍलोरिथमिया हे एक्स्ट्रासिस्टोल्सचे अधिक जटिल प्रकार आहेत. जर प्रत्येक दुसरा आकुंचन एक्स्ट्रासिस्टोल असेल, तर तो बिगमेनिया आहे, जर प्रत्येक तिसरा ट्रायजिनेमिया असेल आणि प्रत्येक चौथा क्वाड्रिहायमेनिया असेल.
वेंट्रिक्युलर एक्स्ट्रासिस्टोल्सला पाच वर्गांमध्ये (लॉननुसार) विभाजित करण्याची प्रथा आहे. दैनंदिन ईसीजी निरीक्षणादरम्यान त्यांचे मूल्यमापन केले जाते, कारण काही मिनिटांत पारंपारिक ईसीजीचे निर्देशक काहीही दर्शवू शकत नाहीत.
- वर्ग 1 - एकल दुर्मिळ एक्स्ट्रासिस्टोल्स ज्याची वारंवारता प्रति तास 60 पर्यंत असते, एका फोकसमधून बाहेर पडते (मोनोटोपिक)
- 2 - वारंवार मोनोटोपिक प्रति मिनिट 5 पेक्षा जास्त
- 3 - वारंवार पॉलिमॉर्फिक (वेगवेगळ्या आकारांचे) पॉलिटोपिक (वेगवेगळ्या फोकसमधून)
- 4a - जोडलेले, 4b - गट (ट्रायजिमेनिया), पॅरोक्सिस्मल टाकीकार्डियाचे भाग
- 5 - लवकर एक्स्ट्रासिस्टोल्स
वर्ग जितका उच्च असेल तितके गंभीर उल्लंघन, जरी आज ग्रेड 3 आणि 4 ला नेहमीच वैद्यकीय उपचारांची आवश्यकता नसते. सर्वसाधारणपणे, दररोज 200 पेक्षा कमी वेंट्रिक्युलर एक्स्ट्रासिस्टोल्स असल्यास, त्यांना कार्यशील म्हणून वर्गीकृत केले पाहिजे आणि त्यांची काळजी करू नये. अधिक वारंवार, COP चे ECHO दर्शविले जाते, कधीकधी - हृदयाचे एमआरआय. ते एक्स्ट्रासिस्टोलवर उपचार करत नाहीत, परंतु त्या रोगास कारणीभूत ठरतात.
पॅरोक्सिस्मल टाकीकार्डिया
सर्वसाधारणपणे, पॅरोक्सिझम हा एक हल्ला आहे. लयचा पॅरोक्सिस्मल प्रवेग कित्येक मिनिटांपासून कित्येक दिवस टिकू शकतो. या प्रकरणात, हृदयाच्या ठोक्यांमधील मध्यांतर समान असेल आणि ताल प्रति मिनिट 100 पेक्षा जास्त वाढेल (सरासरी 120 ते 250 पर्यंत). टाकीकार्डियाचे सुप्राव्हेंट्रिक्युलर आणि वेंट्रिक्युलर प्रकार आहेत. या पॅथॉलॉजीचा आधार हृदयाच्या वहन प्रणालीमध्ये विद्युत आवेगाचे असामान्य परिसंचरण आहे. अशी पॅथॉलॉजी उपचारांच्या अधीन आहे. अटॅक दूर करण्यासाठी घरगुती उपाय:
- श्वास रोखून धरणे
- सक्तीचा खोकला वाढला
- थंड पाण्यात चेहरा बुडवा
WPW सिंड्रोम
वुल्फ-पार्किन्सन-व्हाईट सिंड्रोम हा पॅरोक्सिस्मल सुप्राव्हेंट्रिक्युलर टाकीकार्डियाचा एक प्रकार आहे. वर्णन केलेल्या लेखकांच्या नावांवरून नाव दिले. टाकीकार्डिया दिसण्याच्या केंद्रस्थानी अतिरिक्त मज्जातंतू बंडलच्या ऍट्रिया आणि वेंट्रिकल्समधील उपस्थिती असते, ज्याद्वारे मुख्य पेसमेकरपेक्षा वेगवान आवेग जातो.
परिणामी, हृदयाच्या स्नायूचे विलक्षण आकुंचन होते. सिंड्रोमला पुराणमतवादी किंवा सर्जिकल उपचारांची आवश्यकता असते (अॅट्रिअल फायब्रिलेशनच्या एपिसोडसह, अँटीएरिथमिक टॅब्लेटच्या अप्रभावीपणा किंवा असहिष्णुतेसह, सहवर्ती हृदय दोषांसह).
CLC - सिंड्रोम (लिपिक-लेव्ही-क्रिस्टेस्को)
डब्ल्यूपीडब्ल्यू प्रमाणेच यंत्रणा आणि अतिरिक्त बंडलमुळे सर्वसामान्य प्रमाणाच्या तुलनेत वेंट्रिकल्सच्या पूर्वीच्या उत्तेजनाद्वारे वैशिष्ट्यीकृत आहे. मज्जातंतू आवेग. जन्मजात सिंड्रोम जलद हृदयाच्या ठोक्यांच्या हल्ल्यांद्वारे प्रकट होतो.
ऍट्रियल फायब्रिलेशन
हे आक्रमण किंवा कायमस्वरूपी स्वरूपात असू शकते. हे स्वतःला फडफडणे किंवा अॅट्रियल फायब्रिलेशनच्या स्वरूपात प्रकट होते.
ऍट्रियल फायब्रिलेशन
ऍट्रियल फायब्रिलेशन
जेव्हा हृदय झडकते तेव्हा ते पूर्णपणे अनियमितपणे आकुंचन पावते (खूप भिन्न कालावधीच्या आकुंचनांमधील मध्यांतर). हे या वस्तुस्थितीमुळे आहे की ताल सायनस नोडद्वारे सेट केला जात नाही, परंतु इतर अॅट्रियल पेशींद्वारे.
हे प्रति मिनिट 350 ते 700 बीट्सची वारंवारता देते. फक्त पूर्ण वाढ झालेला अलिंद आकुंचन, आकुंचन नाही स्नायू तंतूरक्ताने वेंट्रिकल्स प्रभावीपणे भरू नका.
परिणामी, हृदयाद्वारे रक्त सोडणे खराब होते आणि अवयव आणि ऊतींना ऑक्सिजन उपासमारीचा त्रास होतो. अॅट्रियल फायब्रिलेशनचे दुसरे नाव अॅट्रियल फायब्रिलेशन आहे. सर्व आलिंद आकुंचन हृदयाच्या वेंट्रिकल्सपर्यंत पोहोचत नाही, म्हणून हृदय गती (आणि नाडी) एकतर सामान्यपेक्षा कमी असेल (60 पेक्षा कमी वारंवारता असलेले ब्रॅडीसिस्टोल), किंवा सामान्य (60 ते 90 पर्यंत नॉर्मोसिस्टोल), किंवा सामान्यपेक्षा जास्त (टाकीसिस्टोल) प्रति मिनिट 90 पेक्षा जास्त बीट्स).
अॅट्रियल फायब्रिलेशनचा हल्ला चुकणे कठीण आहे.
- हे सहसा तीव्र हृदयाच्या ठोक्याने सुरू होते.
- हे उच्च किंवा सामान्य वारंवारतेसह पूर्णपणे गैर-लय नसलेल्या हृदयाच्या ठोक्यांची मालिका म्हणून विकसित होते.
- स्थिती अशक्तपणा, घाम येणे, चक्कर येणे दाखल्याची पूर्तता आहे.
- मृत्यूची भीती खूप स्पष्ट आहे.
- श्वास लागणे, सामान्य उत्तेजना असू शकते.
- कधीकधी चेतना नष्ट होते.
- हल्ला लयचे सामान्यीकरण आणि लघवी करण्याची इच्छाशक्तीसह समाप्त होते, ज्यामध्ये मोठ्या प्रमाणात मूत्र सोडते.
हल्ला थांबवण्यासाठी, ते रिफ्लेक्स पद्धती, गोळ्या किंवा इंजेक्शनच्या स्वरूपात औषधे वापरतात किंवा कार्डिओव्हर्शन (इलेक्ट्रिक डिफिब्रिलेटरसह हृदयाची उत्तेजना) चा अवलंब करतात. जर अॅट्रियल फायब्रिलेशनचा हल्ला दोन दिवसांत नाहीसा झाला नाही, तर थ्रोम्बोटिक गुंतागुंत (पल्मोनरी एम्बोलिझम, स्ट्रोक) होण्याचा धोका वाढतो.
हृदयाच्या धडधडण्याच्या सतत चकचकीत स्वरूपात (जेव्हा लय एकतर औषधांच्या पार्श्वभूमीवर किंवा हृदयाच्या विद्युत उत्तेजनाच्या पार्श्वभूमीवर पुनर्संचयित होत नाही), ते रूग्णांचे अधिक परिचित साथीदार बनतात आणि फक्त टॅचिसिस्टोल (जलद अनियमित हृदयाचे ठोके) सह जाणवतात. ). ECG वर अॅट्रियल फायब्रिलेशनच्या कायमस्वरूपी टॅचिसिस्टोलची चिन्हे शोधताना मुख्य कार्य म्हणजे लयबद्ध करण्याचा प्रयत्न न करता नॉर्मोसिस्टोलची लय कमी करणे.
ईसीजी चित्रपटांवरील रेकॉर्डिंगची उदाहरणे:
- एट्रियल फायब्रिलेशन, टॅकिसिस्टोलिक प्रकार, हृदय गती 160 इंच '.
- अॅट्रियल फायब्रिलेशन, नॉर्मोसिस्टोलिक प्रकार, हृदय गती 64 इंच '.
ऍट्रियल फायब्रिलेशनकोरोनरी हृदयरोगाच्या कार्यक्रमात, थायरोटॉक्सिकोसिस, सेंद्रिय हृदयरोग, मधुमेह मेल्तिस, आजारी सायनस सिंड्रोम, नशा (बहुतेकदा अल्कोहोलसह) च्या पार्श्वभूमीवर विकसित होऊ शकते.
atrial flutter
हे वारंवार (प्रति मिनिट 200 पेक्षा जास्त) नियमित आलिंद आकुंचन आणि समान नियमित, परंतु अधिक दुर्मिळ वेंट्रिक्युलर आकुंचन आहेत. सामान्यतः, तीव्र स्वरूपात फडफडणे अधिक सामान्य आहे आणि फ्लिकरपेक्षा चांगले सहन केले जाते, कारण रक्ताभिसरण विकार कमी उच्चारले जातात. थरथरणे विकसित होते जेव्हा:
- सेंद्रिय हृदयरोग (कार्डिओमायोपॅथी, हृदय अपयश)
- हृदय शस्त्रक्रियेनंतर
- अडथळा फुफ्फुसीय रोगाच्या पार्श्वभूमीवर
- हे निरोगी लोकांमध्ये जवळजवळ कधीच होत नाही.
वैद्यकीयदृष्ट्या, फडफड जलद लयबद्ध हृदयाचे ठोके आणि नाडी, गुळाच्या नसांना सूज, श्वास लागणे, घाम येणे आणि अशक्तपणा द्वारे प्रकट होते.
वहन विकार
साधारणपणे, सायनस नोडमध्ये तयार झाल्यानंतर, विद्युत उत्तेजना वहन प्रणालीतून जाते, ज्यामुळे एट्रिओव्हेंट्रिक्युलर नोडमध्ये एक सेकंदाचा शारीरिक विलंब होतो. त्याच्या मार्गावर, आवेग रक्त पंप करणार्या ऍट्रिया आणि वेंट्रिकल्सला संकुचित होण्यास उत्तेजित करते. जर प्रवाहकीय प्रणालीच्या काही भागात आवेग निर्धारित वेळेपेक्षा जास्त काळ राहिल्यास, अंतर्निहित विभागांमध्ये उत्तेजना नंतर येईल, याचा अर्थ हृदयाच्या स्नायूचे सामान्य पंपिंग कार्य विस्कळीत होईल. संवहन विकारांना नाकेबंदी म्हणतात. ते फंक्शनल डिसऑर्डर म्हणून उद्भवू शकतात, परंतु बहुतेकदा ते औषधांचा परिणाम किंवा असतात अल्कोहोल नशाआणि सेंद्रिय हृदयरोग. ते कोणत्या स्तरावर उद्भवतात यावर अवलंबून, त्यांचे अनेक प्रकार आहेत.
Sinoatrial नाकेबंदी
जेव्हा सायनस नोडमधून आवेग बाहेर पडणे कठीण असते. खरं तर, यामुळे सायनस नोडच्या कमकुवतपणाचे सिंड्रोम, गंभीर ब्रॅडीकार्डियाचे आकुंचन कमी होणे, परिघाला अशक्त रक्तपुरवठा, श्वास लागणे, अशक्तपणा, चक्कर येणे आणि चेतना नष्ट होणे. या नाकेबंदीच्या दुसऱ्या अंशाला समोइलोव्ह-वेन्केबॅच सिंड्रोम म्हणतात.
एट्रिओव्हेंट्रिक्युलर ब्लॉक (एव्ही ब्लॉक)
हे निर्धारित 0.09 सेकंदांपेक्षा जास्त एट्रिओव्हेंट्रिक्युलर नोडमध्ये उत्तेजित होण्यास विलंब आहे. या प्रकारच्या नाकेबंदीचे तीन अंश आहेत. पदवी जितकी जास्त असेल तितकी कमी वेळा वेंट्रिकल्स आकुंचन पावतात, रक्ताभिसरण विकार अधिक तीव्र होतात.
- पहिल्या विलंबाने प्रत्येक आलिंद आकुंचन योग्य प्रमाणात वेंट्रिक्युलर आकुंचन राखण्यास अनुमती देते.
- द्वितीय अंश वेंट्रिक्युलर आकुंचन न करता अलिंद आकुंचनचा भाग सोडतो. PQ लांबणीवर आणि वेंट्रिक्युलर बीट प्रोलॅप्सच्या दृष्टीने त्याचे वर्णन Mobitz 1, 2, किंवा 3 असे केले जाते.
- थर्ड डिग्रीला संपूर्ण ट्रान्सव्हर्स ब्लॉक देखील म्हणतात. आलिंद आणि वेंट्रिकल्स परस्परसंबंधाशिवाय आकुंचन पावू लागतात.
या प्रकरणात, वेंट्रिकल्स थांबत नाहीत, कारण ते हृदयाच्या अंतर्निहित भागांमधून पेसमेकरचे पालन करतात. जर नाकाबंदीची पहिली पदवी कोणत्याही प्रकारे प्रकट होऊ शकत नाही आणि केवळ ईसीजीद्वारेच शोधली जाऊ शकते, तर दुसरी आधीच नियतकालिक कार्डियाक अरेस्ट, अशक्तपणा, थकवा या संवेदनांद्वारे दर्शविली जाते. संपूर्ण नाकाबंदीसह, सेरेब्रल लक्षणे (चक्कर येणे, डोळ्यांमध्ये माशी) अभिव्यक्तींमध्ये जोडली जातात. मॉर्गाग्नी-अॅडम्स-स्टोक्स हल्ला विकसित होऊ शकतो (जेव्हा वेंट्रिकल्स सर्व पेसमेकरमधून बाहेर पडतात) चेतना नष्ट होणे आणि अगदी आकुंचन देखील.
वेंट्रिकल्समध्ये वहन व्यत्यय
स्नायूंच्या पेशींपर्यंतच्या वेंट्रिकल्समध्ये, विद्युत सिग्नल हिजच्या बंडलचे ट्रंक, त्याचे पाय (डावीकडे आणि उजवीकडे) आणि पायांच्या फांद्या यांसारख्या वहन प्रणालीच्या घटकांद्वारे प्रसारित होतात. यापैकी कोणत्याही स्तरावर नाकेबंदी होऊ शकते, जी ECG मध्ये देखील दिसून येते. या प्रकरणात, एकाच वेळी उत्तेजित होण्याऐवजी, वेंट्रिकल्सपैकी एक विलंब होतो, कारण त्याचा सिग्नल अवरोधित क्षेत्राभोवती जातो.
मूळ ठिकाणाव्यतिरिक्त, संपूर्ण किंवा अपूर्ण नाकाबंदी तसेच कायमस्वरूपी आणि कायमस्वरूपी ओळखले जाते. इंट्राव्हेंट्रिक्युलर ब्लॉकेड्सची कारणे इतर वहन विकारांसारखीच आहेत (आयएचडी, मायो- आणि एंडोकार्डिटिस, कार्डिओमायोपॅथी, हृदय दोष, धमनी उच्च रक्तदाब, फायब्रोसिस, हृदयातील ट्यूमर). तसेच, अँटीआर्थमिक औषधांचे सेवन, रक्ताच्या प्लाझ्मामध्ये पोटॅशियमची वाढ, ऍसिडोसिस आणि ऑक्सिजन उपासमार यांचा देखील परिणाम होतो.
- हिज (बीपीव्हीएलएनपीजी) च्या बंडलच्या डाव्या पायाच्या अँटेरोपोस्टेरियर शाखेची नाकेबंदी सर्वात सामान्य आहे.
- दुसऱ्या स्थानावर उजव्या पायाची नाकेबंदी (RBNB) आहे. ही नाकेबंदी सहसा हृदयविकारासह नसते.
- हिज बंडलच्या डाव्या पायाची नाकेबंदी मायोकार्डियल जखमांसाठी अधिक वैशिष्ट्यपूर्ण आहे. त्याच वेळी, पूर्ण नाकाबंदी (PBBBB) अपूर्ण नाकेबंदी (NBLBBB) पेक्षा वाईट आहे. हे कधीकधी WPW सिंड्रोमपासून वेगळे करावे लागते.
- हिजच्या बंडलच्या डाव्या पायाच्या मागील कनिष्ठ शाखेची नाकेबंदी अरुंद आणि लांबलचक किंवा विकृत छाती असलेल्या व्यक्तींमध्ये असू शकते. पॅथॉलॉजिकल स्थितींपैकी, उजव्या वेंट्रिकुलर ओव्हरलोड (फुफ्फुसीय एम्बोलिझम किंवा हृदयाच्या दोषांसह) अधिक वैशिष्ट्यपूर्ण आहे.
हिजच्या बंडलच्या स्तरांवर नाकेबंदीचे क्लिनिक व्यक्त केले जात नाही. मुख्य कार्डियाक पॅथॉलॉजीचे चित्र प्रथम येते.
- बेली सिंड्रोम - दोन-बीम नाकेबंदी (उजव्या पायाची आणि त्याच्या बंडलच्या डाव्या पायाच्या मागील शाखा).
मायोकार्डियल हायपरट्रॉफी
क्रॉनिक ओव्हरलोड्स (दबाव, व्हॉल्यूम) सह, काही भागात हृदयाचे स्नायू घट्ट होऊ लागतात आणि हृदयाचे कक्ष ताणतात. ECG वर, अशा बदलांना सहसा हायपरट्रॉफी म्हणून वर्णन केले जाते.
- डाव्या वेंट्रिक्युलर हायपरट्रॉफी (LVH) धमनी उच्च रक्तदाब, कार्डिओमायोपॅथी आणि हृदयाच्या अनेक दोषांसाठी वैशिष्ट्यपूर्ण आहे. परंतु सामान्य ऍथलीट्स, लठ्ठ रूग्ण आणि जड शारीरिक श्रमात गुंतलेल्या लोकांमध्ये देखील एलव्हीएचची चिन्हे असू शकतात.
- उजव्या वेंट्रिक्युलर हायपरट्रॉफी फुफ्फुसीय अभिसरण प्रणालीमध्ये वाढलेल्या दबावाचे निःसंशय लक्षण आहे. क्रॉनिक कॉर पल्मोनेल, अडथळा आणणारा फुफ्फुसाचा रोग, ह्रदयाचे दोष (पल्मोनरी स्टेनोसिस, फॅलॉट्स टेट्रालॉजी, व्हेंट्रिक्युलर सेप्टल दोष) एचपीझेडमध्ये होऊ शकतात.
- डाव्या ऍट्रियल हायपरट्रॉफी (एचएलएच) - मायोकार्डिटिस नंतर मायट्रल आणि महाधमनी स्टेनोसिस किंवा अपुरेपणा, उच्च रक्तदाब, कार्डिओमायोपॅथी.
- उजव्या आलिंद हायपरट्रॉफी (आरएएच) - कोर पल्मोनेल, ट्रायकसपिड वाल्व दोष, छातीचे विकृती, फुफ्फुसीय पॅथॉलॉजीजआणि TELA.
- वेंट्रिक्युलर हायपरट्रॉफीची अप्रत्यक्ष चिन्हे म्हणजे हृदयाच्या विद्युत अक्षाचे (ईओसी) उजवीकडे किंवा डावीकडे विचलन. EOS चा डावा प्रकार म्हणजे त्याचे डावीकडील विचलन, म्हणजेच LVH, उजवा प्रकार LVH आहे.
- सिस्टोलिक ओव्हरलोड देखील हृदयाच्या हायपरट्रॉफीचा पुरावा आहे. कमी सामान्यपणे, हा इस्केमियाचा पुरावा आहे (एनजाइनाच्या वेदनांच्या उपस्थितीत).
मायोकार्डियल आकुंचन आणि पोषण मध्ये बदल
वेंट्रिकल्सच्या लवकर पुनर्ध्रुवीकरणाचे सिंड्रोम
बरेच वेळा सर्व पर्यायनियम, विशेषत: ऍथलीट्स आणि जन्मजात जास्त वजन असलेल्या व्यक्तींसाठी. कधीकधी मायोकार्डियल हायपरट्रॉफीशी संबंधित. कार्डिओसाइट्सच्या पडद्याद्वारे इलेक्ट्रोलाइट्स (पोटॅशियम) च्या उत्तीर्णतेच्या वैशिष्ट्यांचा संदर्भ देते आणि ज्या प्रथिनांमधून पडदा तयार केला जातो त्यांची वैशिष्ट्ये. अचानक हृदयविकाराचा झटका येण्याचा धोका घटक मानला जातो, परंतु तो क्लिनिक देत नाही आणि बहुतेकदा परिणामांशिवाय राहतो.
मायोकार्डियममध्ये मध्यम किंवा तीव्र पसरलेले बदल
डिस्ट्रोफी, जळजळ (मायोकार्डिटिस) किंवा कार्डिओस्क्लेरोसिसच्या परिणामी मायोकार्डियल कुपोषणाचा हा पुरावा आहे. तसेच, पाणी आणि इलेक्ट्रोलाइट समतोल (उलट्या किंवा जुलाबासह), औषधे घेणे (लघवीचे प्रमाण वाढवणारा पदार्थ) आणि जड शारीरिक श्रम यामध्ये विस्कळीत होण्याबरोबरच उलट करता येण्याजोगे डिफ्यूज बदल होतात.
उच्चारित ऑक्सिजन उपासमार न करता मायोकार्डियल पोषण बिघडण्याचे हे लक्षण आहे, उदाहरणार्थ, इलेक्ट्रोलाइट्सच्या संतुलनाचे उल्लंघन किंवा डिशोर्मोनल परिस्थितीच्या पार्श्वभूमीवर.
तीव्र इस्केमिया, इस्केमिक बदल, टी लहरी बदल, एसटी उदासीनता, कमी टी
हे मायोकार्डियम (इस्केमिया) च्या ऑक्सिजन उपासमाराशी संबंधित उलट करण्यायोग्य बदलांचे वर्णन करते. हे एकतर स्थिर एनजाइना किंवा अस्थिर, तीव्र कोरोनरी सिंड्रोम असू शकते. बदलांच्या उपस्थितीव्यतिरिक्त, त्यांचे स्थान देखील वर्णन केले आहे (उदाहरणार्थ, सबेन्डोकार्डियल इस्केमिया). विशिष्ट वैशिष्ट्यअसे बदल उलट करता येण्यासारखे आहेत. कोणत्याही परिस्थितीत, अशा बदलांसाठी या ईसीजीची जुन्या चित्रपटांशी तुलना करणे आवश्यक आहे आणि हृदयविकाराचा झटका आल्याचा संशय असल्यास, मायोकार्डियल नुकसान किंवा कोरोनरी अँजिओग्राफीसाठी जलद ट्रोपोनिन चाचण्या केल्या पाहिजेत. कोरोनरी हृदयरोगाच्या प्रकारावर अवलंबून, अँटी-इस्केमिक उपचार निवडले जातात.
विकसित हृदयविकाराचा झटका
हे सहसा असे वर्णन केले जाते:
- टप्प्यांनुसार. तीव्र (3 दिवसांपर्यंत), तीव्र (3 आठवड्यांपर्यंत), सबक्युट (3 महिन्यांपर्यंत), cicatricial (हृदयविकाराच्या झटक्यानंतर आजीवन)
- खंडानुसार. ट्रान्सम्युरल (मोठे फोकल), सबेन्डोकार्डियल (लहान फोकल)
- इन्फेक्शनच्या स्थानानुसार. पूर्ववर्ती आणि पूर्ववर्ती-सेप्टल, बेसल, पार्श्व, निकृष्ट (पोस्टीरियर डायफ्रामॅटिक), वर्तुळाकार एपिकल, पोस्टरियर बेसल आणि उजवे वेंट्रिक्युलर आहेत.
सर्व प्रकारचे सिंड्रोम आणि विशिष्ट ईसीजी बदल, प्रौढ आणि मुलांसाठी निर्देशकांमधील फरक, एकाच प्रकारच्या ईसीजी बदलांना कारणीभूत कारणांची विपुलता, एखाद्या गैर-तज्ञ व्यक्तीला फंक्शनल डायग्नोस्टिशियनच्या तयार निष्कर्षाचाही अर्थ लावू देत नाही. . ईसीजीचा निकाल हातात असणे अधिक वाजवी आहे, कार्डिओलॉजिस्टला वेळेवर भेट देणे आणि त्यावर सक्षम शिफारसी मिळवणे. पुढील निदानकिंवा त्यांच्या समस्येवर उपचार, ह्रदयाच्या आपत्कालीन परिस्थितीचे धोके लक्षणीयरीत्या कमी करतात.
हृदयाच्या ईसीजीचा उलगडा कसा करायचा?
इलेक्ट्रोकार्डियोग्राफिक अभ्यास ही रुग्णाच्या हृदयाच्या कार्याचा अभ्यास करण्यासाठी सर्वात सोपी, परंतु अतिशय माहितीपूर्ण पद्धत आहे. या प्रक्रियेचा परिणाम म्हणजे ईसीजी. कागदाच्या तुकड्यावर न समजण्याजोग्या ओळींमध्ये मानवी शरीरातील मुख्य अवयवाच्या स्थितीबद्दल आणि कार्याबद्दल बरीच माहिती असते. ईसीजी निर्देशकांचा उलगडा करणे अगदी सोपे आहे. या प्रक्रियेची काही रहस्ये आणि वैशिष्ट्ये तसेच सर्व निर्देशकांचे मानदंड जाणून घेणे ही मुख्य गोष्ट आहे. 
ECG वर अचूकपणे 12 वक्र नोंदवले जातात.त्यापैकी प्रत्येक हृदयाच्या प्रत्येक विशिष्ट भागाच्या कार्याबद्दल सांगतो. तर, पहिली वक्र हृदयाच्या स्नायूची पूर्ववर्ती पृष्ठभाग आहे आणि तिसरी ओळ ही त्याची मागील पृष्ठभाग आहे. सर्व 12 लीड्सचे कार्डिओग्राम रेकॉर्ड करण्यासाठी, रुग्णाच्या शरीरावर इलेक्ट्रोड जोडले जातात. विशेषज्ञ हे क्रमाने करतो, त्यांना विशिष्ट ठिकाणी स्थापित करतो.
डिक्रिप्शन तत्त्वे
कार्डिओग्राम आलेखावरील प्रत्येक वक्रचे स्वतःचे घटक असतात:
- दात, जे खाली किंवा वर निर्देशित केले जातात. ते सर्व लॅटिन कॅपिटल अक्षरांनी दर्शविले जातात. "पी" हृदयाच्या अत्रियाचे कार्य दर्शविते. "टी" ही मायोकार्डियमची पुनर्संचयित क्षमता आहे.
- विभाग म्हणजे शेजारच्या अनेक चढत्या किंवा उतरत्या दातांमधील अंतर. डॉक्टरांना विशेषतः एसटी, तसेच पीक्यू सारख्या विभागांच्या निर्देशकांमध्ये रस आहे.
- मध्यांतर म्हणजे एक अंतर ज्यामध्ये एक विभाग आणि दात दोन्ही समाविष्ट असतात.
प्रत्येक विशिष्ट ECG घटक एक विशिष्ट प्रक्रिया दर्शविते जी थेट हृदयामध्ये होते. त्यांच्या रुंदी, उंची आणि इतर पॅरामीटर्सनुसार, डॉक्टरकडे प्राप्त डेटा योग्यरित्या उलगडण्याची क्षमता आहे.

परिणामांचे विश्लेषण कसे केले जाते?
तज्ञांच्या हातात इलेक्ट्रोकार्डियोग्राम प्राप्त होताच, त्याचे डीकोडिंग सुरू होते. हे एका विशिष्ट कठोर क्रमाने केले जाते:
- योग्य लय "R"-दात दरम्यानच्या अंतराने निर्धारित केली जाते. ते समान असले पाहिजेत. अन्यथा, असा निष्कर्ष काढला जाऊ शकतो की हृदयाची लय चुकीची आहे.
- ईसीजीच्या मदतीने तुम्ही हृदय गती निश्चित करू शकता. हे करण्यासाठी, आपल्याला कोणत्या गतीने निर्देशक रेकॉर्ड केले गेले हे माहित असणे आवश्यक आहे. याव्यतिरिक्त, तुम्हाला दोन आर लहरींमधील पेशींची संख्या देखील मोजावी लागेल. सर्वसामान्य प्रमाण 60 ते 90 बीट्स प्रति मिनिट आहे.
- हृदयाच्या स्नायूमध्ये उत्तेजनाचा स्त्रोत अनेक विशिष्ट वैशिष्ट्यांद्वारे निर्धारित केला जातो. हे इतर गोष्टींबरोबरच, “P” वेव्हच्या पॅरामीटर्सच्या मूल्यांकनाद्वारे सांगितले जाईल. सर्वसामान्य प्रमाण सूचित करते की स्त्रोत सायनस नोड आहे. म्हणून, निरोगी व्यक्तीमध्ये नेहमी सायनस ताल असतो. जर वेंट्रिक्युलर, अॅट्रियल किंवा इतर कोणतीही लय असेल तर हे पॅथॉलॉजीची उपस्थिती दर्शवते.
- विशेषज्ञ हृदयाच्या वहनांचे मूल्यांकन करतो. प्रत्येक सेगमेंट आणि दातांच्या कालावधीनुसार हे घडते.
- हृदयाची विद्युत अक्ष, जर ती वेगाने डावीकडे किंवा उजवीकडे सरकली तर, हृदय व रक्तवाहिन्यासंबंधी प्रणालीसह समस्या देखील सूचित करू शकते.
- प्रत्येक दात, मध्यांतर आणि विभागाचे वैयक्तिकरित्या आणि तपशीलवार विश्लेषण केले जाते. आधुनिक उपकरणेईसीजी त्वरित सर्व मोजमापांचे निर्देशक स्वयंचलितपणे जारी करते. हे डॉक्टरांचे कार्य मोठ्या प्रमाणात सुलभ करते.
- शेवटी, विशेषज्ञ एक निष्कर्ष काढतो. हे कार्डिओग्रामचे डीकोडिंग सूचित करते. कोणतेही पॅथॉलॉजिकल सिंड्रोम आढळल्यास, ते तेथे सूचित केले पाहिजेत.

प्रौढांसाठी सामान्य निर्देशक
कार्डिओग्रामच्या सर्व निर्देशकांचे प्रमाण दातांच्या स्थितीचे विश्लेषण करून निश्चित केले जाते. परंतु हृदयाची लय नेहमी सर्वोच्च दात "R" - "R" मधील अंतराने मोजली जाते. साधारणपणे ते समान असले पाहिजेत. कमाल फरक 10% पेक्षा जास्त असू शकत नाही. अन्यथा, ते यापुढे सर्वसामान्य प्रमाण राहणार नाही, जे प्रति मिनिट 60-80 पल्सेशनच्या आत असावे. जर सायनस ताल अधिक वारंवार होत असेल तर रुग्णाला टाकीकार्डिया आहे. याउलट, सायनसची धीमी लय ब्रॅडीकार्डिया नावाचा रोग दर्शवते.
P-QRS-T अंतराल तुम्हाला हृदयविकाराच्या सर्व विभागांमधून थेट आवेग जाण्याबद्दल सांगतील. सर्वसामान्य प्रमाण 120 ते 200 ms पर्यंतचे सूचक आहे. आलेखावर, ते 3-5 चौरसांसारखे दिसते.
क्यू वेव्हपासून एस वेव्हपर्यंतची रुंदी मोजून हृदयाच्या वेंट्रिकल्सच्या उत्तेजनाची कल्पना येऊ शकते. जर हे सर्वसामान्य प्रमाण असेल, तर रुंदी 60-100 ms असेल.
वेंट्रिक्युलर आकुंचन कालावधी Q-T मध्यांतर मोजून निर्धारित केला जाऊ शकतो. सर्वसामान्य प्रमाण 390-450 ms आहे. जर ते काहीसे लांब असेल तर निदान केले जाऊ शकते: संधिवात, इस्केमिया, एथेरोस्क्लेरोसिस. जर मध्यांतर कमी केले तर आपण हायपरक्लेसीमियाबद्दल बोलू शकतो.

दात म्हणजे काय?
अयशस्वी न होता, ईसीजीचा उलगडा करताना, सर्व दातांच्या उंचीचे निरीक्षण करणे आवश्यक आहे. हे हृदयाच्या गंभीर पॅथॉलॉजीजची उपस्थिती दर्शवू शकते:
- क्यू वेव्ह डाव्या हृदयाच्या सेप्टमच्या उत्तेजनाचे सूचक आहे. सर्वसामान्य प्रमाण आर लहरच्या लांबीच्या एक चतुर्थांश आहे जर ते ओलांडले तर मायोकार्डियमच्या नेक्रोटिक पॅथॉलॉजीची शक्यता असते;
- एस वेव्ह हे वेंट्रिकल्सच्या बेसल लेयरमध्ये असलेल्या विभाजनांच्या उत्तेजनाचे सूचक आहे. या प्रकरणात सर्वसामान्य प्रमाण 20 मिमी उंचीचे आहे. जर काही विचलन असतील तर हे कोरोनरी रोग दर्शवते.
- ईसीजीमधील आर लहर हृदयाच्या सर्व वेंट्रिकल्सच्या भिंतींच्या क्रियाकलापांबद्दल सांगते. हे सर्व ईसीजी वक्रांमध्ये निश्चित केले आहे. कुठेतरी कोणतीही क्रिया नसल्यास, वेंट्रिक्युलर हायपरट्रॉफीचा संशय घेणे अर्थपूर्ण आहे.
- T लहर I आणि II रेषांमध्ये दिसते, जसे वरच्या दिशेने निर्देशित केले जाते. पण VR वक्र मध्ये ते नेहमी नकारात्मक असते. जेव्हा ईसीजीवर टी लहर खूप जास्त आणि तीक्ष्ण असते तेव्हा डॉक्टरांना हायपरक्लेमियाचा संशय येतो. जर ते लांब आणि सपाट असेल तर हायपोक्लेमिया विकसित होण्याची शक्यता असते.

सामान्य बालरोग इलेक्ट्रोकार्डियोग्राम वाचन
IN बालपणईसीजी निर्देशकांचे प्रमाण प्रौढांच्या वैशिष्ट्यांपेक्षा थोडे वेगळे असू शकते:
- 3 वर्षांपेक्षा कमी वयाच्या मुलांचे हृदय गती प्रति मिनिट सुमारे 110 स्पंदन असते आणि 3-5 वर्षे वयाच्या - 100 बीट्स. पौगंडावस्थेतील हे सूचक आधीच कमी आहे - 60-90 स्पंदन.
- QRS रीडिंगचे प्रमाण 0.6-0.1 s आहे.
- P लहर साधारणपणे 0.1 s पेक्षा जास्त नसावी.
- मुलांमध्ये हृदयाची विद्युत अक्ष अपरिवर्तित राहिली पाहिजे.
- लय फक्त सायनस आहे.
- ECG वर, Q-T मध्यांतर e 0.4 s पेक्षा जास्त असू शकते आणि P-Q 0.2 s असावे.
कार्डिओग्रामच्या डीकोडिंगमध्ये सायनस हृदय गती श्वासोच्छवासावरील हृदय गतीचे कार्य म्हणून व्यक्त केली जाते. याचा अर्थ हृदयाचे स्नायू सामान्यपणे आकुंचन पावत आहेत. या प्रकरणात, पल्सेशन 60-80 बीट्स प्रति मिनिट आहे.
गुण वेगळे का आहेत?
बर्याचदा, रुग्णांना अशा परिस्थितीचा सामना करावा लागतो जेथे त्यांचे ईसीजी वाचन वेगळे असते. ते कशाशी जोडलेले आहे? सर्वात अचूक परिणाम मिळविण्यासाठी, अनेक घटकांचा विचार करणे आवश्यक आहे:
- ईसीजी रेकॉर्डिंगमधील विकृती तांत्रिक समस्यांमुळे असू शकते. उदाहरणार्थ, परिणामांच्या चुकीच्या ग्लूइंगसह. आणि बरेच रोमन अंक वरच्या खाली आणि वरच्या बाजूला सारखे दिसतात. असे घडते की आलेख चुकीच्या पद्धतीने कापला जातो किंवा पहिला किंवा शेवटचा दात गमावला जातो.
- महत्वाचे प्राथमिक तयारीप्रक्रियेसाठी. ईसीजीच्या दिवशी, आपण हार्दिक नाश्ता करू नये, त्यास पूर्णपणे नकार देण्याचा सल्ला दिला जातो. तुम्हाला कॉफी आणि चहासह द्रव पिणे थांबवावे लागेल. शेवटी, ते हृदय गती उत्तेजित करतात. परिणामी, निकाल विस्कळीत आहेत. आधी आंघोळ करणे चांगले आहे, परंतु आपल्याला कोणतेही शरीर उत्पादन लागू करण्याची आवश्यकता नाही. शेवटी, प्रक्रियेदरम्यान आपल्याला शक्य तितके आराम करणे आवश्यक आहे.
- इलेक्ट्रोड्सची चुकीची स्थिती नाकारता येत नाही.
इलेक्ट्रोकार्डिओग्राफवर तुमचे हृदय तपासणे चांगले. तो प्रक्रिया शक्य तितक्या अचूक आणि अचूकपणे पार पाडण्यास मदत करेल. आणि ईसीजीच्या परिणामांद्वारे दर्शविलेल्या निदानाची पुष्टी करण्यासाठी, डॉक्टर नेहमी अतिरिक्त अभ्यास लिहून देतील.
heal-cardio.com
इतर लेख नक्की वाचा:
बीटा ब्लॉकर्स काय आहेत मानवी हृदय गतीईसीजी (इलेक्ट्रोकार्डियोग्राफी) वापरून डॉक्टर हृदयाच्या स्थितीबद्दल महत्त्वाची माहिती मिळवतात. हा साधा अभ्यास आपल्याला प्रौढ आणि मुलांमध्ये हृदय व रक्तवाहिन्यासंबंधी प्रणालीचे धोकादायक रोग ओळखण्यास आणि त्यांच्या पुढील विकासास प्रतिबंध करण्यास अनुमती देतो.
इलेक्ट्रोकार्डियोग्राफी हृदयाच्या स्थितीबद्दल तपशीलवार माहिती देते
ईसीजी - ते काय आहे?
इलेक्ट्रोकार्डियोग्राफी (कार्डिओग्राम) हृदयाच्या विद्युत क्रियाकलापांचे निर्धारण आहे.
प्रक्रियेच्या मदतीने, आपण शोधू शकता:
- हृदय गती आणि वहन;
- नाकेबंदीची उपस्थिती;
- वेंट्रिकल्स आणि ऍट्रियाचा आकार;
- हृदयाच्या स्नायूंना रक्तपुरवठा.
कार्डिओग्राम हा मुख्य अभ्यास आहे जो अनेक ओळखू शकतो धोकादायक रोग- ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे, हृदय दोष, हृदय अपयश, अतालता.

कार्डिओग्राम हृदयाच्या कामातील विकृती ओळखण्यास मदत करते
ईसीजीबद्दल धन्यवाद, आपण केवळ हृदयाचे विकारच नव्हे तर फुफ्फुसातील पॅथॉलॉजीज, अंतःस्रावी प्रणाली (मधुमेह मेलिटस), रक्तवाहिन्या (उच्च कोलेस्ट्रॉल, उच्च रक्तदाब) देखील शोधू शकता.
हृदय तपासणीसाठी विशेष तयारी आवश्यक नाही. सार्वजनिक रुग्णालयांमध्ये, ईसीजीसाठी उपस्थित डॉक्टरांकडून रेफरल आवश्यक आहे, प्रक्रिया विनामूल्य आहे.
खाजगी दवाखान्यांना रेफरलची आवश्यकता नाही, परंतु येथे अभ्यासाचे पैसे दिले जातात:
- डीकोडिंगशिवाय कार्डिओग्रामची नोंदणी करण्याची किंमत 520-580 रूबल आहे;
- स्वतः डिक्रिप्शनची किंमत - 430 रूबल पासून;
- घरी ईसीजी - 1270 ते 1900 रूबल पर्यंत.
प्रक्रियेची किंमत तंत्र आणि रुग्णालयाच्या पात्रतेच्या पातळीवर अवलंबून असते.
ईसीजी पद्धती
हृदयाच्या क्रियाकलापांच्या सर्वसमावेशक निदानासाठी, इलेक्ट्रोकार्डियोग्राम आयोजित करण्यासाठी अनेक पद्धती आहेत - हृदयाचा क्लासिक कार्डिओग्राम, होल्टर ईसीजी आणि तणाव ईसीजी.
क्लासिक कार्डिओग्राम
हृदयाच्या स्नायूच्या प्रत्येक धक्का दरम्यान दिसणार्या विद्युत प्रवाहांची ताकद आणि दिशा यांचा अभ्यास करण्याचा सर्वात सामान्य आणि सोपा मार्ग. प्रक्रियेचा कालावधी 5 मिनिटांपेक्षा जास्त नाही.
या काळात, विशेषज्ञ हे व्यवस्थापित करतात:
- हृदयाच्या विद्युत चालकतेचा अभ्यास करा;
- हृदयविकाराचा झटका पेरीकार्डिटिस शोधणे;
- हृदयाच्या कक्षांचे परीक्षण करा, त्यांच्या भिंतींच्या जाडपणा ओळखा;
- निर्धारित थेरपीची प्रभावीता निश्चित करा (विशिष्ट औषधे घेतल्यानंतर हृदय कसे कार्य करते).

क्लासिक कार्डिओग्राम सोपे आहे आणि उपलब्ध पद्धतहृदय संशोधन
या पद्धतीचा तोटा असा आहे की तो विश्रांतीवर चालतो. म्हणून, पॅथॉलॉजीज जे तणाव (भावनिक, शारीरिक) किंवा झोपेच्या दरम्यान प्रकट होतात, निदानाची ही पद्धत निश्चित करण्यात सक्षम होणार नाही. या प्रकरणांमध्ये, डॉक्टर रुग्णाच्या तक्रारींवर अवलंबून असतात, मुख्य चिन्हे आणि इतर प्रकारचे संशोधन लिहून देऊ शकतात.
तंत्र आपल्याला पॅथॉलॉजीज ओळखण्याची परवानगी देते जे शांत स्थितीत दिसत नाहीत. डिव्हाइस दिवसभरातील ह्रदयाचा क्रियाकलाप रेकॉर्ड करते आणि रुग्णाला परिचित असलेल्या परिस्थितींमध्ये (शारीरिक श्रम करताना, तणाव दरम्यान, झोपेत, चालताना किंवा धावताना) अपयशाचा क्षण निश्चित करणे शक्य करते.
होल्टर अभ्यासाबद्दल धन्यवाद, हे शक्य आहे:
- कोणत्या क्षणी हृदयाची अनियमित लय दिसून येते आणि ती कशामुळे उत्तेजित होते हे निर्धारित करा;
- छातीत दाब किंवा जळजळ, बेहोशी किंवा चक्कर येणे या भावनांचे स्त्रोत ओळखा.

होल्टर पद्धतीनुसार हृदयाची लय कमीतकमी एका दिवसासाठी मोजली जाते
स्ट्रेस ईसीजी म्हणजे व्यायामादरम्यान हृदयाच्या कामाचे निरीक्षण (ट्रेडमिलवर व्यायाम, व्यायाम बाइकवर व्यायाम). जेव्हा रुग्णाला हृदयाच्या क्रियाकलापांमध्ये नियतकालिक व्यत्यय येतो तेव्हा हे केले जाते, जे इलेक्ट्रोकार्डियोग्राफी विश्रांतीवर शोधू शकत नाही.
एक व्यायाम ईसीजी आपल्याला याची परवानगी देतो:
- शारीरिक श्रमाच्या कालावधीत बिघाड निर्माण करणारे घटक ओळखणे;
- अचानक दबाव वाढणे किंवा अनियमित हृदयाचे ठोके यांचे कारण शोधा;
- हृदयविकाराचा झटका किंवा शस्त्रक्रियेनंतर व्यायामाचे निरीक्षण करा.
अभ्यास आपल्याला सर्वात जास्त निवडण्याची परवानगी देतो योग्य थेरपीआणि औषधांच्या प्रभावाचे निरीक्षण करा.

तणावाखाली हृदयाच्या कामाचा अभ्यास करण्यासाठी स्ट्रेस ईसीजी केला जातो
इलेक्ट्रोकार्डियोग्राफीसाठी संकेत
सामान्यतः, रुग्णाच्या तक्रारी आणि अप्रिय लक्षणांच्या उपस्थितीवर आधारित हृदय कार्डिओग्राम निर्धारित केला जातो:
- दबाव वाढणे, अधिक वेळा वरच्या दिशेने;
- श्वास घेण्यात अडचण येणे, विश्रांती घेत असतानाही श्वासोच्छवासाचा त्रास होतो;
- हृदयाच्या प्रदेशात वेदना;
- हृदयात बडबड;
- मधुमेह;
- रक्तवाहिन्या आणि हृदयाच्या नुकसानासह सांधे आणि स्नायूंचा नाश (संधिवात);
- नाडीचा विनाकारण अडथळा.
हृदयविकाराचा झटका, वारंवार मूर्च्छित होणे आणि कोणत्याही शल्यक्रिया हस्तक्षेपापूर्वी नेहमी कार्डिओग्राम लिहून दिले जाते.

हृदयात वारंवार वेदना होत असताना, कार्डिओग्राम करणे आवश्यक आहे
अभ्यासाची तयारी
इलेक्ट्रोकार्डियोग्राफीला विशेष तयारीची आवश्यकता नाही. अधिक विश्वासार्ह संकेतकांसाठी, तज्ञ अभ्यासाच्या पूर्वसंध्येला साध्या नियमांचे पालन करण्याची शिफारस करतात.
- उर्वरित. आपल्याला चांगली झोपण्याची आवश्यकता आहे, भावनिक उद्रेक आणि तणावपूर्ण परिस्थिती टाळा, शारीरिक श्रमाने शरीरावर जास्त ताण देऊ नका.
- अन्न. प्रक्रियेपूर्वी जास्त खाऊ नका. डॉक्टर कधीकधी उपवास हृदय निरीक्षणाची शिफारस करतात.
- पेय. कार्डिओग्रामच्या काही तास आधी, हृदयावरील भार कमी करण्यासाठी कमी द्रव वापरण्याची शिफारस केली जाते.
- ध्यान. प्रक्रियेपूर्वी, आपल्याला शांत होणे आवश्यक आहे, दीर्घ श्वास घ्या आणि नंतर श्वास सोडा. श्वासोच्छवासाच्या सामान्यीकरणाचा हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या कार्यावर सकारात्मक प्रभाव पडतो.

ईसीजी करण्यापूर्वी रात्री चांगली झोप घ्या
EKG कसे केले जाते?
अनेकांना हृदयाचे कार्डिओग्राम आढळले आहे आणि त्यांना माहित आहे की प्रक्रियेस 5-7 मिनिटे लागतात आणि त्यात अनेक टप्पे असतात.
- रुग्णाला छाती, हात, मनगट आणि नडगी उघड करणे आवश्यक आहे. पलंगावर झोपा.
- विशेषज्ञ त्या भागात उपचार करतो जेथे इलेक्ट्रोड अल्कोहोलसह फिट होतील आणि विशेष जेल, जे तारांच्या चांगल्या फिटमध्ये योगदान देते.
- कफ आणि सक्शन कप फिक्स केल्यानंतर, कार्डिओग्राफ चालू केला जातो. त्याचे ऑपरेशनचे तत्त्व हे आहे की, इलेक्ट्रोड्सचा वापर करून, ते हृदयाच्या आकुंचनाची लय वाचते आणि जीवनाच्या कामात कोणतीही अडथळे दूर करते. महत्वाचे शरीरग्राफिक डेटा म्हणून.
परिणामी कार्डिओग्रामला डीकोडिंग आवश्यक आहे, जे हृदयरोगतज्ज्ञांद्वारे केले जाते.

हृदयाची गती मोजण्यासाठी हृदयाच्या भागात विशेष सक्शन कप ठेवले जातात
इलेक्ट्रोकार्डियोग्राफीसाठी विरोधाभास
नियमित ईसीजी शरीराला हानी पोहोचवत नाही. उपकरणे फक्त ह्रदयाचा प्रवाह वाचतात आणि इतर अवयवांवर परिणाम करत नाहीत. म्हणून, हे गर्भधारणेदरम्यान, मुले आणि प्रौढांदरम्यान केले जाऊ शकते.
परंतु लोडसह इलेक्ट्रोकार्डियोग्राफीमध्ये गंभीर विरोधाभास आहेत:
- तिसऱ्या टप्प्यातील उच्च रक्तदाब;
- तीव्र रक्ताभिसरण विकार;
- तीव्रता मध्ये thrombophlebitis;
- तीव्र कालावधीत मायोकार्डियल इन्फेक्शन;
- हृदयाच्या भिंतींचा विस्तार;
- गंभीर आजारसंसर्गजन्य स्वभाव.

आपण थ्रोम्बोफ्लिबिटिससह कार्डिओग्राम करू शकत नाही
परिणामांचा उलगडा करणे
कार्डिओग्राफ डेटा महत्वाच्या अवयवाचे कार्य प्रतिबिंबित करतो आणि निदान करण्यासाठी आधार असतो.
ईसीजी विश्लेषण अल्गोरिदम
हृदयविकाराचा अभ्यास करण्याच्या क्रमामध्ये अनेक टप्पे असतात:
- हृदयाच्या स्नायूच्या कामाचे मूल्यांकन - अवयवाची लय आणि आकुंचन. मध्यांतरांचा अभ्यास आणि नाकेबंदीची ओळख.
- एसटी विभागांचे मूल्यांकन आणि असामान्य क्यू लहरींची ओळख.
- दातांचा अभ्यास आर.
- त्यांच्या हायपरट्रॉफी ओळखण्यासाठी डाव्या आणि उजव्या वेंट्रिकलची तपासणी.
- हृदयाच्या स्थानाचा अभ्यास आणि त्याच्या विद्युत अक्षाचे निर्धारण.
- टी लहर आणि इतर बदलांचा अभ्यास.
इलेक्ट्रोकार्डियोग्राफी विश्लेषणामध्ये 3 मुख्य निर्देशक असतात, जे कार्डिओग्राफ टेपवर योजनाबद्धपणे चित्रित केले जातात:
- दात (सरळ रेषेच्या वर तीक्ष्ण टोकांसह उंची किंवा नैराश्य);
- विभाग (दात जोडणारे विभाग);
- मध्यांतर (एक दात आणि एक विभाग असलेले अंतर).
कार्डिओग्रामचा उलगडा करताना, पॅरामीटर्स जसे की:
- सिस्टोलिक इंडिकेटर - 1 आकुंचनसाठी वेंट्रिकलद्वारे बाहेर काढलेल्या रक्ताचे प्रमाण;
- मिनिट इंडिकेटर - 1 मिनिटात वेंट्रिकलमधून रक्ताचे प्रमाण;
- हृदय गती (HR) - 60 सेकंदात हृदयाच्या ठोक्यांची संख्या.
सर्व वैशिष्ट्यांचे विश्लेषण केल्यानंतर, आपण हृदयाच्या क्रियाकलापांचे संपूर्ण क्लिनिकल चित्र पाहू शकता.
प्रौढांमध्ये ईसीजीचे प्रमाण
अननुभवी व्यक्तीला परिणामी योजनेचा स्वतंत्रपणे उलगडा करणे शक्य होणार नाही, परंतु तरीही राज्याची सामान्य कल्पना असणे शक्य आहे. हे करण्यासाठी, सामान्य श्रेणीमध्ये अशा देखरेखीची मुख्य वैशिष्ट्ये समजून घेणे आवश्यक आहे.
टेबल "चांगल्या ईसीजीचे निर्देशक"
| निर्देशांक | प्रौढांमध्ये सर्वसामान्य प्रमाण | चिन्हे आणि वर्णन |
| QRS कॉम्प्लेक्स | ०.०६–०.१ से | वेंट्रिकल्सची उत्तेजना दर्शवते. सामान्य ECG मधील QRS ही R लहर ते S लहरीपर्यंतची रुंदी असते, जी 100 ms पेक्षा जास्त नसते. विद्युत हृदय क्रियाकलाप कालावधी 2.6 mV पेक्षा जास्त नाही. छातीच्या शिडांमधील दातांचे मोठेपणा नेहमीच जास्त असते (0.8 सेमी पर्यंत), आणि मानकांमध्ये ते कमी असते (0.5 सेमी पर्यंत) |
| पी लाट | ०.०७–०.१२ से | अॅट्रियल उत्तेजना अॅट्रियल लय प्रदर्शित करते, जी सामान्यतः सायनस असावी. |
| Q लहर | ०.०४ से | वेंट्रिकल्समधील सेप्टमच्या डाव्या अर्ध्या भागाची उत्तेजना दर्शवते |
| टी लाट | ०.१२–०.२८ से | मायोकार्डियममध्ये पुनर्प्राप्ती प्रक्रिया प्रदर्शित करते. टी वेव्हचे सामान्य अंतर 100-250 ms दरम्यान बदलते |
| Prong PQ | ०.१२–०.२ से | ऍट्रियामधून वेंट्रिकलच्या मायोकार्डियममध्ये उत्तेजित होण्याची वेळ दर्शवते |
| हृदयाची गती | 65-90 bpm | हृदय गती दाखवते |
कार्डिओग्राममध्ये हृदयाच्या क्रियाकलापांचे मुख्य संकेतक कसे दिसतात ते फोटोमध्ये दर्शविले आहे.
मुलांमध्ये कार्डिओग्रामचे प्रमाण
मुलामधील काही ईसीजी पॅरामीटर्स प्रौढ निर्देशकांपेक्षा भिन्न असतात आणि वयावर अवलंबून असतात:
- हृदय गती - 135 (नवजात बाळामध्ये) ते 75-80 (किशोरवयात).
- ईओएस (हृदयाचा विद्युत अक्ष) - साधारणपणे, विद्युत बल वेक्टरचा एकूण कोन 45-70 अंशांपेक्षा जास्त नसावा. नवजात मुलामध्ये, हृदय उजवीकडे विचलित होते; 14 वर्षांपेक्षा कमी वयाच्या मुलांमध्ये, अक्ष उभ्या असते.
- हृदयाची लय सायनस आहे.
दातांचे स्थान आणि कालावधी प्रौढ व्यक्तीच्या सामान्य कार्डिओग्रामशी संबंधित आहे.

मुलामध्ये सामान्य हृदय गती
कार्डिओग्रामचा उलगडा करताना सर्वसामान्य प्रमाणातील कोणतेही विचलन हे त्या व्यक्तीच्या अधिक तपशीलवार तपासणीचे कारण आहे.
ईसीजीचे अनेक अंतिम परिणाम आहेत:
- कमी मोठेपणाचे ईसीजी - सर्व लीड्समध्ये दातांची उंची (क्यूआरएस कॉम्प्लेक्स) कमी होणे - मायोकार्डियल डिस्ट्रॉफीचे सामान्य लक्षण;
- बॉर्डरलाइन किंवा अॅटिपिकल ईसीजी - काही पॅरामीटर्स मानदंडांशी संबंधित नाहीत, परंतु गंभीर पॅथॉलॉजीजशी संबंधित नाहीत.
- पॅथॉलॉजिकल ईसीजी - हृदयाच्या क्रियाकलापातील गंभीर विकृती ज्यांना त्वरित वैद्यकीय मदतीची आवश्यकता असते.

विचलनांसह कार्डिओग्राम
कार्डिओग्राममधील सर्व बदल हृदयाच्या गंभीर समस्यांचे सूचक म्हणून घेतले जाऊ नयेत. लय व्यत्यय किंवा निरोगी व्यक्तीमध्ये दातांमधील विभागांची रुंदी कमी होणे हे भावनिक ताण, तणाव आणि शारीरिक हालचालींचे परिणाम असू शकतात. या प्रकरणात, पुन्हा निरीक्षण करणे आणि परिणाम पुन्हा तपासणे चांगले आहे.
सारणी "हृदय क्रियाकलापांचे पॅथॉलॉजिकल विकार"
| विचलनाचे प्रकार | रोगाचे नाव | डिक्रिप्शन |
| हृदय लय विकार | सायनस अतालता (बॉर्डरलाइन ईसीजीचा संदर्भ देते) | आर-आर रूंदी सर्वसामान्य प्रमाणाच्या 10% च्या आत बदलते (मुले आणि किशोरवयीन मुलांमध्ये हे पॅथॉलॉजी नाही). |
| सायनस ब्रॅडीकार्डिया | हृदय गती 63 बीट्स प्रति मिनिट पेक्षा कमी, PQ लहरी 0.12 s पेक्षा जास्त, P लहर सामान्य | |
| टाकीकार्डिया | पल्स 120-185 बीट्स. पी लहर वरच्या दिशेने झुकते - सायनस टाकीकार्डिया; QRS कॉम्प्लेक्स 0.12 s पेक्षा जास्त लांब - वेंट्रिक्युलर टाकीकार्डिया | |
| ईओएसच्या स्थितीत बदल (कार्डिओमायोपॅथी) | त्याचे बंडल ब्लॉक, उजव्या वेंट्रिकलमध्ये पॅथॉलॉजिकल बदल | R च्या तुलनेत जोरदारपणे उंचावलेला S दात, अक्ष उजवीकडे 90 अंशांपेक्षा जास्त सरकतो |
| डाव्या वेंट्रिक्युलर हायपरट्रॉफी (हृदयविकाराचा झटका, फुफ्फुसाच्या सूजाने उद्भवते) | अक्ष डावीकडे 40-90 अंशांनी ऑफसेट, खूप उच्च दात S आणि R | |
| वहन प्रणालीमध्ये बदल | एट्रिओव्हेंट्रिक्युलर ब्लॉक (एव्ही) 1 डिग्री | PQ कालावधी 0.20 s पेक्षा जास्त आहे, QRS कॉम्प्लेक्ससह T लहर बदलते |
| एट्रिओव्हेंट्रिक्युलर ब्लॉक 2 रा डिग्री | PQ मध्ये हळूहळू वाढ झाल्याने क्यूआरएस पूर्ण बदलला जातो | |
| एव्ही नोडची संपूर्ण नाकेबंदी | अॅट्रियामधील आकुंचन वारंवारता बदलणे (वेंट्रिकल्सपेक्षा जास्त). पीपी आणि आरआर दात समान आहेत, पीजी विभाग वेगळे आहेत | |
| इतर हृदयरोग | मिट्रल स्टेनोसिस | उजव्या वेंट्रिकल आणि डाव्या आलिंदच्या आकारात वाढ, उजवीकडे अक्षाचे विचलन |
| मिट्रल वाल्व प्रोलॅप्स | टी वेव्ह खालच्या दिशेने निर्देशित केली आहे, एसटी विभाग उदासीन आहे, क्यूटी लांब आहे | |
| हायपोथायरॉईडीझम | मंद हृदय गती, सरळ टी-वेव्ह समीकरण (फ्लॅट वेव्ह), लांब पीक्यू सेगमेंट, कमी क्यूआरएस कॉम्प्लेक्स | |
| मायोकार्डियल इन्फेक्शन विकार | इस्केमिक स्टेज | हृदयाच्या स्नायूचा मृत्यू होण्याच्या अर्धा तास आधी टी तरंग कोन जास्त आणि तीव्र होतो |
| नुकसान स्टेज | एसटी विभागातून घुमट-आकाराची निर्मिती आणि टी लहर, आर उंचीमध्ये वाढ, उथळ Q (हृदयविकाराचा झटका आल्यानंतर लगेच आणि त्यानंतर 3 दिवसांपर्यंत निर्देशक हृदयाची स्थिती दर्शवतात) | |
| तीव्र स्वरूप (खूप खराब कार्डिओग्राम) | एसटी सेगमेंट ओव्हल, टी डिप्रेशन, आर कमी आणि क्यू वेव्ह असामान्यता | |
| subacute पदवी | टी आणि क्यू लहरी पॅथॉलॉजिकल रीतीने बदललेल्या राहतात, एसटी सेगमेंटची अनुपस्थिती (सरळ रेषेने गुळगुळीत होते) | |
| डाग निर्मिती | T लहर सामान्य होते, Q पॅथॉलॉजिकल राहते, R खोल आहे (ऋण) |
ईसीजीचे हे स्पष्टीकरण अननुभवी व्यक्तीला ईसीजीच्या सामान्य योजनेवर अंदाजे नेव्हिगेट करणे शक्य करते. हे लक्षात ठेवणे महत्त्वाचे आहे की केवळ एक विशेषज्ञ इलेक्ट्रोकार्डियोग्राफी वाचू शकतो आणि योग्य निष्कर्ष काढू शकतो. म्हणून, आपण स्वतःचे निदान करण्याचा प्रयत्न करू नये.
ईकेजी करणे धोकादायक आहे का?
क्लासिक हार्ट कार्डिओग्राम फक्त हृदयाचे आवेग वाचतो आणि त्यांना कागदावर स्थानांतरित करतो. यंत्राचा हृदयावर किंवा इतर अवयवांवर परिणाम होत नाही. त्यामुळे, ईसीजी लहान मुले आणि प्रौढांना धोका देत नाही. गर्भधारणेदरम्यान नवजात बालक आणि महिलांनाही हे सुरक्षितपणे करता येते.
ईसीजी वापरून हृदयाच्या क्रियाकलापांचे निरीक्षण केल्याने आपल्याला हृदयाच्या स्थितीचे द्रुत आणि विश्वासार्हतेने विश्लेषण मिळू शकते. या पद्धतीबद्दल धन्यवाद, अल्पावधीत हृदय व रक्तवाहिन्यासंबंधी प्रणालीचे गंभीर रोग शोधणे, औषध उपचारांची प्रभावीता तपासणे आणि इतर अवयवांचे रोग ओळखणे शक्य आहे. कार्डियोग्राफी मानवी आरोग्यासाठी पूर्णपणे सुरक्षित आहे (केवळ तणाव ईसीजीमध्ये विरोधाभास आहेत).
ईसीजी (इलेक्ट्रोकार्डियोग्राफी, किंवा फक्त, एक कार्डिओग्राम) हृदयाच्या क्रियाकलापांचा अभ्यास करण्यासाठी मुख्य पद्धत आहे. पद्धत इतकी सोपी, सोयीस्कर आणि त्याच वेळी माहितीपूर्ण आहे की ती सर्वत्र वापरली जाते. याव्यतिरिक्त, ईसीजी पूर्णपणे सुरक्षित आहे आणि त्यात कोणतेही विरोधाभास नाहीत. म्हणून, ते केवळ निदानासाठीच वापरले जात नाही हृदय व रक्तवाहिन्यासंबंधी रोग, परंतु क्रीडा स्पर्धांपूर्वी नियोजित वैद्यकीय तपासणी दरम्यान प्रतिबंधात्मक उपाय म्हणून देखील. याव्यतिरिक्त, जड शारीरिक श्रमाशी संबंधित विशिष्ट व्यवसायांसाठी योग्यता निर्धारित करण्यासाठी ईसीजी रेकॉर्ड केला जातो.
हृदयाच्या वहन प्रणालीतून जाणाऱ्या आवेगांच्या क्रियेने आपले हृदय आकुंचन पावते. प्रत्येक नाडी विद्युत प्रवाह दर्शवते. हा प्रवाह सायनस नोडमधील आवेग निर्मितीच्या ठिकाणी उद्भवतो आणि नंतर अॅट्रिया आणि वेंट्रिकल्समध्ये जातो. आवेगाच्या कृती अंतर्गत, अॅट्रिया आणि वेंट्रिकल्सचे आकुंचन (सिस्टोल) आणि विश्रांती (डायस्टोल) होते.
शिवाय, सिस्टोल्स आणि डायस्टोल्स कठोर क्रमाने होतात - प्रथम अॅट्रियामध्ये (थोड्या वेळापूर्वी उजव्या कर्णिकामध्ये), आणि नंतर वेंट्रिकल्समध्ये. अवयव आणि ऊतींना पूर्ण रक्तपुरवठा करून सामान्य हेमोडायनामिक्स (रक्त परिसंचरण) सुनिश्चित करण्याचा हा एकमेव मार्ग आहे.
हृदयाच्या वहन प्रणालीतील विद्युत प्रवाह त्यांच्या सभोवताली विद्युत आणि चुंबकीय क्षेत्र तयार करतात. या क्षेत्राचे एक वैशिष्ट्य म्हणजे विद्युत क्षमता. असामान्य आकुंचन आणि अपर्याप्त हेमोडायनॅमिक्ससह, पोटेंशिअलची परिमाण निरोगी हृदयाच्या हृदयाच्या आकुंचनाच्या वैशिष्ट्यांपेक्षा भिन्न असेल. कोणत्याही परिस्थितीत, सामान्य आणि पॅथॉलॉजी दोन्हीमध्ये, विद्युत क्षमता नगण्य आहेत.
परंतु ऊतींमध्ये विद्युत चालकता असते आणि म्हणूनच विद्युत क्षेत्रधडधडणारे हृदय संपूर्ण शरीरात पसरते आणि संभाव्यता शरीराच्या पृष्ठभागावर नोंदवता येते. यासाठी फक्त सेन्सर्स किंवा इलेक्ट्रोड्सने सुसज्ज असलेले अत्यंत संवेदनशील उपकरण आवश्यक आहे. इलेक्ट्रोकार्डियोग्राफ नावाच्या या उपकरणाचा वापर कंडक्टिंग सिस्टीमच्या आवेगांशी संबंधित विद्युत क्षमतांची नोंदणी करण्यासाठी केल्यास, हृदयाच्या कार्याचा न्याय करणे आणि त्याच्या कामातील उल्लंघनांचे निदान करणे शक्य आहे.
या कल्पनेने डच फिजियोलॉजिस्ट एइन्थोव्हेनने विकसित केलेल्या संबंधित संकल्पनेचा आधार बनला. XIX शतकाच्या शेवटी. या शास्त्रज्ञाने ईसीजीची मूलभूत तत्त्वे तयार केली आणि पहिला कार्डिओग्राफ तयार केला. सरलीकृत स्वरूपात, इलेक्ट्रोकार्डियोग्राफमध्ये इलेक्ट्रोड, गॅल्व्हनोमीटर, एक प्रवर्धन प्रणाली, लीड स्विचेस आणि रेकॉर्डिंग डिव्हाइस असते. विद्युत क्षमता इलेक्ट्रोड्सद्वारे समजली जाते, जी शरीराच्या विविध भागांवर अधिरोपित केली जाते. असाइनमेंटची निवड डिव्हाइसच्या स्विचद्वारे केली जाते.
विद्युत क्षमता नगण्य असल्याने, ते प्रथम वाढवले जातात आणि नंतर गॅल्व्हनोमीटरला दिले जातात आणि तेथून, रेकॉर्डिंग यंत्रास दिले जातात. हे उपकरण इंक रेकॉर्डर आणि पेपर टेप आहे. आधीच 20 व्या शतकाच्या सुरूवातीस. निदानासाठी ईसीजी वापरणारे एंटथोव्हेन हे पहिले होते, ज्यासाठी त्यांना नोबेल पारितोषिक मिळाले होते.
ईसीजी एंटथोव्हन त्रिकोण
एंटोव्हेनच्या सिद्धांतानुसार, मानवी हृदय, छातीत डावीकडे सरकते, एका प्रकारच्या त्रिकोणाच्या मध्यभागी स्थित आहे. या त्रिकोणाचे शिरोबिंदू, ज्याला आइंथोव्हनचा त्रिकोण म्हणतात, ते तीन अंगांनी बनलेले आहेत - उजवा हात, डावा हात आणि डावा पाय. इंथोव्हेनने अंगांवर लागू केलेल्या इलेक्ट्रोडमधील संभाव्य फरक नोंदवण्याचा प्रस्ताव दिला.
संभाव्य फरक तीन लीड्समध्ये निर्धारित केला जातो, ज्याला मानक म्हटले जाते आणि रोमन अंकांद्वारे दर्शविले जाते. या लीड्स आइन्थोव्हेनच्या त्रिकोणाच्या बाजू आहेत. या प्रकरणात, ईसीजी रेकॉर्ड केलेल्या लीडवर अवलंबून, समान इलेक्ट्रोड सक्रिय, सकारात्मक (+), किंवा नकारात्मक (-) असू शकतो:
- डावा हात (+) - उजवा हात (-)
- उजवा हात (-) - डावा पाय (+)
- डावा हात (-) - डावा पाय (+)
तांदूळ. 1. एइन्थोव्हेनचा त्रिकोण.
थोड्या वेळाने, इथोव्हेन त्रिकोणाच्या शिरोबिंदू - टोकांपासून वर्धित एकध्रुवीय लीड्स रेकॉर्ड करण्याचा प्रस्ताव होता. हे वर्धित लीड्स इंग्रजी संक्षेप aV (वर्धित व्होल्टेज - वर्धित संभाव्य) द्वारे नियुक्त केले जातात.
aVL (डावीकडे) - डावा हात;
aVR (उजवा) - उजवा हात;
aVF (पाय) - डावा पाय.
प्रबलित युनिपोलर लीड्समध्ये, ज्या अंगावर सक्रिय इलेक्ट्रोड लावला जातो त्या अंगातील संभाव्य फरक आणि इतर दोन अंगांची सरासरी क्षमता निर्धारित केली जाते.
XX शतकाच्या मध्यभागी. ईसीजीला विल्सनने पूरक केले होते, ज्याने, मानक आणि एकध्रुवीय लीड्स व्यतिरिक्त, एकध्रुवीय छातीच्या शिशांमधून हृदयाची विद्युत क्रिया रेकॉर्ड करण्याचा प्रस्ताव दिला होता. हे लीड्स V अक्षराने दर्शविले जातात. ECG अभ्यासात, छातीच्या आधीच्या पृष्ठभागावर असलेल्या सहा एकध्रुवीय शिशांचा वापर केला जातो.
कार्डियाक पॅथॉलॉजी, नियमानुसार, हृदयाच्या डाव्या वेंट्रिकलवर परिणाम करते, बहुतेक छातीचे लीड V छातीच्या डाव्या अर्ध्या भागात स्थित असतात.

तांदूळ. 2.
व्ही 1 - स्टर्नमच्या उजव्या काठावर चौथी इंटरकोस्टल जागा;
V 2 - स्टर्नमच्या डाव्या काठावर चौथी इंटरकोस्टल जागा;
V 3 - V 1 आणि V 2 मधील मध्य;
व्ही 4 - मिडक्लेविक्युलर लाइनसह पाचव्या इंटरकोस्टल स्पेस;
V 5 - V 4 च्या स्तरावर पूर्ववर्ती अक्षीय रेषेच्या बाजूने क्षैतिजरित्या;
V 6 - V 4 च्या स्तरावर मिडॅक्सिलरी रेषेसह क्षैतिजरित्या.
हे 12 लीड (3 मानक + 3 एकध्रुवीय अंग + 6 छाती) अनिवार्य आहेत. ते निदान किंवा रोगप्रतिबंधक हेतूंसाठी ईसीजीच्या सर्व प्रकरणांमध्ये रेकॉर्ड केले जातात आणि त्यांचे मूल्यांकन केले जाते.
याव्यतिरिक्त, अनेक अतिरिक्त लीड्स आहेत. ते क्वचितच आणि विशिष्ट संकेतांसाठी रेकॉर्ड केले जातात, उदाहरणार्थ, जेव्हा मायोकार्डियल इन्फेक्शनचे स्थानिकीकरण स्पष्ट करणे, उजव्या वेंट्रिकल, ऑरिकल्स इत्यादींच्या हायपरट्रॉफीचे निदान करणे आवश्यक असते. अतिरिक्त ईसीजी लीड्समध्ये छातीचा समावेश होतो:
व्ही 7 - व्ही 4 -व्ही 6 च्या स्तरावर पोस्टरियर एक्सिलरी लाइनसह;
व्ही 8 - स्कॅप्युलर लाइनसह व्ही 4 -व्ही 6 च्या पातळीवर;
व्ही 9 - पॅराव्हर्टेब्रल (पॅराव्हर्टेब्रल) रेषेच्या बाजूने V 4 -V 6 च्या स्तरावर.
क्वचित प्रसंगी, हृदयाच्या वरच्या भागांमधील बदलांचे निदान करण्यासाठी, छातीचे इलेक्ट्रोड नेहमीपेक्षा 1-2 इंटरकोस्टल स्पेसमध्ये स्थित असू शकतात. या प्रकरणात, V 1 , V 2 दर्शविले जाते, जेथे सुपरस्क्रिप्ट वर इलेक्ट्रोड किती इंटरकोस्टल स्पेस आहे हे दर्शवते. काहीवेळा, हृदयाच्या उजव्या भागांतील बदलांचे निदान करण्यासाठी, छातीच्या उजव्या अर्ध्या भागावर छातीच्या डाव्या अर्ध्या भागात चेस्ट लीड्स रेकॉर्ड करण्याच्या मानक पद्धतीनुसार सममितीय असलेल्या बिंदूंवर चेस्ट इलेक्ट्रोड्स ठेवले जातात. अशा लीड्सच्या पदनामात, अक्षर R वापरले जाते, ज्याचा अर्थ उजवा, उजवा - B 3 R, B 4 R.
हृदयरोग तज्ञ कधीकधी द्विध्रुवीय लीड्सचा अवलंब करतात, एकदा जर्मन शास्त्रज्ञ नेब यांनी प्रस्तावित केले होते. आकाशातील लीड्सच्या नोंदणीचे तत्त्व साधारणतः मानक लीड्स I, II, III च्या नोंदणीसारखेच आहे. परंतु त्रिकोण तयार करण्यासाठी, इलेक्ट्रोड अंगांवर नव्हे तर छातीवर लावले जातात. पासून इलेक्ट्रोड उजवा हातहात उरोस्थीच्या उजव्या काठावर दुस-या इंटरकोस्टल स्पेसमध्ये, डाव्या हातापासून - हृदयाच्या वेनच्या स्तरावर पोस्टरियर ऍक्सिलरी रेषेसह आणि डाव्या पायापासून - थेट वेनच्या प्रोजेक्शन बिंदूपर्यंत. हृदयाचे, V 4 शी संबंधित. या बिंदूंच्या दरम्यान, तीन लीड्स रेकॉर्ड केल्या जातात, जे लॅटिन अक्षरे D, A, I द्वारे दर्शविले जातात:
डी (डोर्सालिस) - पोस्टरियर लीड, मानक लीड I शी सुसंगत, V 7 सारखी दिसते;
A (पूर्ववर्ती) - पूर्ववर्ती शिसे, मानक लीड II शी सुसंगत, V 5 सारखे दिसते;
I (कनिष्ठ) - कनिष्ठ लीड, मानक लीड III शी संबंधित आहे, V 2 प्रमाणे आहे.
स्लोपाक लीड्सची पोस्टरीअर बेसल इन्फ्रक्शनच्या निदानासाठी, स्लोपॅक लीड्सची नोंद केली जाते, ज्याला S अक्षराने सूचित केले जाते. स्लोपॅक लीड्सची नोंदणी करताना, डाव्या हाताला लागू केलेला इलेक्ट्रोड डाव्या हाताच्या पार्श्वगामी रेषेसह शीर्षस्थानी बीटच्या पातळीवर ठेवला जातो आणि उजव्या हातातून इलेक्ट्रोड चार बिंदूंवर वैकल्पिकरित्या हलविला जातो:
एस 1 - स्टर्नमच्या डाव्या काठावर;
एस 2 - midclavicular ओळ बाजूने;
एस 3 - सी 2 आणि सी 4 च्या मध्यभागी;
एस 4 - पूर्ववर्ती अक्षीय रेषेच्या बाजूने.
क्वचित प्रसंगी, ईसीजी डायग्नोस्टिक्ससाठी, प्रीकॉर्डियल मॅपिंग वापरले जाते, जेव्हा प्रत्येक 7 च्या 5 ओळींमध्ये 35 इलेक्ट्रोड छातीच्या डाव्या बाजूच्या पृष्ठभागावर स्थित असतात. कधीकधी इलेक्ट्रोड्स आत ठेवले जातात epigastric प्रदेश, incisors पासून 30-50 सेंटीमीटर अंतरावर अन्ननलिकेमध्ये प्रगत केले जातात आणि मोठ्या रक्तवाहिन्यांमधून तपासणी करताना हृदयाच्या खोल्यांच्या पोकळीत देखील इंजेक्शन दिले जाते. परंतु या सर्व विशिष्ट ईसीजी रेकॉर्डिंग पद्धती केवळ मध्येच केल्या जातात विशेष केंद्रेआवश्यक उपकरणे आणि पात्र डॉक्टर असणे.
ईसीजी तंत्र
नियोजित पद्धतीने, ईसीजी रेकॉर्डिंग इलेक्ट्रोकार्डियोग्राफसह सुसज्ज असलेल्या विशेष खोलीत केले जाते. काही आधुनिक कार्डिओग्राफमध्ये, नेहमीच्या इंक रेकॉर्डरऐवजी, थर्मल प्रिंटिंग यंत्रणा वापरली जाते, जी उष्णतेच्या मदतीने कार्डिओग्राम वक्र कागदावर जाळते. परंतु या प्रकरणात, कार्डिओग्रामसाठी एक विशेष कागद किंवा थर्मल पेपर आवश्यक आहे. कार्डिओग्राफमध्ये ईसीजी पॅरामीटर्सची गणना करण्याच्या स्पष्टतेसाठी आणि सोयीसाठी, आलेख पेपर वापरला जातो.
नवीनतम बदलांच्या कार्डिओग्राफमध्ये, संलग्न वापरून मॉनिटर स्क्रीनवर ईसीजी प्रदर्शित केला जातो. सॉफ्टवेअरडिक्रिप्ट केलेले, आणि केवळ कागदावर मुद्रित केलेले नाही, तर डिजिटल माध्यमावर (डिस्क, फ्लॅश ड्राइव्ह) देखील संग्रहित केले आहे. या सर्व सुधारणा असूनही, ECG रेकॉर्डिंग कार्डिओग्राफच्या यंत्राचे तत्त्व एइन्थोव्हेनने विकसित केल्यापासून फारसे बदललेले नाही.
बहुतेक आधुनिक इलेक्ट्रोकार्डियोग्राफ मल्टीचॅनल आहेत. पारंपारिक सिंगल-चॅनेल डिव्हाइसेसच्या विपरीत, ते एक नाही तर एकाच वेळी अनेक लीड्सची नोंदणी करतात. 3-चॅनेल डिव्हाइसेसमध्ये, प्रथम मानक I, II, III रेकॉर्ड केले जातात, नंतर प्रबलित युनिपोलर लिंब लीड्स aVL, aVR, aVF आणि नंतर चेस्ट लीड्स - V 1-3 आणि V 4-6. 6-चॅनल इलेक्ट्रोकार्डियोग्राफमध्ये, मानक आणि एकध्रुवीय अंगांचे लीड्स प्रथम रेकॉर्ड केले जातात आणि नंतर सर्व छातीचे शिसे.
ज्या खोलीत रेकॉर्डिंग केले जाते ते इलेक्ट्रोमॅग्नेटिक फील्ड, एक्स-रे रेडिएशनच्या स्त्रोतांपासून काढून टाकले जाणे आवश्यक आहे. त्यामुळे, ECG कक्ष क्ष-किरण कक्ष, ज्या खोल्यांमध्ये फिजिओथेरपी प्रक्रिया केल्या जातात, तसेच इलेक्ट्रिक मोटर्स, पॉवर पॅनेल, केबल्स इत्यादींच्या जवळ ठेवू नये.
ईसीजी रेकॉर्ड करण्यापूर्वी विशेष तयारी केली जात नाही. हे वांछनीय आहे की रुग्णाला विश्रांती दिली आणि झोपली. पूर्वीचे शारीरिक आणि मानसिक-भावनिक ताण परिणामांवर परिणाम करू शकतात आणि त्यामुळे ते अवांछित आहेत. कधीकधी अन्न सेवन परिणामांवर परिणाम करू शकते. म्हणून, ईसीजी खाल्ल्यानंतर 2 तासांपूर्वी रिकाम्या पोटी नोंदविला जातो.
ईसीजीच्या रेकॉर्डिंग दरम्यान, विषय एका सपाट कठीण पृष्ठभागावर (पलंगावर) आरामशीर स्थितीत असतो. इलेक्ट्रोड लावण्याची ठिकाणे कपड्यांपासून मुक्त असावीत. म्हणून, आपल्याला कपडे आणि शूजपासून मुक्त कंबर, पाय आणि पाय काढणे आवश्यक आहे. पाय आणि पायांच्या खालच्या तृतीयांश आतील पृष्ठभागांवर इलेक्ट्रोड लागू केले जातात ( आतील पृष्ठभागमनगट आणि घोट्याचे सांधे). या इलेक्ट्रोड्समध्ये प्लेट्सचे स्वरूप असते आणि ते स्टँडर्ड लीड्स आणि एक्स्ट्रिमिटीजमधून एकध्रुवीय लीड्सची नोंदणी करण्यासाठी डिझाइन केलेले असतात. हे समान इलेक्ट्रोड ब्रेसलेट किंवा कपड्यांसारखे दिसू शकतात.
प्रत्येक अंगाचे स्वतःचे इलेक्ट्रोड असते. त्रुटी आणि गोंधळ टाळण्यासाठी, इलेक्ट्रोड किंवा वायर ज्याद्वारे ते डिव्हाइसशी जोडलेले आहेत ते रंग-कोड केलेले आहेत:
- उजव्या हाताला - लाल;
- डाव्या हाताला - पिवळा;
- डाव्या पायाला - हिरवा;
- उजव्या पायाला - काळा.
तुम्हाला काळ्या इलेक्ट्रोडची गरज का आहे? शेवटी, उजवा पाय एइन्थोव्हेन त्रिकोणामध्ये समाविष्ट केलेला नाही आणि त्यातून वाचन घेतले जात नाही. ब्लॅक इलेक्ट्रोड ग्राउंडिंगसाठी आहे. मूलभूत सुरक्षा आवश्यकतांनुसार, सर्व विद्युत उपकरणे, समावेश. आणि इलेक्ट्रोकार्डियोग्राफ ग्राउंड केलेले असणे आवश्यक आहे. हे करण्यासाठी, ईसीजी खोल्या ग्राउंड लूपसह सुसज्ज आहेत. आणि जर ईसीजी नॉन-स्पेशलाइज्ड रूममध्ये रेकॉर्ड केले गेले असेल, उदाहरणार्थ, रुग्णवाहिका कामगारांद्वारे घरी, डिव्हाइस सेंट्रल हीटिंग बॅटरी किंवा पाण्याच्या पाईपवर ग्राउंड केले जाते. हे करण्यासाठी, शेवटी फिक्सिंग क्लिपसह एक विशेष वायर आहे.
चेस्ट लीड्सच्या नोंदणीसाठी इलेक्ट्रोड्समध्ये पिअर-सकरचे स्वरूप असते आणि ते पांढर्या वायरने सुसज्ज असतात. जर डिव्हाइस सिंगल-चॅनेल असेल, तर तेथे फक्त एक सक्शन कप असतो आणि तो छातीवर आवश्यक असलेल्या बिंदूंवर हलविला जातो.
मल्टीचॅनल उपकरणांमध्ये यापैकी सहा सक्शन कप आहेत आणि ते रंग-कोडेड देखील आहेत:
व्ही 1 - लाल;
V 2 - पिवळा;
व्ही 3 - हिरवा;
व्ही 4 - तपकिरी;
व्ही 5 - काळा;
V 6 - जांभळा किंवा निळा.
हे महत्वाचे आहे की सर्व इलेक्ट्रोड्स त्वचेच्या विरूद्ध व्यवस्थित बसतात. त्वचा स्वतः स्वच्छ, सेबेशियस चरबी आणि घामाच्या स्रावांपासून रहित असावी. अन्यथा, इलेक्ट्रोकार्डियोग्रामची गुणवत्ता खराब होऊ शकते. त्वचा आणि इलेक्ट्रोड यांच्यामध्ये प्रेरण प्रवाह किंवा फक्त पिकअप असतात. बर्याचदा, छातीवर आणि हातपायांवर दाट केस असलेल्या पुरुषांमध्ये टीप-ऑफ होतो. म्हणून, येथे विशेषतः त्वचा आणि इलेक्ट्रोड यांच्यातील संपर्कास त्रास होत नाही याची खात्री करणे आवश्यक आहे. पिकअप इलेक्ट्रोकार्डियोग्रामची गुणवत्ता झपाट्याने खराब करते, ज्यावर सपाट रेषेऐवजी लहान दात दिसतात.

तांदूळ. 3. पूर प्रवाह.
म्हणून, ज्या ठिकाणी इलेक्ट्रोड लावले जातात ते अल्कोहोलने कमी करण्याची, साबणाच्या पाण्याने किंवा प्रवाहकीय जेलने ओलसर करण्याची शिफारस केली जाते. हातपायांपासून इलेक्ट्रोडसाठी, सलाईनने ओले केलेले गॉझ वाइप्स देखील योग्य आहेत. तथापि, हे लक्षात घेतले पाहिजे की खारट लवकर सुकते आणि संपर्क तुटू शकतो.
रेकॉर्डिंग करण्यापूर्वी, डिव्हाइसचे कॅलिब्रेशन तपासणे आवश्यक आहे. यासाठी, त्यात एक विशेष बटण आहे - तथाकथित. मिलिव्होल्ट नियंत्रित करा. हे मूल्य 1 मिलीव्होल्ट (1 mV) च्या संभाव्य फरकाने दाताची उंची प्रतिबिंबित करते. इलेक्ट्रोकार्डियोग्राफीमध्ये, नियंत्रण मिलिव्होल्टचे मूल्य 1 सेमी आहे. याचा अर्थ 1 mV च्या विद्युत संभाव्यतेमध्ये फरक असल्यास, उंची (किंवा खोली) वेव्ह ईसीजीसमान 1 सेमी.

तांदूळ. 4. प्रत्येक ईसीजी रेकॉर्डिंगच्या आधी कंट्रोल मिलिव्होल्ट तपासणी करणे आवश्यक आहे.
इलेक्ट्रोकार्डियोग्रामचे रेकॉर्डिंग 10 ते 100 मिमी/सेकंद टेप वेगाने केले जाते. खरे आहे, अत्यंत मूल्ये फार क्वचितच वापरली जातात. मूलभूतपणे, कार्डिओग्राम 25 किंवा 50 मिमी / सेकंदाच्या वेगाने रेकॉर्ड केले जाते. शिवाय, शेवटचे मूल्य, 50 मिमी / से, मानक आहे आणि बहुतेकदा वापरले जाते. जेथे नोंदणी करणे आवश्यक आहे तेथे 25 मिमी/ताचा वेग वापरला जातो सर्वात मोठी संख्याहृदयाचे आकुंचन. शेवटी, टेपची गती जितकी कमी असेल तितकी हृदयाच्या आकुंचनांची संख्या प्रति युनिट वेळेत दाखवते.

तांदूळ. 5. समान ECG 50 mm/s आणि 25 mm/s वर नोंदवले गेले.
सोबत ईसीजी नोंदवला जातो शांत श्वास. या प्रकरणात, विषय बोलणे, शिंकणे, खोकला, हसणे, अचानक हालचाली करू नये. III मानक लीडची नोंदणी करताना, लहान श्वास रोखून दीर्घ श्वास घेणे आवश्यक असू शकते. हे कार्यात्मक बदल वेगळे करण्यासाठी केले जाते, जे या आघाडीमध्ये बरेचदा आढळतात, पॅथॉलॉजिकल बदलांपेक्षा.
हृदयाच्या सिस्टोल आणि डायस्टोलशी संबंधित दात असलेल्या कार्डिओग्रामच्या विभागाला कार्डियाक सायकल म्हणतात. सहसा, प्रत्येक लीडमध्ये 4-5 हृदय चक्रांची नोंद केली जाते. बहुतेक प्रकरणांमध्ये, हे पुरेसे आहे. तथापि, कार्डियाक ऍरिथमियाच्या बाबतीत, मायोकार्डियल इन्फेक्शनचा संशय असल्यास, 8-10 चक्रांपर्यंत रेकॉर्ड करणे आवश्यक असू शकते. एका लीडवरून दुसर्या लीडवर स्विच करण्यासाठी, परिचारिका एक विशेष स्विच वापरते.
रेकॉर्डिंगच्या शेवटी, विषय इलेक्ट्रोडमधून सोडला जातो आणि टेपवर स्वाक्षरी केली जाते - अगदी सुरुवातीस, पूर्ण नाव सूचित केले जाते. आणि वय. काहीवेळा, पॅथॉलॉजीचा तपशील देण्यासाठी किंवा शारीरिक सहनशक्ती निश्चित करण्यासाठी, औषधोपचार किंवा शारीरिक श्रमाच्या पार्श्वभूमीवर ईसीजी केले जाते. सह वैद्यकीय चाचण्या केल्या जातात विविध औषधे- एट्रोपिन, चाइम्स, पोटॅशियम क्लोराईड, बीटा-ब्लॉकर्स. ट्रेडमिलवर चालणे किंवा ठराविक अंतरापर्यंत चालणे यासह व्यायाम बाईक (वेलोरगोमेट्री) वर शारीरिक हालचाली केल्या जातात. माहितीच्या पूर्णतेसाठी, व्यायामापूर्वी आणि नंतर, तसेच थेट सायकल एर्गोमेट्री दरम्यान ईसीजी रेकॉर्ड केला जातो.
हृदयाच्या कामातील अनेक नकारात्मक बदल, जसे की लय व्यत्यय, क्षणिक असतात आणि ECG रेकॉर्डिंग दरम्यान शोधले जाऊ शकत नाहीत, जरी मोठ्या संख्येने लीड्स आहेत. या प्रकरणांमध्ये, होल्टर मॉनिटरिंग केले जाते - दिवसभरात सतत मोडमध्ये होल्टरनुसार ईसीजी रेकॉर्ड केले जाते. इलेक्ट्रोडसह सुसज्ज एक पोर्टेबल रेकॉर्डर रुग्णाच्या शरीराशी संलग्न आहे. मग रुग्ण घरी जातो, जिथे तो स्वतःसाठी नेहमीचा मोड घेतो. एका दिवसानंतर, रेकॉर्डिंग डिव्हाइस काढले जाते आणि उपलब्ध डेटा डीकोड केला जातो.
सामान्य ईसीजी असे काहीतरी दिसते:
तांदूळ. 6. ईसीजीसह टेप
मध्य रेखा (आयसोलीन) पासून कार्डिओग्राममधील सर्व विचलनांना दात म्हणतात. आयसोलीनपासून वरच्या दिशेने विचलित केलेले दात सकारात्मक, खाली - नकारात्मक मानले जातात. दातांमधील अंतराला सेगमेंट म्हणतात आणि दात आणि त्याच्याशी संबंधित विभागाला मध्यांतर म्हणतात. विशिष्ट लहर, खंड किंवा मध्यांतर काय आहे हे शोधण्यापूर्वी, ईसीजी वक्र तयार करण्याच्या तत्त्वावर थोडक्यात विचार करणे योग्य आहे.
साधारणपणे, हृदयाची आवेग उजव्या आलिंदाच्या सायनोएट्रिअल (सायनस) नोडमध्ये उद्भवते. मग ते ऍट्रियामध्ये पसरते - प्रथम उजवीकडे, नंतर डावीकडे. त्यानंतर, आवेग एट्रिओव्हेंट्रिक्युलर नोड (एट्रिओव्हेंट्रिक्युलर किंवा एव्ही जंक्शन) आणि पुढे त्याच्या बंडलसह पाठविला जातो. त्याच्या किंवा पायांच्या बंडलच्या फांद्या (उजवीकडे, डावा अग्रभाग आणि डावा मागचा भाग) पुरकिंजे तंतूंनी संपतात. या तंतूंमधून, आवेग थेट मायोकार्डियममध्ये पसरतो, ज्यामुळे त्याचे आकुंचन होते - सिस्टोल, ज्याची जागा विश्रांती - डायस्टोलद्वारे घेतली जाते.
मज्जातंतू फायबरच्या बाजूने आवेग जाणे आणि कार्डिओमायोसाइटचे त्यानंतरचे आकुंचन ही एक जटिल इलेक्ट्रोमेकॅनिकल प्रक्रिया आहे ज्या दरम्यान फायबर झिल्लीच्या दोन्ही बाजूंना विद्युत क्षमतांची मूल्ये बदलतात. या क्षमतांमधील फरकाला ट्रान्समेम्ब्रेन पोटेंशिअल (टीएमपी) म्हणतात. हा फरक पोटॅशियम आणि सोडियम आयनसाठी पडद्याच्या असमान पारगम्यतेमुळे आहे. पोटॅशियम सेलच्या आत अधिक आहे, सोडियम - त्याच्या बाहेर. नाडीच्या मार्गाने, ही पारगम्यता बदलते. त्याचप्रमाणे, इंट्रासेल्युलर पोटॅशियम आणि सोडियम आणि टीएमपी यांचे गुणोत्तर बदलते.
जेव्हा उत्तेजक आवेग निघून जातो, तेव्हा सेलमधील टीएमपी वाढते. या प्रकरणात, आयसोलीन वरच्या दिशेने सरकते, दाताचा चढता भाग बनतो. या प्रक्रियेला विध्रुवीकरण म्हणतात. मग, नाडी पास झाल्यानंतर, टीएमटी प्रारंभिक मूल्य घेण्याचा प्रयत्न करते. तथापि, सोडियम आणि पोटॅशियमसाठी पडद्याची पारगम्यता त्वरित सामान्य होत नाही आणि थोडा वेळ लागतो.
ही प्रक्रिया, ज्याला रिपोलरायझेशन म्हणतात, ECG वर आयसोलीनच्या खालच्या दिशेने विचलन आणि नकारात्मक दात तयार झाल्यामुळे प्रकट होते. मग झिल्लीचे ध्रुवीकरण विश्रांतीचे प्रारंभिक मूल्य (टीएमपी) घेते आणि ईसीजी पुन्हा आयसोलीनचे स्वरूप घेते. हे हृदयाच्या डायस्टोलिक टप्प्याशी संबंधित आहे. हे लक्षात घेण्यासारखे आहे की समान दात सकारात्मक आणि नकारात्मक दोन्ही दिसू शकतात. सर्व काही प्रोजेक्शनवर अवलंबून असते, म्हणजे. लीड ज्यामध्ये ते नोंदणी करते.
ईसीजीचे घटक
ईसीजी लहरी सामान्यतः लॅटिन कॅपिटल अक्षरांनी दर्शविल्या जातात, आर अक्षराने सुरू होतात.
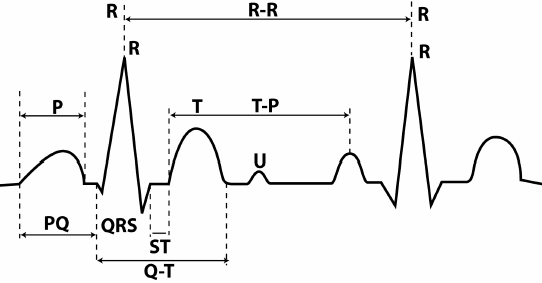
तांदूळ. 7. ईसीजीचे दात, विभाग आणि अंतराल.
दातांचे मापदंड दिशा (सकारात्मक, नकारात्मक, दोन-चरण), तसेच उंची आणि रुंदी आहेत. दाताची उंची संभाव्य बदलाशी संबंधित असल्याने, ते mV मध्ये मोजले जाते. आधीच नमूद केल्याप्रमाणे, टेपवरील 1 सेमी उंची 1 एमव्ही (नियंत्रण मिलिव्होल्ट) च्या संभाव्य विचलनाशी संबंधित आहे. दात, विभाग किंवा मध्यांतराची रुंदी विशिष्ट चक्राच्या टप्प्याच्या कालावधीशी संबंधित असते. हे तात्पुरते मूल्य आहे आणि ते मिलिमीटरमध्ये नव्हे तर मिलिसेकंद (ms) मध्ये दर्शविण्याची प्रथा आहे.
जेव्हा टेप 50 mm/s च्या वेगाने फिरतो तेव्हा कागदावरील प्रत्येक मिलिमीटर 0.02 s, 5 mm ते 0.1 ms आणि 1 cm ते 0.2 ms असतो. हे अगदी सोपे आहे: जर 1 सेमी किंवा 10 मिमी (अंतर) 50 मिमी/से (वेग) ने भागले असेल, तर आपल्याला 0.2 एमएस (वेळ) मिळेल.
दात आर. ऍट्रियाद्वारे उत्तेजनाचा प्रसार प्रदर्शित करते. बहुतेक लीड्समध्ये, ते सकारात्मक असते आणि त्याची उंची 0.25 mV आहे आणि त्याची रुंदी 0.1 ms आहे. शिवाय, लाटाचा प्रारंभिक भाग उजव्या वेंट्रिकलमधून आवेग जाण्याशी संबंधित आहे (कारण ते आधी उत्तेजित आहे), आणि शेवटचा भाग - डावीकडून. लीड्स III, aVL, V 1 , आणि V 2 मध्ये P लहर उलटी किंवा biphasic असू शकते.
मध्यांतर पी-Q (किंवापी-आर)- P वेव्हच्या सुरुवातीपासून पुढच्या लाटेच्या सुरुवातीपर्यंतचे अंतर - Q किंवा R. हा मध्यांतर अॅट्रियाच्या विध्रुवीकरणाशी आणि AV जंक्शनमधून आवेग जाण्याशी संबंधित आहे आणि पुढे त्याच्या आणि त्याच्या बंडलच्या बाजूने आहे. त्याचे पाय. मध्यांतराचे मूल्य हृदय गती (एचआर) वर अवलंबून असते - ते जितके जास्त असेल तितके अंतर कमी होईल. सामान्य मूल्ये 0.12 - 0.2 ms च्या श्रेणीत असतात. एक विस्तृत अंतराल एट्रिओव्हेंट्रिक्युलर वहन मंद होण्याचे संकेत देते.
कॉम्प्लेक्स QRS. जर P हे अॅट्रियल कार्याचे प्रतिनिधित्व करत असेल, तर पुढील लहरी, Q, R, S आणि T, वेंट्रिक्युलर फंक्शनचे प्रतिनिधित्व करतात आणि विध्रुवीकरण आणि पुनर्ध्रुवीकरणाच्या वेगवेगळ्या टप्प्यांशी संबंधित असतात. QRS लहरींच्या संयोगाला वेंट्रिक्युलर QRS कॉम्प्लेक्स म्हणतात. साधारणपणे, त्याची रुंदी 0.1 ms पेक्षा जास्त नसावी. जादा इंट्राव्हेंट्रिक्युलर कंडक्शनचे उल्लंघन दर्शवते.
शूल प्र. इंटरव्हेंट्रिक्युलर सेप्टमच्या विध्रुवीकरणाशी संबंधित आहे. हा दात नेहमी नकारात्मक असतो. साधारणपणे, या तरंगाची रुंदी 0.3 ms पेक्षा जास्त नसते आणि तिची उंची समान लीडमध्ये येणाऱ्या R लाटेच्या ¼ पेक्षा जास्त नसते. फक्त अपवाद लीड एव्हीआर आहे, जिथे खोल क्यू वेव्ह रेकॉर्ड केली जाते. इतर लीड्समध्ये, खोल आणि रुंद झालेली क्यू वेव्ह (वैद्यकीय भाषेत - कुइश्चे) हृदयाच्या गंभीर पॅथॉलॉजी दर्शवू शकते - एक तीव्र मायोकार्डियल इन्फेक्शन किंवा हृदयानंतर डाग. हल्ला जरी इतर कारणे शक्य आहेत - हृदयाच्या चेंबर्सच्या हायपरट्रॉफी दरम्यान विद्युत अक्षाचे विचलन, स्थितीत बदल, त्याच्या बंडलच्या पायांची नाकेबंदी.
शूलआर .दोन्ही वेंट्रिकल्सच्या मायोकार्डियमद्वारे उत्तेजनाचा प्रसार प्रदर्शित करते. ही लहर सकारात्मक आहे, आणि त्याची उंची लिंब लीड्समध्ये 20 मिमी आणि छातीच्या लीड्समध्ये 25 मिमीपेक्षा जास्त नाही. आर वेव्हची उंची वेगवेगळ्या लीड्समध्ये सारखी नसते. साधारणपणे, लीड II मध्ये, ते सर्वात मोठे असते. व्ही 1 आणि व्ही 2 मधील धातूचे वाटप कमी होते (यामुळे, ते सहसा r अक्षराने दर्शवले जाते), नंतर ते V 3 आणि V 4 मध्ये वाढते आणि V 5 आणि V 6 मध्ये पुन्हा कमी होते. आर वेव्हच्या अनुपस्थितीत, कॉम्प्लेक्स क्यूएसचे रूप धारण करते, जे ट्रान्सम्युरल किंवा सिकाट्रिशियल मायोकार्डियल इन्फेक्शन दर्शवू शकते.
शूल एस. वेंट्रिकल्सच्या खालच्या (बेसल) भागासह आणि इंटरव्हेंट्रिक्युलर सेप्टमसह आवेगचा रस्ता प्रदर्शित करते. हे नकारात्मक शूज आहे आणि त्याची खोली मोठ्या प्रमाणात बदलते, परंतु 25 मिमी पेक्षा जास्त नसावी. काही लीड्समध्ये, S लहर अनुपस्थित असू शकते.
टी लाट. ईसीजी कॉम्प्लेक्सचा अंतिम विभाग, वेगवान वेंट्रिक्युलर रीपोलरायझेशनचा टप्पा दर्शवितो. बहुतेक लीड्समध्ये, ही लहर सकारात्मक असते, परंतु ती V 1 , V 2 , aVF मध्ये नकारात्मक देखील असू शकते. पॉझिटिव्ह दातांची उंची थेट त्याच लीडमधील R लाटाच्या उंचीवर अवलंबून असते - R जितका जास्त तितका T जास्त. नकारात्मक T लाटाची कारणे वैविध्यपूर्ण आहेत - लहान-फोकल मायोकार्डियल इन्फेक्शन, डिशॉर्मोनल विकार, मागील जेवण, रक्ताच्या इलेक्ट्रोलाइट रचनेत बदल आणि बरेच काही. टी लहरींची रुंदी सहसा 0.25 एमएस पेक्षा जास्त नसते.
सेगमेंट एस-ट- वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्सच्या शेवटपासून टी वेव्हच्या सुरुवातीपर्यंतचे अंतर, वेंट्रिकल्सच्या उत्तेजनाच्या संपूर्ण कव्हरेजशी संबंधित. सामान्यतः, हा विभाग आयसोलीनवर स्थित असतो किंवा त्यातून थोडासा विचलित होतो - 1-2 मिमी पेक्षा जास्त नाही. मोठा एस-टी विचलनगंभीर पॅथॉलॉजी दर्शवते - मायोकार्डियमच्या रक्त पुरवठा (इस्केमिया) चे उल्लंघन, जे हृदयविकाराच्या झटक्यामध्ये बदलू शकते. इतर, कमी गंभीर कारणे देखील शक्य आहेत - लवकर डायस्टोलिक विध्रुवीकरण, एक पूर्णपणे कार्यशील आणि उलट करता येण्याजोगा विकार, प्रामुख्याने 40 वर्षांपेक्षा कमी वयाच्या तरुण पुरुषांमध्ये.
मध्यांतर प्रश्न-ट- क्यू वेव्हच्या सुरुवातीपासून टी वेव्हपर्यंतचे अंतर. वेंट्रिक्युलर सिस्टोलशी संबंधित आहे. मूल्य मध्यांतर हृदयाच्या गतीवर अवलंबून असते - हृदयाचे ठोके जितके जलद होतात तितके अंतर कमी होते.
शूलयू . एक अस्थिर सकारात्मक लहर, जी 0.02-0.04 s नंतर टी लहरीनंतर रेकॉर्ड केली जाते. या दाताचे मूळ पूर्णपणे समजलेले नाही आणि त्याचे निदान मूल्यही नाही.
ईसीजी व्याख्या
हृदय ताल . वहन प्रणालीच्या आवेग निर्मितीच्या स्त्रोतावर अवलंबून, सायनस लय, एव्ही जंक्शनमधील लय आणि आयडिओव्हेंट्रिक्युलर लय वेगळे केले जातात. या तीन पर्यायांपैकी फक्त सायनसची लय सामान्य, शारीरिक आहे आणि इतर दोन पर्याय हृदयाच्या वहन प्रणालीतील गंभीर विकार दर्शवतात.
सायनस लयची एक विशिष्ट वैशिष्ट्य म्हणजे अॅट्रियल पी लहरींची उपस्थिती - सर्व केल्यानंतर, सायनस नोड उजव्या कर्णिकामध्ये स्थित आहे. AV जंक्शन वरून लय सह, P लहर QRS कॉम्प्लेक्सवर वर चढेल (ते दृश्यमान नसताना किंवा त्याचे अनुसरण करा. इडिओव्हेंट्रिक्युलर लयमध्ये, पेसमेकरचा स्त्रोत वेंट्रिकल्समध्ये असतो. त्याच वेळी, विकृत क्यूआरएस रुंद केले जाते. कॉम्प्लेक्स ईसीजीवर नोंदवले जातात.
हृदयाची गती. शेजारच्या कॉम्प्लेक्सच्या आर लहरींमधील अंतरांच्या आकारानुसार त्याची गणना केली जाते. प्रत्येक कॉम्प्लेक्स परस्पर आहे हृदय आकुंचन. हृदय गती मोजणे सोपे आहे. तुम्हाला सेकंदात व्यक्त केलेल्या R-R मध्यांतराने 60 विभाजित करणे आवश्यक आहे. उदाहरणार्थ, R-R अंतर 50 मिमी किंवा 5 सेमी आहे. 50 m/s च्या बेल्टच्या वेगाने, ते 1 s आहे. 60 ला 1 ने विभाजित करा आणि तुम्हाला प्रति मिनिट 60 हृदयाचे ठोके मिळतील.
सामान्य हृदय गती 60-80 बीट्स / मिनिटांच्या श्रेणीत असते. हे सूचक ओलांडणे हृदयाच्या गतीमध्ये वाढ दर्शवते - टाकीकार्डियाबद्दल आणि घट - मंदीबद्दल, ब्रॅडीकार्डियाबद्दल. सामान्य लयसह, ईसीजीवरील आर-आर मध्यांतर समान किंवा अंदाजे समान असले पाहिजेत. आर-आर मूल्यांमध्ये एक लहान फरक अनुमत आहे, परंतु 0.4 एमएस पेक्षा जास्त नाही, म्हणजे. 2 सें.मी. हा फरक श्वासोच्छवासाच्या ऍरिथमियासाठी वैशिष्ट्यपूर्ण आहे. या शारीरिक घटनाअनेकदा तरुणांमध्ये दिसून येते. श्वासोच्छवासाच्या ऍरिथमियासह, प्रेरणाच्या उंचीवर हृदयाच्या गतीमध्ये किंचित घट होते.
अल्फा कोन. हा कोन हृदयाचा एकूण विद्युत अक्ष (EOS) प्रतिबिंबित करतो - हृदयाच्या वहन प्रणालीच्या प्रत्येक फायबरमध्ये विद्युत संभाव्यतेचे सामान्य निर्देशित वेक्टर. बहुतेक प्रकरणांमध्ये, हृदयाच्या विद्युत आणि शारीरिक अक्षाच्या दिशा एकसारख्या असतात. अल्फा कोन सहा-अक्ष बेली समन्वय प्रणालीद्वारे निर्धारित केला जातो, जेथे मानक आणि एकध्रुवीय लिंब लीड्स अक्ष म्हणून वापरल्या जातात.
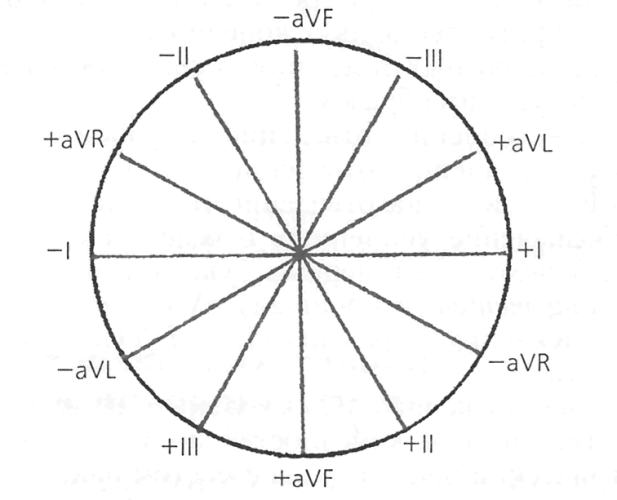
तांदूळ. 8. बेलीनुसार सहा-अक्ष समन्वय प्रणाली.
अल्फा कोन हा पहिल्या लीडचा अक्ष आणि सर्वात मोठा आर तरंग रेकॉर्ड केलेल्या अक्षाच्या दरम्यान निर्धारित केला जातो. साधारणपणे, हा कोन 0 ते 90 0 पर्यंत असतो. या प्रकरणात, EOS ची सामान्य स्थिती 30 0 ते 69 0, अनुलंब - 70 0 ते 90 0 आणि क्षैतिज - 0 ते 29 0 पर्यंत आहे. 91 किंवा अधिकचा कोन उजवीकडे EOS विचलन दर्शवितो आणि या कोनाची नकारात्मक मूल्ये डावीकडे EOS विचलन दर्शवितात.
बहुतेक प्रकरणांमध्ये, सहा-अक्ष समन्वय प्रणाली EOS निर्धारित करण्यासाठी वापरली जात नाही, परंतु ते मानक लीड्समधील R च्या मूल्यानुसार ते अंदाजे करतात. EOS च्या सामान्य स्थितीत, उंची R ही लीड II मध्ये सर्वात मोठी आणि लीड III मध्ये सर्वात लहान आहे.
ईसीजीच्या मदतीने, हृदयाची लय आणि वहन यांचे विविध उल्लंघन, हृदयाच्या कक्षांचे (प्रामुख्याने डावे वेंट्रिकल) हायपरट्रॉफी आणि बरेच काही निदान केले जाते. मायोकार्डियल इन्फेक्शनच्या निदानामध्ये ईसीजी महत्त्वाची भूमिका बजावते. कार्डिओग्रामनुसार, हृदयविकाराच्या झटक्याचा कालावधी आणि त्याचे प्रमाण सहजपणे ठरवता येते. पॅथॉलॉजिकल बदल आढळलेल्या लीड्सद्वारे स्थानिकीकरणाचे मूल्यांकन केले जाते:
मी - डाव्या वेंट्रिकलची आधीची भिंत;
II, aVL, V 5 , V 6 - एंट्रोलॅटरल, डाव्या वेंट्रिकलची बाजूकडील भिंत;
V 1 -V 3 - इंटरव्हेंट्रिक्युलर सेप्टम;
व्ही 4 - हृदयाचा शिखर;
III, aVF – डाव्या वेंट्रिकलची पोस्टरियर डायफ्रामॅटिक भिंत.
हृदयविकाराचे निदान करण्यासाठी आणि परिणामकारकतेचे मूल्यांकन करण्यासाठी ECG देखील वापरला जातो पुनरुत्थान. जेव्हा हृदय थांबते, तेव्हा सर्व विद्युत क्रिया थांबते आणि कार्डिओग्रामवर एक घन आयसोलीन दिसून येतो. पुनरुत्थान उपाय (छाती दाबणे, औषध प्रशासन) यशस्वी झाल्यास, ईसीजी पुन्हा अॅट्रिया आणि वेंट्रिकल्सच्या कामाशी संबंधित दात दर्शविते.
आणि जर रुग्ण दिसला आणि हसला, आणि ईसीजीवर आयसोलीन आहे, तर दोन पर्याय शक्य आहेत - एकतर ईसीजी रेकॉर्डिंग तंत्रात त्रुटी किंवा डिव्हाइसची खराबी. ईसीजी नोंदणी नर्सद्वारे केली जाते, प्राप्त डेटाचे स्पष्टीकरण हृदयरोगतज्ज्ञ किंवा कार्यात्मक निदानाच्या डॉक्टरांद्वारे केले जाते. जरी कोणत्याही विशिष्टतेचा डॉक्टर ईसीजी डायग्नोस्टिक्सच्या बाबतीत नेव्हिगेट करण्यास बांधील आहे.
आम्ही तुमच्यासाठी आणि तुमच्या आरोग्यासाठी सर्वात संबंधित आणि उपयुक्त माहिती देण्याचा प्रयत्न करतो. या पृष्ठावर पोस्ट केलेली सामग्री माहितीच्या उद्देशाने आहे आणि शैक्षणिक हेतूंसाठी आहे. साइट अभ्यागतांनी त्यांचा वैद्यकीय सल्ला म्हणून वापर करू नये. निदान निश्चित करणे आणि उपचार पद्धती निवडणे हा तुमच्या डॉक्टरांचा विशेष अधिकार आहे! वेबसाइटवर पोस्ट केलेल्या माहितीच्या वापरामुळे होणाऱ्या संभाव्य नकारात्मक परिणामांसाठी आम्ही जबाबदार नाही.
धन्यवाद
इलेक्ट्रोकार्डियोग्रामउद्दिष्टाची व्यापकपणे वापरली जाणारी पद्धत आहे निदानमानवी हृदयाच्या विविध पॅथॉलॉजीज, ज्याचा वापर आज जवळजवळ सर्वत्र केला जातो. इलेक्ट्रोकार्डियोग्राम (ECG) क्लिनिकमध्ये, रुग्णवाहिकेत किंवा रुग्णालयाच्या विभागात घेतला जातो. ईसीजी हे हृदयाची स्थिती प्रतिबिंबित करणारे अत्यंत महत्त्वाचे रेकॉर्डिंग आहे. म्हणूनच ईसीजीवर कार्डियाक पॅथॉलॉजीच्या विविध पर्यायांचे प्रतिबिंब वेगळ्या विज्ञान - इलेक्ट्रोकार्डियोग्राफीद्वारे वर्णन केले आहे. इलेक्ट्रोकार्डियोग्राफी योग्य ईसीजी रेकॉर्डिंग, डिकोडिंग समस्या, विवादास्पद आणि अस्पष्ट मुद्द्यांचे स्पष्टीकरण इत्यादी समस्यांशी देखील संबंधित आहे.
पद्धतीची व्याख्या आणि सार
इलेक्ट्रोकार्डियोग्राम हा हृदयाच्या कार्याचा रेकॉर्ड आहे, जो कागदावर वक्र रेषा म्हणून दर्शविला जातो. कार्डिओग्राम लाइन स्वतःच गोंधळलेली नसते, त्यात काही अंतराल, दात आणि विभाग असतात जे हृदयाच्या विशिष्ट टप्प्यांशी संबंधित असतात.इलेक्ट्रोकार्डियोग्रामचे सार समजून घेण्यासाठी, आपल्याला हे माहित असणे आवश्यक आहे की इलेक्ट्रोकार्डियोग्राफ रेकॉर्ड म्हणतात ते उपकरण नक्की काय आहे. ईसीजी हृदयाच्या विद्युत क्रियाकलापांची नोंद करते, जी डायस्टोल आणि सिस्टोलच्या प्रारंभाच्या अनुषंगाने चक्रीयपणे बदलते. विद्युत क्रियाकलापमानवी हृदय कल्पनारम्य वाटू शकते, परंतु ही अद्वितीय जैविक घटना वास्तवात अस्तित्वात आहे. प्रत्यक्षात, हृदयात वहन प्रणालीच्या तथाकथित पेशी असतात, ज्या विद्युत आवेग निर्माण करतात जे अवयवाच्या स्नायूंना प्रसारित केले जातात. या विद्युत आवेगांमुळे मायोकार्डियम आकुंचन पावते आणि विशिष्ट लय आणि वारंवारतेसह आराम करते.
विद्युत आवेग हृदयाच्या वहन प्रणालीच्या पेशींद्वारे काटेकोरपणे अनुक्रमिक पद्धतीने प्रसारित होतो, ज्यामुळे संबंधित विभाग - वेंट्रिकल्स आणि अट्रिया यांचे आकुंचन आणि विश्रांती होते. इलेक्ट्रोकार्डियोग्राम हृदयातील एकूण विद्युत संभाव्य फरक दर्शवतो.
डीकोडिंग?
 इलेक्ट्रोकार्डियोग्राम कोणत्याही क्लिनिकमध्ये घेतले जाऊ शकते किंवा बहुविद्याशाखीय रुग्णालय. तुम्ही एखाद्या खाजगी वैद्यकीय केंद्राशी संपर्क साधू शकता जिथे एखादा विशेषज्ञ हृदयरोगतज्ज्ञ किंवा थेरपिस्ट असेल. कार्डिओग्राम रेकॉर्ड केल्यानंतर, वक्र असलेल्या टेपची डॉक्टरांकडून तपासणी केली जाते. तोच रेकॉर्डिंगचे विश्लेषण करतो, त्याचा उलगडा करतो आणि अंतिम निष्कर्ष लिहितो, जो सर्व दृश्यमान पॅथॉलॉजीज आणि सर्वसामान्य प्रमाणातील कार्यात्मक विचलन प्रतिबिंबित करतो.
इलेक्ट्रोकार्डियोग्राम कोणत्याही क्लिनिकमध्ये घेतले जाऊ शकते किंवा बहुविद्याशाखीय रुग्णालय. तुम्ही एखाद्या खाजगी वैद्यकीय केंद्राशी संपर्क साधू शकता जिथे एखादा विशेषज्ञ हृदयरोगतज्ज्ञ किंवा थेरपिस्ट असेल. कार्डिओग्राम रेकॉर्ड केल्यानंतर, वक्र असलेल्या टेपची डॉक्टरांकडून तपासणी केली जाते. तोच रेकॉर्डिंगचे विश्लेषण करतो, त्याचा उलगडा करतो आणि अंतिम निष्कर्ष लिहितो, जो सर्व दृश्यमान पॅथॉलॉजीज आणि सर्वसामान्य प्रमाणातील कार्यात्मक विचलन प्रतिबिंबित करतो. इलेक्ट्रोकार्डिओग्राम वापरून रेकॉर्ड केले जाते विशेष उपकरण- एक इलेक्ट्रोकार्डियोग्राफ, जो मल्टी-चॅनेल किंवा सिंगल-चॅनेल असू शकतो. ईसीजी रेकॉर्डिंगची गती डिव्हाइसच्या बदल आणि आधुनिकतेवर अवलंबून असते. आधुनिक उपकरणे संगणकाशी जोडली जाऊ शकतात, जे, जर एखादा विशेष प्रोग्राम असेल तर, रेकॉर्डिंगचे विश्लेषण करेल आणि प्रक्रिया पूर्ण झाल्यानंतर लगेचच तयार निष्कर्ष जारी करेल.
कोणत्याही कार्डिओग्राफमध्ये विशेष इलेक्ट्रोड असतात जे कठोरपणे परिभाषित क्रमाने लागू केले जातात. लाल, पिवळा, हिरवा आणि काळ्या रंगात चार कपड्यांचे पिन आहेत, जे दोन्ही हात आणि दोन्ही पायांवर ठेवलेले आहेत. जर तुम्ही वर्तुळात गेलात तर उजव्या हाताने "लाल-पिवळा-हिरवा-काळा" नियमानुसार कपड्यांचे पिन लावले जातात. हा क्रम लक्षात ठेवणे सोपे आहे विद्यार्थ्याने असे म्हटले आहे: "प्रत्येक-स्त्री-वाईट-नरक." या इलेक्ट्रोड्स व्यतिरिक्त, छातीचे इलेक्ट्रोड देखील आहेत, जे इंटरकोस्टल स्पेसमध्ये स्थापित केले जातात.
परिणामी, इलेक्ट्रोकार्डियोग्राममध्ये बारा वक्र असतात, त्यापैकी सहा छातीच्या इलेक्ट्रोड्समधून रेकॉर्ड केले जातात आणि त्यांना छातीचे शिसे म्हणतात. उर्वरित सहा लीड्स हात आणि पाय यांना जोडलेल्या इलेक्ट्रोड्समधून रेकॉर्ड केल्या जातात, त्यापैकी तीन मानक म्हणतात आणि तीन अधिक प्रबलित. चेस्ट लीड्सना V1, V2, V3, V4, V5, V6 असे नियुक्त केले आहे, मानके फक्त रोमन अंक आहेत - I, II, III, आणि प्रबलित लेग लीड्स ही अक्षरे aVL, aVR, aVF आहेत. हृदयाच्या क्रियाकलापाचे सर्वात संपूर्ण चित्र तयार करण्यासाठी कार्डिओग्रामचे वेगवेगळे लीड्स आवश्यक आहेत, कारण काही पॅथॉलॉजीज छातीच्या शिशांवर दिसतात, इतर मानक लीड्सवर आणि तरीही काही सुधारित रोगांवर दिसतात.
ती व्यक्ती पलंगावर झोपते, डॉक्टर इलेक्ट्रोड्स ठीक करतात आणि डिव्हाइस चालू करतात. ईसीजी लिहित असताना, व्यक्ती पूर्णपणे शांत असावी. हृदयाच्या कार्याचे खरे चित्र विकृत करू शकतील अशा कोणत्याही उत्तेजनांना आपण अनुमती देऊ नये.
त्यानंतरच्या सह इलेक्ट्रोकार्डियोग्राम कसा बनवायचा
डीकोडिंग - व्हिडिओ
ईसीजी डीकोड करण्याचे सिद्धांत
इलेक्ट्रोकार्डियोग्राम मायोकार्डियमच्या आकुंचन आणि विश्रांतीच्या प्रक्रिया प्रतिबिंबित करत असल्याने, या प्रक्रिया कशा पुढे जातात हे शोधणे आणि विद्यमान ओळखणे शक्य आहे. पॅथॉलॉजिकल प्रक्रिया. इलेक्ट्रोकार्डियोग्रामचे घटक जवळून संबंधित आहेत आणि हृदयाच्या चक्राच्या टप्प्यांचा कालावधी प्रतिबिंबित करतात - सिस्टोल आणि डायस्टोल, म्हणजेच आकुंचन आणि त्यानंतरचे विश्रांती. इलेक्ट्रोकार्डियोग्रामचे स्पष्टीकरण दातांच्या अभ्यासावर आधारित आहे, एकमेकांशी संबंधित स्थिती, कालावधी आणि इतर पॅरामीटर्स. विश्लेषणासाठी, इलेक्ट्रोकार्डियोग्रामच्या खालील घटकांचा अभ्यास केला जातो:1. दात
2. अंतराल
3. विभाग.
ईसीजी रेषेवरील सर्व तीक्ष्ण आणि गुळगुळीत फुगे आणि अवतरण यांना दात म्हणतात. प्रत्येक दात लॅटिन वर्णमालेच्या एका अक्षराद्वारे नियुक्त केला जातो. पी तरंग अट्रियाचे आकुंचन प्रतिबिंबित करते, क्यूआरएस कॉम्प्लेक्स - हृदयाच्या वेंट्रिकल्सचे आकुंचन, टी लहर - वेंट्रिकल्सचे शिथिलता. काहीवेळा इलेक्ट्रोकार्डियोग्रामवर टी वेव्ह नंतर आणखी एक यू लहर असते, परंतु त्यात क्लिनिकल आणि निदानाची भूमिका नसते.
ECG विभाग हा समीप दातांमधील बंदिस्त विभाग आहे. हृदयाच्या पॅथॉलॉजीच्या निदानासाठी, P-Q आणि S-T विभागांना खूप महत्त्व आहे इलेक्ट्रोकार्डियोग्रामवरील मध्यांतर एक जटिल आहे ज्यामध्ये एक लहर आणि मध्यांतर समाविष्ट आहे. निदानासाठी P-Q आणि Q-T मध्यांतरांना खूप महत्त्व आहे.
बर्याचदा डॉक्टरांच्या निष्कर्षात आपण लहान लॅटिन अक्षरे पाहू शकता, जे दात, अंतराल आणि विभाग देखील दर्शवतात. प्रॉन्ग 5 मिमी पेक्षा कमी लांब असल्यास लहान अक्षरे वापरली जातात. याव्यतिरिक्त, QRS कॉम्प्लेक्समध्ये अनेक आर-वेव्ह दिसू शकतात, ज्यांना सामान्यतः R’, R”, इ. कधीकधी आर लहर फक्त गहाळ असते. मग संपूर्ण कॉम्प्लेक्स फक्त दोन अक्षरांनी दर्शविले जाते - QS. हे सर्व महान निदान मूल्य आहे.
ईसीजी व्याख्या योजना - परिणाम वाचण्यासाठी एक सामान्य योजना
 इलेक्ट्रोकार्डियोग्रामचा उलगडा करताना, हृदयाचे कार्य प्रतिबिंबित करण्यासाठी खालील पॅरामीटर्स आवश्यक आहेत:
इलेक्ट्रोकार्डियोग्रामचा उलगडा करताना, हृदयाचे कार्य प्रतिबिंबित करण्यासाठी खालील पॅरामीटर्स आवश्यक आहेत: - हृदयाच्या विद्युत अक्षाची स्थिती;
- हृदयाच्या लयची शुद्धता आणि विद्युत आवेगाची चालकता निश्चित करणे (नाकाबंदी, एरिथमिया आढळले आहेत);
- हृदयाच्या स्नायूंच्या आकुंचनांच्या नियमिततेचे निर्धारण;
- हृदय गती निश्चित करणे;
- विद्युत आवेगाच्या स्त्रोताची ओळख (लय सायनस आहे की नाही हे ठरवा);
- एट्रियल पी वेव्ह आणि पी-क्यू अंतरालचा कालावधी, खोली आणि रुंदीचे विश्लेषण;
- QRST हृदयाच्या वेंट्रिकल्सच्या दातांच्या कॉम्प्लेक्सचा कालावधी, खोली, रुंदीचे विश्लेषण;
- आरएस-टी सेगमेंट आणि टी वेव्हच्या पॅरामीटर्सचे विश्लेषण;
- मध्यांतराच्या पॅरामीटर्सचे विश्लेषण Q - T.
इलेक्ट्रोकार्डियोग्रामच्या निष्कर्षामध्ये, डॉक्टरांनी खालील पॅरामीटर्स प्रतिबिंबित करणे आवश्यक आहे:
- सायनस ताल किंवा नाही;
- ताल नियमितता;
- हृदय गती (एचआर);
- हृदयाच्या विद्युत अक्षाची स्थिती.
इलेक्ट्रोकार्डियोग्राम डीकोडिंगचे उदाहरण
इलेक्ट्रोकार्डियोग्राम टेपच्या अगदी सुरुवातीस एक कॅलिब्रेशन सिग्नल असावा, जो कॅपिटल अक्षर "P" 10 मिमी उंच दिसतो. जर हे कॅलिब्रेशन सिग्नल अनुपस्थित असेल, तर इलेक्ट्रोकार्डियोग्राम माहितीपूर्ण नाही. जर कॅलिब्रेशन सिग्नलची उंची मानक आणि वर्धित लीड्समध्ये 5 मिमीपेक्षा कमी असेल आणि छातीच्या लीड्समध्ये 8 मिमीच्या खाली असेल, तर इलेक्ट्रोकार्डियोग्राम व्होल्टेज कमी असेल, जे हृदयाच्या अनेक पॅथॉलॉजीजचे लक्षण आहे. त्यानंतरच्या डीकोडिंग आणि काही पॅरामीटर्सची गणना करण्यासाठी, ग्राफ पेपरच्या एका सेलमध्ये किती वेळ बसतो हे जाणून घेणे आवश्यक आहे. 25 mm/s च्या टेपच्या गतीने, 1 mm लांबीचा एक सेल 0.04 सेकंद आहे, आणि 50 mm/s च्या वेगाने - 0.02 सेकंद.हृदयाच्या ठोक्यांची नियमितता तपासणे
R - R च्या अंतराने अंदाज लावला जातो. संपूर्ण रेकॉर्डिंगमध्ये दात एकमेकांपासून समान अंतरावर असल्यास, ताल नियमित असतो. अन्यथा, त्याला बरोबर म्हणतात. आर-आर लहरींमधील अंतराचा अंदाज लावणे अगदी सोपे आहे: इलेक्ट्रोकार्डियोग्राम ग्राफ पेपरवर रेकॉर्ड केले जाते, ज्यामुळे मिलिमीटरमध्ये कोणतेही अंतर मोजणे सोपे होते.हृदय गतीची गणना (HR)
 हे एका सोप्या अंकगणित पद्धतीने केले जाते: ते ग्राफ पेपरवरील मोठ्या चौरसांची संख्या मोजतात जे दोन आर दातांमध्ये बसतात. नंतर हृदय गती सूत्राद्वारे मोजली जाते, जी कार्डिओग्राफमधील टेपच्या गतीने निर्धारित केली जाते:
हे एका सोप्या अंकगणित पद्धतीने केले जाते: ते ग्राफ पेपरवरील मोठ्या चौरसांची संख्या मोजतात जे दोन आर दातांमध्ये बसतात. नंतर हृदय गती सूत्राद्वारे मोजली जाते, जी कार्डिओग्राफमधील टेपच्या गतीने निर्धारित केली जाते: 1. पट्ट्याचा वेग 50 मिमी/से आहे - नंतर हृदय गती 600 वर्गांच्या संख्येने भागली जाते.
2. बेल्टची गती 25 मिमी/से आहे - नंतर हृदय गती 300 वर्गांच्या संख्येने भागली जाते.
उदाहरणार्थ, जर 4.8 मोठे चौरस दोन R दातांमध्ये बसत असतील, तर हृदय गती, 50 mm/s च्या टेप गतीने, 600 / 4.8 = 125 बीट्स प्रति मिनिट असेल.
जर हृदयाच्या आकुंचनाची लय चुकीची असेल, तर R लहरींमधील कमाल आणि किमान अंतराचा आधार घेऊन जास्तीत जास्त आणि किमान हृदय गती निर्धारित केली जाते.
लयीचा स्त्रोत शोधणे
डॉक्टर हृदयाच्या आकुंचनांच्या लयचा अभ्यास करतात आणि मज्जातंतू पेशींच्या कोणत्या नोडमुळे हृदयाच्या स्नायूंच्या आकुंचन आणि विश्रांतीची चक्रीय प्रक्रिया होते हे शोधून काढते. नाकेबंदी निश्चित करण्यासाठी हे खूप महत्वाचे आहे.ईसीजी व्याख्या - ताल
साधारणपणे, सायनस गँगलियन पेसमेकर आहे. आणि अशा सामान्य लय स्वतःला सायनस म्हणतात - इतर सर्व पर्याय पॅथॉलॉजिकल आहेत. विविध पॅथॉलॉजीजमध्ये, हृदयाच्या वहन प्रणालीच्या मज्जातंतू पेशींचे इतर कोणतेही नोड पेसमेकर म्हणून कार्य करू शकतात. या प्रकरणात, चक्रीय विद्युत आवेग गोंधळलेले आहेत, आणि हृदयाच्या आकुंचनची लय विस्कळीत आहे - एक अतालता उद्भवते.सायनस ताल मध्ये लीड II मधील इलेक्ट्रोकार्डिओग्रामवर, प्रत्येक QRS कॉम्प्लेक्ससमोर एक P लहर असते आणि ती नेहमी सकारात्मक असते. एका लीडवर, सर्व P लाटा समान आकार, लांबी आणि रुंदी असाव्यात.
अलिंद लय सह II आणि III लीडमधील P लहर ऋणात्मक आहे, परंतु प्रत्येक QRS कॉम्प्लेक्सच्या समोर उपस्थित आहे.
एट्रिओव्हेंट्रिक्युलर लय कार्डिओग्रामवर पी लहरी नसणे किंवा क्यूआरएस कॉम्प्लेक्स नंतर ही लहर दिसणे आणि त्याच्या आधी नाही, जसे सामान्य आहे. या प्रकारच्या लयसह, हृदय गती कमी असते, प्रति मिनिट 40 ते 60 बीट्स पर्यंत असते.
वेंट्रिक्युलर लय QRS कॉम्प्लेक्सच्या रुंदीत वाढ करून वैशिष्ट्यीकृत, जे मोठे आणि भयावह होते. P लहरी आणि QRS कॉम्प्लेक्स एकमेकांशी पूर्णपणे असंबंधित आहेत. म्हणजेच, कोणताही कठोर योग्य सामान्य क्रम नाही - P लहर, त्यानंतर QRS कॉम्प्लेक्स. वेंट्रिक्युलर लय हृदयाच्या गतीमध्ये घट द्वारे दर्शविले जाते - प्रति मिनिट 40 बीट्स पेक्षा कमी.
हृदयाच्या संरचनेत विद्युत आवेग चालविण्याच्या पॅथॉलॉजीची ओळख
हे करण्यासाठी, P लहर, P-Q मध्यांतर आणि QRS कॉम्प्लेक्सचा कालावधी मोजा. या पॅरामीटर्सचा कालावधी मिलीमेट्रिक टेपवरून मोजला जातो ज्यावर कार्डिओग्राम रेकॉर्ड केला जातो. प्रथम, प्रत्येक दात किंवा मध्यांतर किती मिलिमीटर व्यापतात याचा विचार करा, त्यानंतर परिणामी मूल्य 50 मिमी / सेकंदाच्या लेखन गतीने 0.02 ने किंवा 25 मिमी / सेकंदाच्या लेखन गतीने 0.04 ने गुणाकार केले जाईल.पी वेव्हचा सामान्य कालावधी 0.1 सेकंदांपर्यंत आहे, पी-क्यू मध्यांतर 0.12-0.2 सेकंद आहे, क्यूआरएस कॉम्प्लेक्स 0.06-0.1 सेकंद आहे.
हृदयाची विद्युत अक्ष
 कोन अल्फा म्हणून संदर्भित. त्याची सामान्य स्थिती, क्षैतिज किंवा अनुलंब असू शकते. शिवाय, पातळ व्यक्तीमध्ये, हृदयाची अक्ष सरासरी मूल्यांच्या तुलनेत अधिक अनुलंब असते आणि पूर्ण लोकांमध्ये ते अधिक क्षैतिज असते. हृदयाच्या विद्युत अक्षाची सामान्य स्थिती 30-69 o, अनुलंब - 70-90 o, क्षैतिज - 0-29 o आहे. कोन अल्फा, 91 ते ±180 o पर्यंत, परावर्तित करतो तीव्र विचलनउजवीकडे हृदयाची विद्युत अक्ष. कोन अल्फा, 0 ते -90 o पर्यंत, हृदयाच्या विद्युत अक्षाचे डावीकडे तीव्र विचलन प्रतिबिंबित करते.
कोन अल्फा म्हणून संदर्भित. त्याची सामान्य स्थिती, क्षैतिज किंवा अनुलंब असू शकते. शिवाय, पातळ व्यक्तीमध्ये, हृदयाची अक्ष सरासरी मूल्यांच्या तुलनेत अधिक अनुलंब असते आणि पूर्ण लोकांमध्ये ते अधिक क्षैतिज असते. हृदयाच्या विद्युत अक्षाची सामान्य स्थिती 30-69 o, अनुलंब - 70-90 o, क्षैतिज - 0-29 o आहे. कोन अल्फा, 91 ते ±180 o पर्यंत, परावर्तित करतो तीव्र विचलनउजवीकडे हृदयाची विद्युत अक्ष. कोन अल्फा, 0 ते -90 o पर्यंत, हृदयाच्या विद्युत अक्षाचे डावीकडे तीव्र विचलन प्रतिबिंबित करते. हृदयाची विद्युत अक्ष विविध पॅथॉलॉजिकल परिस्थितींमध्ये विचलित होऊ शकते. उदाहरणार्थ, उच्च रक्तदाब उजवीकडे विचलनास कारणीभूत ठरतो, वहन विकार (नाकाबंदी) उजवीकडे किंवा डावीकडे हलवू शकतो.
अलिंद पी लहर
अॅट्रियल पी वेव्ह असावी:- I, II, aVF आणि चेस्ट लीड्समध्ये सकारात्मक (2, 3, 4, 5, 6);
- aVR मध्ये नकारात्मक;
- III, aVL, V1 मध्ये biphasic (दाताचा काही भाग सकारात्मक भागात असतो आणि काही भाग - नकारात्मक मध्ये असतो).
पी वेव्हचे पॅथॉलॉजिकल फॉर्म खालील पॅथॉलॉजीज दर्शवू शकतात:
1.
II, III, aVF मध्ये उच्च आणि तीक्ष्ण दात उजव्या कर्णिका ("cor pulmonale") च्या हायपरट्रॉफीसह दिसतात;
2.
I, aVL, V5 आणि V6 लीड्समध्ये मोठ्या रुंदीसह दोन शिखरे असलेली P लहर डाव्या आलिंद हायपरट्रॉफी (उदाहरणार्थ, मिट्रल वाल्व रोग) दर्शवते.
P-Q मध्यांतर
P–Q मध्यांतराचा सामान्य कालावधी 0.12 ते 0.2 सेकंद असतो. पी-क्यू मध्यांतराच्या कालावधीत वाढ हे एट्रिओव्हेंट्रिक्युलर ब्लॉकचे प्रतिबिंब आहे. इलेक्ट्रोकार्डियोग्रामवर, एट्रिओव्हेंट्रिक्युलर (एव्ही) नाकाबंदीचे तीन अंश वेगळे केले जाऊ शकतात:- मी पदवी:इतर सर्व कॉम्प्लेक्स आणि दातांच्या संरक्षणासह पी-क्यू मध्यांतराची साधी वाढ.
- II पदवी:काही QRS कॉम्प्लेक्सच्या आंशिक नुकसानासह P-Q मध्यांतर वाढवणे.
- III पदवी:पी वेव्ह आणि क्यूआरएस कॉम्प्लेक्स दरम्यान संवादाचा अभाव. या प्रकरणात, अॅट्रिया त्यांच्या स्वत: च्या लयीत कार्य करतात आणि वेंट्रिकल्स त्यांच्या स्वतःच्या लयीत कार्य करतात.
वेंट्रिक्युलर क्यूआरएसटी कॉम्प्लेक्स
 वेंट्रिक्युलर क्यूआरएसटी-कॉम्प्लेक्समध्ये क्यूआरएस-कॉम्प्लेक्स आणि एस-टी सेगमेंटचा समावेश असतो. क्यूआरएसटी-कॉम्प्लेक्सचा सामान्य कालावधी 0.1 सेकंदांपेक्षा जास्त नसतो आणि त्याची वाढ हिस बंडल पायांच्या ब्लॉकेडसह आढळते.
वेंट्रिक्युलर क्यूआरएसटी-कॉम्प्लेक्समध्ये क्यूआरएस-कॉम्प्लेक्स आणि एस-टी सेगमेंटचा समावेश असतो. क्यूआरएसटी-कॉम्प्लेक्सचा सामान्य कालावधी 0.1 सेकंदांपेक्षा जास्त नसतो आणि त्याची वाढ हिस बंडल पायांच्या ब्लॉकेडसह आढळते. QRS कॉम्प्लेक्सतीन दात आहेत, अनुक्रमे Q, R आणि S. Q लहर कार्डिओग्रामवर 1, 2 आणि 3 छाती वगळता सर्व लीड्समध्ये दिसते. सामान्य क्यू वेव्हमध्ये आर वेव्हच्या 25% पर्यंत मोठेपणा असतो. Q वेव्हचा कालावधी 0.03 सेकंद असतो. आर लहर पूर्णपणे सर्व लीड्समध्ये रेकॉर्ड केली जाते. S लाट सर्व लीड्समध्ये देखील दृश्यमान आहे, परंतु त्याचे मोठेपणा 1ल्या छातीपासून 4थ्या पर्यंत कमी होते आणि 5व्या आणि 6व्या मध्ये ते पूर्णपणे अनुपस्थित असू शकते. या दात जास्तीत जास्त मोठेपणा 20 मिमी आहे.
S-T विभाग आहे निदानाच्या दृष्टिकोनातून खूप महत्वाचे. या दाताद्वारेच मायोकार्डियल इस्केमिया, म्हणजेच हृदयाच्या स्नायूमध्ये ऑक्सिजनची कमतरता आढळू शकते. सहसा हा विभाग आयसोलीनच्या बाजूने चालतो, 1, 2 आणि 3 चेस्ट लीड्समध्ये, तो जास्तीत जास्त 2 मिमी पर्यंत वाढू शकतो. आणि 4थ्या, 5व्या आणि 6व्या चेस्ट लीड्समध्ये, S-T विभाग जास्तीत जास्त अर्धा मिलिमीटरने आयसोलीनच्या खाली सरकतो. हे आयसोलीनपासून विभागाचे विचलन आहे जे मायोकार्डियल इस्केमियाची उपस्थिती दर्शवते.
टी लाट
टी लहर हृदयाच्या वेंट्रिकल्सच्या हृदयाच्या स्नायूमध्ये अंतिम विश्रांतीच्या प्रक्रियेचे प्रतिबिंब आहे. सहसा R लाटाच्या मोठ्या परिमाणासह, T लहर देखील सकारात्मक असेल. नकारात्मक टी लहर सामान्यपणे फक्त लीड aVR मध्ये रेकॉर्ड केली जाते.Q-T मध्यांतर
Q - T मध्यांतर अंततः हृदयाच्या वेंट्रिकल्सच्या मायोकार्डियममध्ये संकुचित होण्याची प्रक्रिया प्रतिबिंबित करते.ईसीजी व्याख्या - सामान्य निर्देशक
इलेक्ट्रोकार्डियोग्रामची प्रतिलिपी सामान्यतः डॉक्टरांद्वारे निष्कर्षात रेकॉर्ड केली जाते. सामान्य हृदयाच्या ईसीजीचे एक सामान्य उदाहरण असे दिसते:1. PQ - 0.12 s.
2. QRS - 0.06 s.
3. QT - 0.31 s.
4. आरआर - ०.६२ - ०.६६ - ०.६.
5. हृदय गती 70-75 बीट्स प्रति मिनिट आहे.
6. सायनस ताल.
7. हृदयाची विद्युत अक्ष साधारणपणे स्थित असते.
सामान्यतः, ताल फक्त सायनस असावा, प्रौढ व्यक्तीच्या हृदयाची गती 60-90 बीट्स प्रति मिनिट असते. P लहर साधारणपणे 0.1 s पेक्षा जास्त नसते, P-Q मध्यांतर 0.12-0.2 सेकंद असते, QRS कॉम्प्लेक्स 0.06-0.1 सेकंद असते, Q-T 0.4 s पर्यंत असते.
जर कार्डिओग्राम पॅथॉलॉजिकल असेल तर त्यात विशिष्ट सिंड्रोम आणि विकृती दर्शविल्या जातात (उदाहरणार्थ, हिस बंडलच्या डाव्या पायाची आंशिक नाकाबंदी, मायोकार्डियल इस्केमिया इ.). तसेच, डॉक्टर विशिष्ट उल्लंघन आणि दात, मध्यांतर आणि विभागांच्या सामान्य पॅरामीटर्समधील बदल प्रतिबिंबित करू शकतात (उदाहरणार्थ, पी वेव्ह किंवा क्यू-टी मध्यांतर कमी करणे इ.).
मुले आणि गर्भवती महिलांमध्ये ईसीजी उलगडणे
तत्वतः, मुले आणि गर्भवती महिलांमध्ये, हृदयाच्या इलेक्ट्रोकार्डियोग्रामची सामान्य मूल्ये निरोगी प्रौढांप्रमाणेच असतात. तथापि, काही शारीरिक वैशिष्ट्ये आहेत. उदाहरणार्थ, मुलांमध्ये हृदय गती प्रौढांपेक्षा जास्त असते. 3 वर्षांखालील मुलाचे सामान्य हृदय गती 100 - 110 बीट्स प्रति मिनिट, 3-5 वर्षे - 90 - 100 बीट्स प्रति मिनिट असते. मग हळूहळू हृदय गती कमी होते आणि पौगंडावस्थेमध्ये त्याची तुलना प्रौढ व्यक्तीशी केली जाते - 60 - 90 बीट्स प्रति मिनिट.गर्भवती महिलांमध्ये, वाढत्या गर्भाशयाच्या संकुचिततेमुळे उशीरा गर्भावस्थेत हृदयाच्या विद्युत अक्षाचे थोडेसे विचलन शक्य आहे. याव्यतिरिक्त, सायनस टाकीकार्डिया बहुतेकदा विकसित होतो, म्हणजेच हृदयाच्या गतीमध्ये 110-120 बीट्स प्रति मिनिट वाढ होते, जी एक कार्यशील स्थिती आहे आणि स्वतःहून जाते. हृदयाच्या गतीमध्ये वाढ मोठ्या प्रमाणात रक्ताभिसरण आणि वाढत्या कामाच्या लोडशी संबंधित आहे. गर्भवती महिलांमध्ये हृदयावरील भार वाढल्यामुळे, ओव्हरलोड आढळू शकते विविध विभागअवयव या घटना पॅथॉलॉजी नाहीत - ते गर्भधारणेशी संबंधित आहेत आणि बाळाच्या जन्मानंतर ते स्वतःच पास होतील.
हृदयविकाराच्या झटक्यामध्ये इलेक्ट्रोकार्डियोग्रामचा उलगडा करणे
 ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे हृदयाच्या स्नायूंच्या पेशींना ऑक्सिजन पुरवठा एक तीक्ष्ण समाप्ती आहे, ज्यामुळे हायपोक्सियाच्या अवस्थेत असलेल्या ऊतक साइटचे नेक्रोसिस विकसित होते. ऑक्सिजन पुरवठ्याचे उल्लंघन करण्याचे कारण भिन्न असू शकते - बहुतेकदा हे रक्तवाहिनीतील अडथळा किंवा त्याचे फाटणे असते. हृदयविकाराचा झटका हृदयाच्या स्नायूंच्या ऊतीचा फक्त एक भाग पकडतो आणि जखमेची व्याप्ती रक्तवाहिनीच्या आकारावर अवलंबून असते जी बंद किंवा फाटलेली असते. इलेक्ट्रोकार्डियोग्रामवर, मायोकार्डियल इन्फेक्शनमध्ये काही चिन्हे असतात ज्याद्वारे त्याचे निदान केले जाऊ शकते.
ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे हृदयाच्या स्नायूंच्या पेशींना ऑक्सिजन पुरवठा एक तीक्ष्ण समाप्ती आहे, ज्यामुळे हायपोक्सियाच्या अवस्थेत असलेल्या ऊतक साइटचे नेक्रोसिस विकसित होते. ऑक्सिजन पुरवठ्याचे उल्लंघन करण्याचे कारण भिन्न असू शकते - बहुतेकदा हे रक्तवाहिनीतील अडथळा किंवा त्याचे फाटणे असते. हृदयविकाराचा झटका हृदयाच्या स्नायूंच्या ऊतीचा फक्त एक भाग पकडतो आणि जखमेची व्याप्ती रक्तवाहिनीच्या आकारावर अवलंबून असते जी बंद किंवा फाटलेली असते. इलेक्ट्रोकार्डियोग्रामवर, मायोकार्डियल इन्फेक्शनमध्ये काही चिन्हे असतात ज्याद्वारे त्याचे निदान केले जाऊ शकते. मायोकार्डियल इन्फेक्शनच्या विकासाच्या प्रक्रियेत, चार टप्पे वेगळे केले जातात, ज्याचे ईसीजीवर भिन्न प्रकटीकरण आहेत:
- तीव्र;
- तीव्र;
- subacute;
- cicatricial
काहीवेळा मायोकार्डियल इस्केमियाचा टप्पा सर्वात तीव्रतेच्या आधी पकडणे शक्य आहे, जे उच्च टी लाटा द्वारे दर्शविले जाते.
तीव्र अवस्थामायोकार्डियल इन्फेक्शन 2-3 आठवडे टिकते. या कालावधीत, ECG वर एक विस्तृत आणि उच्च-मोठेपणाची क्यू लहर आणि नकारात्मक टी लहर रेकॉर्ड केली जाते.
सबक्युट स्टेज 3 महिन्यांपर्यंत टिकते. ईसीजीवर प्रचंड मोठेपणा असलेली खूप मोठी नकारात्मक टी लहर नोंदवली जाते, जी हळूहळू सामान्य होते. कधीकधी S-T विभागाचा उदय दिसून येतो, जो या कालावधीपर्यंत समतल झाला असावा. हे एक चिंताजनक लक्षण आहे, कारण ते हृदयाच्या एन्युरिझमची निर्मिती दर्शवू शकते.
Cicatricial स्टेजहृदयविकाराचा झटका हा शेवटचा असतो, कारण खराब झालेल्या जागेवर संयोजी ऊतक तयार होतो, आकुंचन होऊ शकत नाही. हा डाग ECG वर क्यू वेव्हच्या स्वरूपात नोंदवला जातो, जो आयुष्यभर राहील. अनेकदा टी लहर सपाट असते, कमी मोठेपणा असते किंवा पूर्णपणे नकारात्मक असते.
सर्वात सामान्य ईसीजीचा उलगडा करणे
 शेवटी, डॉक्टर ईसीजी डीकोडिंगचा परिणाम लिहितात, जे सहसा समजण्यासारखे नसते, कारण त्यात अटी, सिंड्रोम आणि पॅथोफिजियोलॉजिकल प्रक्रियेचे विधान असते. वैद्यकीय शिक्षणाशिवाय एखाद्या व्यक्तीसाठी न समजण्याजोग्या सर्वात सामान्य ईसीजी निष्कर्षांचा विचार करा.
शेवटी, डॉक्टर ईसीजी डीकोडिंगचा परिणाम लिहितात, जे सहसा समजण्यासारखे नसते, कारण त्यात अटी, सिंड्रोम आणि पॅथोफिजियोलॉजिकल प्रक्रियेचे विधान असते. वैद्यकीय शिक्षणाशिवाय एखाद्या व्यक्तीसाठी न समजण्याजोग्या सर्वात सामान्य ईसीजी निष्कर्षांचा विचार करा. एक्टोपिक लयम्हणजे सायनस नाही - जे पॅथॉलॉजी आणि सर्वसामान्य प्रमाण दोन्ही असू शकते. नॉर्मा एक्टोपिक तालजेव्हा हृदयाच्या वहन प्रणालीची जन्मजात विकृती असते, परंतु व्यक्ती कोणतीही तक्रार करत नाही आणि इतर हृदयविकाराच्या पॅथॉलॉजीजचा त्रास होत नाही. इतर प्रकरणांमध्ये, एक्टोपिक लय नाकेबंदीची उपस्थिती दर्शवते.
पुनर्ध्रुवीकरण प्रक्रियेत बदल ECG वर आकुंचन झाल्यानंतर हृदयाच्या स्नायूंच्या विश्रांती प्रक्रियेचे उल्लंघन प्रतिबिंबित करते.
सायनस तालनिरोगी व्यक्तीचे सामान्य हृदय गती आहे.
सायनस किंवा साइनसॉइडल टाकीकार्डियायाचा अर्थ असा की एखाद्या व्यक्तीची नियमित आणि नियमित लय असते, परंतु हृदय गती वाढते - प्रति मिनिट 90 पेक्षा जास्त बीट्स. 30 वर्षांपेक्षा कमी वयाच्या तरुणांमध्ये, हे सर्वसामान्य प्रमाण आहे.
सायनस ब्रॅडीकार्डिया- ही हृदयाच्या ठोक्यांची कमी संख्या आहे - सामान्य, नियमित लयच्या पार्श्वभूमीवर प्रति मिनिट 60 बीट्सपेक्षा कमी.
गैर-विशिष्ट ST-T लहरी बदलयाचा अर्थ असा की सर्वसामान्य प्रमाणातील किरकोळ विचलन आहेत, परंतु त्यांचे कारण हृदयाच्या पॅथॉलॉजीशी पूर्णपणे संबंधित नसू शकतात. संपूर्ण तपासणी आवश्यक आहे. असे गैर-विशिष्ट एसटी-टी बदल पोटॅशियम, सोडियम, क्लोराईड, मॅग्नेशियम आयन किंवा विविध अंतःस्रावी विकारांच्या असंतुलनासह विकसित होऊ शकतात, बहुतेकदा स्त्रियांमध्ये रजोनिवृत्ती दरम्यान.
Biphasic R लहरहृदयविकाराच्या इतर लक्षणांसह संयोगाने मायोकार्डियमच्या आधीच्या भिंतीचे नुकसान सूचित करते. जर हृदयविकाराच्या झटक्याची इतर कोणतीही चिन्हे आढळली नाहीत, तर बायफासिक आर वेव्ह हे पॅथॉलॉजीचे लक्षण नाही.
QT लांबवणेमुलामध्ये हायपोक्सिया (ऑक्सिजनची कमतरता), मुडदूस किंवा मज्जासंस्थेची अतिउत्साहीता दर्शवू शकते, जे जन्माच्या आघाताचा परिणाम आहे.
मायोकार्डियल हायपरट्रॉफीयाचा अर्थ हृदयाची स्नायूची भिंत घट्ट झाली आहे आणि ती मोठ्या भाराने कार्य करते. याचा परिणाम होऊ शकतो:
- हृदय अपयश;
- अतालता
मायोकार्डियममध्ये मध्यम पसरलेले बदलयाचा अर्थ ऊतींचे पोषण विस्कळीत झाले आहे, हृदयाच्या स्नायूचा डिस्ट्रोफी विकसित झाला आहे. ही एक दुरुस्त करण्यायोग्य स्थिती आहे: आपल्याला डॉक्टरांना भेटण्याची आणि पौष्टिकतेच्या सामान्यीकरणासह उपचारांचा पुरेसा कोर्स करणे आवश्यक आहे.
हृदयाच्या विद्युत अक्षाचे विचलन (EOS)डावीकडे किंवा उजवीकडे अनुक्रमे डाव्या किंवा उजव्या वेंट्रिकलच्या हायपरट्रॉफीसह शक्य आहे. EOS लठ्ठ लोकांमध्ये डावीकडे आणि पातळ लोकांमध्ये उजवीकडे विचलित होऊ शकते, परंतु या प्रकरणात हे सर्वसामान्य प्रमाण आहे.
डावा प्रकार ECG- डावीकडे EOS विचलन.
NBPNPG- "हिजच्या बंडलच्या उजव्या पायाची अपूर्ण नाकेबंदी" चे संक्षेप. ही स्थिती नवजात मुलांमध्ये उद्भवू शकते आणि सर्वसामान्य प्रमाण आहे. क्वचित प्रसंगी, एनबीबीबीबीमुळे अतालता होऊ शकते, परंतु सामान्यतः नकारात्मक परिणामांच्या विकासास कारणीभूत ठरत नाही. हिसच्या बंडलची नाकेबंदी लोकांमध्ये सामान्य आहे, परंतु जर हृदयाबद्दल कोणतीही तक्रार नसेल तर हे पूर्णपणे धोकादायक नाही.
BPVLNPG- एक संक्षेप म्हणजे "हिजच्या बंडलच्या डाव्या पायाच्या आधीच्या शाखेची नाकेबंदी". हे हृदयातील विद्युत आवेगाच्या संवहनाचे उल्लंघन प्रतिबिंबित करते आणि एरिथमियाच्या विकासास कारणीभूत ठरते.
V1-V3 मध्ये लहान आर लहर वाढवेंट्रिक्युलर सेप्टल इन्फेक्शनचे लक्षण असू शकते. असे आहे की नाही हे अचूकपणे निर्धारित करण्यासाठी, दुसरा ईसीजी अभ्यास करणे आवश्यक आहे.
सीएलसी सिंड्रोम(क्लेन-लेव्ही-क्रिटेस्को सिंड्रोम) हृदयाच्या वहन प्रणालीचे एक जन्मजात वैशिष्ट्य आहे. अतालता होऊ शकते. या सिंड्रोमला उपचारांची आवश्यकता नाही, परंतु हृदयरोगतज्ज्ञांकडून नियमितपणे तपासणी करणे आवश्यक आहे.
कमी व्होल्टेज ईसीजीअनेकदा पेरीकार्डिटिस (मोठे खंड संयोजी ऊतकहृदयात, स्नायू बदलणे). याव्यतिरिक्त, हे लक्षण थकवा किंवा मायक्सडेमाचे प्रतिबिंब असू शकते.
चयापचय बदलहृदयाच्या स्नायूंच्या कुपोषणाचे प्रतिबिंब आहेत. हृदयरोगतज्ज्ञांकडून तपासणी करणे आणि उपचारांचा कोर्स करणे आवश्यक आहे.
वहन मंदताम्हणजे मज्जातंतूचा आवेग हृदयाच्या ऊतींमधून सामान्यपेक्षा अधिक हळू जातो. स्वतःच, या स्थितीस विशेष उपचारांची आवश्यकता नसते - हे हृदयाच्या वहन प्रणालीचे जन्मजात वैशिष्ट्य असू शकते. कार्डिओलॉजिस्टकडे नियमितपणे पाठपुरावा करण्याची शिफारस केली जाते.
नाकेबंदी 2 आणि 3 अंशहृदयाच्या वहनाचे गंभीर उल्लंघन प्रतिबिंबित करते, जे अतालता द्वारे प्रकट होते. या प्रकरणात, उपचार आवश्यक आहे.
पुढे उजव्या वेंट्रिकलसह हृदयाचे फिरणेकदाचित अप्रत्यक्ष चिन्हहायपरट्रॉफीचा विकास. या प्रकरणात, त्याचे कारण शोधणे आणि उपचारांचा कोर्स घेणे किंवा आहार आणि जीवनशैली समायोजित करणे आवश्यक आहे.
प्रतिलिपीसह इलेक्ट्रोकार्डियोग्रामची किंमत
डीकोडिंगसह इलेक्ट्रोकार्डियोग्रामची किंमत विशिष्टतेनुसार लक्षणीय बदलते वैद्यकीय संस्था. तर, सार्वजनिक रुग्णालये आणि क्लिनिकमध्ये, ईसीजी घेण्याची आणि डॉक्टरांद्वारे डीकोड करण्याच्या प्रक्रियेची किमान किंमत 300 रूबल आहे. या प्रकरणात, आपल्याला रेकॉर्ड केलेल्या वक्रांसह चित्रपट प्राप्त होतील आणि त्यावर डॉक्टरांचे निष्कर्ष, जे तो स्वत: बनवेल किंवा संगणक प्रोग्रामच्या मदतीने.जर तुम्हाला इलेक्ट्रोकार्डियोग्रामवर सखोल आणि तपशीलवार निष्कर्ष काढायचा असेल, सर्व पॅरामीटर्स आणि बदलांचे डॉक्टरांचे स्पष्टीकरण, अशा सेवा प्रदान करणार्या खाजगी क्लिनिकशी संपर्क साधणे चांगले. येथे डॉक्टर केवळ कार्डिओग्रामचा उलगडा करून निष्कर्ष लिहू शकत नाहीत, तर आपल्याशी शांतपणे बोलू शकतील, हळूहळू सर्व स्वारस्यांचे मुद्दे समजावून सांगतील. तथापि, खाजगी मध्ये डीकोडिंगसह अशा कार्डिओग्रामची किंमत वैद्यकीय केंद्र 800 रूबल ते 3600 रूबल पर्यंत. आपण असे गृहीत धरू नये की वाईट तज्ञ सामान्य क्लिनिक किंवा रुग्णालयात काम करतात - हे इतकेच आहे की एखाद्या राज्य संस्थेतील डॉक्टरकडे, नियमानुसार, खूप मोठ्या प्रमाणात काम असते, म्हणून प्रत्येक रुग्णाशी मोठ्या प्रमाणात बोलण्यासाठी त्याच्याकडे वेळ नसतो. तपशील
प्रतिलिपीसह कार्डिओग्राम घेण्यासाठी वैद्यकीय संस्था निवडताना, सर्वप्रथम, डॉक्टरांच्या पात्रतेकडे लक्ष द्या. हे एक विशेषज्ञ असणे चांगले आहे - एक हृदयरोगतज्ज्ञ किंवा चांगले काम अनुभव असलेले एक थेरपिस्ट. जर एखाद्या मुलास कार्डिओग्रामची आवश्यकता असेल तर बालरोगतज्ञांशी संपर्क साधणे चांगले आहे, कारण "प्रौढ" डॉक्टर नेहमी बाळाची वैशिष्ट्ये आणि शारीरिक वैशिष्ट्ये विचारात घेत नाहीत.
वापरण्यापूर्वी, आपण एखाद्या विशेषज्ञचा सल्ला घ्यावा.ईसीजी व्याख्या एका पात्र तज्ञाद्वारे केली जाते. कार्यात्मक निदान तपासणीची ही पद्धत:
- हृदय गती: विद्युत आवेगांचे जनरेटर आणि या आवेग चालविणार्या कार्डियाक सिस्टमची स्थिती काय आहे.
- ह्रदयाचा स्नायू: त्याची स्थिती आणि कार्यप्रदर्शन, नुकसान, जळजळ आणि इतर पॅथॉलॉजिकल प्रक्रिया ज्यामुळे हृदयाच्या स्थितीवर परिणाम होऊ शकतो.
- ईसीजी नियंत्रण;
- होल्टर (दिवसभर हृदयाच्या कामाचे निरीक्षण);
- हृदयाच्या स्नायूचा अल्ट्रासाऊंड;
- ट्रेडमिल (व्यायाम करताना हृदयाच्या कार्यक्षमतेची चाचणी).
- कार्यात्मक (घाबरणे आणि मज्जातंतूंच्या पार्श्वभूमीवर प्रकट);
- सेंद्रिय (एखाद्या व्यक्तीला हृदय दोष, मायोकार्डिटिस आणि हृदय व रक्तवाहिन्यासंबंधी प्रणालीसह जन्मजात समस्या असल्यास).
- 1. एका फोकस (मोनोटोपिक) द्वारे एकत्रित, दर तासाला 60 वेळा रोगाच्या प्रकटीकरणाची पृथक प्रकरणे.
- 2. सतत मोनोटोपिक बदल, प्रत्येक मिनिटाला 5-6 वेळा जास्त प्रमाणात प्रकट होतात.
- 3. कायमस्वरूपी बहुरूपी (वेगळा आकार आहे) आणि पॉलीटोपिक (घटनेचा एक वेगळा फोकस आहे) बदल.
- 4. पेअर किंवा ग्रुप, पॅरोक्सिस्मल टाकीकार्डियाच्या एपिसोडिक हल्ल्यांसह.
- 5. एक्स्ट्रासिस्टोल्सचे लवकर प्रकटीकरण.
- 1. सिनोएट्रिअल नाकाबंदी: सायनस नोडमधून थेट आवेग जाणे कठीण आहे. मग ही नाकेबंदी सायनस नोडच्या कमकुवतपणाच्या सिंड्रोममध्ये विकसित होते, नवीन नाकाबंदी होईपर्यंत आकुंचनांची संख्या कमी होते, परिधीय विभागात रक्तपुरवठा खंडित होतो, श्वास लागणे, अशक्तपणा, चक्कर येणे आणि चेतना नष्ट होणे.
- 2. समोइलोव्ह-वेन्केबॅचची नाकेबंदी - सायनोएट्रिअल नाकेबंदीची दुसरी पदवी.
- 3. एट्रिओव्हेंट्रिक्युलर ब्लॉक 0.09 सेकंदांपेक्षा जास्त काळ एट्रिओव्हेंट्रिक्युलर नोडच्या उत्तेजित होण्यास विलंब होतो. या प्रकारच्या नाकेबंदीचे 3 अंश आहेत. रोगाच्या उच्च स्तरावर, वेंट्रिकल्स संकुचित होण्याची अधिक शक्यता असते. म्हणून, सर्वोच्च टप्प्यात, रक्ताभिसरणाचा त्रास अधिक तीव्र होतो.
सगळं दाखवा
हृदयाचे ठोके
रुग्ण इलेक्ट्रोकार्डियोग्राम त्याच्या परिणामांसह गोळा करतात. ते स्वतःच डिक्रिप्ट केले जाऊ शकत नाही. आकृती वाचण्यासाठी, आपल्याला विशेष वैद्यकीय शिक्षणाची आवश्यकता असेल. फंक्शनल डायग्नोस्टिशियनला भेटण्यापूर्वी चिंताग्रस्त होण्याची गरज नाही. भेटीच्या वेळी, तो तुम्हाला निदानाचे सर्व धोके सांगेल, एक प्रभावी उपचार लिहून देईल. परंतु जर रुग्णाला गंभीर आजाराचे निदान झाले असेल तर हृदयरोगतज्ज्ञांशी सल्लामसलत करणे आवश्यक आहे.
जेव्हा ईसीजीच्या डीकोडिंगने स्पष्ट परिणाम दिले नाहीत, तेव्हा डॉक्टर अतिरिक्त अभ्यास लिहून देऊ शकतात:
या अभ्यासांचा वापर करून मोजमापांचे परिणाम हृदयाच्या कार्याचे अचूक सूचक आहेत. मायोकार्डियमच्या कामात कोणतेही अपयश नसल्यास, चाचण्यांचे चांगले परिणाम होतील.
निरोगी व्यक्तीच्या ईसीजीवर, "सायनस ताल" असा शिलालेख आढळतो.या शिलालेखात प्रति मिनिट 90 पर्यंत बीट्सची वारंवारता जोडल्यास, परिणाम चांगले आहेत, हृदय व्यत्यय न घेता कार्य करते. सायनस लय हे सायनस नोडच्या लयचे मोजमाप आहे, जे हृदयाचे स्नायू आकुंचन पावणाऱ्या विद्युत आवेगांचे नियमन आणि निर्मिती करण्यासाठी मुख्य ताल उत्पादक आहे. इलेक्ट्रोकार्डियोग्रामचे वर्णन, ज्यामध्ये सायनस लय समाविष्ट आहे, हे सर्वसामान्य प्रमाण आहे, जे साइनस नोड आणि हृदयाच्या स्नायूचे आरोग्य दर्शवते.

जर हृदयाच्या कार्डिओग्राममध्ये त्याच्या वर्णनात इतर कोणत्याही नोट्स नसतील तर ते हृदयाच्या एकूण आरोग्यास सूचित करते. सायनस ताल अॅट्रियल, एट्रिओव्हेंट्रिक्युलर किंवा वेंट्रिक्युलर द्वारे बदलले जाऊ शकते. या प्रकारच्या लय दर्शवितात की हृदयाच्या या भागांद्वारे आकुंचन अचूकपणे चालते, ज्याला पॅथॉलॉजी मानले जाते.

लिपिडोग्राम आणि रक्ताचा लिपिड स्पेक्ट्रम म्हणजे काय - विश्लेषणाचे डीकोडिंग
सायनस ऍरिथमिया म्हणजे काय?
सायनस ऍरिथमिया हे बालपण आणि पौगंडावस्थेतील एक सामान्य निदान आहे. हे हृदयाच्या स्नायूच्या सायनसच्या आकुंचन दरम्यान वेगवेगळ्या वेळेच्या अंतराने दर्शविले जाते. असा दावा तज्ज्ञांनी केला आहे हे पॅथॉलॉजीशारीरिक स्तरावरील बदलांमुळे होऊ शकते. ४०% पर्यंत सायनस अतालताहृदयरोग तज्ञाद्वारे निरीक्षण केले पाहिजे. रुग्णांची तपासणी आणि दर 3-4 महिन्यांनी पुन्हा तपासणी केली पाहिजे. अशा सावधगिरीने अधिक गंभीर हृदयरोगाच्या विकासापासून शक्य तितके आपले संरक्षण होईल.

सायनस ब्रॅडीकार्डिया हा हृदयाच्या आकुंचनाची लय प्रति मिनिट 50 वेळा आहे. ही घटना निरोगी लोकांमध्ये झोपेच्या दरम्यान किंवा व्यावसायिक ऍथलीट्समध्ये देखील शक्य आहे. पॅथॉलॉजिकल ब्रॅडीकार्डिया हे आजारी सायनस सिंड्रोमचे लक्षण असू शकते. या प्रकरणात तीव्र ब्रॅडीकार्डिया सूचित होते, जे प्रति मिनिट 35 हृदयाचे ठोके पर्यंत पोहोचते. आपण अशा पॅथॉलॉजीचे सर्व वेळ निरीक्षण करू शकता, आणि फक्त रात्रीच नाही.
जर ब्रॅडीकार्डियामध्ये दिवसा 3 सेकंदांपर्यंत आणि रात्री 5 सेकंदांपर्यंत आकुंचन दरम्यान विराम असेल तर, ऊतींना ऑक्सिजनच्या पुरवठ्याचे उल्लंघन होऊ शकते, ज्यामुळे सामान्यतः मूर्च्छा येते. केवळ विद्युत उत्पत्तीचा पेसमेकर, जो शस्त्रक्रियेदरम्यान थेट हृदयावर ठेवला जातो, या समस्येपासून मुक्त होण्यास मदत करेल. इन्स्टॉलेशन सायनस नोडच्या साइटवर होते, जे पुढे हृदयाला अपयशाशिवाय कार्य करण्यास अनुमती देते.
खराब कार्डियोग्रामची कारणे सायनस टाकीकार्डियाशी संबंधित असू शकतात, जी हृदय गती प्रति मिनिट 90 पेक्षा जास्त वेळा आकुंचन पावते. हे शारीरिक आणि पॅथॉलॉजिकल टाकीकार्डियामध्ये विभागलेले आहे. निरोगी लोकशारीरिक आणि भावनिक ताण, कॉफी किंवा मजबूत चहा पिणे, अल्कोहोलयुक्त पेये आणि ऊर्जा पेये दरम्यान सायनस टाकीकार्डिया अनुभवू शकतो. सक्रिय मनोरंजनानंतर सायनस टाकीकार्डिया हे एक संक्षिप्त प्रकटीकरण आहे. प्रकट झाल्यानंतर वाढलेली रक्कमठोके, लय पुरेशी त्याच्या सामान्य स्थितीत परत येते थोडा वेळशारीरिक हालचालींची तीव्रता कमी केल्यानंतर.

पॅथॉलॉजिकल टाकीकार्डियासह, वेगवान हृदयाचा ठोका रुग्णाला नेहमीच काळजीत असतो. हृदय गती वाढण्याचे कारण असू शकते: ताप, संसर्ग, रक्त कमी होणे, निर्जलीकरण, अशक्तपणा आणि बरेच काही. मूळ कारणावर उपचार करणे आवश्यक आहे टाकीकार्डिया कारणीभूत. कपिंग सायनस टाकीकार्डियाकेवळ मायोकार्डियल इन्फेक्शन किंवा तीव्र कोरोनरी सिंड्रोमच्या बाबतीत उद्भवते.

एक्स्ट्रासिस्टोल कसे प्रकट होते?
विशेषज्ञ हे पॅथॉलॉजी ताबडतोब ठरवू शकतो, कारण हा लयमधील बदल आहे, ज्याचे स्वरूप सायनस तालमागील केंद्रबिंदू आहे. ते हृदयाच्या स्नायूंना अतिरिक्त आकुंचन देतात. या प्रक्रियेनंतर, वेळेत दुप्पट विराम दिसून येतो, ज्याचे नाव नुकसान भरपाई आहे. रुग्णांचा असा विश्वास आहे की हृदयाच्या ठोक्यामध्ये असा बदल चिंताग्रस्त तणावाच्या आधारावर होतो. लय वेगवान आणि हळू दोन्ही असू शकते, कधीकधी गोंधळलेली असू शकते. हृदयाच्या ठोक्यांच्या लयीत होणारे बुडबुडे रुग्ण स्वतःच पाहू शकतो.
एक्स्ट्रासिस्टोलसह ईसीजी डीकोड करण्याचे उदाहरण म्हणजे पॅथॉलॉजीचे उदाहरण जे गैर-तज्ञांना देखील दृश्यमान आहे. काही रुग्ण केवळ तालातील बदलांचीच नव्हे तर छातीच्या क्षेत्रातील अप्रिय आणि वेदनादायक संवेदनांची देखील तक्रार करतात. त्यांना धक्के, मुंग्या येणे, ओटीपोटात वाढणारी भीतीची संकुचित भावना जाणवते.

असे प्रकटीकरण नेहमीच पॅथॉलॉजिकल आणि जीवघेणे नसतात.
अनेक प्रकारचे एक्स्ट्रासिस्टोल्स रक्ताभिसरण कमी करत नाहीत आणि हृदयाची कार्यक्षमता कमी करत नाहीत.
एक्स्ट्रासिस्टोल 2 प्रकारांमध्ये विभागले गेले आहेत:
20% प्रकरणांमध्ये, रोगाचे कारण हृदयाच्या क्षेत्रातील नशा किंवा शस्त्रक्रिया आहे. एक्स्ट्रासिस्टोलचे एकच प्रकटीकरण क्वचितच होते (1 तासात 5 वेळा). अशा डिप्स निसर्गात कार्यरत असतात, ते सामान्य रक्तपुरवठ्यात अडथळा नसतात. असे काही वेळा असतात जेव्हा जोडलेले एक्स्ट्रासिस्टोल्स होतात. ते सामान्य आकुंचनांच्या मालिकेनंतर दिसतात. हीच लय हृदयाच्या स्नायूंच्या सामान्य कार्यामध्ये अडथळा आहे. या प्रकटीकरणाच्या अचूक निदानासाठी, अतिरिक्त ईसीजी विश्लेषण आणि होल्टर एका दिवसाच्या सेटिंगसह निर्धारित केले जातात.

पॅथॉलॉजीचे मुख्य वर्ग
एक्स्ट्रासिस्टोल्समध्ये ऍलोरिथमियाचे स्वरूप देखील आहे. जेव्हा प्रत्येक दुस-या आकुंचनावर एक्स्ट्रासिस्टोल दिसून येतो, तेव्हा विशेषज्ञ बिजेमिनियाचे निदान करतात, प्रत्येक तिस-यावर - ट्रायजेमिनिया, प्रत्येक चौथ्या - क्वाड्रिजेमिनियाचे. लॉमच्या वर्गीकरणानुसार, वेंट्रिक्युलर एक्स्ट्रासिस्टोल्स दैनंदिन तपासणी निर्देशकांवर अवलंबून 5 वर्गांमध्ये विभागले गेले आहेत:
उपचारासाठी वैद्यकीय तयारीनियुक्त केलेले नाहीत. दिवसातून 200 पेक्षा कमी वेळा रोगाच्या प्रकटीकरणासह (हॉल्टर मॉनिटरिंग अचूक संख्या स्थापित करण्यात मदत करेल), एक्स्ट्रासिस्टोल्स सुरक्षित मानले जातात, म्हणून आपण त्यांच्या अभिव्यक्तींबद्दल काळजी करू नये. दर 3 महिन्यांनी हृदयरोगतज्ज्ञांकडून नियमित तपासणी करणे आवश्यक आहे.
जर रुग्णाच्या इलेक्ट्रोकार्डियोग्रामने दररोज 200 पेक्षा जास्त वेळा पॅथॉलॉजिकल आकुंचन प्रकट केले, तर अतिरिक्त परीक्षा लिहून दिल्या जातात. विशेषज्ञ हृदयाचे अल्ट्रासाऊंड आणि हृदयाच्या स्नायूचे चुंबकीय अनुनाद इमेजिंग (MRI) लिहून देतात. प्रकटीकरणाचा उपचार विशिष्ट आहे आणि त्यासाठी विशेष दृष्टीकोन आवश्यक आहे, कारण ते उपचार केले जाणारे एक्स्ट्रासिस्टोल्स नसून त्यांच्या घटनेची मूळ कारणे आहेत.

पॅरोक्सिस्मल टाकीकार्डिया
पॅरोक्सिझम हे आक्रमणाचे प्रकटीकरण आहे. हृदय गती वाढण्याची अशीच प्रक्रिया अनेक तास किंवा अनेक दिवस टिकू शकते. इलेक्ट्रोकार्डिओग्राम स्नायूंच्या आकुंचन दरम्यान समान अंतर दाखवतो. परंतु ताल बदलतो आणि 1 मिनिटात 100 पेक्षा जास्त बीट्स पोहोचू शकतो (सरासरी 120-250 वेळा).

डॉक्टर सुप्राव्हेंट्रिक्युलर आणि वेंट्रिक्युलर प्रकारचे टाकीकार्डिया वेगळे करतात. या पॅथॉलॉजीचा आधार हृदय व रक्तवाहिन्यासंबंधी प्रणालीमध्ये विद्युत आवेगाच्या असामान्य अभिसरणात आहे. आपण घरी या प्रकटीकरणापासून मुक्त होऊ शकता, परंतु काही काळासाठी: आपल्याला आपला श्वास रोखून ठेवण्याची, रागाने खोकला सुरू करणे किंवा आपला चेहरा थंड पाण्यात बुडविणे आवश्यक आहे. परंतु अशा पद्धती कुचकामी आहेत. म्हणून, पॅरोक्सिस्मल टाकीकार्डियाच्या उपचारांसाठी एक वैद्यकीय पद्धत आहे.
वुल्फ-पार्किन्सन-व्हाईट सिंड्रोम हे सुपरव्हेंट्रिक्युलर टाकीकार्डियाच्या प्रकारांपैकी एक आहे. शीर्षकामध्ये वर्णन केलेल्या सर्व डॉक्टरांची नावे समाविष्ट आहेत. या प्रकारच्या टाकीकार्डियाचे कारण म्हणजे मुख्य ड्रायव्हरपेक्षा लय अधिक वेगाने चालविणार्या मज्जातंतूंच्या अतिरिक्त बंडलच्या ऍट्रिया आणि वेंट्रिकल्समधील देखावा. परिणामी - हृदयाच्या आकुंचनच्या एका अतिरिक्त वेळेची घटना. तत्सम पॅथॉलॉजीपुराणमतवादी किंवा शस्त्रक्रियेने उपचार केले जाऊ शकतात. ऑपरेशन केवळ कमी कार्यक्षमता किंवा रुग्णामध्ये उपचाराच्या सक्रिय घटकांपासून ऍलर्जीच्या बाबतीत निर्धारित केले जाते, अॅट्रिअल फायब्रिलेशन किंवा वेगळ्या स्वभावाचे हृदय दोष.
लिपिक-लेव्ही-क्रिस्टेस्को सिंड्रोम हे मागील पॅथॉलॉजीसारखेच एक प्रकटीकरण आहे, परंतु हे अतिरिक्त बंडलच्या मदतीने वेंट्रिकल्सच्या सामान्य उत्तेजनापेक्षा पूर्वीचे वैशिष्ट्य आहे ज्याद्वारे तंत्रिका आवेग जातो. सिंड्रोम एक जन्मजात पॅथॉलॉजी आहे. जर तुम्ही हृदयाच्या कार्डिओग्रामचा उलगडा केला तर त्याचे प्रकटीकरण जलद हृदयाच्या ठोक्यांच्या हल्ल्यांद्वारे लगेच दिसून येते.

ऍट्रियल फायब्रिलेशन
फायब्रिलेशन दरम्यान, हृदयाच्या स्नायूंचे अनियमित आकुंचन आकुंचन दरम्यान वेगवेगळ्या लांबीच्या अंतराने पाहिले जाते. हे या वस्तुस्थितीद्वारे स्पष्ट केले आहे की ताल सायनस नोडद्वारे सेट केला जात नाही, परंतु अॅट्रियाच्या इतर पेशींद्वारे. आकुंचन वारंवारता 1 मिनिटात 700 बीट्सपर्यंत पोहोचू शकते. पूर्ण वाढ झालेला आलिंद आकुंचन फक्त अनुपस्थित आहे, ते स्नायू तंतूंवर पडते जे वेंट्रिकल्स पूर्णपणे रक्ताने भरू देत नाहीत. या प्रक्रियेचा परिणाम म्हणजे हृदयाद्वारे रक्त बाहेर टाकणे बिघडणे, ज्यामुळे शरीराच्या सर्व अवयवांचे आणि ऊतींचे ऑक्सिजन उपासमार होते.
अॅट्रियल फायब्रिलेशनचे दुसरे नाव आहे: अॅट्रियल फायब्रिलेशन. खरं तर, सर्व आलिंद आकुंचन थेट वेंट्रिकल्समध्ये जात नाही. याचा परिणाम सामान्य हृदय गती (ब्रॅडीसिस्टोल, ज्याचा दर प्रति मिनिट 60 बीट्सपेक्षा कमी असतो) मध्ये घट होते. परंतु हृदयाचे आकुंचन सामान्य असू शकते (नॉर्मोसिस्टोल, प्रति मिनिट 60-90 वेळा) आणि वाढू शकते (टाकीसिस्टोल, प्रति मिनिट 90 पेक्षा जास्त वेळा).

इलेक्ट्रोकार्डियोग्रामवर अॅट्रियल फायब्रिलेशन निश्चित करणे सोपे आहे, कारण हल्ले चुकणे कठीण आहे. 90% प्रकरणांमध्ये हल्ल्याची सुरुवात म्हणजे हृदयाच्या स्नायूचा जोरदार धक्का. नंतर वाढीव किंवा सामान्य वारंवारतेसह हृदयाच्या गैर-लयबद्ध चढउतारांच्या मालिकेचा विकास होतो. रुग्णाची स्थिती देखील बिघडते: तो कमकुवत होतो, घाम येतो, चक्कर येतो. रुग्णाला मृत्यूच्या स्पष्ट भीतीने जाग येते. श्वास लागणे आणि उत्तेजित स्थिती असू शकते. कधीकधी चेतना नष्ट होते. हल्ल्याच्या अंतिम टप्प्यावर कार्डिओग्राम वाचणे देखील सोपे आहे: लय सामान्य परत येते. पण रुग्णाला जाणवते इच्छालघवी करण्यासाठी, ज्या दरम्यान मोठ्या प्रमाणात द्रव बाहेर पडतो.
रिफ्लेक्स पद्धती, गोळ्या किंवा इंजेक्शन्सच्या स्वरूपात औषधे वापरून रोगापासून मुक्तता केली जाते. कमी सामान्यपणे, विशेषज्ञ कार्डिओव्हर्शन करतात - इलेक्ट्रिक डिफिब्रिलेटर वापरून हृदयाच्या स्नायूंना उत्तेजन देणे. वेंट्रिक्युलर फायब्रिलेशनचे हल्ले 2 दिवसांच्या आत दूर न केल्यास, गुंतागुंत होऊ शकते. पल्मोनरी एम्बोलिझम, स्ट्रोक येऊ शकतो.
फ्लिकरचा एक सतत प्रकार, ज्यामध्ये कोणतीही औषधे किंवा हृदयाची विद्युत उत्तेजना मदत करत नाही, रुग्णाच्या जीवनात सामान्य बनते आणि फक्त टॅचिसिस्टोल (हृदय गती वाढणे) दरम्यान जाणवते. जर इलेक्ट्रोकार्डियोग्रामने टॅचिसिस्टोल आणि अॅट्रिअल फायब्रिलेशन प्रकट केले, तर त्यांना लयबद्ध करण्याचा प्रयत्न न करता हृदयाच्या आकुंचनांची संख्या सामान्य करणे आवश्यक आहे. एट्रियल फायब्रिलेशन कोरोनरी हृदयरोग, थायरोटॉक्सिकोसिस, विविध प्रकारचे हृदय दोष, मधुमेह मेल्तिस, आजारी सायनस सिंड्रोम, नशा नंतर दिसू शकते. अल्कोहोल विषबाधा.

atrial flutter
अॅट्रियल फडफड - अॅट्रियाचे सतत आणि वारंवार आकुंचन (प्रति मिनिट 200 पेक्षा जास्त वेळा) आणि वेंट्रिकल्स (200 पेक्षा कमी वेळा). 90% प्रकरणांमध्ये फडफडणे तीव्र स्वरुपाचे असते, परंतु रक्ताभिसरणातील बदल कमी उच्चारल्यामुळे ते फायब्रिलेशनपेक्षा जास्त चांगले आणि सोपे असते. हृदयाच्या स्नायूवर शस्त्रक्रियेनंतर हृदयविकाराच्या (कार्डिओमायोपॅथी, हृदय अपयश) पार्श्वभूमीच्या विरूद्ध फडफडणे शक्य आहे. अडथळा आणणारा फुफ्फुसीय रोग, तो व्यावहारिकपणे स्वतः प्रकट होत नाही. या रोगासह ईसीजी वाचणे सोपे आहे, कारण ते वारंवार लयबद्ध हृदयाचे ठोके, मानेतील सुजलेल्या नसा, श्वासोच्छवासाचा त्रास, वाढलेला घाम आणि अशक्तपणा याद्वारे प्रकट होतो.

सामान्य स्थितीत, सायनस नोडमध्ये विद्युत उत्तेजना तयार होते, जी कंडक्टिंग सिस्टममधून जाते. एट्रिओव्हेंट्रिक्युलर नोडच्या प्रदेशात अक्षरशः एका सेकंदाच्या अंशासाठी शारीरिक स्वरूपाचा विलंब होतो. अॅट्रिया आणि वेंट्रिकल्स, ज्यांचे कार्य रक्त पंप करणे आहे, या आवेगामुळे उत्तेजित होतात. जेव्हा आवेग प्रणालीच्या काही भागात उशीर होतो, तेव्हा ते नंतर हृदयाच्या इतर भागात पोहोचते, ज्यामुळे हृदयात अडथळा येतो. साधारण शस्त्रक्रियापंपिंग प्रणाली. वहनातील बदलांना नाकेबंदी म्हणतात.
नाकेबंदीची घटना एक कार्यात्मक विकार आहे. परंतु 75% प्रकरणांमध्ये त्यांच्या घटनेचे कारण म्हणजे अल्कोहोल किंवा ड्रग नशा आणि हृदयाच्या स्नायूंचे सेंद्रिय रोग. नाकेबंदीचे अनेक प्रकार आहेत:
वेंट्रिकल्स मध्ये वहन विकार
विद्युत सिग्नल वेंट्रिकल्सच्या आत स्नायूंच्या ऊतींनी बनवलेल्या विशेष पेशींकडे जातो. या सिग्नलचा प्रसार हिजचा बंडल, त्याचे पाय आणि त्यांच्या फांद्या यांसारख्या प्रणालींद्वारे केला जातो. खराब कार्डिओग्रामचे कारण म्हणजे इलेक्ट्रिकल सिग्नलच्या वहनातील व्यत्यय. विशेषज्ञ ईसीजीवरील सर्वसामान्य प्रमाणापासून या विचलनाचे सहज निदान करतात. त्याच वेळी, आकृती स्पष्टपणे दर्शवते की वेंट्रिकल्सपैकी एक दुसर्यापेक्षा नंतर उत्तेजित होतो, कारण सिग्नलिंग विलंबाने केले जाते, इच्छित क्षेत्राच्या नाकाबंदीमुळे बायपास मार्गांवरून जाते.

नाकेबंदी केवळ घटनेच्या ठिकाणीच नव्हे तर प्रकारानुसार देखील वर्गीकृत केली जाते. पूर्ण आणि अपूर्ण नाकेबंदी आहेत, कायमस्वरूपी आणि कायमस्वरूपी. वेंट्रिकल्सच्या आत नाकेबंदीची मूळ कारणे खराब चालकता असलेल्या इतर रोगांसारखीच आहेत: इस्केमिक रोग, कार्डिओमायोपॅथी, वेगळ्या स्वरूपाची विकृती, फायब्रोसिस, हृदयातील कर्करोग. अँटीएरिथमिक औषधांचे सेवन, रक्तातील पोटॅशियमच्या पातळीत वाढ, ऑक्सिजन उपासमार आणि बरेच काही रोगाच्या घटनेवर परिणाम करू शकतात.
बहुतेक वेळा हिजच्या बंडलच्या डाव्या पायावर वरच्या फांदीचा अडथळा असतो. दुसरे स्थान उजव्या पायाच्या संपूर्ण क्षेत्राच्या नाकेबंदीने व्यापलेले आहे. इतर हृदयविकारांच्या आधारावर हे होत नाही. डाव्या पायाची नाकेबंदी अनेक रोगांमध्ये मायोकार्डियल जखमांसह होते. डाव्या पायाच्या खालच्या फांदीला त्रास होतो पॅथॉलॉजिकल बदलमानवी छातीच्या संरचनेत. उजव्या वेंट्रिकलला ओव्हरलोड करताना देखील हे होऊ शकते.
