हृदय मध्यांतर. ईसीजी कसे केले जाते, त्याचे डीकोडिंग आणि मानक निर्देशक
लेख प्रकाशन तारीख: 03/02/2017
लेख शेवटचा अपडेट केला: 12/18/2018
या लेखात, आपण अशा निदान पद्धतीबद्दल शिकाल हृदयाचे ईसीजीते काय आहे आणि ते काय दर्शवते. इलेक्ट्रोकार्डियोग्रामची नोंदणी कशी होते आणि कोण ते सर्वात अचूकपणे उलगडू शकते. आणि आपण सामान्य ईसीजीची चिन्हे आणि या पद्धतीद्वारे निदान करता येणारे मुख्य हृदयरोग स्वतंत्रपणे निर्धारित करण्यास देखील शिकाल.
ईसीजी (इलेक्ट्रोकार्डियोग्राम) म्हणजे काय? हे सर्वात सोपा, सर्वात परवडणारे आणि आहे माहितीपूर्ण पद्धतीहृदयरोगाचे निदान. हे हृदयामध्ये उद्भवणार्या विद्युत आवेगांच्या नोंदणीवर आणि एका विशेष पेपर फिल्मवर दातांच्या स्वरूपात त्यांचे ग्राफिक रेकॉर्डिंगवर आधारित आहे.
या डेटाच्या आधारे, कोणीही केवळ हृदयाच्या विद्युत क्रियाकलापच नव्हे तर मायोकार्डियमच्या संरचनेचा देखील न्याय करू शकतो. याचा अर्थ असा की ईसीजीच्या मदतीने हृदयाच्या अनेक आजारांचे निदान करता येते. म्हणूनच, ज्या व्यक्तीला विशेष वैद्यकीय ज्ञान नाही अशा व्यक्तीद्वारे ईसीजीचा स्वतंत्र अर्थ लावणे अशक्य आहे.
एक साधा माणूस फक्त इलेक्ट्रोकार्डियोग्रामच्या वैयक्तिक पॅरामीटर्सचे तात्पुरते मूल्यांकन करू शकतो, ते सर्वसामान्य प्रमाणांशी संबंधित आहेत की नाही आणि ते कोणत्या प्रकारच्या पॅथॉलॉजीबद्दल बोलू शकतात. परंतु ईसीजीच्या निष्कर्षावरील अंतिम निष्कर्ष केवळ एक पात्र तज्ञ - हृदयरोगतज्ज्ञ, तसेच सामान्य चिकित्सक किंवा कौटुंबिक डॉक्टरांद्वारेच काढले जाऊ शकतात.
पद्धतीचे तत्त्व
हृदयाची संकुचित क्रिया आणि कार्य करणे शक्य आहे कारण त्यात उत्स्फूर्त विद्युत आवेग (डिस्चार्ज) नियमितपणे होतात. सामान्यतः, त्यांचा स्त्रोत अवयवाच्या सर्वात वरच्या भागात स्थित असतो (सायनस नोडमध्ये, उजव्या कर्णिकाजवळ). प्रत्येक नाडीचा उद्देश प्रवाहकीय मधून जाणे आहे न्यूरल मार्गमायोकार्डियमच्या सर्व विभागांद्वारे, त्यांचे आकुंचन सूचित करते. जेव्हा आवेग उद्भवते आणि अॅट्रियाच्या मायोकार्डियममधून जाते आणि नंतर वेंट्रिकल्स, त्यांचे वैकल्पिक आकुंचन होते - सिस्टोल. ज्या काळात आवेग नसतात, हृदय आराम करते - डायस्टोल.
ईसीजी डायग्नोस्टिक्स (इलेक्ट्रोकार्डियोग्राफी) हृदयामध्ये उद्भवणाऱ्या विद्युत आवेगांच्या नोंदणीवर आधारित आहे. यासाठी, एक विशेष उपकरण वापरले जाते - एक इलेक्ट्रोकार्डियोग्राफ. शरीराच्या पृष्ठभागावर जैवविद्युत क्षमता (डिस्चार्ज) मध्ये होणारा फरक कॅप्चर करणे हे त्याच्या ऑपरेशनचे तत्त्व आहे. विविध विभागआकुंचन (सिस्टोलमध्ये) आणि विश्रांतीच्या वेळी (डायस्टोलमध्ये) हृदय. या सर्व प्रक्रिया एका विशेष उष्मा-संवेदनशील कागदावर एका आलेखाच्या स्वरूपात नोंदवल्या जातात ज्यामध्ये टोकदार किंवा अर्धगोलाकार दात आणि त्यांच्यामधील अंतराच्या स्वरूपात आडव्या रेषा असतात.

इलेक्ट्रोकार्डियोग्राफीबद्दल आणखी काय जाणून घेणे महत्वाचे आहे
हृदयाचे विद्युत स्त्राव केवळ या अवयवातून जात नाही. शरीराची विद्युत चालकता चांगली असल्याने, उत्तेजक हृदयाच्या आवेगांची ताकद शरीराच्या सर्व ऊतींमधून जाण्यासाठी पुरेशी असते. सर्वांत उत्तम, ते हृदयाच्या प्रदेशात छातीवर तसेच वरच्या आणि खालच्या टोकापर्यंत पसरतात. हे वैशिष्ट्य ECG अधोरेखित करते आणि ते काय आहे हे स्पष्ट करते.
नोंदणी करण्यासाठी विद्युत क्रियाकलापहृदय, हात आणि पाय, तसेच छातीच्या डाव्या अर्ध्या भागाच्या पूर्ववर्ती पृष्ठभागावर इलेक्ट्रोकार्डियोग्राफचा एक इलेक्ट्रोड निश्चित करणे आवश्यक आहे. हे आपल्याला शरीराद्वारे विद्युत आवेगांच्या प्रसाराच्या सर्व दिशानिर्देशांना पकडण्याची परवानगी देते. मायोकार्डियमच्या आकुंचन आणि विश्रांतीच्या क्षेत्रांमधील स्त्रावच्या मार्गांना कार्डियाक लीड्स म्हणतात आणि कार्डिओग्रामवर खालीलप्रमाणे सूचित केले आहे:
- मानक लीड्स:
- मी - पहिला;
- II - दुसरा;
- Ш - तिसरा;
- एव्हीएल (प्रथम सारखे);
- एव्हीएफ (तिसऱ्याचा अॅनालॉग);
- AVR (सर्व लीड्सची मिरर इमेज).
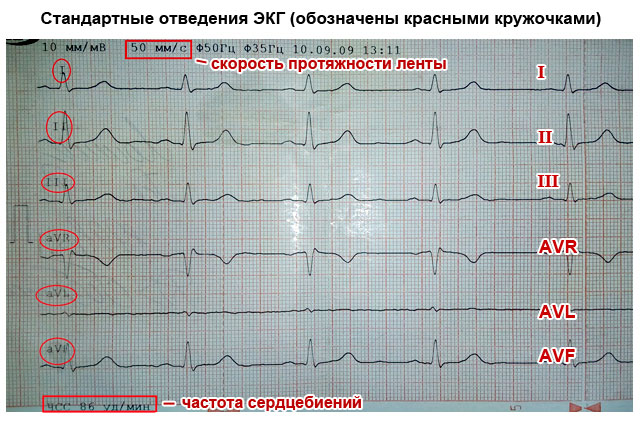
लीड्सचे महत्त्व असे आहे की त्यातील प्रत्येक हृदयाच्या विशिष्ट भागातून विद्युत आवेग जाण्याची नोंदणी करते. याबद्दल धन्यवाद, आपण याबद्दल माहिती मिळवू शकता:
- हृदय छातीमध्ये कसे स्थित आहे (हृदयाचा विद्युत अक्ष, जो शारीरिक अक्षाशी एकरूप होतो).
- एट्रिया आणि वेंट्रिकल्सच्या मायोकार्डियमच्या रक्त परिसंचरणाची रचना, जाडी आणि स्वरूप काय आहे.
- सायनस नोडमध्ये आवेग नियमितपणे कसे होतात आणि काही व्यत्यय आहेत का.
- सर्व आवेग आचरण प्रणालीच्या मार्गावर चालवले जातात आणि त्यांच्या मार्गात काही अडथळे आहेत का?
इलेक्ट्रोकार्डियोग्राम म्हणजे काय
जर हृदयाच्या सर्व विभागांची रचना समान असेल तर, मज्जातंतूंचे आवेग एकाच वेळी त्यांच्यामधून जातील. परिणामी, ईसीजीवर, प्रत्येक विद्युत डिस्चार्ज केवळ एका दातशी संबंधित असेल, जे आकुंचन प्रतिबिंबित करते. EGC वर आकुंचन (पल्स) दरम्यानचा कालावधी सपाट क्षैतिज रेषेचा असतो, ज्याला आयसोलीन म्हणतात.
मानवी हृदयामध्ये उजवे आणि डावे अर्धे असतात, ज्यामध्ये वरचा भाग ओळखला जातो - अट्रिया आणि खालचा - वेंट्रिकल्स. कारण त्यांच्याकडे आहे विविध आकार, जाडी आणि विभाजनांद्वारे विभक्त केले जातात, रोमांचक आवेग त्यांच्यामधून वेगवेगळ्या वेगाने जातात. म्हणून, हृदयाच्या विशिष्ट विभागाशी संबंधित, ईसीजीवर भिन्न दात नोंदवले जातात.

दात म्हणजे काय
हृदयाच्या सिस्टोलिक उत्तेजनाच्या प्रसाराचा क्रम खालीलप्रमाणे आहे:
- इलेक्ट्रोपल्स डिस्चार्जची उत्पत्ती सायनस नोडमध्ये होते. ते उजव्या कर्णिका जवळ असल्याने, हा विभाग प्रथम आकुंचन पावतो. थोड्या विलंबाने, जवळजवळ एकाच वेळी, डावा कर्णिका आकुंचन पावते. ईसीजीवर, असा क्षण पी लहरीद्वारे परावर्तित होतो, म्हणूनच त्याला अलिंद म्हणतात. ते समोर आहे.
- अॅट्रियामधून, डिस्चार्ज अॅट्रिओव्हेंट्रिक्युलर (एट्रिओव्हेंट्रिक्युलर) नोड (सुधारित पदार्थांचे संचय) द्वारे वेंट्रिकल्समध्ये जाते मज्जातंतू पेशीमायोकार्डियम). त्यांच्याकडे चांगली विद्युत चालकता आहे, म्हणून नोडमध्ये सामान्यतः विलंब होत नाही. हे ECG वर P-Q अंतराल म्हणून प्रदर्शित केले जाते - संबंधित दातांमधील क्षैतिज रेषा.
- वेंट्रिकल्सची उत्तेजना. हृदयाच्या या भागात सर्वात जाड मायोकार्डियम आहे, म्हणून विद्युत लहरी त्यांच्यामधून अट्रियापेक्षा जास्त काळ जातात. परिणामी, सर्वोच्च दात ईसीजी वर दिसतात - आर (वेंट्रिक्युलर), वर तोंड करून. त्याच्या आधी एक लहान Q लहर असू शकते जी विरुद्ध दिशेने निर्देशित करते.
- वेंट्रिक्युलर सिस्टोल पूर्ण झाल्यानंतर, मायोकार्डियम आराम करण्यास आणि ऊर्जा क्षमता पुनर्संचयित करण्यास सुरवात करते. ECG वर, ते S लहरीसारखे दिसते (खाली तोंड करून) - पूर्ण अनुपस्थितीउत्तेजना यानंतर एक लहान टी लाट येते, समोरासमोर, एक लहान क्षैतिज रेषा - S-T सेगमेंट. ते म्हणतात की मायोकार्डियम पूर्णपणे बरे झाले आहे आणि दुसरे आकुंचन करण्यास तयार आहे.



हातपाय आणि छातीशी जोडलेले प्रत्येक इलेक्ट्रोड (शिसा) हृदयाच्या विशिष्ट भागाशी संबंधित असल्याने, समान दात वेगवेगळ्या शिशांमध्ये भिन्न दिसतात - काहींमध्ये ते अधिक स्पष्ट असतात आणि इतरांमध्ये ते कमी असतात.
कार्डिओग्रामचा उलगडा कसा करायचा
प्रौढ आणि मुलांसाठी अनुक्रमिक ईसीजी डीकोडिंगमध्ये दातांचा आकार, लांबी आणि अंतर मोजणे, त्यांचा आकार आणि दिशा यांचे मूल्यांकन करणे समाविष्ट आहे. डिक्रिप्शनसह तुमच्या कृती खालीलप्रमाणे असाव्यात:
- रेकॉर्ड केलेल्या ईसीजीसह कागद उघडा. ते एकतर अरुंद (सुमारे 10 सेमी) किंवा रुंद (सुमारे 20 सेमी) असू शकते. तुम्हाला अनेक दातेरी रेषा एकमेकांना समांतर क्षैतिजपणे चालताना दिसतील. थोड्या अंतरानंतर, ज्यामध्ये दात नाहीत, रेकॉर्डिंगमध्ये व्यत्यय आल्यानंतर (1-2 सेमी), दातांच्या अनेक कॉम्प्लेक्ससह एक रेषा पुन्हा सुरू होते. असा प्रत्येक आलेख लीड दाखवतो, त्यामुळे ते कोणत्या लीडचे आहे (उदाहरणार्थ, I, II, III, AVL, V1, इ.) पदनामाने त्याच्या आधी आहे.
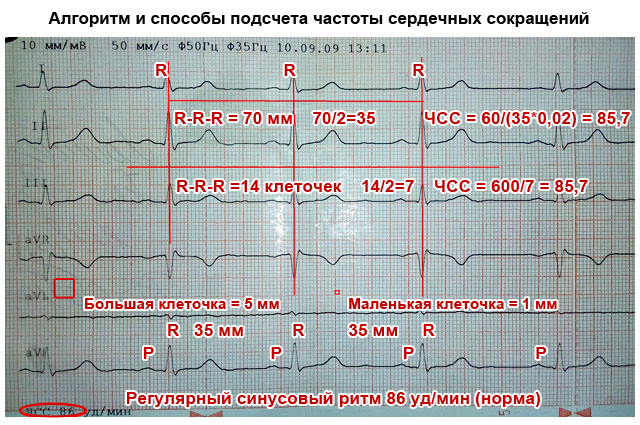
- सर्वात उंच आर वेव्ह (सामान्यतः दुसरी) असलेल्या मानक लीड्सपैकी (I, II, किंवा III) मध्ये, सलग तीन आर लहरींमधील अंतर मोजा (R–R–R मध्यांतर) आणि निर्धारित करा सरासरी मूल्यनिर्देशक (मिलीमीटरच्या संख्येला 2 ने विभाजित करा). एका मिनिटात हृदय गती मोजण्यासाठी हे आवश्यक आहे. लक्षात ठेवा की असे आणि इतर मोजमाप मिलिमीटर स्केलसह किंवा ईसीजी टेपवरील अंतर मोजून शासकाने केले जाऊ शकतात. कागदावरील प्रत्येक मोठा सेल 5 मिमीशी संबंधित आहे आणि त्यातील प्रत्येक बिंदू किंवा लहान सेल 1 मिमीशी संबंधित आहे.
- आर लहरींमधील अंतरांचे मूल्यांकन करा: ते समान किंवा भिन्न आहेत. हृदय गतीची नियमितता निश्चित करण्यासाठी हे आवश्यक आहे.
- ECG वर प्रत्येक तरंग आणि मध्यांतराचे अनुक्रमिक मूल्यांकन करा आणि मोजा. सामान्य निर्देशकांसह त्यांचे अनुपालन निश्चित करा (खालील सारणी).

लक्षात ठेवणे महत्वाचे! टेपच्या गतीकडे नेहमी लक्ष द्या - 25 किंवा 50 मिमी प्रति सेकंद.हृदय गती (एचआर) मोजण्यासाठी हे मूलभूतपणे महत्वाचे आहे. आधुनिक उपकरणेटेपवरील हृदय गती दर्शवा आणि गणना करणे आवश्यक नाही.
हृदय गतीची गणना कशी करावी
प्रति मिनिट हृदयाचे ठोके मोजण्याचे अनेक मार्ग आहेत:
- सामान्यत: 50 मिमी/सेकंद वेगाने ECG नोंदवले जाते. या प्रकरणात, आपण खालील सूत्रांचा वापर करून हृदय गती (हृदय गती) मोजू शकता:
HR=60/((R-R (मिमीमध्ये)*0.02))
25mm/s वेगाने ईसीजी रेकॉर्ड करताना:
HR=60/((R-R (मिमी मध्ये)*0.04)
- तुम्ही खालील सूत्रे वापरून कार्डिओग्रामवर हृदय गती देखील मोजू शकता:
- 50 मिमी/सेकंद वेगाने रेकॉर्डिंग करताना: HR = 600/R लहरींमधील मोठ्या पेशींची सरासरी संख्या.
- 25 मिमी/सेकंद वेगाने रेकॉर्डिंग करताना: HR = 300/R लहरींमधील मोठ्या पेशींची सरासरी संख्या.
सामान्य आणि पॅथॉलॉजिकल परिस्थितीत ईसीजी कसा दिसतो?
सामान्य ईसीजी आणि वेव्ह कॉम्प्लेक्स कसे दिसले पाहिजेत, कोणते विचलन सर्वात सामान्य आहेत आणि ते काय सूचित करतात, टेबलमध्ये वर्णन केले आहे.
लक्षात ठेवणे महत्वाचे!
- ECG फिल्मवर एक लहान सेल (1 मिमी) 0.02 सेकंद 50 मिमी/सेकंद आणि 0.04 सेकंद 25 मिमी/सेकंद (उदाहरणार्थ, 5 पेशी - 5 मिमी - एक मोठा सेल 1 सेकंदाशी संबंधित आहे).
- AVR लीड मूल्यमापनासाठी वापरली जात नाही. सामान्यतः, ही मानक लीड्सची मिरर प्रतिमा असते.
- पहिला लीड (I) AVL ची नक्कल करतो आणि तिसरा (III) AVF ची डुप्लिकेट करतो, त्यामुळे ते ECG वर जवळजवळ एकसारखे दिसतात.

| ईसीजी पॅरामीटर्स | सामान्य निर्देशक | कार्डिओग्रामवरील सर्वसामान्य प्रमाणातील विचलन कसे उलगडायचे आणि ते काय सूचित करतात |
|---|---|---|
| अंतर आर-आर-आर | आर लहरींमधील सर्व जागा समान आहेत | भिन्न अंतराल अॅट्रियल फायब्रिलेशन, एक्स्ट्रासिस्टोल, सायनस नोडची कमकुवतपणा, हृदयाच्या ब्लॉकबद्दल बोलू शकतात. |
| हृदयाची गती | 60 ते 90 bpm च्या श्रेणीत | टाकीकार्डिया - जेव्हा हृदय गती 90/मिनिटांपेक्षा जास्त असते ब्रॅडीकार्डिया - 60/मिनिट पेक्षा कमी |
| पी लहर (अलिंद आकुंचन) | कमान प्रकारात वरच्या दिशेने वळते, सुमारे 2 मिमी उंच, प्रत्येक आर तरंगाच्या आधी. III, V1 आणि AVL मध्ये अनुपस्थित असू शकते | उच्च (3 मिमी पेक्षा जास्त), रुंद (5 मिमी पेक्षा जास्त), दोन भागांच्या स्वरूपात (दोन-कुबड) - अॅट्रियल मायोकार्डियम जाड होणे |
| लीड्स I, II, FVF, V2-V6 मध्ये अजिबात उपस्थित नाही - ताल सायनस नोडमधून येत नाही | ||
| आर लहरी दरम्यान "सॉ" च्या स्वरूपात अनेक लहान दात - अॅट्रियल फायब्रिलेशन | ||
| P-Q मध्यांतर | P आणि Q मधील क्षैतिज रेषा 0.1-0.2 सेकंद | जर ते लांबलचक असेल (50 मिमी / सेकंद रेकॉर्ड करताना 1 सेमीपेक्षा जास्त) - हृदय |
| शॉर्टनिंग (3 मिमी पेक्षा कमी) - WPW सिंड्रोम | ||
| QRS कॉम्प्लेक्स | कालावधी सुमारे 0.1 सेकंद (5 मिमी), प्रत्येक कॉम्प्लेक्स नंतर एक टी लहर असते आणि आडव्या रेषेत एक अंतर असते | वेंट्रिक्युलर कॉम्प्लेक्सचा विस्तार व्हेंट्रिक्युलर मायोकार्डियमची हायपरट्रॉफी दर्शवितो, |
| जर समोरील उच्च संकुलांमध्ये अंतर नसेल (ते सतत जातात), तर हे वेंट्रिक्युलर फायब्रिलेशन दर्शवते. | ||
| "ध्वज" चे स्वरूप आहे - मायोकार्डियल इन्फेक्शन | ||
| Q लहर | खाली तोंड करून, ¼ R पेक्षा कमी खोल, अनुपस्थित असू शकते | स्टँडर्ड किंवा चेस्ट लीड्समध्ये खोल आणि रुंद क्यू वेव्ह तीव्र किंवा मागील मायोकार्डियल इन्फेक्शन दर्शवते |
| आर लहर | सर्वात उंच, वरच्या दिशेने (सुमारे 10-15 मिमी), काटेरी, सर्व लीड्समध्ये उपस्थित | वेगवेगळ्या लीड्समध्ये त्याची उंची वेगळी असू शकते, परंतु लीड्स I, AVL, V5, V6 मध्ये 15-20 मिमी पेक्षा जास्त असल्यास, हे सूचित करू शकते. M अक्षराच्या रूपात शीर्षस्थानी सेरेटेड आर हिजच्या बंडलच्या पायांची नाकेबंदी दर्शवते. |
| एस लाट | सर्व लीड्समध्ये उपस्थित, खालच्या दिशेने, टोकदार, खोलीत भिन्न असू शकते: मानक लीड्समध्ये 2-5 मिमी | साधारणपणे, चेस्ट लीड्समध्ये, त्याची खोली R च्या उंचीइतकी मिलिमीटर असू शकते, परंतु 20 मिमी पेक्षा जास्त नसावी, आणि लीड्स V2-V4 मध्ये, S ची खोली R च्या उंचीइतकीच असते. खोल किंवा सेरेटेड III मध्ये S, AVF, V1, V2 - डाव्या वेंट्रिक्युलर हायपरट्रॉफी. |
| S-T विभाग | S आणि T लहरींमधील क्षैतिज रेषेशी संबंधित आहे | इलेक्ट्रोकार्डियोग्राफिक रेषेचे क्षैतिज समतलातून वर किंवा खाली 2 मिमी पेक्षा जास्त विचलन कोरोनरी रोग, एनजाइना पेक्टोरिस किंवा मायोकार्डियल इन्फेक्शन दर्शवते. |
| टी लाट | ½ R पेक्षा कमी उंचीच्या चाप मध्ये वर वळले, V1 मध्ये समान उंची असू शकते, परंतु जास्त नसावी | उच्च, शिखर, दुहेरी-कुबड टी मानक आणि छातीच्या शिशांमध्ये कोरोनरी रोग आणि हृदयाचा ओव्हरलोड दर्शवतो |
| टी तरंग S-T मध्यांतर आणि आर वेव्हमध्ये विलीन होणारी आर्क्युएट "ध्वज" च्या रूपात इन्फ्रक्शनचा तीव्र कालावधी दर्शवते. |

आणखी काही महत्वाचे
सामान्य आणि पॅथॉलॉजिकल परिस्थितीत टेबलमध्ये वर्णन केलेल्या ईसीजीची वैशिष्ट्ये ही केवळ व्याख्याची एक सरलीकृत आवृत्ती आहे. परिणामांचे संपूर्ण मूल्यांकन आणि योग्य निष्कर्ष केवळ एक विशेषज्ञ (हृदयरोगतज्ज्ञ) द्वारेच काढला जाऊ शकतो ज्याला विस्तारित योजना आणि पद्धतीचे सर्व बारकावे माहित आहेत. हे विशेषतः खरे आहे जेव्हा आपल्याला मुलांमध्ये ईसीजी उलगडणे आवश्यक असते. कार्डिओग्रामची सामान्य तत्त्वे आणि घटक प्रौढांप्रमाणेच असतात. पण मुलांसाठी विविध वयोगटातीलविविध मानके लागू. म्हणून व्यावसायिक मूल्यांकनवादग्रस्त आणि संशयास्पद प्रकरणांमध्ये, फक्त बालरोग हृदयरोग तज्ञच करू शकतात.
ईसीजीच्या विश्लेषणातील बदलांच्या त्रुटी-मुक्त व्याख्यासाठी, खाली दिलेल्या त्याच्या डीकोडिंगच्या योजनेचे पालन करणे आवश्यक आहे.
सामान्य ईसीजी डीकोडिंग योजना: मुले आणि प्रौढांमध्ये कार्डिओग्राम डीकोडिंग: सामान्य तत्त्वे, वाचन परिणाम, डीकोडिंग उदाहरण.
सामान्य इलेक्ट्रोकार्डियोग्राम
कोणत्याही ईसीजीमध्ये अनेक दात, विभाग आणि अंतराल असतात, जे हृदयातून उत्तेजित लहरींच्या प्रसाराची जटिल प्रक्रिया प्रतिबिंबित करतात.
इलेक्ट्रोकार्डियोग्राफिक कॉम्प्लेक्सचा आकार आणि दातांचा आकार वेगवेगळ्या लीड्समध्ये भिन्न असतो आणि हृदयाच्या ईएमएफच्या एका किंवा दुसर्या लीडच्या अक्षावर क्षण वेक्टरच्या प्रक्षेपणाच्या आकार आणि दिशा द्वारे निर्धारित केले जातात. जर क्षण वेक्टरचे प्रक्षेपण या लीडच्या सकारात्मक इलेक्ट्रोडकडे निर्देशित केले असेल, तर आयसोलीनपासून वरचे विचलन ईसीजी - सकारात्मक दात वर नोंदवले जाते. जर वेक्टरचे प्रक्षेपण नकारात्मक इलेक्ट्रोडच्या दिशेने निर्देशित केले असेल, तर ईसीजी आयसोलीन - नकारात्मक दात पासून खाली जाणारे विचलन दर्शविते. जेव्हा क्षण वेक्टर अपहरणाच्या अक्षावर लंब असतो, तेव्हा या अक्षावर त्याचे प्रक्षेपण शून्य असते आणि ECG वर आयसोलीनपासून कोणतेही विचलन नोंदवले जात नाही. जर, उत्तेजित चक्रादरम्यान, व्हेक्टर लीड अक्षाच्या ध्रुवांच्या संदर्भात आपली दिशा बदलतो, तर दात दोन-चरण बनतो.
सामान्य ईसीजीचे विभाग आणि दात.
दात आर.
पी लहर उजव्या आणि डाव्या अत्रियाच्या विध्रुवीकरणाची प्रक्रिया प्रतिबिंबित करते. निरोगी व्यक्तीमध्ये, लीड्स I, II, aVF, V-V मध्ये, P लहर नेहमीच सकारात्मक असते, लीड्स III आणि aVL मध्ये, V ही सकारात्मक, biphasic किंवा (क्वचितच) नकारात्मक असू शकते आणि लीड aVR मध्ये, P लाट. नेहमी नकारात्मक असते. लीड्स I आणि II मध्ये, P वेव्हमध्ये कमाल मोठेपणा असतो. पी वेव्हचा कालावधी 0.1 एस पेक्षा जास्त नाही आणि त्याचे मोठेपणा 1.5-2.5 मिमी आहे.
P-Q(R) मध्यांतर.
P-Q(R) मध्यांतर एट्रिओव्हेंट्रिक्युलर वहन कालावधी प्रतिबिंबित करते, उदा. ऍट्रिया, एव्ही नोड, हिज आणि त्याच्या शाखांच्या बंडलद्वारे उत्तेजनाच्या प्रसाराची वेळ. त्याचा कालावधी 0.12-0.20 s आहे आणि निरोगी व्यक्तीमध्ये ते प्रामुख्याने हृदयाच्या गतीवर अवलंबून असते: हृदय गती जितकी जास्त असेल तितका P-Q (R) मध्यांतर कमी होईल.
वेंट्रिक्युलर क्यूआरएसटी कॉम्प्लेक्स.
वेंट्रिक्युलर क्यूआरएसटी कॉम्प्लेक्स वेंट्रिक्युलर मायोकार्डियमद्वारे उत्तेजित होण्याची जटिल प्रक्रिया (क्यूआरएस कॉम्प्लेक्स) आणि विलोपन (आरएस-टी सेगमेंट आणि टी वेव्ह) प्रतिबिंबित करते.
Q लहर.
Q लहर सामान्यतः सर्व मानक आणि वर्धित युनिपोलर लिंब लीड्समध्ये आणि V-V चेस्ट लीड्समध्ये रेकॉर्ड केली जाऊ शकते. aVR वगळता सर्व लीड्समधील सामान्य क्यू वेव्हचे मोठेपणा R वेव्हच्या उंचीपेक्षा जास्त नाही आणि त्याचा कालावधी 0.03 s आहे. लीड एव्हीआरमध्ये, निरोगी व्यक्तीमध्ये खोल आणि रुंद Q वेव्ह किंवा QS कॉम्प्लेक्स देखील असू शकतात.
प्रॉन्ग आर.
सामान्यतः, आर वेव्ह सर्व मानक आणि वर्धित लिंब लीड्समध्ये रेकॉर्ड केली जाऊ शकते. लीड एव्हीआरमध्ये, आर वेव्ह सहसा खराब परिभाषित किंवा पूर्णपणे अनुपस्थित असते. छातीच्या लीड्समध्ये, आर लहरचे मोठेपणा हळूहळू V ते V पर्यंत वाढते आणि नंतर V आणि V मध्ये किंचित कमी होते. कधीकधी r लहर अनुपस्थित असू शकते. शूल
आर इंटरव्हेंट्रिक्युलर सेप्टमच्या बाजूने उत्तेजनाचा प्रसार प्रतिबिंबित करते आणि आर लहर - डाव्या आणि उजव्या वेंट्रिकल्सच्या स्नायूसह. लीड V मध्ये अंतर्गत विचलनाचे अंतर 0.03 s पेक्षा जास्त नाही आणि लीड V मध्ये - 0.05 s.
एस दात.
निरोगी व्यक्तीमध्ये, विविध इलेक्ट्रोकार्डियोग्राफिक लीड्समधील एस वेव्हचे मोठेपणा 20 मिमी पेक्षा जास्त नसून मोठ्या प्रमाणात बदलते. छातीतील हृदयाच्या सामान्य स्थितीत, एव्हीआर लीड वगळता, लिंब लीड्समधील एस मोठेपणा लहान आहे. छातीच्या लीड्समध्ये, S लाट हळूहळू V, V ते V पर्यंत कमी होते आणि लीड्स V मध्ये, V मध्ये एक लहान मोठेपणा आहे किंवा पूर्णपणे अनुपस्थित आहे. चेस्ट लीड्स ("ट्रान्झिशनल झोन") मधील आर आणि एस लहरींची समानता सामान्यतः लीड V मध्ये किंवा (कमी वेळा) V आणि V किंवा V आणि V दरम्यान नोंदविली जाते.
वेंट्रिक्युलर कॉम्प्लेक्सचा जास्तीत जास्त कालावधी 0.10 s (सामान्यतः 0.07-0.09 s) पेक्षा जास्त नाही.
सेगमेंट RS-T.
लिंब लीड्समधील निरोगी व्यक्तीमध्ये आरएस-टी विभाग आयसोलीन (0.5 मिमी) वर स्थित आहे. साधारणपणे, छातीत व्ही-व्ही लीड्समध्ये, आयसोलीनपासून आरएस-टी विभागाचे थोडेसे विस्थापन (2 मिमी पेक्षा जास्त नाही) आणि लीड्समध्ये व्ही - खाली (0.5 मिमी पेक्षा जास्त नाही) पाहिले जाऊ शकते.
टी लाट.
सामान्यतः, T लहर नेहमी I, II, aVF, V-V, आणि T>T, आणि T>T मध्ये सकारात्मक असते. लीड्स III, aVL, आणि V मध्ये, T लहर सकारात्मक, biphasic किंवा ऋण असू शकते. लीड एव्हीआरमध्ये, टी वेव्ह सामान्यतः नेहमीच नकारात्मक असते.
Q-T मध्यांतर(QRST)
QT मध्यांतराला इलेक्ट्रिकल वेंट्रिक्युलर सिस्टोल म्हणतात. त्याचा कालावधी प्रामुख्याने हृदयाच्या ठोक्यांच्या संख्येवर अवलंबून असतो: लय दर जितका जास्त असेल तितका योग्य QT मध्यांतर कमी. सामान्य कालावधी Q-T मध्यांतरबॅझेट सूत्राद्वारे निर्धारित: Q-T=K, जेथे K हा गुणांक पुरुषांसाठी 0.37 आणि महिलांसाठी 0.40 आहे; R-R हा हृदयाच्या एका चक्राचा कालावधी आहे.
इलेक्ट्रोकार्डियोग्रामचे विश्लेषण.
कोणत्याही ईसीजीचे विश्लेषण रेकॉर्डिंग तंत्राची शुद्धता तपासण्यापासून सुरू झाले पाहिजे. प्रथम, विविध हस्तक्षेपांच्या उपस्थितीकडे लक्ष देणे आवश्यक आहे. ईसीजी नोंदणी दरम्यान होणारे हस्तक्षेप:
a - प्रेरक प्रवाह - 50 Hz च्या वारंवारतेसह नियमित दोलनांच्या स्वरूपात नेटवर्क पिकअप;
b - त्वचेसह इलेक्ट्रोडच्या खराब संपर्काचा परिणाम म्हणून आयसोलीनचे "फ्लोटिंग" (ड्रिफ्ट);
c - स्नायूंच्या थरकापामुळे उचलणे (चुकीचे वारंवार चढउतार दृश्यमान आहेत).
ईसीजी नोंदणी दरम्यान हस्तक्षेप
दुसरे म्हणजे, नियंत्रण मिलिव्होल्टचे मोठेपणा तपासणे आवश्यक आहे, जे 10 मिमीशी संबंधित असावे.
तिसरे म्हणजे, ईसीजी नोंदणी दरम्यान कागदाच्या हालचालीच्या गतीचे मूल्यांकन केले पाहिजे. 50 मिमी वेगाने ईसीजी रेकॉर्ड करताना, कागदाच्या टेपवरील 1 मिमी 0.02s, 5 मिमी - 0.1s, 10 मिमी - 0.2s, 50 मिमी - 1.0s च्या वेळेच्या अंतराशी संबंधित आहे.
I. हृदय गती आणि वहन विश्लेषण:
1) हृदयाच्या आकुंचनांच्या नियमिततेचे मूल्यांकन;
2) हृदयाच्या ठोक्यांची संख्या मोजणे;
3) उत्तेजनाच्या स्त्रोताचे निर्धारण;
4) वहन कार्याचे मूल्यांकन.
II. एंट्रोपोस्टेरियर, रेखांशाचा आणि आडवा अक्षांभोवती हृदयाच्या फिरण्याचे निर्धारण:
1) स्थिती निर्धारण विद्युत अक्षसमोरच्या विमानात ह्रदये;
2) रेखांशाच्या अक्षाभोवती हृदयाच्या वळणांचे निर्धारण;
3) ट्रान्सव्हर्स अक्षाभोवती हृदयाच्या वळणांचे निर्धारण.
III. अॅट्रियल आर वेव्हचे विश्लेषण.
IV. वेंट्रिक्युलर क्यूआरएसटी कॉम्प्लेक्सचे विश्लेषण:
1) QRS कॉम्प्लेक्सचे विश्लेषण,
2) RS-T विभागाचे विश्लेषण,
3) Q-T मध्यांतराचे विश्लेषण.
V. इलेक्ट्रोकार्डियोग्राफिक निष्कर्ष.
I.1) हृदयाच्या धडधड्यांच्या नियमिततेचे मूल्यमापन अनुक्रमे रेकॉर्ड केलेल्या हृदयाच्या चक्रांमधील R-R मध्यांतरांच्या कालावधीची तुलना करून केले जाते. R-R मध्यांतर सहसा R लहरींच्या शीर्षस्थानी मोजले जाते. जर मोजलेल्या R-Rs चा कालावधी समान असेल आणि प्राप्त मूल्यांचा प्रसार 10% पेक्षा जास्त नसेल तर नियमित किंवा योग्य, हृदयाची लय निदान केली जाते. सरासरी आर-आर कालावधी. इतर प्रकरणांमध्ये, लय चुकीची (अनियमित) मानली जाते, जी एक्स्ट्रासिस्टोल, अॅट्रियल फायब्रिलेशन, सायनस ऍरिथमिया इत्यादीसह पाहिली जाऊ शकते.
2) योग्य लयसह, हृदय गती (HR) सूत्रानुसार निर्धारित केली जाते: HR \u003d.
असामान्य लयसह, एका लीडमधील ईसीजी (बहुतेकदा II मानक लीडमध्ये) नेहमीपेक्षा जास्त काळ रेकॉर्ड केला जातो, उदाहरणार्थ, 3-4 सेकंदात. नंतर 3 s मध्ये नोंदणीकृत QRS कॉम्प्लेक्सची संख्या मोजली जाते आणि परिणाम 20 ने गुणाकार केला जातो.
विश्रांतीच्या स्थितीत निरोगी व्यक्तीमध्ये, हृदय गती 60 ते 90 प्रति मिनिट असते. हृदय गती वाढणे याला टाकीकार्डिया म्हणतात आणि कमी होण्याला ब्रॅडीकार्डिया म्हणतात.
ताल नियमितता आणि हृदय गतीचे मूल्यांकन:
अ) योग्य लय; b), c) चुकीची लय
3) उत्तेजित होण्याचे स्त्रोत (पेसमेकर) निश्चित करण्यासाठी, अॅट्रियामधील उत्तेजनाच्या कोर्सचे मूल्यांकन करणे आणि वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्समध्ये आर लहरींचे गुणोत्तर स्थापित करणे आवश्यक आहे.
सायनस तालद्वारे वैशिष्ट्यीकृत: प्रत्येक क्यूआरएस कॉम्प्लेक्सच्या आधी असलेल्या सकारात्मक एच लहरींच्या मानक लीड II मध्ये उपस्थिती; समान लीडमधील सर्व P लहरींचा स्थिर आकार.
या लक्षणांच्या अनुपस्थितीत, निदान आहे विविध पर्यायसायनस नसलेली लय.
अलिंद ताल(एट्रियाच्या खालच्या भागांतून) नकारात्मक P, P लहरी आणि त्यांचे अनुसरण न बदललेले QRS कॉम्प्लेक्स यांच्या उपस्थितीने वैशिष्ट्यीकृत आहे.
AV जंक्शन पासून तालद्वारे वैशिष्ट्यीकृत आहेत: ECG वर P लहर नसणे, नेहमीच्या न बदललेल्या QRS कॉम्प्लेक्समध्ये विलीन होणे किंवा नेहमीच्या न बदललेल्या QRS कॉम्प्लेक्स नंतर स्थित नकारात्मक P लहरींची उपस्थिती.
वेंट्रिक्युलर (idioventricular) तालद्वारे वैशिष्ट्यीकृत: मंद वेंट्रिक्युलर रेट (प्रति मिनिट 40 बीट्सपेक्षा कमी); विस्तारित आणि विकृत QRS कॉम्प्लेक्सची उपस्थिती; क्यूआरएस कॉम्प्लेक्स आणि पी लहरींच्या नियमित कनेक्शनची अनुपस्थिती.
4) वहन कार्याच्या ढोबळ प्राथमिक मूल्यांकनासाठी, P वेव्हचा कालावधी, P-Q (R) मध्यांतराचा कालावधी आणि वेंट्रिक्युलर QRS कॉम्प्लेक्सचा एकूण कालावधी मोजणे आवश्यक आहे. या लहरी आणि मध्यांतरांच्या कालावधीत वाढ हृदयाच्या वहन प्रणालीच्या संबंधित विभागातील वहन मंदावली दर्शवते.
II. हृदयाच्या विद्युत अक्षाची स्थिती निश्चित करणे.हृदयाच्या विद्युत अक्षाच्या स्थितीसाठी खालील पर्याय आहेत:
सहा-अक्ष बेली प्रणाली.
अ) ग्राफिकल पद्धतीने कोनाचे निर्धारण.कोणत्याही दोन लिंब लीड्समध्ये (सामान्यत: I आणि III मानक लीड्स वापरल्या जातात) मध्ये QRS कॉम्प्लेक्स दातांच्या ऍम्प्लिट्यूड्सच्या बीजगणितीय बेरीजची गणना करा, ज्याचे अक्ष पुढच्या समतल भागात असतात. अनियंत्रितपणे निवडलेल्या स्केलमधील बीजगणितीय बेरीजचे सकारात्मक किंवा ऋण मूल्य सहा-अक्ष बेली समन्वय प्रणालीमध्ये संबंधित असाइनमेंटच्या अक्षाच्या सकारात्मक किंवा नकारात्मक भागावर प्लॉट केले जाते. ही मूल्ये मानक लीड्सच्या अक्ष I आणि III वर हृदयाच्या इच्छित विद्युत अक्षाचे अंदाज आहेत. या प्रक्षेपणांच्या टोकापासून लीड्सच्या अक्षांना लंब पुनर्संचयित करतात. लंबांचा छेदनबिंदू प्रणालीच्या मध्यभागी जोडलेला असतो. ही ओळ आहे विद्युत अक्षह्रदये
ब) कोनाची व्हिज्युअल व्याख्या.आपल्याला 10 ° च्या अचूकतेसह कोनाचा द्रुतपणे अंदाज लावण्याची परवानगी देते. पद्धत दोन तत्त्वांवर आधारित आहे:
1. क्यूआरएस कॉम्प्लेक्सच्या दातांच्या बीजगणितीय बेरीजचे जास्तीत जास्त सकारात्मक मूल्य लीडमध्ये दिसून येते, ज्याचा अक्ष हृदयाच्या विद्युत अक्षाच्या स्थानाशी जवळजवळ एकरूप असतो, त्याच्या समांतर.
2. एक RS-प्रकार कॉम्प्लेक्स, जिथे दातांची बीजगणितीय बेरीज शून्य (R=S किंवा R=Q+S) असते, लीडमध्ये रेकॉर्ड केली जाते ज्याचा अक्ष हृदयाच्या विद्युत अक्षाला लंब असतो.
हृदयाच्या विद्युत अक्षाच्या सामान्य स्थितीत: आरआरआर; लीड्स III आणि aVL मध्ये, R आणि S लाटा अंदाजे एकमेकांच्या समान आहेत.
येथे क्षैतिज स्थितीकिंवा हृदयाच्या विद्युत अक्षाचे डावीकडे विचलन: उच्च आर लहरी R>R>R सह, लीड I आणि aVL मध्ये निश्चित केल्या जातात; लीड III मध्ये खोल S लहर नोंदवली जाते.
उजवीकडे हृदयाच्या विद्युत अक्षाच्या उभ्या स्थितीसह किंवा विचलनासह: उच्च आर लहरी लीड्स III आणि aVF मध्ये नोंदल्या जातात, R R> R सह; खोल S लहरी लीड्स I आणि aV मध्ये रेकॉर्ड केल्या जातात
III. पी वेव्ह विश्लेषणसमाविष्टीत आहे: 1) P लहर मोठेपणाचे मापन; 2) पी वेव्हच्या कालावधीचे मोजमाप; 3) पी वेव्हच्या ध्रुवीयतेचे निर्धारण; 4) पी वेव्हच्या आकाराचे निर्धारण.
IV.1) QRS कॉम्प्लेक्सचे विश्लेषणयात समाविष्ट आहे: अ) क्यू वेव्हचे मूल्यांकन: मोठेपणा आणि R मोठेपणाशी तुलना, कालावधी; b) R लहरीचे मूल्यांकन: मोठेपणा, त्याच लीडमधील Q किंवा S च्या मोठेपणा आणि इतर लीडमधील R सह तुलना करणे; लीड्स V आणि V मधील अंतर्गत विचलनाचा कालावधी; दात फुटणे किंवा अतिरिक्त दिसणे; c) एस वेव्हचे मूल्यांकन: मोठेपणा, त्याची R मोठेपणाशी तुलना करणे; दात रुंद होणे, सेरेशन करणे किंवा फुटणे शक्य आहे.
2) येथेRS-T विभागाचे विश्लेषणहे आवश्यक आहे: कनेक्शन बिंदू j शोधण्यासाठी; आयसोलीनपासून त्याचे विचलन (+–) मोजा; RS-T विभागाचे विस्थापन मोजा, नंतर बिंदू j पासून उजवीकडे 0.05-0.08 s बिंदूवर आयसोलीन वर किंवा खाली करा; RS-T विभागाच्या संभाव्य विस्थापनाचा आकार निश्चित करा: क्षैतिज, तिरकस उतरणारे, तिरकस चढत्या.
3)टी वेव्हचे विश्लेषण करतानापाहिजे: टी ची ध्रुवीयता निश्चित करा, त्याच्या आकाराचे मूल्यांकन करा, मोठेपणा मोजा.
4) Q-T मध्यांतर विश्लेषण: कालावधी मोजमाप.
V. इलेक्ट्रोकार्डियोग्राफिक निष्कर्ष:
1) हृदयाच्या लयचा स्त्रोत;
2) हृदयाच्या लयची नियमितता;
4) हृदयाच्या विद्युत अक्षाची स्थिती;
5) चार इलेक्ट्रोकार्डियोग्राफिक सिंड्रोमची उपस्थिती: अ) कार्डियाक अतालता; ब) वहन व्यत्यय; c) वेंट्रिक्युलर आणि अॅट्रियल मायोकार्डियल हायपरट्रॉफी किंवा त्यांचे तीव्र ओव्हरलोड; ड) मायोकार्डियल नुकसान (इस्केमिया, डिस्ट्रोफी, नेक्रोसिस, डाग).
कार्डियाक ऍरिथमियासाठी इलेक्ट्रोकार्डियोग्राम
1. एसए नोडच्या ऑटोमॅटिझमचे उल्लंघन (नोमोटोपिक एरिथमिया)
1) सायनस टाकीकार्डिया: हृदयाचे ठोके 90-160 (180) प्रति मिनिट पर्यंत वाढणे (R-R अंतराल कमी करणे); योग्य सायनस लय राखणे (सर्व चक्रांमध्ये पी वेव्ह आणि क्यूआरएसटी कॉम्प्लेक्सचे योग्य आवर्तन आणि सकारात्मक पी लहर).
२) सायनस ब्रॅडीकार्डिया:हृदयाच्या ठोक्यांची संख्या 59-40 प्रति मिनिट कमी होणे (R-R अंतरालच्या कालावधीत वाढ); योग्य सायनस ताल राखणे.
3) सायनस अतालता: 0.15 s पेक्षा जास्त असलेल्या R-R अंतरालांच्या कालावधीतील चढउतार आणि श्वसनाच्या टप्प्यांशी संबंधित; सायनस रिदमच्या सर्व इलेक्ट्रोकार्डियोग्राफिक चिन्हांचे संरक्षण (पी वेव्ह आणि क्यूआरएस-टी कॉम्प्लेक्सचे बदल).
4) सिनोएट्रिअल नोडच्या कमकुवतपणाचे सिंड्रोम:सतत सायनस ब्रॅडीकार्डिया; एक्टोपिक (साइनस नसलेल्या) तालांचे नियतकालिक स्वरूप; एसए नाकेबंदीची उपस्थिती; ब्रॅडीकार्डिया-टाकीकार्डिया सिंड्रोम.
अ) निरोगी व्यक्तीचे ईसीजी; ब) सायनस ब्रॅडीकार्डिया; c) सायनस अतालता
2. एक्स्ट्रासिस्टोल.
1) एट्रियल एक्स्ट्रासिस्टोल:पी वेव्ह आणि क्यूआरएसटी कॉम्प्लेक्सचे अकाली विलक्षण स्वरूप; एक्स्ट्रासिस्टोलच्या P' लहरीच्या ध्रुवीयतेमध्ये विकृती किंवा बदल; अपरिवर्तित एक्स्ट्रासिस्टोलिक वेंट्रिक्युलर क्यूआरएसटी कॉम्प्लेक्सची उपस्थिती, नेहमीच्या सामान्य कॉम्प्लेक्स प्रमाणेच; अपूर्ण नुकसान भरपाईच्या विरामाच्या एट्रियल एक्स्ट्रासिस्टोल नंतर उपस्थिती.
एट्रियल एक्स्ट्रासिस्टोल (II मानक लीड): अ) ऍट्रियाच्या वरच्या भागांमधून; ब) ऍट्रियाच्या मधल्या भागांमधून; c) ऍट्रियाच्या खालच्या भागातून; d) अवरोधित ऍट्रियल एक्स्ट्रासिस्टोल.
2) एट्रिओव्हेंट्रिक्युलर जंक्शन पासून एक्स्ट्रासिस्टोल:अपरिवर्तित वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्सच्या ईसीजीवर अकाली असाधारण देखावा, सायनस मूळच्या उर्वरित क्यूआरएसटी कॉम्प्लेक्स प्रमाणेच; एक्स्ट्रासिस्टोलिक QRS' कॉम्प्लेक्स किंवा P' वेव्हची अनुपस्थिती (P' आणि QRS' चे संलयन) नंतर लीड्स II, III आणि aVF मधील नकारात्मक P' लहर; अपूर्ण नुकसान भरपाईच्या विरामाची उपस्थिती.
3) वेंट्रिक्युलर एक्स्ट्रासिस्टोल: बदललेल्या वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्सच्या ईसीजीवर अकाली असाधारण देखावा; एक्स्ट्रासिस्टोलिक क्यूआरएस कॉम्प्लेक्सचा लक्षणीय विस्तार आणि विकृती; RS-T′ विभागाचे स्थान आणि एक्स्ट्रासिस्टोलची T′ लहर QRS कॉम्प्लेक्सच्या मुख्य लहरीच्या दिशेशी विसंगत आहे; वेंट्रिक्युलर एक्स्ट्रासिस्टोलच्या आधी पी वेव्हची अनुपस्थिती; वेंट्रिक्युलर एक्स्ट्रासिस्टोलनंतर बहुतेक प्रकरणांमध्ये संपूर्ण नुकसानभरपाईच्या विरामाची उपस्थिती.
अ) डावा वेंट्रिक्युलर; ब) उजव्या वेंट्रिक्युलर एक्स्ट्रासिस्टोल
3. पॅरोक्सिस्मल टाकीकार्डिया.
1) अॅट्रियल पॅरोक्सिस्मल टाकीकार्डिया:योग्य लय राखत असताना 140-250 प्रति मिनिट पर्यंत वाढलेल्या हृदयविकाराचा झटका अचानक सुरू होणे आणि अचानक संपणे; प्रत्येक वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्सच्या समोर कमी, विकृत, बायफासिक किंवा नकारात्मक पी वेव्हची उपस्थिती; सामान्य अपरिवर्तित वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्स; काही प्रकरणांमध्ये, एट्रिओव्हेंट्रिक्युलर ब्लॉक I डिग्रीच्या विकासासह एट्रिओव्हेंट्रिक्युलर वहन बिघडते आणि वैयक्तिक क्यूआरएस कॉम्प्लेक्सचे नियतकालिक नुकसान होते (कायमची चिन्हे).
2) एट्रिओव्हेंट्रिक्युलर जंक्शन पासून पॅरोक्सिस्मल टाकीकार्डिया:योग्य लय राखत असताना 140-220 प्रति मिनिट पर्यंत वाढलेल्या हृदयविकाराचा झटका अचानक सुरू होणे आणि अचानक संपणे; QRS कॉम्प्लेक्सच्या मागे स्थित असलेल्या नकारात्मक P′ लहरींच्या लीड्स II, III आणि aVF मधील उपस्थिती किंवा त्यांच्यामध्ये विलीन होणे आणि ECG वर रेकॉर्ड केलेले नाही; सामान्य अपरिवर्तित वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्स.
3) वेंट्रिक्युलर पॅरोक्सिस्मल टाकीकार्डिया:बर्याच प्रकरणांमध्ये योग्य लय राखताना 140-220 प्रति मिनिट पर्यंत वाढलेल्या हृदयविकाराचा झटका अचानक सुरू होणे आणि अचानक संपणे; आरएस-टी सेगमेंट आणि टी वेव्हच्या विसंगत मांडणीसह 0.12 सेकंदांपेक्षा जास्त काळ QRS कॉम्प्लेक्सचे विकृतीकरण आणि विस्तार; एट्रिओव्हेंट्रिक्युलर डिसोसिएशनची उपस्थिती, म्हणजे. वेंट्रिकल्सच्या वारंवार लयचे पूर्ण पृथक्करण आणि सामान्य लयसायनस उत्पत्तीच्या अधूनमधून रेकॉर्ड केलेल्या एकल सामान्य अपरिवर्तित QRST कॉम्प्लेक्ससह अट्रिया.
4. अॅट्रियल फडफड: ECG वर वारंवार उपस्थिती - 200-400 प्रति मिनिट पर्यंत - नियमित, समान ऍट्रियल एफ लाटा, ज्यामध्ये एक वैशिष्ट्यपूर्ण सॉटूथ आकार असतो (लीड्स II, III, aVF, V, V); बहुतेक प्रकरणांमध्ये, योग्य, नियमित वेंट्रिक्युलर लय सारखीच असते अंतराल F-F; सामान्य अपरिवर्तित वेंट्रिक्युलर कॉम्प्लेक्सची उपस्थिती, त्यातील प्रत्येक अलिंद एफ लाटा (2:1, 3:1, 4:1, इ.) च्या अगोदर आहे.
5. अॅट्रियल फायब्रिलेशन (फायब्रिलेशन):पी वेव्हच्या सर्व लीड्समध्ये अनुपस्थिती; संपूर्ण हृदय चक्रामध्ये अनियमित लहरींची उपस्थिती fविविध आकार आणि मोठेपणा असणे; लाटा fलीड V, V, II, III आणि aVF मध्ये चांगले रेकॉर्ड केलेले; अनियमित वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्स - अनियमित वेंट्रिक्युलर लय; क्यूआरएस कॉम्प्लेक्सची उपस्थिती, ज्याचे बहुतेक प्रकरणांमध्ये सामान्य, अपरिवर्तित स्वरूप असते.
अ) खडबडीत-लहरी फॉर्म; b) बारीक लहरी स्वरूप.
6. वेंट्रिक्युलर फ्लटर:वारंवार (प्रति मिनिट 200-300 पर्यंत) फडफडणाऱ्या लाटा, आकार आणि मोठेपणामध्ये नियमित आणि एकसारख्या, साइनसॉइडल वक्र सारख्या.
7. वेंट्रिकल्सचे फ्लिकरिंग (फायब्रिलेशन):वारंवार (200 ते 500 प्रति मिनिट), परंतु अनियमित लाटा ज्या एकमेकांपासून भिन्न असतात विविध फॉर्मआणि मोठेपणा.
वहन कार्याच्या उल्लंघनासाठी इलेक्ट्रोकार्डियोग्राम.
1. सिनोएट्रिअल नाकेबंदी:वैयक्तिक कार्डियाक सायकलचे नियतकालिक नुकसान; नेहमीच्या P-P किंवा R-R अंतरालांच्या तुलनेत दोन लगतच्या P किंवा R दातांमधील विरामाच्या हृदयाच्या चक्राच्या नुकसानीच्या वेळी जवळजवळ 2 पटीने (कमी वेळा 3 किंवा 4 वेळा) वाढ.
2. इंट्रा-एट्रियल नाकाबंदी:पी वेव्हच्या कालावधीत 0.11 s पेक्षा जास्त वाढ; R लहरींचे विभाजन.
3. एट्रिओव्हेंट्रिक्युलर नाकाबंदी.
१) मी पदवी: P-Q (R) च्या कालावधीत 0.20 s पेक्षा जास्त वाढ.
a) atrial form: P wave चा विस्तार आणि विभाजन; QRS सामान्य.
b) नोडल आकार: P-Q(R) विभागाची लांबी वाढवणे.
c) दूरस्थ (तीन-बीम) फॉर्म: गंभीर QRS विकृती.
२) II पदवी:वैयक्तिक वेंट्रिक्युलर क्यूआरएसटी कॉम्प्लेक्सचा विस्तार.
a) Mobitz प्रकार I: P-Q(R) मध्यांतर हळूहळू वाढवणे आणि त्यानंतर QRST प्रोलॅप्स. विस्तारित विरामानंतर - पुन्हा एक सामान्य किंवा किंचित वाढवलेला पी-क्यू (आर), ज्यानंतर संपूर्ण चक्र पुनरावृत्ती होते.
b) मोबिट्झ प्रकार II: क्यूआरएसटी प्रोलॅप्स पी-क्यू(आर) ची हळूहळू वाढ होत नाही, जी स्थिर राहते.
c) Mobitz प्रकार III (अपूर्ण AV ब्लॉक): एकतर प्रत्येक सेकंदाला (2:1), किंवा दोन किंवा अधिक सलग वेंट्रिक्युलर कॉम्प्लेक्स (नाकाबंदी 3:1, 4:1, इ.) बाहेर पडतात.
3) III पदवी:अॅट्रियल आणि वेंट्रिक्युलर लय पूर्णपणे वेगळे करणे आणि वेंट्रिक्युलर आकुंचनची संख्या 60-30 बीट्स प्रति मिनिट किंवा त्यापेक्षा कमी होणे.
4. त्याच्या बंडलच्या पाय आणि शाखांची नाकेबंदी.
1) त्याच्या बंडलच्या उजव्या पायाची (शाखा) नाकेबंदी.
अ) संपूर्ण नाकाबंदी: उजव्या छातीत rSR' किंवा rSR' प्रकारच्या QRS कॉम्प्लेक्समध्ये V (कमी वेळा लीड्स III आणि aVF मध्ये) ची उपस्थिती असते. एम-आकाराचे दृश्य, आणि R′ > r; डाव्या छातीमध्ये लीड्स (V, V) आणि लीड्स I, एक रुंद, अनेकदा सेरेटेड एस वेव्हचा aVL; QRS कॉम्प्लेक्सच्या कालावधीत (रुंदी) 0.12 s पेक्षा जास्त वाढ; RS-T विभागाच्या उदासीनतेच्या लीड V (III मध्ये कमी वेळा) मध्ये उपस्थिती वरच्या दिशेला फुगवटा आणि नकारात्मक किंवा biphasic (–+) असममित टी लाट.
b) अपूर्ण नाकाबंदी: लीड V मध्ये rSr' किंवा rSR' प्रकारच्या QRS कॉम्प्लेक्सची उपस्थिती आणि लीड I आणि V मध्ये थोडीशी रुंद केलेली S लहर; QRS कॉम्प्लेक्सचा कालावधी 0.09-0.11 s आहे.
2) त्याच्या बंडलच्या डाव्या पुढच्या शाखेची नाकेबंदी:हृदयाच्या विद्युत अक्षाचे डावीकडे तीव्र विचलन (कोन α -30°); लीड्स I मध्ये QRS, aVL प्रकार qR, III, aVF, प्रकार II rS; QRS कॉम्प्लेक्सचा एकूण कालावधी 0.08-0.11 s आहे.
3) हिजच्या बंडलच्या डाव्या मागील शाखेची नाकेबंदी:हृदयाच्या विद्युत अक्षाचे उजवीकडे तीव्र विचलन (कोन α120°); QRS कॉम्प्लेक्सचा आकार rS प्रकारातील लीड I आणि aVL मध्ये आणि लीड III मध्ये, aVF - qR प्रकारात; QRS कॉम्प्लेक्सचा कालावधी 0.08-0.11 s च्या आत आहे.
4) त्याच्या बंडलच्या डाव्या पायाची नाकेबंदी:लीड्स V, V, I, aVL मध्ये विकृत वेंट्रिक्युलर कॉम्प्लेक्स R टाईपचे विभाजन किंवा रुंद शिखरासह; लीड्स V, V, III, aVF मध्ये विकृत वेंट्रिक्युलर कॉम्प्लेक्सचे रुंदीकरण, S लाटाच्या स्प्लिट किंवा रुंद शीर्षासह QS किंवा rS चे स्वरूप; QRS कॉम्प्लेक्सच्या एकूण कालावधीत 0.12 s पेक्षा जास्त वाढ; RS-T विभागातील क्यूआरएस विस्थापन आणि नकारात्मक किंवा बायफासिक (–+) असममित टी लहरींच्या संदर्भात लीड्स V, V, I, aVL मध्ये उपस्थिती; हृदयाच्या विद्युत अक्षाचे डावीकडे विचलन अनेकदा दिसून येते, परंतु नेहमीच नाही.
5) त्याच्या बंडलच्या तीन शाखांची नाकेबंदी:एट्रिओव्हेंट्रिक्युलर ब्लॉक I, II किंवा III डिग्री; हिच्या बंडलच्या दोन फांद्यांची नाकेबंदी.
अॅट्रियल आणि वेंट्रिक्युलर हायपरट्रॉफीमध्ये इलेक्ट्रोकार्डियोग्राम.
1. डाव्या आलिंद हायपरट्रॉफी:दुभाजक आणि दात P (P-mitrale) च्या मोठेपणामध्ये वाढ; लीड व्ही (कमी वेळा व्ही) मधील पी वेव्हच्या दुसऱ्या नकारात्मक (डाव्या आलिंद) टप्प्यातील मोठेपणा आणि कालावधी वाढणे किंवा नकारात्मक पी तयार होणे; निगेटिव्ह किंवा बायफासिक (+–) पी वेव्ह (कायम नसलेले चिन्ह); पी वेव्हच्या एकूण कालावधीत (रुंदी) वाढ - 0.1 s पेक्षा जास्त.
2. उजव्या आलिंदाची हायपरट्रॉफी:लीड्स II, III, aVF मध्ये, P लाटा उच्च-विपुलता आहेत, एक टोकदार शिखर (P-pulmonale); लीड्स V मध्ये, P वेव्ह (किंवा किमान तिचा पहिला, उजवा अलिंद टप्पा) पॉइंटेड शिखर (P-pulmonale) सह सकारात्मक आहे; लीड्स I, aVL, V मध्ये, P लहर कमी मोठेपणाची आहे आणि aVL मध्ये ती नकारात्मक असू शकते (एक कायमस्वरूपी चिन्ह नाही); P लाटांचा कालावधी 0.10 s पेक्षा जास्त नाही.
3. डाव्या वेंट्रिक्युलर हायपरट्रॉफी: R आणि S लहरींच्या मोठेपणात वाढ. त्याच वेळी, R2
4. उजव्या वेंट्रिकलची हायपरट्रॉफी:हृदयाच्या विद्युत अक्षाचे उजवीकडे विस्थापन (कोन α 100° पेक्षा जास्त); V मधील R तरंग आणि V मधील S लहरीच्या मोठेपणात वाढ; rSR' किंवा QR प्रकारच्या QRS कॉम्प्लेक्सच्या लीड V मध्ये दिसणे; रेखांशाच्या अक्षाभोवती घड्याळाच्या दिशेने हृदयाच्या फिरण्याची चिन्हे; RS-T विभाग खाली बदलणे आणि लीड्स III, aVF, V मध्ये नकारात्मक टी लहरी दिसणे; V मध्ये अंतर्गत विचलनाच्या कालावधीत 0.03 s पेक्षा जास्त वाढ.
इस्केमिक हृदयरोगामध्ये इलेक्ट्रोकार्डियोग्राम.
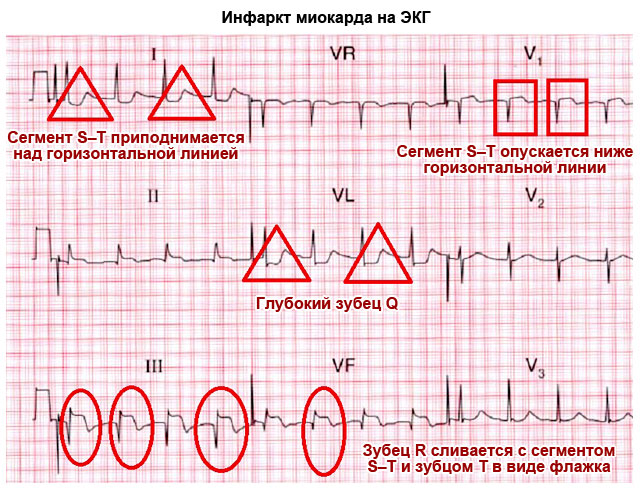
1. तीव्र अवस्थाह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणेवेगवान, 1-2 दिवसांच्या आत, पॅथॉलॉजिकल क्यू वेव्ह किंवा क्यूएस कॉम्प्लेक्सची निर्मिती, आयसोलीनच्या वरच्या आरएस-टी विभागाचे विस्थापन आणि प्रथम सकारात्मक आणि नंतर नकारात्मक टी लहर विलीन होणे; काही दिवसांनंतर, RS-T विभाग आयसोलीनच्या जवळ येतो. रोगाच्या 2-3 व्या आठवड्यात, RS-T विभाग समविद्युत बनतो आणि नकारात्मक कोरोनरी टी लहर तीव्रतेने खोल होते आणि सममितीय, टोकदार बनते.
2. मायोकार्डियल इन्फेक्शनच्या सबएक्यूट टप्प्यातपॅथॉलॉजिकल क्यू वेव्ह किंवा क्यूएस कॉम्प्लेक्स (नेक्रोसिस) आणि नकारात्मक कोरोनरी टी वेव्ह (इस्केमिया) रेकॉर्ड केले जातात, ज्याचे मोठेपणा 20-25 व्या दिवसापासून हळूहळू कमी होते. आरएस-टी विभाग आयसोलीनवर स्थित आहे.
3. ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे च्या Cicatricial स्टेजपॅथॉलॉजिकल क्यू वेव्ह किंवा क्यूएस कॉम्प्लेक्स आणि कमकुवतपणे नकारात्मक किंवा सकारात्मक टी वेव्हची उपस्थिती, रुग्णाच्या संपूर्ण आयुष्यात अनेक वर्षे टिकून राहून वैशिष्ट्यीकृत.
इलेक्ट्रोकार्डियोग्राफी, किंवा थोडक्यात ईसीजी, हृदयाच्या विद्युत क्रियाकलापांचे ग्राफिकल रेकॉर्डिंग आहे. त्याचे नाव तीन शब्दांवरून मिळाले: इलेक्ट्रो - विद्युत, विद्युत घटना, कार्डिओ - हृदय, ग्राफिक्स - ग्राफिक नोंदणी. आजपर्यंत, हृदयाच्या विकारांचा अभ्यास आणि निदान करण्यासाठी इलेक्ट्रोकार्डियोग्राफी ही सर्वात माहितीपूर्ण आणि विश्वासार्ह पद्धतींपैकी एक आहे.
इलेक्ट्रोकार्डियोग्राफीचा सैद्धांतिक पाया
इलेक्ट्रोकार्डियोग्राफीचा सैद्धांतिक पाया तथाकथित आइंथोव्हेन त्रिकोणावर आधारित आहे, ज्याच्या मध्यभागी हृदय आहे (जे एक विद्युत द्विध्रुव आहे), आणि त्रिकोणाचे शिरोबिंदू मुक्त वरचे आणि खालचे अंग तयार करतात. कार्डिओमायोसाइटच्या पडद्याच्या बाजूने ऍक्शन पोटेंशिअलच्या प्रसाराच्या प्रक्रियेत, त्याचे काही विभाग विध्रुवीकृत राहतात, तर उर्वरित क्षमता दुसऱ्या भागात नोंदवली जाते. अशा प्रकारे, पडद्याचा एक भाग बाहेरून सकारात्मक चार्ज केला जातो आणि दुसरा नकारात्मक चार्ज होतो.
यामुळे कार्डिओमायोसाइटला एकच द्विध्रुव मानणे शक्य होते आणि हृदयाच्या सर्व द्विध्रुवांचा (म्हणजेच, क्रिया क्षमतेच्या वेगवेगळ्या टप्प्यात असलेल्या कार्डिओमायोसाइट्सची एकूणता) भौमितीयदृष्ट्या एकत्रित केल्यास, एक संपूर्ण द्विध्रुव प्राप्त होतो ज्याला एक दिशा असते. (हृदय चक्राच्या वेगवेगळ्या टप्प्यांमध्ये हृदयाच्या स्नायूंच्या उत्तेजित आणि उत्तेजित विभागांच्या गुणोत्तरामुळे). एंटोव्हन त्रिकोणाच्या बाजूंच्या या एकूण द्विध्रुवाचे प्रक्षेपण मुख्य ईसीजी दातांचे स्वरूप, आकार आणि दिशा तसेच विविध पॅथॉलॉजिकल परिस्थितींमध्ये त्यांचे बदल निर्धारित करते.

मुख्य ईसीजी लीड्स
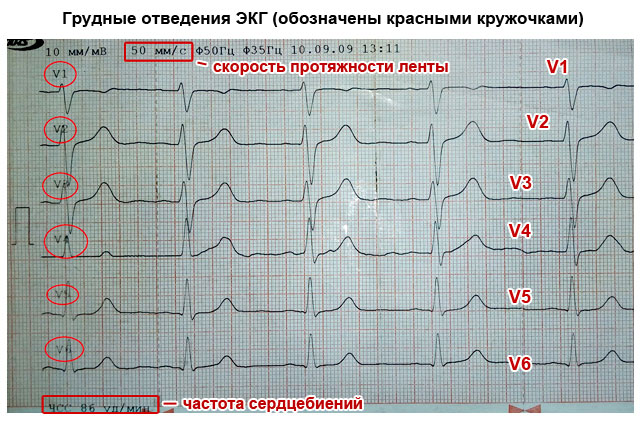
इलेक्ट्रोकार्डियोग्राफीमधील सर्व लीड्स सामान्यतः समोरच्या समतल (I, II, II मानक लीड्स आणि वर्धित लीड्स aVR, aVL, aVF) आणि क्षैतिज समतल (थोरॅसिक लीड्स V1) मध्ये इलेक्ट्रिकल क्रियाकलाप रेकॉर्ड करणाऱ्यांमध्ये विभागल्या जातात. V2, V3, V4, V5 , V6).
अतिरिक्त स्पेशलाइज्ड लीड सर्किट्स देखील आहेत, जसे की नेब लीड्स, इ, ज्याचा वापर अॅटिपिकल परिस्थितीच्या निदानासाठी केला जातो. उपस्थित डॉक्टरांद्वारे अन्यथा प्रदान केल्याशिवाय, हृदयाच्या कार्डिओग्रामची नोंद तीन मानक लीड्समध्ये, तीन वर्धित लीड्समध्ये आणि सहा छातीच्या शिडांमध्ये देखील केली जाते.
ईसीजी रेकॉर्डिंग गती
वापरलेल्या इलेक्ट्रोकार्डिओग्राफच्या मॉडेलच्या आधारावर, हृदयाच्या विद्युत क्रियाकलापांचे रेकॉर्डिंग एकाच वेळी सर्व 12 लीड्समधून आणि सहा किंवा तीन गटांमध्ये तसेच सर्व लीड्समध्ये अनुक्रमिक स्विचिंगद्वारे केले जाऊ शकते.

याव्यतिरिक्त, इलेक्ट्रोकार्डियोग्राम पेपर टेपच्या दोन वेगवेगळ्या वेगाने रेकॉर्ड केले जाऊ शकते: 25 mm/s आणि 50 mm/s वेगाने. अनेकदा, इलेक्ट्रोकार्डियोग्राफिक टेप जतन करण्यासाठी, 25 मिमी/सेकंद नोंदणीचा वेग वापरला जातो, परंतु हृदयातील विद्युत प्रक्रियांबद्दल अधिक तपशीलवार माहिती प्राप्त करणे आवश्यक असल्यास, हृदयाचा कार्डिओग्राम वेगाने रेकॉर्ड केला जातो. 50 मिमी/से.
ईसीजी वेव्हफॉर्मिंगची तत्त्वे
हृदयाच्या वहन प्रणालीतील पहिल्या क्रमाचा पेसमेकर हा सिनोएट्रिअल नोडचा ऍटिपिकल कार्डिओमायोसाइट्स आहे जो वरच्या आणि निकृष्ट वेना कावाच्या संगमाच्या मुखाशी असतो. उजवा कर्णिका. हे नोड 60 ते 89 प्रति मिनिट आवेगांच्या वारंवारतेसह योग्य सायनस ताल तयार करण्यासाठी जबाबदार आहे. सायनोएट्रिअल नोडमध्ये उद्भवणारी, विद्युत उत्तेजना प्रथम उजव्या कर्णिकाला व्यापते (ते आत असते हा क्षणपी वेव्हचा चढता भाग इलेक्ट्रोकार्डिओग्रामवर तयार होतो) आणि नंतर तो बाखमन, वेंकेनबॅच आणि टोरेलच्या आंतर-आंतरीक बंडलसह डाव्या कर्णिकामध्ये पसरतो (याक्षणी, पी वेव्हचा उतरता भाग तयार होत आहे).

अॅट्रियल मायोकार्डियम उत्तेजित झाल्यानंतर, अॅट्रियल सिस्टोल उद्भवते आणि विद्युत आवेग अॅट्रिओव्हेंट्रिक्युलर बंडलच्या बाजूने वेंट्रिक्युलर मायोकार्डियमकडे निर्देशित केले जाते. ज्या क्षणी आवेग अॅट्रियापासून अॅट्रिओव्हेंट्रिक्युलर जंक्शनमधील वेंट्रिकल्समध्ये जातो, त्याचा शारीरिक विलंब होतो, जो इलेक्ट्रोकार्डियोग्रामवर आयसोइलेक्ट्रिक पीक्यू सेगमेंटच्या देखाव्याद्वारे प्रतिबिंबित होतो (ईसीजी बदल, एक मार्ग किंवा इतर विलंबाशी संबंधित. एट्रिओव्हेंट्रिक्युलर जंक्शनमध्ये आवेग वाहून नेणे, त्याला एट्रिओव्हेंट्रिक्युलर नाकाबंदी असे म्हणतात) . आवेग उत्तीर्ण होण्यात हा विलंब अॅट्रियापासून वेंट्रिकल्समध्ये रक्ताच्या पुढील भागाच्या सामान्य प्रवाहासाठी आवश्यक आहे. विद्युत आवेग एट्रिओव्हेंट्रिक्युलर सेप्टममधून गेल्यानंतर, ते वहन प्रणालीसह हृदयाच्या शिखरावर पाठवले जाते. हे शीर्षस्थानापासून आहे की वेंट्रिक्युलर मायोकार्डियमची उत्तेजना सुरू होते, इलेक्ट्रोकार्डियोग्रामवर क्यू वेव्ह तयार होते. पुढील खळबळ डाव्या आणि उजव्या वेंट्रिकल्सच्या भिंती कव्हर करते, तसेच इंटरव्हेंट्रिक्युलर सेप्टम, ECG वर एक R लहर तयार करते. शेवटी, उत्तेजना वेंट्रिकल्सचा काही भाग कव्हर करेल आणि आंतरखंडीय सेप्टम, हृदयाच्या पायथ्याशी जवळ, एक S लहर तयार करते. वेंट्रिकल्सचे संपूर्ण मायोकार्डियम उत्तेजित झाल्यानंतर, ECG वर एक आयसोइलेक्ट्रिक लाइन किंवा ST खंड तयार होतो.

याक्षणी, कार्डिओमायोसाइट्समधील आकुंचनासह उत्तेजनाचे इलेक्ट्रोमेकॅनिकल युग्मन केले जात आहे आणि कार्डिओमायोसाइट्सच्या झिल्लीवर पुनर्ध्रुवीकरण प्रक्रिया होत आहेत, जी इलेक्ट्रोकार्डियोग्रामवरील टी वेव्हमध्ये प्रतिबिंबित होतात. अशा प्रकारे, ईसीजी नॉर्म तयार होतो. हृदयाच्या वहन प्रणालीसह उत्तेजिततेच्या प्रसाराचे हे नमुने जाणून घेतल्यास, ईसीजी टेपवर स्थूल बदलांची उपस्थिती अगदी सरसरी दृष्टीक्षेपात देखील निर्धारित करणे सोपे आहे.
हृदय गती मूल्यांकन आणि ईसीजी नॉर्म
हृदयाच्या इलेक्ट्रोकार्डियोग्रामची नोंदणी केल्यानंतर, रेकॉर्डचे डीकोडिंग हृदय गती आणि लयचे स्त्रोत ठरवण्यापासून सुरू होते. हृदयाच्या ठोक्यांची संख्या मोजण्यासाठी, R-R दातांमधील लहान पेशींची संख्या एका सेलच्या कालावधीने गुणाकार करा. हे लक्षात ठेवले पाहिजे की 50 mm/s च्या नोंदणी गतीने, त्याचा कालावधी 0.02 s आहे आणि 25 mm/s च्या नोंदणी गतीने, तो 0.04 s आहे.
दरम्यानच्या अंतराचा अंदाज घेत आहे आर-आर दातकमीतकमी तीन ते चार इलेक्ट्रोकार्डियोग्राफिक कॉम्प्लेक्स चालते आणि सर्व गणना द्वितीय मानक लीडमध्ये केली जाते (कारण या लीडमध्ये I आणि III मानक लीड्सचे एकूण प्रदर्शन होते आणि हृदयाचा इलेक्ट्रोकार्डियोग्राम, त्याचे स्पष्टीकरण निर्देशक सर्वात सोयीस्कर आणि माहितीपूर्ण आहेत).
टेबल "ईसीजी: नॉर्म"

लय अचूकतेचे मूल्यांकन
तालाच्या अचूकतेचे मूल्यांकन वरील बदलांच्या परिवर्तनशीलतेच्या डिग्रीनुसार केले जाते. मध्यांतर R-R. बदलांची परिवर्तनशीलता 10% पेक्षा जास्त नसावी. ताल स्रोत सेट आहे खालील प्रकारे: जर ECG चा आकार बरोबर असेल, तरंग सकारात्मक असेल आणि P अगदी सुरवातीला असेल, या लहरीनंतर एक समविद्युत रेषा असेल आणि नंतर QRS कॉम्प्लेक्स असेल, तर लय अॅट्रिओव्हेंट्रिक्युलर जंक्शनमधून येते असे मानले जाते. , म्हणजे ईसीजी नॉर्म सादर केला आहे. पेसमेकर स्थलांतर परिस्थितीच्या बाबतीत (उदाहरणार्थ, जेव्हा एटिपिकल कार्डिओमायोसाइट्सचा एक किंवा दुसरा गट उत्तेजना निर्माण करण्याचे कार्य घेतो, तेव्हा ऍट्रियामधून आवेग जाण्याची वेळ बदलेल, ज्यामुळे कालावधीत बदल घडतील. PQ मध्यांतर).
विशिष्ट प्रकारच्या हृदयाच्या पॅथॉलॉजीजमध्ये ईसीजी बदलतो
आजपर्यंत, जवळजवळ कोणत्याही क्लिनिकमध्ये किंवा लहान खाजगी वैद्यकीय केंद्रात ईसीजी केले जाऊ शकते, परंतु कार्डिओग्रामचा उलगडा करणारा सक्षम तज्ञ शोधणे अधिक कठीण आहे. हृदयाच्या वहन प्रणालीची शारीरिक रचना आणि इलेक्ट्रोकार्डियोग्रामच्या मुख्य दातांच्या निर्मितीचे नियम जाणून घेतल्यास, स्वतंत्रपणे निदानाचा सामना करणे शक्य आहे. होय, सहाय्यक म्हणून सहाय्यक साहित्यईसीजी चार्ट आवश्यक असू शकतो.

मुख्य दातांचे मोठेपणा आणि कालावधी आणि त्यात दिलेले अंतराल हे नवशिक्या तज्ञांना अभ्यास करण्यास मदत करेल आणि ईसीजी उलगडत आहे. अशा सारणीचा वापर करून, किंवा, अधिक चांगले, विशेष कार्डियोग्राफिक शासक, आपण काही मिनिटांत हृदय गती निर्धारित करू शकता, तसेच हृदयाच्या विद्युत आणि शारीरिक अक्षाची गणना करू शकता. उलगडा करताना, हे लक्षात ठेवले पाहिजे की प्रौढांमधील ईसीजीचे प्रमाण मुले आणि वृद्ध लोकांपेक्षा काहीसे वेगळे आहे. याव्यतिरिक्त, जर रुग्णाने त्याच्यासोबत पूर्वीच्या ईसीजी टेप भेटीच्या वेळी घेतल्यास ते खूप उपयुक्त ठरेल. अशा प्रकारे, पॅथॉलॉजिकल बदल निर्धारित करणे खूप सोपे होईल.
हे लक्षात ठेवले पाहिजे की पी वेव्ह, पीक्यू सेगमेंट, क्यूआरएस कॉम्प्लेक्स, एसटी सेगमेंट, तसेच टी वेव्हचा कालावधी, जर ईसीजी हातात सामान्य असेल तर 0.1 ± 0.02 सेकंद आहे. जर अंतराल, दात किंवा विभागांचा कालावधी वरच्या दिशेने बदलला तर हे आवेग अवरोधित करेल.
होल्टर ईसीजी मॉनिटरिंग
होल्टर मॉनिटरिंग किंवा इलेक्ट्रोकार्डियोग्रामचे दैनिक रेकॉर्डिंग ही ईसीजी रेकॉर्डिंग पद्धतींपैकी एक आहे, ज्यामध्ये रुग्णासाठी एक विशेष उपकरण स्थापित केले जाते, जे चोवीस तास हृदयाच्या विद्युत क्रियाकलापांची नोंद करते. होल्टर मॉनिटरची स्थापना आणि दैनंदिन रेकॉर्डच्या पुढील विश्लेषणामुळे कार्डियाक डिसफंक्शनचे प्रकार ओळखणे शक्य होते, जे एकल नोंदणीच्या परिस्थितीत नेहमीच दृश्यमान नसतात.

एक उदाहरण म्हणजे एक्स्ट्रासिस्टोलची व्याख्या किंवा क्षणिक विकारताल
निष्कर्ष
इलेक्ट्रोकार्डियोग्रामच्या मुख्य दातांचे स्पष्टीकरण आणि उत्पत्ती जाणून घेतल्यास, विविध लोकॅलायझेशनच्या मायोकार्डियल इन्फ्रक्शनसह विविध प्रकारच्या हृदयाच्या पॅथॉलॉजीमध्ये ईसीजीचा पुढील अभ्यास करणे शक्य आहे. ईसीजीच्या परिणामांचे योग्यरित्या मूल्यांकन आणि अर्थ लावणे, आपण केवळ मायोकार्डियमच्या चालकता आणि आकुंचनातील विचलन ओळखू शकत नाही तर शरीरातील आयन असंतुलनाची उपस्थिती देखील निर्धारित करू शकता.
इलेक्ट्रोकार्डियोग्राम रेकॉर्ड करण्यासाठी उपकरणे
इलेक्ट्रोकार्डियोग्राफी - मायोकार्डियल उत्तेजित होण्याच्या प्रक्रियेदरम्यान उद्भवणार्या हृदयाच्या संभाव्य फरकातील बदलांच्या ग्राफिक नोंदणीची पद्धत.
इलेक्ट्रोकार्डिओसिग्नलची पहिली नोंदणी, आधुनिक ईसीजीचा नमुना, डब्ल्यू. एंटोव्हेन यांनी २०११ मध्ये हाती घेतली होती. 1912 . केंब्रिज मध्ये. त्यानंतर, ईसीजी रेकॉर्डिंग तंत्रात तीव्र सुधारणा करण्यात आली. आधुनिक इलेक्ट्रोकार्डियोग्राफ सिंगल-चॅनल आणि मल्टी-चॅनल ईसीजी रेकॉर्डिंगला परवानगी देतात.
नंतरच्या प्रकरणात, अनेक भिन्न इलेक्ट्रोकार्डियोग्राफिक लीड्स (2 ते 6-8 पर्यंत) समकालिकपणे रेकॉर्ड केल्या जातात, ज्यामुळे अभ्यासाचा कालावधी लक्षणीयरीत्या कमी होतो आणि हृदयाच्या विद्युतीय क्षेत्राबद्दल अधिक अचूक माहिती प्राप्त करणे शक्य होते.
इलेक्ट्रोकार्डियोग्राफमध्ये इनपुट डिव्हाइस, बायोपोटेन्शियल एम्पलीफायर आणि रेकॉर्डिंग डिव्हाइस असते. जेव्हा हृदय उत्तेजित होते तेव्हा शरीराच्या पृष्ठभागावर उद्भवणारा संभाव्य फरक त्याच्याशी संलग्न इलेक्ट्रोड्सच्या प्रणालीद्वारे रेकॉर्ड केला जातो. विविध क्षेत्रेशरीर विद्युत कंपने इलेक्ट्रोमॅग्नेट आर्मेचरच्या यांत्रिक विस्थापनात रूपांतरित केली जातात आणि एका विशिष्ट मूव्हिंग पेपर टेपवर एक किंवा दुसर्या प्रकारे रेकॉर्ड केली जातात. आता ते अगदी हलक्या पेनसह यांत्रिक रेकॉर्डिंग दोन्ही थेट वापरतात, ज्याला शाई पुरविली जाते आणि पेनसह थर्मल ईसीजी रेकॉर्डिंग, जे गरम केल्यावर, विशेष थर्मल पेपरवर संबंधित वक्र जाळून टाकते.
शेवटी, असे केशिका प्रकारचे इलेक्ट्रोकार्डियोग्राफ (मिंगोग्राफ) आहेत, ज्यामध्ये फवारणीच्या शाईचा पातळ जेट वापरून ईसीजी रेकॉर्डिंग केले जाते.
1 mV चे कॅलिब्रेशन वाढल्याने रेकॉर्डिंग सिस्टीमचे 10 मि.मी.चे विक्षेपण रुग्णाकडून नोंदवलेल्या ईसीजीची तुलना करण्यास अनुमती देते. भिन्न वेळआणि/किंवा भिन्न उपकरणे.
सर्व आधुनिक इलेक्ट्रोकार्डियोग्राफमधील टेप ड्राइव्ह वेगवेगळ्या वेगाने कागदाची हालचाल प्रदान करतात: 25, 50, 100 मिमी एस -1, इ. बहुतेक वेळा व्यावहारिक इलेक्ट्रोकार्डियोलॉजीमध्ये, ईसीजी नोंदणी दर 25 किंवा 50 मिमी एस -1 (चित्र 1.1) असतो.
तांदूळ. १.१. ECG 50 mm·s -1 (a) आणि 25 mm·s -1 (b) वेगाने नोंदवले गेले. कॅलिब्रेशन सिग्नल प्रत्येक वक्र सुरूवातीस दर्शविला जातो
इलेक्ट्रोकार्डियोग्राफ 10 पेक्षा कमी आणि 30 डिग्री सेल्सियसपेक्षा जास्त नसलेल्या तापमानात कोरड्या खोलीत स्थापित केले पाहिजेत. ऑपरेशन दरम्यान, इलेक्ट्रोकार्डियोग्राफ ग्राउंड करणे आवश्यक आहे
इलेक्ट्रोकार्डियोग्राफिक लीड्स
हृदयाच्या कार्यादरम्यान शरीराच्या पृष्ठभागावरील संभाव्य फरकातील बदल वापरून नोंदवले जातात विविध प्रणालीईसीजी आघाडीवर आहे. प्रत्येक लीड हृदयाच्या विद्युत क्षेत्राच्या दोन विशिष्ट बिंदूंमध्ये अस्तित्वात असलेल्या संभाव्य फरकाची नोंदणी करते, जेथे इलेक्ट्रोड स्थापित केले जातात. अशा प्रकारे, भिन्न इलेक्ट्रोकार्डियोग्राफिक लीड्स आपापसात भिन्न असतात, सर्व प्रथम, शरीराच्या त्या भागात ज्यावर संभाव्य फरक मोजला जातो.
शरीराच्या पृष्ठभागावर निवडलेल्या प्रत्येक बिंदूवर ठेवलेले इलेक्ट्रोड इलेक्ट्रोकार्डियोग्राफच्या गॅल्व्हनोमीटरशी जोडलेले असतात. इलेक्ट्रोडपैकी एक गॅल्व्हानोमीटर (सकारात्मक किंवा सक्रिय लीड इलेक्ट्रोड) च्या सकारात्मक ध्रुवाशी जोडलेला असतो, दुसरा इलेक्ट्रोड त्याच्या नकारात्मक ध्रुवाशी (नकारात्मक लीड इलेक्ट्रोड) जोडलेला असतो.
आज येथे क्लिनिकल सराव 12 ECG लीड्स मोठ्या प्रमाणावर वापरले जातात, ज्याचे रेकॉर्डिंग रुग्णाच्या प्रत्येक इलेक्ट्रोकार्डियोग्राफिक तपासणीसाठी अनिवार्य आहे: 3 मानक लीड्स, 3 हातपाय पासून वर्धित युनिपोलर लीड्स आणि 6 चेस्ट लीड्स.
मानक लीड्स
तीन मानक लीड्स एक समभुज त्रिकोण (इंथोव्हेनचा त्रिकोण) बनवतात, ज्याचे शिरोबिंदू उजवे आणि डावे हात आहेत, तसेच डावा पायत्यांना जोडलेल्या इलेक्ट्रोडसह. इलेक्ट्रोकार्डियोग्राफिक लीडच्या निर्मितीमध्ये गुंतलेल्या दोन इलेक्ट्रोड्सना जोडणाऱ्या काल्पनिक रेषेला लीड अक्ष म्हणतात. स्टँडर्ड लीड्सची अक्ष एइन्थोव्हेनच्या त्रिकोणाच्या बाजू आहेत (चित्र 1. 2).

तांदूळ. १.२. तीन मानक अंग लीड्सची निर्मिती
हृदयाच्या भौमितिक केंद्रापासून प्रत्येक मानक शिशाच्या अक्षापर्यंत काढलेले लंब प्रत्येक अक्षाचे दोन समान भाग करतात. सकारात्मक भाग सकारात्मक (सक्रिय) लीड इलेक्ट्रोडचा सामना करतो आणि नकारात्मक भाग नकारात्मक इलेक्ट्रोडचा सामना करतो. ह्रदयाच्या चक्रातील एखाद्या वेळी हृदयाची इलेक्ट्रोमोटिव्ह फोर्स (ईएमएफ) अपहरण अक्षाच्या सकारात्मक भागावर प्रक्षेपित झाल्यास, ईसीजी (सकारात्मक आर, टी, पी लहरी) वर सकारात्मक विचलन नोंदवले जाते आणि जर ते असेल तर नकारात्मक, नकारात्मक विचलन ईसीजीवर नोंदवले जातात (क्यू लहरी, एस, कधीकधी नकारात्मक टी-वेव्ह किंवा अगदी पी-वेव्ह). या लीड्स रेकॉर्ड करण्यासाठी, इलेक्ट्रोड उजव्या हातावर (लाल चिन्हांकित) आणि डावीकडे (पिवळे चिन्हांकित), तसेच डाव्या पायावर (हिरव्या चिन्हांकित) ठेवल्या जातात. हे इलेक्ट्रोड्स इलेक्ट्रोकार्डियोग्राफला जोड्यांमध्ये जोडलेले असतात जेणेकरुन प्रत्येक तीन मानक लीड्स रेकॉर्ड करता येतील. स्टँडर्ड लिंब लीड्स इलेक्ट्रोड्स जोडून जोड्यांमध्ये रेकॉर्ड केल्या जातात:
लीड I - डावा (+) आणि उजवा (-) हात;
लीड II - डावा पाय (+) आणि उजवा हात (-);
लीड III - डावा पाय (+) आणि डावा हात (-);
ग्राउंड वायर (ब्लॅक मार्किंग) जोडण्यासाठी चौथा इलेक्ट्रोड उजव्या पायावर स्थापित केला आहे.
येथे "+" आणि "-" चिन्हे गॅल्व्हानोमीटरच्या सकारात्मक किंवा नकारात्मक ध्रुवांशी इलेक्ट्रोडचे संबंधित कनेक्शन दर्शवितात, म्हणजेच प्रत्येक लीडचे सकारात्मक आणि नकारात्मक ध्रुव सूचित करतात.
बळकट अंग लीड्स
एम्प्लिफाइड लिंब लीड्स गोल्डबर्गने २०११ मध्ये प्रस्तावित केले होते 1942 . ते दिलेल्या शिशाचे सक्रिय सकारात्मक इलेक्ट्रोड स्थापित केलेल्या अवयवांपैकी एक (उजवा हात, डावा हात किंवा पाय) आणि इतर दोन अंगांची सरासरी क्षमता यांच्यातील संभाव्य फरक नोंदवतात. या लीड्समध्ये नकारात्मक इलेक्ट्रोड म्हणून, तथाकथित संयुक्त गोल्डबर्ग इलेक्ट्रोडचा वापर केला जातो, जो अतिरिक्त प्रतिकाराद्वारे दोन अंग जोडल्यावर तयार होतो. अशाप्रकारे, aVR उजव्या हाताने एक वर्धित आघाडी आहे; aVL - डाव्या हातातून वर्धित अपहरण; aVF - डाव्या पायापासून वर्धित अपहरण (चित्र 1.3).
वर्धित अंग लीड्सचे पदनाम इंग्रजी शब्दांच्या पहिल्या अक्षरांवरून येते: “ a "- संवर्धित (प्रबलित); "व्ही" - व्होल्टेज (संभाव्य); "आर" - उजवीकडे (उजवीकडे); "एल" - डावीकडे (डावीकडे); "एफ" - पाऊल (पाय).

तांदूळ. १.३. तीन प्रबलित युनिफोलर लिंब लीड्सची निर्मिती. खाली - आइंथोव्हेनचा त्रिकोण आणि तीन प्रबलित एकध्रुवीय अंगाच्या अक्षांचे स्थान
सहा-अक्ष समन्वय प्रणाली (BAYLEY नुसार)
स्टँडर्ड आणि वर्धित युनिपोलर लिंब लीड्समुळे हृदयाच्या EMF मधील बदल फ्रन्टल प्लेनमध्ये नोंदवणे शक्य होते, म्हणजेच ज्यामध्ये एइन्थोव्हेन त्रिकोण स्थित आहे. या फ्रंटल प्लेनमध्ये हृदयाच्या ईएमएफच्या विविध विचलनांच्या अधिक अचूक आणि दृश्यमान निर्धारासाठी, विशेषतः, हृदयाच्या विद्युत अक्षाची स्थिती निश्चित करण्यासाठी, तथाकथित सहा-अक्ष समन्वय प्रणाली प्रस्तावित केली गेली होती (बेली, 1943). हृदयाच्या विद्युत केंद्रातून चालवल्या जाणार्या अंगांमधून तीन मानक आणि तीन वर्धित लीड्सची अक्ष एकत्र करून ते मिळवता येते. नंतरचे प्रत्येक लीडचे अक्ष सकारात्मक (सक्रिय) किंवा नकारात्मक इलेक्ट्रोड्स (चित्र 1.4) कडे निर्देशित केलेल्या अनुक्रमे सकारात्मक आणि नकारात्मक भागांमध्ये विभाजित करते.

तांदूळ. १.४. सहा-अक्ष समन्वय प्रणालीची निर्मिती (बेलीनुसार)
अक्षांची दिशा अंशांमध्ये मोजली जाते. संदर्भ बिंदू (0 °) सशर्तपणे हृदयाच्या विद्युत केंद्रापासून डावीकडे स्टँडर्ड लीड I च्या सक्रिय सकारात्मक ध्रुवाकडे काटेकोरपणे क्षैतिजपणे काढलेल्या त्रिज्या म्हणून घेतला जातो. मानक लीड II चा सकारात्मक ध्रुव +60° आहे, aVF +90° आहे, मानक लीड III +120° आहे, aVL -30° आहे, आणि aVR -150° आहे. लीड aVL चा अक्ष मानक लीडच्या अक्ष II ला लंब आहे, मानक लीडचा अक्ष I अक्ष aVF ला लंब आहे आणि अक्ष aVR मानक लीडच्या अक्ष III ला लंब आहे.
छाती लीड्स
मध्ये विल्सनने प्रस्तावित थोरॅसिक युनिपोलर लीड्स 1934 ., छातीच्या पृष्ठभागावरील विशिष्ट बिंदूंवर स्थापित सक्रिय सकारात्मक इलेक्ट्रोड आणि नकारात्मक एकत्रित विल्सन इलेक्ट्रोडमधील संभाव्य फरक नोंदवा. हा इलेक्ट्रोड तीन अंगांना (उजवा आणि डावा हात, तसेच डावा पाय) अतिरिक्त प्रतिकारांद्वारे जोडून तयार होतो, ज्याची एकत्रित क्षमता शून्याच्या जवळ असते (सुमारे 0.2 mV). ईसीजी रेकॉर्ड करण्यासाठी, छातीच्या आधीच्या आणि पार्श्व पृष्ठभागावर 6 सामान्यतः स्वीकृत सक्रिय इलेक्ट्रोड पोझिशन्स वापरल्या जातात, जे एकत्रित विल्सन इलेक्ट्रोडच्या संयोगाने, 6 चेस्ट लीड्स बनवतात (चित्र 1.5):
लीड व्ही 1 - स्टर्नमच्या उजव्या काठावर चौथ्या इंटरकोस्टल जागेत;
असाइनमेंट V 2 - स्तनाच्या डाव्या काठावर चौथ्या इंटरकोस्टल जागेत;
असाइनमेंट V 3 — पोझिशन V 2 आणि V 4 दरम्यान, अंदाजे डाव्या पॅरास्टर्नल रेषेवरील चौथ्या काठाच्या पातळीवर;
असाइनमेंट V 4 - डावीकडील मध्य-क्लेविक्युलर रेषेवरील पाचव्या इंटरकोस्टल स्पेसमध्ये;
V 5 ची असाइनमेंट — ओलांडून त्याच पातळीवर, V 4 प्रमाणे, डाव्या पुढच्या अक्षीय रेषेवर;
लीड V 6 - लीड V 4 आणि V 5 च्या इलेक्ट्रोड्सच्या समान क्षैतिज स्तरावर डाव्या मध्य-अक्षीय रेषेवर.
तांदूळ. 1.5. छातीच्या इलेक्ट्रोडचे स्थान
अशाप्रकारे, 12 इलेक्ट्रोकार्डियोग्राफिक लीड्स (3 मानक, 3 प्रबलित युनिफोलर लिंब लीड्स आणि 6 चेस्ट लीड्स) मोठ्या प्रमाणावर वापरले जातात.
त्या प्रत्येकातील इलेक्ट्रोकार्डियोग्राफिक विचलन संपूर्ण हृदयाचे एकूण ईएमएफ प्रतिबिंबित करतात, म्हणजेच ते हृदयाच्या डाव्या आणि उजव्या भागांमध्ये, आधीच्या आणि मागील भिंतींमध्ये बदलत्या विद्युत संभाव्यतेच्या दिलेल्या लीडच्या एकाच वेळी एक्सपोजरचे परिणाम आहेत. वेंट्रिकल्सचे, हृदयाच्या शिखरावर आणि पायामध्ये.
अतिरिक्त लीड्स
काहीवेळा काही अतिरिक्त लीड्स वापरून इलेक्ट्रोकार्डियोग्राफिक अभ्यासाच्या निदान शक्यतांचा विस्तार करण्याचा सल्ला दिला जातो. ते अशा प्रकरणांमध्ये वापरले जातात जेथे 12 सामान्यतः स्वीकृत ईसीजी लीड्स रेकॉर्ड करण्यासाठीचा नेहमीचा प्रोग्राम विशिष्ट इलेक्ट्रोकार्डियोग्राफिक पॅथॉलॉजीचे पुरेसे विश्वसनीय निदान करण्यास परवानगी देत नाही किंवा काही बदलांचे स्पष्टीकरण आवश्यक असते.
अतिरिक्त चेस्ट लीड्स रेकॉर्ड करण्याची पद्धत 6 पारंपारिक चेस्ट लीड्स रेकॉर्ड करण्याच्या पद्धतीपेक्षा भिन्न आहे केवळ छातीच्या पृष्ठभागावर सक्रिय इलेक्ट्रोडच्या स्थानिकीकरणाद्वारे. एकत्रित विल्सन इलेक्ट्रोड कार्डिओग्राफच्या नकारात्मक ध्रुवाशी जोडलेले इलेक्ट्रोड म्हणून वापरले जाते.

तांदूळ. १.६. अतिरिक्त छाती इलेक्ट्रोडचे स्थान
लीड V7-V9. सक्रिय इलेक्ट्रोड क्षैतिज स्तरावर पोस्टरीअर एक्सीलरी (V 7), स्कॅप्युलर (V 8) आणि पॅराव्हर्टेब्रल (V 9) रेषांसह स्थापित केले आहे, ज्यावर इलेक्ट्रोड V 4 -V 6 स्थित आहेत (चित्र 1.6). हे लीड्स सामान्यतः पोस्टरियर बेसल एलव्ही मधील फोकल मायोकार्डियल बदलांच्या अधिक अचूक निदानासाठी वापरले जातात.
लीड व्ही 3R-V6R. छाती (सक्रिय) इलेक्ट्रोड छातीच्या उजव्या अर्ध्या भागावर इलेक्ट्रोड V 3 -V 6 च्या नेहमीच्या बिंदूंच्या सममितीय स्थितीत ठेवलेला आहे. या लीड्सचा वापर उजव्या हृदयाच्या हायपरट्रॉफीचे निदान करण्यासाठी केला जातो.
Neb नुसार लीड्स. नेबने 1938 मध्ये प्रस्तावित केलेले बायपोलर चेस्ट लीड्स, छातीच्या पृष्ठभागावर असलेल्या दोन बिंदूंमधील संभाव्य फरक निश्चित करतात. नॅबनुसार तीन लीड्स रेकॉर्ड करण्यासाठी, इलेक्ट्रोड्स वापरले जातात जे अंगांमधून तीन मानक लीड्स रेकॉर्ड करण्यासाठी डिझाइन केलेले असतात. इलेक्ट्रोड, सामान्यत: उजव्या हातावर (लाल चिन्हांकित) ठेवलेला, स्टर्नमच्या उजव्या काठावर दुसऱ्या इंटरकोस्टल जागेत ठेवलेला असतो. डाव्या पायातील इलेक्ट्रोड (हिरव्या चिन्हांकित) चेस्ट लीड V 4 (हृदयाच्या शिखरावर) च्या स्थितीत हलविला जातो आणि डाव्या हातावर स्थित इलेक्ट्रोड (पिवळा चिन्हांकित) त्याच क्षैतिज स्तरावर ठेवला जातो. हिरवा इलेक्ट्रोड, परंतु पोस्टरियर एक्सीलरी लाइनच्या बाजूने. इलेक्ट्रोकार्डियोग्राफ लीड स्विचसह स्टँडर्ड लीडच्या I स्थितीत, डोर्सालिस लीड (डी) रेकॉर्ड करा.
स्विच II आणि III मानक लीडवर हलवून, अनुक्रमे पूर्ववर्ती (A) आणि निकृष्ट (I) लीड्स रेकॉर्ड केल्या जातात. नॅब लीड्सचा उपयोग पोस्टरियरीअर वॉल (लीड डी), अँटीरियर लॅटरल वॉल (लीड ए) आणि आधीच्या भिंतीच्या वरच्या भागात (लीड I) मध्ये फोकल मायोकार्डियल बदलांचे निदान करण्यासाठी केला जातो.
ईसीजी रेकॉर्डिंग तंत्र
उच्च-गुणवत्तेचे ईसीजी रेकॉर्डिंग प्राप्त करण्यासाठी, त्याच्या नोंदणीसाठी काही नियमांचे पालन करणे आवश्यक आहे.
इलेक्ट्रोकार्डियोग्राफिक अभ्यास आयोजित करण्यासाठी अटी
ईसीजी एका विशेष खोलीत रेकॉर्ड केले जाते, विद्युत हस्तक्षेपाच्या संभाव्य स्त्रोतांपासून दूर: इलेक्ट्रिक मोटर्स, फिजिओथेरपी आणि एक्स-रे रूम, इलेक्ट्रिकल वितरण बोर्ड. पलंग मुख्य तारांपासून कमीतकमी 1.5-2 मीटर अंतरावर असावा.
रुग्णाच्या खाली शिवलेल्या धातूच्या जाळीसह ब्लँकेट ठेवून पलंगाचे संरक्षण करणे चांगले आहे, जे जमिनीवर असणे आवश्यक आहे.
अभ्यास 10-15-मिनिटांच्या विश्रांतीनंतर केला जातो आणि खाल्ल्यानंतर 2 तासांपूर्वी नाही. रुग्णाला कंबरेपर्यंत कपडे घालणे आवश्यक आहे, नडगी देखील कपड्यांपासून मुक्त केली जाते.
ईसीजी रेकॉर्डिंग सहसा सुपिन स्थितीत केले जाते, ज्यामुळे जास्तीत जास्त स्नायू शिथिल होतात.
इलेक्ट्रोड्सचा वापर
4 प्लेट इलेक्ट्रोड पायांच्या आतील पृष्ठभागावर आणि त्यांच्या खालच्या तिसर्या भागात रबर बँडच्या मदतीने लावले जातात आणि एक किंवा अधिक (मल्टी-चॅनेल रेकॉर्डिंगसाठी) चेस्ट इलेक्ट्रोड रबर सक्शन कप वापरून छातीवर ठेवले जातात. ईसीजीची गुणवत्ता सुधारण्यासाठी आणि प्रेरक प्रवाहांचे प्रमाण कमी करण्यासाठी, त्वचेसह इलेक्ट्रोडचा चांगला संपर्क सुनिश्चित केला पाहिजे. हे करण्यासाठी, आपण हे करणे आवश्यक आहे: 1) ज्या ठिकाणी इलेक्ट्रोड लावले जातात त्या ठिकाणी अल्कोहोलने त्वचेला प्राथमिकपणे कमी करणे; 2) त्वचेच्या लक्षणीय केसाळपणासह, साबणाच्या पाण्याने इलेक्ट्रोड लावलेल्या ठिकाणी ओलावा; 3) इलेक्ट्रोड पेस्ट वापरा किंवा इलेक्ट्रोड साइटवर 5-10% सोडियम क्लोराईड द्रावणाने त्वचा भरपूर प्रमाणात ओलसर करा.
इलेक्ट्रोडशी वायर जोडणे
हातपायांवर किंवा छातीच्या पृष्ठभागावर स्थापित केलेला प्रत्येक इलेक्ट्रोड इलेक्ट्रोकार्डियोग्राफमधून येणार्या वायरशी जोडलेला असतो आणि विशिष्ट रंगाने चिन्हांकित केला जातो. इनपुट वायरचे सामान्यतः स्वीकृत चिन्हांकन आहे: उजवा हात - लाल; डावा हात - पिवळा; डावा पाय - हिरवा, उजवा पाय (रुग्ण ग्राउंडिंग) - काळा; छातीचा इलेक्ट्रोड पांढरा आहे. 6-चॅनेल इलेक्ट्रोकार्डियोग्राफच्या उपस्थितीत, जे तुम्हाला एकाच वेळी 6 चेस्ट लीड्समध्ये ईसीजी नोंदणी करण्यास अनुमती देते, टीपवर लाल रंगाची एक वायर व्ही 1 इलेक्ट्रोडशी जोडलेली असते; इलेक्ट्रोडला V 2 - पिवळा, V 3 - हिरवा, V 4 - तपकिरी, V 5 - काळा आणि V 6 - निळा किंवा जांभळा. उर्वरित तारांचे चिन्हांकन सिंगल-चॅनेल इलेक्ट्रोकार्डियोग्राफ प्रमाणेच आहे.
इलेक्ट्रोकार्डियोग्राफ गेनची निवड
ईसीजी रेकॉर्डिंग सुरू करण्यापूर्वी, इलेक्ट्रोकार्डियोग्राफच्या सर्व चॅनेलवर इलेक्ट्रिकल सिग्नलचा समान फायदा सेट करणे आवश्यक आहे. हे करण्यासाठी, प्रत्येक इलेक्ट्रोकार्डियोग्राफ गॅल्व्हनोमीटरला मानक कॅलिब्रेशन व्होल्टेज (1 mV) पुरवण्याची शक्यता प्रदान करतो. सामान्यतः, प्रत्येक चॅनेलचा लाभ निवडला जातो जेणेकरून 1 mV च्या व्होल्टेजमुळे गॅल्व्हानोमीटर आणि रेकॉर्डिंग सिस्टमचे विचलन होते, 10 मिमी . हे करण्यासाठी, लीड स्विच "0" च्या स्थितीत, इलेक्ट्रोकार्डियोग्राफचा लाभ समायोजित केला जातो आणि कॅलिब्रेशन मिलिव्होल्ट रेकॉर्ड केला जातो. आवश्यक असल्यास, आपण लाभ बदलू शकता: ईसीजी लहरींचे मोठेपणा खूप मोठे असल्यास कमी करा (1 mV = 5 मिमी) किंवा त्यांचे मोठेपणा लहान असल्यास वाढवा (1 mV = 15 किंवा 20 मिमी).
ईसीजी रेकॉर्डिंग
सोबत ईसीजी रेकॉर्डिंग केले जाते शांत श्वास, तसेच प्रेरणाच्या उंचीवर (लीड III मध्ये). प्रथम, मानक लीड्स (I, II, III) मध्ये एक ECG रेकॉर्ड केला जातो, नंतर हातपाय (aVR, aVL आणि aVF) आणि छाती (V 1 -V 6) पासून वर्धित लीड्समध्ये. प्रत्येक लीडमध्ये किमान 4 PQRST सायकल रेकॉर्ड केल्या जातात. नियमानुसार, 50 mm·s -1 च्या कागदाच्या वेगाने ईसीजी रेकॉर्ड केला जातो. जर दीर्घ ईसीजी रेकॉर्डिंग आवश्यक असेल तर कमी गती (25 मिमी·से -1) वापरली जाते, उदाहरणार्थ, ऍरिथमियाचे निदान करण्यासाठी.
अभ्यास संपल्यानंतर लगेचच, आडनाव, आडनाव आणि रुग्णाचे आश्रयस्थान, जन्माचे वर्ष, अभ्यासाची तारीख आणि वेळ कागदाच्या टेपवर रेकॉर्ड केली जाते.
सामान्य ईसीजी
प्रॉन्ग पी
पी लहर उजव्या आणि डाव्या अत्रियाच्या विध्रुवीकरणाची प्रक्रिया प्रतिबिंबित करते. साधारणपणे, समोरच्या समतल भागामध्ये, सरासरी परिणामी अलिंद विध्रुवीकरण वेक्टर (वेक्टर P) मानक लीड अक्ष II च्या जवळजवळ समांतर स्थित असतो आणि लीड अक्ष II, aVF, I, आणि III च्या सकारात्मक भागांवर प्रक्षेपित केला जातो. म्हणून, या लीड्समध्ये, एक सकारात्मक P लहर सामान्यतः रेकॉर्ड केली जाते, ज्यामध्ये लीड I आणि II मध्ये कमाल मोठेपणा असतो.
लीड aVR मध्ये, P वेक्टर नेहमी ऋणात्मक असते, कारण P वेक्टर या लीडच्या अक्षाच्या नकारात्मक भागावर प्रक्षेपित केला जातो. लीड aVL चा अक्ष सरासरी परिणामी व्हेक्टर P च्या दिशेला लंब असल्यामुळे, या लीडच्या अक्षावर त्याचा प्रक्षेपण शून्याच्या जवळ आहे, ECG वर बहुतेक प्रकरणांमध्ये बायफासिक किंवा कमी-मोठे P लहर नोंदवले जाते.
छातीत हृदयाच्या अधिक उभ्या स्थानासह (उदाहरणार्थ, अस्थिनिक शरीर असलेल्या लोकांमध्ये), जेव्हा पी वेक्टर एव्हीएफ लीड अक्ष (चित्र 1.7) च्या समांतर असतो, तेव्हा लीड्स III आणि aVF मध्ये पी वेव्ह मोठेपणा वाढते. आणि लीड्स I आणि aVL मध्ये कमी होते. aVL मधील P लहर अगदी नकारात्मक होऊ शकते.

तांदूळ. १.७. लिंब लीड्समध्ये पी-वेव्ह निर्मिती
याउलट, छातीत हृदयाच्या अधिक क्षैतिज स्थितीसह (उदाहरणार्थ, हायपरस्थेनिक्समध्ये), पी वेक्टर मानक लीडच्या I अक्षाच्या समांतर असतो. त्याच वेळी, लीड्स I आणि aVL मध्ये पी वेव्हचे मोठेपणा वाढते. P aVL सकारात्मक होते आणि लीड्स III आणि aVF मध्ये घटते. या प्रकरणांमध्ये, मानक लीडच्या III अक्षावरील P वेक्टरचे प्रक्षेपण शून्याच्या बरोबरीचे असते किंवा त्याचे ऋण मूल्य देखील असते. म्हणून, लीड III मधील P लहर बायफासिक किंवा ऋणात्मक असू शकते (अधिक वेळा डाव्या आलिंद हायपरट्रॉफीसह).
अशा प्रकारे, निरोगी व्यक्तीमध्ये, लीड्स I, II आणि aVF मध्ये P लहर नेहमीच सकारात्मक असते; लीड्स III आणि aVL मध्ये, ती सकारात्मक, बायफासिक किंवा (क्वचितच) नकारात्मक असू शकते; आणि लीड aVR मध्ये, P लहर असते नेहमी नकारात्मक.
क्षैतिज समतलामध्ये, सरासरी परिणामी वेक्टर P हा सहसा छातीच्या लीड्स V 4 -V 5 च्या अक्षांच्या दिशेशी जुळतो आणि आकृतीमध्ये दर्शविल्याप्रमाणे V 2 -V 6 लीड्सच्या अक्षांच्या सकारात्मक भागांवर प्रक्षेपित केला जातो. . १.८. म्हणून, निरोगी व्यक्तीमध्ये, लीड्स V 2 -V 6 मधील P लहर नेहमीच सकारात्मक असते.

तांदूळ. १.८. छातीच्या लीड्समध्ये पी वेव्ह निर्मिती
मध्य वेक्टर P ची दिशा जवळजवळ नेहमीच लीड अक्ष V 1 ला लंब असते, तर दोन विध्रुवीकरण क्षण वेक्टरची दिशा भिन्न असते. अलिंद उत्तेजित होण्याचा पहिला प्रारंभिक क्षण वेक्टर पॉझिटिव्ह लीड इलेक्ट्रोड V 1 च्या दिशेने पुढे केला जातो आणि दुसरा अंतिम क्षण वेक्टर (लहान) लीड V 1 च्या नकारात्मक ध्रुवाकडे मागे वळवला जातो. म्हणून, व्ही 1 मधील पी तरंग अधिक वेळा बायफासिक (+-) असते.
V 1 मधील P वेव्हचा पहिला सकारात्मक टप्पा, उजव्या आणि अर्धवट डाव्या कर्णिका उत्तेजित झाल्यामुळे, V 1 मधील P लहरीच्या दुसऱ्या नकारात्मक टप्प्यापेक्षा जास्त आहे, जो डाव्या कर्णिकाच्या अंतिम उत्तेजनाचा तुलनेने कमी कालावधी दर्शवितो. फक्त कधीकधी V 1 मधील P लहरीचा दुसरा नकारात्मक टप्पा कमकुवतपणे व्यक्त केला जातो आणि V 1 मधील P तरंग सकारात्मक असतो.
अशा प्रकारे, निरोगी व्यक्तीमध्ये, एक सकारात्मक P लहर नेहमी छातीच्या लीड्स V 2 -V 6 मध्ये नोंदविली जाते आणि लीड V 1 मध्ये ती बायफेसिक किंवा सकारात्मक असू शकते.
P लहरींचे मोठेपणा सामान्यतः 1.5-2.5 मिमी पेक्षा जास्त नसते आणि कालावधी 0.1 सेकंद असतो.
पी मध्यांतर‒ Q(R)
P-Q(R) मध्यांतर हे P लहरीच्या सुरुवातीपासून वेंट्रिक्युलर QRS कॉम्प्लेक्सच्या (Q किंवा R लहर) सुरुवातीपर्यंत मोजले जाते. हे एव्ही वहनाचा कालावधी प्रतिबिंबित करते, म्हणजेच, एट्रिया, एव्ही नोड, त्याच्या आणि त्याच्या शाखांचे बंडल (चित्र 1.9) द्वारे उत्तेजनाच्या प्रसाराची वेळ. P-Q(R) मध्यांतर हे PQ(R) सेगमेंटचे पालन करत नाही, जे P वेव्हच्या शेवटी ते Q किंवा R च्या सुरुवातीपर्यंत मोजले जाते.

तांदूळ. १.९. P-Q(R) मध्यांतर
P-Q (R) मध्यांतराचा कालावधी 0.12 ते 0.20 s पर्यंत असतो आणि निरोगी व्यक्तीमध्ये ते प्रामुख्याने हृदयाच्या गतीवर अवलंबून असते: ते जितके जास्त असेल तितके P-Q (R) मध्यांतर कमी होईल.
वेंट्रिक्युलर क्यूआरएस कॉम्प्लेक्स ट
वेंट्रिक्युलर क्यूआरएसटी कॉम्प्लेक्स वेंट्रिक्युलर मायोकार्डियमद्वारे उत्तेजित होण्याची जटिल प्रक्रिया (क्यूआरएस कॉम्प्लेक्स) आणि विलोपन (आरएस-टी सेगमेंट आणि टी वेव्ह) प्रतिबिंबित करते. जर क्यूआरएस कॉम्प्लेक्स दातांचे मोठेपणा पुरेसे मोठे असेल आणि त्यापेक्षा जास्त असेल 5 मिमी , ते दर्शविले जातात राजधानी अक्षरेलॅटिन वर्णमाला Q, R, S, लहान असल्यास (पेक्षा कमी 5 मिमी ) - लोअरकेस q, r, s.
आर वेव्ह ही कोणतीही सकारात्मक लहर आहे जी QRS कॉम्प्लेक्सचा भाग आहे. असे अनेक सकारात्मक दात असल्यास, त्यांना अनुक्रमे R, Rj, Rjj, इ. R लाटाच्या लगेच आधीच्या QRS कॉम्प्लेक्सची नकारात्मक लहर Q (q) अक्षराने दर्शविली जाते आणि R लाटाच्या लगेचच येणार्या ऋण लहरीला S(s) म्हणतात.
जर ECG वर फक्त नकारात्मक विचलन नोंदवले गेले असेल आणि तेथे कोणतीही R लहर नसेल तर, वेंट्रिक्युलर कॉम्प्लेक्स QS म्हणून नियुक्त केले जाते. वेगवेगळ्या लीड्समध्ये क्यूआरएस कॉम्प्लेक्सच्या वैयक्तिक दातांची निर्मिती व्हेंट्रिक्युलर डिपोलरायझेशनच्या तीन क्षण वेक्टरच्या अस्तित्वाद्वारे आणि ECG लीड्सच्या अक्षांवर त्यांच्या वेगवेगळ्या अंदाजांद्वारे स्पष्ट केले जाऊ शकते.
Q लहर
बहुतेक ईसीजी लीड्समध्ये, क्यू वेव्हची निर्मिती व्हेंट्रिक्युलर सेप्टममधील विध्रुवीकरणाच्या सुरुवातीच्या क्षणी वेक्टरमुळे होते, जी 0.03 सेकंदांपर्यंत टिकते. सामान्यतः, Q लहर सर्व मानक आणि वर्धित युनिपोलर लिंब लीड्समध्ये आणि छातीच्या लीड्स V 4 -V 6 मध्ये नोंदविली जाऊ शकते. सर्व लीड्समधील सामान्य क्यू वेव्हचे मोठेपणा, aVR वगळता, R वेव्हच्या उंचीच्या 1/4 पेक्षा जास्त नाही आणि त्याचा कालावधी 0.03 s आहे. लीड एव्हीआरमध्ये, निरोगी व्यक्तीमध्ये खोल आणि रुंद Q वेव्ह किंवा QS कॉम्प्लेक्स देखील असू शकतात.
आर लहर
उजव्या चेस्ट लीड्स (V 1 , V 2) आणि लीड aVR वगळता सर्व लीड्समधील R वेव्ह, दुसऱ्या (मध्यम) QRS मोमेंट वेक्टरच्या प्रक्षेपणामुळे किंवा सशर्त व्हेक्टर 0.04 s, लीडवर आहे. अक्ष 0.04 s वेक्टर RV आणि LV मायोकार्डियमद्वारे उत्तेजनाच्या पुढील प्रसाराची प्रक्रिया प्रतिबिंबित करतो. परंतु, LV हा हृदयाचा अधिक शक्तिशाली भाग असल्याने, R वेक्टर डावीकडे आणि खाली, म्हणजेच LV कडे उन्मुख असतो. अंजीर वर. 1.10a हे पाहिले जाऊ शकते की फ्रंटल प्लेनमध्ये 0.04 s वेक्टर लीड अक्ष I, II, III, aVL आणि aVF च्या सकारात्मक भागांवर आणि लीड अक्ष aVR च्या नकारात्मक भागावर प्रक्षेपित केला जातो. म्हणून, एव्हीआरचा अपवाद वगळता, सर्व बाजूंच्या लीड्समध्ये, उच्च आर लहरी तयार होतात आणि छातीत हृदयाच्या सामान्य शारीरिक स्थितीसह, लीड II मधील आर वेव्हमध्ये जास्तीत जास्त मोठेपणा असतो. वर नमूद केल्याप्रमाणे, aVR लीडमध्ये, नकारात्मक विचलन नेहमीच प्रबळ असते - S, Q किंवा QS वेव्ह, या लीडच्या अक्षाच्या नकारात्मक भागावर 0.04 s वेक्टरच्या प्रक्षेपणामुळे.
छातीत हृदयाच्या उभ्या स्थितीसह, आर तरंग लीड्स aVF आणि II मध्ये जास्तीत जास्त होते आणि हृदयाच्या क्षैतिज स्थितीसह - मानक लीड I मध्ये. क्षैतिज समतल मध्ये, 0.04 s वेक्टर सहसा V 4 लीड अक्षाच्या दिशेशी एकरूप होतो. म्हणून, V 4 मधील R लाट हे आकृतीमध्ये दर्शविल्याप्रमाणे, मोठेपणामध्ये इतर छातीच्या लीड्समधील R लहरीपेक्षा जास्त आहे. १.१० ब. अशा प्रकारे, डाव्या छातीच्या शिसेमध्ये (V 4 -V 6), या लीड्सच्या सकारात्मक भागांवर 0.04 s च्या मुख्य क्षण वेक्टरच्या प्रक्षेपणामुळे R लहर तयार होते.

तांदूळ. 1.10. लिंब लीड्समध्ये आर तरंग निर्मिती
उजव्या छातीच्या लीड्सची अक्ष (V 1 , V 2) सामान्यतः 0.04 s च्या मुख्य क्षण वेक्टरच्या दिशेला लंब असतात, त्यामुळे नंतरचा या लीड्सवर जवळजवळ कोणताही परिणाम होत नाही. वर दर्शविल्याप्रमाणे लीड्स V 1 आणि V 2 मधील R लहर, निवडीच्या सुरुवातीच्या क्षणाच्या (0.02 s) या लीड्सच्या अक्षावरील प्रक्षेपणामुळे तयार होते आणि इंटरव्हेंट्रिक्युलर सेप्टमच्या बाजूने उत्तेजनाचा प्रसार प्रतिबिंबित करते.
साधारणपणे, R लाटाचे मोठेपणा लीड V 1 पासून लीड V 4 पर्यंत हळूहळू वाढते आणि नंतर पुन्हा लीड V 5 आणि V 6 मध्ये किंचित कमी होते. लिंब लीड्समध्ये आर वेव्हची उंची सहसा 20 मिमी पेक्षा जास्त नसते आणि छातीच्या लीड्समध्ये - 25 मिमी. कधीकधी निरोगी लोकांमध्ये, V 1 मधील r लहर इतकी कमकुवतपणे व्यक्त केली जाते की लीड V 1 मधील वेंट्रिक्युलर कॉम्प्लेक्स QS चे रूप धारण करते.
च्या साठी तुलनात्मक वैशिष्ट्येएंडोकार्डियमपासून आरव्ही आणि एलव्हीच्या एपिकार्डियमपर्यंत उत्तेजनाच्या लहरींच्या प्रसाराची वेळ, अनुक्रमे उजवीकडे (व्ही 1, व्ही 2) अंतर्गत विचलनाचे तथाकथित अंतराल (इंटर्निसिकल डिफ्ल इक्शन) निर्धारित करण्याची प्रथा आहे. ) आणि डावीकडे (V 5, V 6) छातीची लीड्स. आकृती 1 मध्ये दर्शविल्याप्रमाणे, वेंट्रिक्युलर कॉम्प्लेक्सच्या सुरुवातीपासून (Q किंवा R लहर) योग्य लीडमध्ये R वेव्हच्या शीर्षापर्यंत मोजले जाते. 1.11.

तांदूळ. 1.11. अंतर्गत विचलनाचे अंतर मोजणे
आर वेव्ह स्प्लिट्स (RSRj किंवा qRsrj कॉम्प्लेक्स) च्या उपस्थितीत, QRS कॉम्प्लेक्सच्या सुरुवातीपासून शेवटच्या R वेव्हच्या शीर्षापर्यंत मध्यांतर मोजले जाते.
साधारणपणे, उजव्या छातीच्या शिसे (V 1) मध्ये अंतर्गत विचलनाचे मध्यांतर 0.03 s पेक्षा जास्त नसते आणि डाव्या छातीच्या आघाडीमध्ये V 6 -0.05 s.
एस लाट
निरोगी व्यक्तीमध्ये, वेगवेगळ्या ईसीजी लीड्समधील एस वेव्हचे मोठेपणा मोठ्या प्रमाणात बदलते, त्यापेक्षा जास्त नाही 20 मिमी.
छातीतील हृदयाच्या सामान्य स्थितीत, एव्हीआर लीड वगळता, लिंब लीड्समधील एस मोठेपणा लहान आहे. छातीच्या लीड्समध्ये, S लहर हळूहळू V 1, V 2 ते V 4 पर्यंत कमी होते आणि लीड V 5, V 6 मध्ये एक लहान मोठेपणा आहे किंवा अनुपस्थित आहे.
चेस्ट लीड्स (ट्रान्झिशनल झोन) मध्ये आर आणि एस लहरींची समानता सामान्यतः लीड V 3 मध्ये किंवा (कमी वेळा) V 2 आणि V 3 किंवा V 3 आणि V 4 दरम्यान नोंदवली जाते.
वेंट्रिक्युलर कॉम्प्लेक्सचा जास्तीत जास्त कालावधी 0.10 s (सामान्यतः 0.07-0.09 s) पेक्षा जास्त नाही.
विविध लीड्समधील सकारात्मक (R) आणि नकारात्मक दात (Q आणि S) चे मोठेपणा आणि गुणोत्तर मुख्यत्वे हृदयाच्या अक्षाच्या तीन अक्षांभोवती फिरण्यावर अवलंबून असते: एंटेरोपोस्टेरियर, रेखांशाचा आणि बाणू.
RS-T विभाग
RS-T विभाग हा QRS कॉम्प्लेक्सच्या शेवटी (R किंवा S वेव्हचा शेवट) पासून T wave च्या सुरुवातीपर्यंतचा एक विभाग आहे. तो दोन्ही वेंट्रिकल्सच्या संपूर्ण उत्तेजित कव्हरेजच्या कालावधीशी संबंधित आहे, जेव्हा संभाव्य फरक हृदयाच्या स्नायूंच्या वेगवेगळ्या भागांमध्ये अनुपस्थित किंवा लहान आहे. म्हणून, सामान्य मानक आणि प्रबलित एकध्रुवीय लीड्समध्ये अंगांमधून, ज्याचे इलेक्ट्रोड हृदयापासून खूप अंतरावर स्थित असतात, आरएस-टी विभाग आयसोलीनवर स्थित असतो आणि त्याचे विस्थापन वर किंवा खाली ओलांडत नाही. 0.5 मिमी . छातीच्या शिशांमध्ये (V 1 -V 3), अगदी निरोगी व्यक्तीमध्ये, आयसोलीनपासून वरच्या दिशेने आरएस-टी विभागाचा थोडासा शिफ्ट अनेकदा लक्षात येतो (आणखी नाही 2 मिमी).
डाव्या छातीच्या लीड्समध्ये, आरएस-टी विभाग अधिक वेळा आयसोलीनच्या स्तरावर रेकॉर्ड केला जातो, मानक लीड्स (± 0.5 मिमी) प्रमाणेच.
QRS कॉम्प्लेक्सच्या RS-T विभागातील संक्रमणाचा बिंदू j म्हणून नियुक्त केला आहे. आयसोलीनपासून बिंदू j चे विचलन सहसा RS-T विभागाचे विस्थापन मोजण्यासाठी वापरले जाते.
टी लाट
टी लहर वेंट्रिक्युलर मायोकार्डियम (ट्रान्समेम्ब्रेन पीडीचा टप्पा 3) च्या जलद अंतिम पुनर्ध्रुवीकरणाची प्रक्रिया प्रतिबिंबित करते. साधारणपणे, एकूण परिणामी वेंट्रिक्युलर रिपोलरायझेशन व्हेक्टर (टी वेक्टर) ची दिशा साधारणपणे सरासरी वेंट्रिक्युलर डिपोलरायझेशन वेक्टर (0.04 s) सारखीच असते. म्हणून, बहुतेक लीड्समध्ये जेथे उच्च R लहर नोंदवली जाते, टी वेव्हचे सकारात्मक मूल्य असते, जे इलेक्ट्रोकार्डियोग्राफिक लीड अक्षांच्या सकारात्मक भागांवर प्रक्षेपित होते (चित्र 1.12). या प्रकरणात, सर्वात मोठी आर लहर मोठेपणामधील सर्वात मोठ्या टी लहरशी संबंधित आहे आणि त्याउलट.

तांदूळ. 1.12. लिंब लीड्समध्ये टी वेव्ह निर्मिती
लीड एव्हीआरमध्ये, टी लहर नेहमीच नकारात्मक असते.
छातीतील हृदयाच्या सामान्य स्थितीत, टी व्हेक्टरची दिशा कधीकधी मानक लीडच्या III अक्षाला लंब असते आणि म्हणून III मध्ये बायफासिक (+/-) किंवा कमी-मोठेपणा (गुळगुळीत) टी वेव्ह येऊ शकते. काहीवेळा या आघाडीत रेकॉर्ड केले जाऊ शकते.
हृदयाच्या क्षैतिज स्थानासह, टी वेक्टर III अक्षाच्या नकारात्मक भागावर देखील प्रक्षेपित केला जाऊ शकतो आणि III मध्ये नकारात्मक टी लहर ईसीजीवर नोंदविली जाते. तथापि, लीड aVF मध्ये, टी लहर सकारात्मक राहते.
छातीत हृदयाच्या उभ्या स्थानासह, टी वेक्टर एव्हीएल लीड अक्षाच्या नकारात्मक भागावर प्रक्षेपित केला जातो आणि एव्हीएलमध्ये नकारात्मक टी वेव्ह ईसीजीवर नोंदविला जातो.
चेस्ट लीड्समध्ये, टी वेव्हमध्ये लीड V 4 किंवा V 3 मध्ये जास्तीत जास्त मोठेपणा असतो. छातीतील टी वेव्हची उंची सहसा V 1 ते V 4 पर्यंत वाढते आणि नंतर V 5 -V 6 मध्ये थोडीशी कमी होते. लीड V 1 मध्ये, टी वेव्ह बायफासिक किंवा अगदी ऋणात्मक असू शकते. साधारणपणे, V 6 मधील T नेहमी V 1 मधील T पेक्षा मोठा असतो.
निरोगी व्यक्तीमध्ये अंगात टी वेव्हचे मोठेपणा 5-6 मिमी पेक्षा जास्त नसते, आणि छातीमध्ये - 15-17 मिमी. टी वेव्हचा कालावधी 0.16 ते 0.24 s पर्यंत असतो.
Q-T मध्यांतर (QRST)
Q-T मध्यांतर (QRST) हे QRS कॉम्प्लेक्सच्या सुरुवातीपासून (Q किंवा R लहर) T wave च्या शेवटपर्यंत मोजले जाते. Q-T मध्यांतर (QRST) याला वेंट्रिक्युलर इलेक्ट्रिकल सिस्टोल म्हणतात. इलेक्ट्रिकल सिस्टोल दरम्यान, हृदयाच्या वेंट्रिकल्सचे सर्व भाग उत्तेजित होतात. Q-T मध्यांतराचा कालावधी प्रामुख्याने हृदयाच्या गतीवर अवलंबून असतो. लय दर जितका जास्त असेल तितका योग्य QT अंतराल कमी. Q-T मध्यांतराचा सामान्य कालावधी Q-T \u003d K√R-R या सूत्राद्वारे निर्धारित केला जातो, जेथे K हा गुणांक पुरुषांसाठी 0.37 आणि महिलांसाठी 0.40 असतो; R-R हा हृदयाच्या एका चक्राचा कालावधी आहे. Q-T मध्यांतराचा कालावधी हृदयाच्या गतीवर अवलंबून असल्याने (जसा तो मंदावतो तो वाढतो), त्याचे मूल्यमापन करण्यासाठी ते हृदय गतीच्या तुलनेत दुरुस्त करणे आवश्यक आहे, म्हणून बॅझेट सूत्र गणनासाठी वापरले जाते: QTc \u003d Q-T / √R-R.
कधीकधी ईसीजीवर, विशेषत: उजव्या छातीच्या शिडांमध्ये, टी लहरीनंतर लगेचच, एक लहान सकारात्मक यू लहर रेकॉर्ड केली जाते, ज्याचे मूळ अद्याप अज्ञात आहे. अशा सूचना आहेत की U लहर वेंट्रिक्युलर मायोकार्डियम (उत्साहीकरण टप्पा) च्या उत्तेजिततेमध्ये अल्पकालीन वाढीच्या कालावधीशी संबंधित आहे, जी एलव्ही इलेक्ट्रिकल सिस्टोलच्या समाप्तीनंतर उद्भवते.
ओ.एस. सिचेव्ह, एन.के. फुरकालो, टी.व्ही. गेटमन, S.I. डायक "इलेक्ट्रोकार्डियोग्राफीची मूलभूत तत्त्वे"
"EKG" हा शब्द "इलेक्ट्रोकार्डियोग्राम" चा अर्थ आहे. हृदयाच्या विद्युत आवेगांचे हे ग्राफिकल रेकॉर्डिंग आहे.
मानवी हृदयाला स्वतःचा पेसमेकर असतो. पेसमेकर थेट उजव्या कर्णिका मध्ये स्थित आहे. या जागेला म्हणतात सायनस नोड. या नोडमधून येणार्या आवेगला सायनस आवेग म्हणतात (ईसीजी काय दर्शवेल याचा उलगडा होण्यास मदत होईल). आवेगांचा हा स्रोत हृदयात स्थित असतो आणि स्वतः विद्युत आवेग निर्माण करतो. मग ते कंडक्टिंग सिस्टमकडे पाठवले जातात. ज्यांना कार्डियाक पॅथॉलॉजी नाही अशा लोकांमधील आवेग प्रवाहकीय कार्डियाक सिस्टममधून समान रीतीने जातात. हे सर्व आउटगोइंग आवेग रेकॉर्ड केले जातात आणि कार्डिओग्राम टेपवर प्रदर्शित केले जातात.
यावरून असे दिसून येते की ईसीजी - एक इलेक्ट्रोकार्डियोग्राम - कार्डियाक सिस्टमचे ग्राफिकली नोंदणीकृत आवेग आहे. EKG हृदयाच्या समस्या दर्शवेल का? ? अर्थात ते छान आहे आणि जलद मार्गकोणत्याही हृदयरोगाचा शोध घ्या. शिवाय, पॅथॉलॉजी आणि विविध हृदयरोगांचे निदान करण्यासाठी इलेक्ट्रोकार्डियोग्राम ही सर्वात मूलभूत पद्धत आहे.
XIX शतकाच्या सत्तरच्या दशकात इंग्रज ए. वॉलरने तयार केले. पुढील 150 वर्षांमध्ये, हृदयाच्या विद्युत क्रियाकलापांची नोंद करणाऱ्या उपकरणामध्ये बदल आणि सुधारणा झाल्या आहेत. जरी ऑपरेशनचे तत्त्व बदलले नाही.
आधुनिक रुग्णवाहिका संघ पोर्टेबल ईसीजी उपकरणांसह सुसज्ज आहेत, ज्याच्या मदतीने आपण मौल्यवान वेळेची बचत करून त्वरीत ईसीजी करू शकता. येथे ईसीजी सहाय्यआपण एखाद्या व्यक्तीचे निदान देखील करू शकता. ईसीजी हृदयाच्या समस्या दर्शवेल: तीव्र कार्डियाक पॅथॉलॉजीजपासून या प्रकरणांमध्ये, एक मिनिटही वाया जाऊ शकत नाही आणि म्हणूनच वेळेवर कार्डिओग्राम एखाद्या व्यक्तीचे जीवन वाचवू शकते.
रुग्णवाहिका संघाचे डॉक्टर स्वत: ईसीजी टेपचा उलगडा करतात आणि तीव्र पॅथॉलॉजीच्या बाबतीत, जर उपकरणाने हृदयविकाराचा झटका दाखवला तर, सायरन चालू करून, ते रुग्णाला त्वरीत क्लिनिकमध्ये घेऊन जातात, जिथे त्याला ताबडतोब प्रदान केले जाईल. तातडीची मदत. परंतु समस्यांसह, त्वरित हॉस्पिटलायझेशन आवश्यक नाही, सर्व काही ईसीजी काय दर्शवते यावर अवलंबून असेल.
इलेक्ट्रोकार्डियोग्राम कधी लिहून दिले जाते?
जर एखाद्या व्यक्तीमध्ये खाली वर्णन केलेली लक्षणे असतील तर हृदयरोगतज्ज्ञ त्याला इलेक्ट्रोकार्डियोग्रामकडे निर्देशित करतात:
- सुजलेले पाय;
- मूर्च्छित अवस्था;
- श्वास लागणे;
- उरोस्थी, पाठीत, मानेत वेदना.
ईसीजी गर्भवती महिलांना तपासणीसाठी, शस्त्रक्रियेच्या तयारीसाठी, वैद्यकीय तपासणीसाठी नियुक्त केले जाते.
तसेच, सेनेटोरियमच्या सहलीच्या बाबतीत किंवा कोणत्याही क्रीडा क्रियाकलापांसाठी परवानगी आवश्यक असल्यास ECG परिणाम आवश्यक आहेत.

प्रतिबंधासाठी आणि एखाद्या व्यक्तीला कोणतीही तक्रार नसल्यास, डॉक्टर वर्षातून एकदा इलेक्ट्रोकार्डियोग्राम घेण्याची शिफारस करतात. अनेकदा हे लक्षणे नसलेल्या कार्डियाक पॅथॉलॉजीजचे निदान करण्यात मदत करू शकते.
ईसीजी काय दर्शवेल
टेपवरच, कार्डिओग्राम प्रॉन्ग्सचा संग्रह तसेच मंदी दर्शवू शकतो. हे दात कॅपिटल लॅटिन अक्षरे P, Q, R, S आणि T द्वारे दर्शविले जातात. उलगडत असताना, हृदयरोगतज्ज्ञ दातांची रुंदी, उंची, त्यांचा आकार आणि त्यांच्या दरम्यानचे अंतर यांचा अभ्यास आणि उलगडा करतात. या निर्देशकांनुसार, आपण हृदयाच्या स्नायूची सामान्य स्थिती निर्धारित करू शकता.
इलेक्ट्रोकार्डियोग्रामच्या मदतीने, हृदयाच्या विविध पॅथॉलॉजीज शोधल्या जाऊ शकतात. EKG हृदयविकाराचा झटका दर्शवेल का? नक्कीच होय.
इलेक्ट्रोकार्डियोग्राम काय ठरवते
- हृदय गती - हृदय गती.
- हृदयाच्या आकुंचनाची लय.
- हृदयविकाराचा झटका.
- अतालता.
- वेंट्रिकल्सची हायपरट्रॉफी.
- इस्केमिक आणि कार्डियाक बदल.
इलेक्ट्रोकार्डियोग्रामवरील सर्वात निराशाजनक आणि गंभीर निदान म्हणजे मायोकार्डियल इन्फेक्शन. हृदयविकाराच्या निदानामध्ये, ईसीजी महत्त्वाची आणि अगदी मोठी भूमिका बजावते. कार्डिओग्रामच्या मदतीने, नेक्रोसिसचा झोन, स्थानिकीकरण आणि हृदयाच्या क्षेत्राच्या जखमांची खोली प्रकट केली जाते. तसेच, कार्डिओग्राम टेपचा उलगडा करताना, तीव्र मायोकार्डियल इन्फेक्शनला एन्युरिझम आणि मागील चट्टे ओळखणे आणि वेगळे करणे शक्य आहे. म्हणून, वैद्यकीय तपासणी उत्तीर्ण करताना, कार्डिओग्राम करणे अत्यावश्यक आहे, कारण ईसीजी काय दर्शवेल हे डॉक्टरांना जाणून घेणे फार महत्वाचे आहे.
बर्याचदा, हृदयविकाराचा झटका थेट हृदयाशी संबंधित असतो. पण तसे नाही. हृदयविकाराचा झटका कोणत्याही अवयवाला येऊ शकतो. हे घडते (जेव्हा फुफ्फुसातील ऊती अंशतः किंवा पूर्णपणे मरतात, रक्तवाहिन्यांमध्ये अडथळा असल्यास).

सेरेब्रल इन्फेक्शन आहे (दुसर्या प्रकारे इस्केमिक स्ट्रोक) - मेंदूच्या ऊतींचा मृत्यू, ज्याचे कारण थ्रोम्बोसिस किंवा सेरेब्रल वाहिन्या फुटणे असू शकते. सेरेब्रल इन्फेक्शनसह, भाषणाची भेट, शारीरिक हालचाली आणि संवेदनशीलता यासारखी कार्ये पूर्णपणे भरकटतात किंवा अदृश्य होऊ शकतात.
जेव्हा एखाद्या व्यक्तीला हृदयविकाराचा झटका येतो तेव्हा त्याच्या शरीरात जिवंत ऊतकांचा मृत्यू किंवा नेक्रोसिस होतो. शरीर ऊती किंवा अवयवाचा भाग गमावते, तसेच या अवयवाद्वारे केले जाणारे कार्य.
ह्दयस्नायूमध्ये रक्ताचा पुरवठा पूर्ण किंवा अंशतः कमी झाल्यामुळे हृदयाच्या स्नायूंच्या भागांचा किंवा भागांचा मृत्यू किंवा इस्केमिक नेक्रोसिस म्हणजे मायोकार्डियल इन्फेक्शन. रक्तप्रवाह थांबल्यानंतर सुमारे 20-30 मिनिटांनंतर हृदयाच्या स्नायूंच्या पेशी मरायला लागतात. एखाद्या व्यक्तीला मायोकार्डियल इन्फेक्शन असल्यास, रक्त परिसंचरण विस्कळीत होते. एक किंवा अधिक रक्तवाहिन्या निकामी होतात. बहुतेकदा, रक्ताच्या गुठळ्या (एथेरोस्क्लेरोटिक प्लेक्स) द्वारे रक्तवाहिन्या अवरोधित झाल्यामुळे हृदयविकाराचा झटका येतो. इन्फेक्शनच्या वितरणाचा झोन अवयवाच्या उल्लंघनाच्या तीव्रतेवर अवलंबून असतो, उदाहरणार्थ, प्रचंड हृदयविकाराचा झटकामायोकार्डियल किंवा मायक्रोइन्फेक्शन. त्यामुळे, ईसीजीने हृदयविकाराचा झटका आल्यास लगेच निराश होऊ नये.

तो संपूर्ण कामासाठी धोका बनतो हृदय व रक्तवाहिन्यासंबंधी प्रणालीशरीर आणि जीवाला धोका आहे. आधुनिक काळात हृदयविकाराचा झटका येतो मुख्य कारणजगातील विकसित देशांच्या लोकसंख्येमध्ये मृत्युदर.
हृदयविकाराच्या झटक्याची लक्षणे
- चक्कर येणे.
- कष्टाने श्वास घेणे.
- मान, खांद्यामध्ये वेदना, जी पाठीकडे पसरू शकते, बधीरपणा.
- थंड घाम.
- मळमळ, पोट भरल्याची भावना.
- छातीत आकुंचन जाणवणे.
- छातीत जळजळ.
- खोकला.
- तीव्र थकवा.
- भूक न लागणे.
मायोकार्डियल इन्फेक्शनची मुख्य चिन्हे
- हृदयाच्या प्रदेशात तीव्र वेदना.
- नायट्रोग्लिसरीन घेतल्यानंतर वेदना थांबत नाहीत.
- जर वेदनांचा कालावधी आधीच 15 मिनिटांपेक्षा जास्त असेल.
हृदयविकाराच्या झटक्याची कारणे
- एथेरोस्क्लेरोसिस.
- संधिवात.
- जन्मजात हृदय दोष.
- मधुमेह.
- धूम्रपान, लठ्ठपणा.
- धमनी उच्च रक्तदाब.
- रक्तवहिन्यासंबंधीचा दाह.
- रक्ताची चिकटपणा वाढणे (थ्रॉम्बोसिस).
- पूर्वी हस्तांतरित हृदयविकाराचा झटका.
- कोरोनरी धमनीची तीव्र उबळ (उदाहरणार्थ, कोकेन घेताना).
- वय बदलते.
ईसीजी तुम्हाला टाकीकार्डिया, एरिथमिया, इस्केमिक डिसऑर्डर यासारखे इतर रोग ओळखण्यास देखील अनुमती देते.
अतालता
ईसीजीने अतालता दर्शविल्यास काय करावे?
हृदयाच्या ठोक्याच्या आकुंचनातील असंख्य बदलांद्वारे एरिथमियाचे वैशिष्ट्य केले जाऊ शकते.
एरिथमिया ही अशी स्थिती आहे ज्यामध्ये हृदयाची लय आणि हृदय गती यांचे उल्लंघन होते. अधिक वेळा हे पॅथॉलॉजी हृदयाचा ठोका अपयशाने चिन्हांकित केले जाते; रुग्णाच्या हृदयाचा ठोका वेगवान असतो. इनहेलेशन दरम्यान वाढ होते आणि श्वासोच्छवास दरम्यान घट होते.

छातीतील वेदना
जर रुग्णाला उरोस्थीच्या खाली किंवा डाव्या हाताच्या क्षेत्रामध्ये डाव्या बाजूला वेदना होत असतील, जे काही सेकंद टिकू शकतात आणि 20 मिनिटांपर्यंत टिकू शकतात, तर ईसीजी एनजाइना पेक्टोरिस दर्शवेल.
वेदना सामान्यतः वजन उचलणे, जड शारीरिक श्रम, थंडीत बाहेर पडताना वाढते आणि विश्रांतीच्या वेळी अदृश्य होऊ शकते. नायट्रोग्लिसरीन घेत असताना अशा वेदना 3-5 मिनिटांत कमी होतात. रुग्णाची त्वचा फिकट गुलाबी होते आणि नाडी असमान होते, ज्यामुळे हृदयाच्या कामात व्यत्यय येतो.

एंजिना पिक्टोरिस हा हृदयाचा एक प्रकार आहे. एनजाइना पेक्टोरिसचे निदान करणे अनेकदा अवघड असते, कारण अशा विकृती इतर हृदयविकाराच्या पॅथॉलॉजीजसह देखील होऊ शकतात. एनजाइना पेक्टोरिसमुळे पुढे हृदयविकाराचा झटका आणि स्ट्रोक होऊ शकतात.
टाकीकार्डिया
ईसीजीमध्ये टाकीकार्डिया झाल्याचे कळल्यावर अनेकांना खूप काळजी वाटते.
टाकीकार्डिया म्हणजे विश्रांतीमध्ये वाढ. टाकीकार्डियासह हृदयाची लय प्रति मिनिट 100-150 बीट्सपर्यंत पोहोचू शकते. वयाची पर्वा न करता, वजन उचलताना किंवा वाढत्या शारीरिक श्रमासह तसेच तीव्र मानसिक-भावनिक उत्तेजनासह देखील असे पॅथॉलॉजी लोकांमध्ये होऊ शकते.

तरीही, टाकीकार्डिया हा रोग नसून एक लक्षण मानला जातो. पण ते कमी धोकादायक नाही. जर हृदय खूप वेगाने धडधडायला लागले, तर ते रक्ताने भरू शकत नाही, ज्यामुळे पुढे रक्ताचे उत्पादन कमी होते आणि शरीरात ऑक्सिजनची कमतरता तसेच हृदयाच्या स्नायूची कमतरता होते. जर टाकीकार्डिया एका महिन्यापेक्षा जास्त काळ टिकला तर यामुळे हृदयाच्या स्नायूचे आणखी बिघाड होऊ शकते आणि हृदयाच्या आकारात वाढ होऊ शकते.
टाकीकार्डियाची वैशिष्ट्यपूर्ण लक्षणे
- चक्कर येणे, मूर्च्छा येणे.
- अशक्तपणा.
- श्वास लागणे.
- चिंता वाढली.
- हृदय गती वाढल्याची भावना.
- हृदय अपयश.
- छातीत दुखणे.
टाकीकार्डियाची कारणे अशी असू शकतात: इस्केमिक रोगह्रदये, विविध संक्रमण, विषारी प्रभाव, इस्केमिक बदल.
निष्कर्ष
आता हृदयविकाराचे अनेक वेगवेगळे रोग आहेत जे वेदनादायक आणि वेदनादायक लक्षणांसह असू शकतात. त्यांचे उपचार सुरू करण्यापूर्वी, निदान करणे, समस्येचे कारण शोधणे आणि शक्य असल्यास ते दूर करणे आवश्यक आहे.
आजपर्यंत, इलेक्ट्रोकार्डियोग्राम एकमेव आहे प्रभावी पद्धतहृदयाच्या पॅथॉलॉजीजच्या निदानामध्ये, जे पूर्णपणे निरुपद्रवी आणि वेदनारहित आहे. ही पद्धत प्रत्येकासाठी योग्य आहे - मुले आणि प्रौढ दोघांसाठी, आणि परवडणारी, प्रभावी आणि अत्यंत माहितीपूर्ण देखील आहे, जी आधुनिक जीवनात खूप महत्वाची आहे.
