Правильная подготовка к искусственной инсеминации (ИИ). Этапы метода искусственной инсеминации, показания, подготовка, шансы забеременеть
Одной из современных вспомогательных репродуктивных методик является внутриматочная инсеминация. Так называют искусственное (вне полового акта) введение спермы в полость матки для повышения вероятности наступления беременности. Несмотря на достаточно давнюю историю и простоту выполнения, этот способ прочно занимает свою нишу в лечении определенных видов . Для повышения результативности процедуры необходимо тщательно подходить к определению показаний и предварительному обследованию партнеров.
Историческая справка
Изначально искусственная инсеминация с введением спермы во влагалище была использована для оплодотворения собаки в 1780 г. итальянцем Лазаро Спалацци. Опубликованная информация о получении нормального и жизнеспособного потомства вдохновила практикующего в Лондоне шотландского хирурга Джона Хантера в 1790 г. По его рекомендации страдающий от гипоспадии мужчина собрал сперму, которая была введена во влагалище его жены. Эта была первая задокументированная успешная попытка инсеминации, завершившаяся беременностью женщины.
Начиная со второй половины XIX века искусственная инсеминация стала достаточно широко использоваться для лечения бесплодия во многих странах Европы. Первоначально нативная сперма вводилась женщине к заднему своду влагалища. В последующем были разработаны методики с орошением шейки матки, интрацервикальным введением и применением специального шеечного колпачка.
В 1960-е гг. были разработаны методики извлечения обогащенных и очищенных порций спермы. Это дало толчок дальнейшему развитию репродуктивных технологий. Для повышения вероятности зачатия сперматозоиды стали вводить непосредственно в полость матки и даже в устья маточных труб. Использовался также способ интраперитониальной инсеминации, когда порцию подготовленной спермы при помощи пункции Дугласова пространства помещали непосредственно к яичнику.
Даже последующее внедрение сложных инвазивных и экстракорпоральных репродуктивных технологий не привело к потере актуальности искусственной инсеминации. В настоящее время активно используется в основном внутриматочное введение спермы, причем нередко эта методика становится первым и успешным способом помощи бесплодным парам.
Показания для внутриматочной инсеминации
Искусственная внутриматочная инсеминация может быть использована лишь у определенной группы бесплодных пар. Определение показаний и противопоказаний с прогнозом результативности процедуры проводят после обследования обоих половых партнеров. Но в ряде случаев оценка репродуктивного здоровья требуется только для женщины. Так бывает при желании забеременеть вне брака или при наличии у мужчины неодолимых препятствий к сперматогенезу (отсутствие по каким-либо причинам обоих яичек).
В РФ при решении вопроса о целесообразности инсеминации спермой мужа или донора опираются на Приказ МЗ РФ № 67 от 26.02.2003. Выделяют показания со стороны женщины и со стороны ее полового партнера (мужа).
Внутриматочная инсеминация замороженной донорской спермой используется при , наличии у мужа наследственных заболеваний с неблагоприятным медико-генетическим прогнозом и при сексуально-эякуляторных расстройствах, если они не поддаются терапии. Показанием является также отсутствие у женщины постоянного полового партнера.
Внутриматочная инсеминация спермой мужа (нативной, прошедшей предварительную подготовку или криоконсервацию) проводится при цервикальном факторе бесплодия, вагинизме, при бесплодии неясного генеза, овуляторной дисфункции, легкой степени . Мужским фактором являются умеренные эякуляторно-сексуальные расстройства и наличие субфертильной спермы.
Как и другие вспомогательные методики, инсеминация не проводят при наличии активного воспалительного процесса, инфекционного заболевания или злокачественной опухоли любой локализации. Поводом для отказа могут стать также некоторые психические и соматические заболевания, если они являются противопоказанием к наступлению беременности. Нельзя применять инсеминацию и при наличии выраженных пороков развития и патологии матки, препятствующих вынашиванию ребенка.
Методика проведения
Для осуществления внутриматочной инсеминации не требуется госпитализации женщины. В зависимости от типа бесплодия процедура проводится в естественный или стимулированный цикл женщины. Протокол гормональной стимуляции гиперовуляции определяется врачом и чаще всего сходен с таковым при подготовке к .
Предварительно проводят тщательное обследование партнеров для выявления наиболее вероятной причины бесплодия. Обязательно предпринимаются попытки лечения и коррекции выявленных отклонений с повторным контролем результатов. Лишь после этого может быть принято решение о необходимости инсеминации с оценкой необходимости использования донорской замороженной спермы.
Выделяют несколько этапов проведения процедуры:
- использование протокола стимуляции гиперовуляции у женщины (при необходимости);
- и лабораторный мониторинг наступления естественной или стимулированной овуляции;
- забор спермы у полового партнера или разморозка криоконсервированной спермы донора (или мужа), проводится в периовуляторный период;
- подготовка спермы к инсеминации;
- введение полученной порции материала через цервикальный канал в матку при помощи шприца с присоединенным тонким катетером.
Сама процедура внутриматочной инсеминации непродолжительна и безболезненна. Для облегчения доступа и обеспечения визуального контроля врач обычно использует влагалищные зеркала. Шейка матки обычно не требует дополнительного расширения, малый диаметр катетера позволяет без особых затруднений провести его через приоткрытый в период овуляции цервикальный канал. Тем не менее, иногда требуется применение цервикальных расширителей небольшого диаметра. Для инсеминации в настоящее время используют полужесткие или гибкие катетеры с эффектом «памяти».

Внутриматочное введение спермы проводится без использования каких-либо способов визуализации положения кончика катетера. Во время процедуры врач ориентируется на свои ощущения при прохождении цервикального канала и нажатии на поршень шприца. По завершении введения всей порции подготовленной спермы катетер аккуратно извлекают. После внутриматочной инсеминации женщине желательно в течение 30 минут лежать на спине. Врач при этом обязательно отслеживает появление признаков выраженной вазовагальной реакции и анафилаксии, при необходимости оказывая экстренную помощь.
Подготовка спермы
Внутриматочная инсеминация – это несложный, безболезненный и неинвазивный способ повысить шансы на оплодотворение овулирующей яйцеклетки. При этом сперматозоидам не приходится выживать в кислой и не всегда благоприятной среде влагалища и самостоятельно проникать через цервикальный канал шейки матки. Поэтому, даже недостаточно активные мужские половые клетки получают возможность участвовать в оплодотворении. А искусственно создаваемая в полости матки высокая концентрация сперматозоидов существенно увеличивает вероятность зачатия.
При проведении внутриматочной инсеминации используется сперма полового партнера женщины или замороженный биологический материал донора. Выбор зависит от качества эякулята, наличия противопоказаний к использованию биоматериала мужа (например, при наличии тяжелых генетических аномалий) и других критериев. Особых требований к забору нативной спермы нет. Но эякулят желательно получать в медицинском учреждении для скорейшей и максимально щадящей транспортировки его в лабораторию.
Предназначенная для инсеминации сперма проходит непродолжительную предварительную подготовку. Обычно она длится не более 3 часов. Подготовка необходима для отбора жизнеспособных сперматозоидов и получения максимально очищенного материала перед введением его в полость матки. Взятую от полового партнера или донора сперму исследуют в соответствии со стандартами ВОЗ для уточнения количества и качества сперматозоидов, оценки перспективности ее использования для инсеминации (об основном методе анализа спермы мы писали в нашей статье « »). После этого нативный эякулят оставляют на 30 минут для естественного разжижения, а размороженный образец можно сразу подвергать обработке.
Для подготовки спермы может быть использован один из методов:
- всплывание, основанное на активном перемещении подвижных и жизнеспособных сперматозоидов на поверхности промывающей среды;
- промывание с использованием препаратов для повышения подвижности спермиев (пентоксифиллинов, метилксантинов);
- центрифугирование разведенного образца спермы с созданием градиента плотности;
- фильтрация промытой и отцентрифугированной порции эякулята через стекловолокно.
Выбор способа подготовки материала зависит от содержания морфологически нормальных и зрелых половых клеток, а также от класса их подвижности. В любом случае используемая методика обработки спермы для внутриматочной инсеминации должна обеспечивать максимально полное удаление семенной плазмы. Это необходимо для предупреждения развития анафилактического шока и других нежелательных реакций со стороны организма женщины. Вместе с семенной плазмой удаляются антигенные протеины (белки) и простагландины.
Важно также освободить эякулят от мертвых, незрелых и неподвижных сперматозоидов, лейкоцитов, бактерий и примесных эпителиальных клеток. Грамотная предварительная подготовка обеспечивает спермиям защиту от образующихся свободных радикалов кислорода и сохраняет стабильность генетического материала клеток. В результате обработки специалист получает образец с максимальной концентрацией пригодных к оплодотворению сперматозоидов. Он не подлежит хранению и должен быть использован в тот же день.
Искусственная инсеминация дома

Иногда проводится внутриматочная инсеминация в домашних условиях, в этом случае пара использует специальный набор и нативный свежий эякулят. Но сперму при этом не вводят в полость матки во избежание инфицирования и развития анафилаксии. Поэтому такая процедура фактически является влагалищной. В набор для внутриматочной инсеминации в домашних условиях чаще всего входят мочевые тесты для , уровня ФСГ и ХГЧ, шприц и удлинитель к нему, влагалищное зеркало, одноразовые перчатки. Сперму набирают в шприц и через удлинитель вводят глубоко во влагалище. Это позволяет создать высокую концентрацию сперматозоидов около шейки матки.
После процедуры женщине необходимо сохранять горизонтальное положение с приподнятым тазом не менее 30 минут, чтобы избежать вытекания спермы. Оргазм повышает вероятность наступления беременности, ведь он способствует сокращению стенок влагалища и меняет проходимость цервикального канала.
В набор входят также высокочувствительные тесты на беременность. Они позволяют уже на 11й день после инсеминации выявить специфическое повышение уровня ХГЧ в моче. При отрицательном результате и задержке менструации тест повторяют через 5-7 дней.
Эффективность метода
По данным Европейского общества репродукции человека и эмбриологии, прогноз наступления беременности после однократно проведенной внутриматочной инсеминации составляет до 12%. При этом повторная процедура в этом же цикле лишь незначительно увеличивает вероятность зачатия. Сильнее всего на результативность инсеминации влияет время ее проведения, желательно осуществлять процедуру максимально близко к сроку овуляции. В зависимости от индивидуальных особенностей периовуляторный период наступает уже на 12-й день овариально-менструального цикла или же приходится на 14 – 16-й дни. Поэтому очень важно максимально точно определить время предполагаемой овуляции.
Для планирования даты инсеминации используют результаты трансвагинального ультразвукового мониторинга созревания фолликулов и динамический контроль уровня лютеинизирующего гормона в моче. Эти же исследования позволяют выбрать время для инъекции препаратов на основе хорионического гонадотропина – основного триггера овуляции при проведении стимулирующего протокола. Через 40-45 ч после мочевого пика уровня лютеинизирующего гормона обычно происходит овуляция. Именно в этот период желательно проводить внутриматочную инсеминацию.
На успешность процедуры влияют тип бесплодия, параметры используемой во время инсеминации спермы, возраст партнеров. Важны также состояние маточных труб, толщина и функциональная полноценность эндометрия в текущем цикле. Для предварительного прогноза инсеминации иногда в день процедуры женщине проводят трехмерное УЗИ с определением объема эндометрия. Достаточным для имплантации плодного яйца считается объем 2 мл и более.
Чем сильнее фертильность используемой для искусственной инсеминации спермы, тем выше шанс успешного наступления беременности. Важнейшими параметрами являются подвижность сперматозоидов с возможностью их целенаправленного перемещения, правильность морфологического строения и зрелость половых клеток.
Инсеминация показана при легком и умеренно выраженном мужском факторе бесплодия, когда в эякуляте обнаруживается не более 30% аномальных или малоподвижных сперматозоидов (по стандартам ВОЗ). Для оценки перспективности использования спермы для внутриматочного введения проводят анализ полученного после обработки образца. И наиболее важным показателем при этом является общее количество подвижных сперматозоидов.
Риски и возможные осложнения

Внутриматочная инсеминация является малоинвазивной репродуктивной методикой. В подавляющем большинстве случаев она не причиняет женщине явного дискомфорта и проходит без осложнений. Тем не менее, риск развития различных нежелательных явлений все же существует.
К возможным осложнениям этой процедуры относят:
- боли внизу живота непосредственно после введения подготовленной спермы, что чаще всего связано с реакцией шейки матки на эндоцервикальное продвижение катетера и на механическое раздражение тканей;
- вазовагальная реакция разной степени выраженности – это состояние связано с рефлекторной реакцией на манипуляции с шейкой матки, при этом происходит расширение периферических сосудов, уменьшение частоты сердечных сокращений и снижение артериального давления;
- общая аллергическая реакция на содержащиеся в промывных средах соединения, чаще всего аллергеном служат бензилпенициллин и бычий сывороточный альбумин;
- синдром гиперстимуляции яичников, если инсеминация проводилась на фоне провокации суперовуляции;
- инфицирование полости матки и тазовых органов (вероятность менее 0,2%), что связано с введением катетера или использованием цервикальных расширителей.
Отдельно выделяют осложнения, связанные с наступившей после инсеминации беременностью. К ним относят многоплодную беременность (при использовании протокола со стимуляцией гиперовуляции), и самопроизвольный аборт на ранних сроках.
Внутриматочная инсеминация может не дать положительного результата в первом же репродуктивном цикле. Процедуру можно повторять до 4 раз, это не окажет на организм женщины негативного воздействия и не станет причиной тяжелых осложнений. При неэффективности метода решается вопрос о проведении ЭКО.
В клинике "ЕвроМедика" мы предлагаем один из самых доступных и хорошо отработанных методов лечения бесплодия - искусственную инсеминацию (второе название метода - внутриматочная инсеминация).
По статистике в России проблемы с зачатием испытывают около 15 до 35% семейных пар.
Брак считается бесплодным, если в течение одного года супружеской жизни без применения противозачаточных средств беременность не наступает.
В этом случае нужно обращаться к специалистам и искать причины такой ситуации. в большинстве случаев не бывает абсолютным, и современные технологии вполне способны помочь таким семейным парам. Искусственная инсеминация, которую предлагает вам "ЕвроМедика" - один из способов добиться успеха.
Искусственная инсеминация , как метод преодоления бесплодия у человека, существует в медицинской практике многие годы. Традиционно ИИ проводится путем введения спермы мужа или донора во влагалище или цервикальный канал.
Что такое искусственная инсеминация?
Искусственная инсеминация - это один из методов репродуктивных технологий. Его суть - введение специально подготовленной спермы мужчины в полость матки в дни, благоприятные для зачатия. При искусственной инсеминации может быть использована как сперма мужа, так и сперма донора.
Как происходит искусственная инсеминация?

Чтобы ввести сперму, используется специальный инструмент – катетер. Он делается из мягких и нетоксичных материалов. После того, как сперма оказывается в полости матки, происходит то же, что и при естественном зачатии – сперматозоиды попадают в маточные трубы и передвигаются по ним к дальнему концу. Там происходит слияние сперматозоида и яйцеклетки, то есть оплодотворение. Процедура совершенно безболезненна, не требует анестезии и не вызывает аллергических реакций у женщины.
Почему сейчас для введения не используют свежую (нативную) сперму?
При таком способе вероятность успеха остается невысокой, зато значительно возрастает риск передачи инфекции. Кроме того, там есть большое количество чужеродных белков, которые могут приводить к развитию аллергических реакций. В результате сейчас по рекомендациям ВОЗ (Всемирной Организации Здравоохранения) для внутриматочной инсеминации можно использовать только специально подготовленную сперму.
Что значит "специально подготовленная" сперма?
С помощью современных методов мужскую сперму можно "улучшить", "обогатить" - убрать из нее примеси, увеличить концентрацию подвижных сперматозоидов, устранить заведомо неполноценные патологические сперматозоиды. В итоге в матку вводится не просто сперма, а питательная среда, богатая белками и минеральными веществами.
Дополнительное преимущество – при необходимости такую пробу можно заморозить в жидком азоте и подождать до времени, когда женщина будет наиболее готова к зачатию.
Почему сперму вводят непосредственно в полость матки?
Чтобы увеличить вероятность беременности. Раньше сперму вводили во влагалище или в шейку матки, но сейчас – только в полость матки.
В каком случае пользоваться спермой мужа?
- Если спермограмма показывает снижение нормальных параметров, но они вполне достаточны для инсеминации: концентрация сперматозоидов составляет от 10 до 20 миллионов на 1 миллилитр, а подвижность составляет от 25 до 50%.
- Если сперматозоиды не могут самостоятельно попасть в полость матки. Например, это может происходить из-за наличия в шейке матки женщины так называемых антиспермальных антител.
- Если имеются пороки половых органов, которые не дают возможности совершать половой акт.
- Если имеются сексуальные расстройства – эректильная дисфункция (импотенция) или вагинизм.
В каком случае выбирают сперму донора?
- Если у мужа не вырабатываются сперматозоиды (азооспермия).
- Если мужчина имеет серьезные генетические проблемы. Например, если в семье могут родиться только дети с неизлечимыми патологиями (например, синдромом Дауна), есть смысл воспользоваться половыми клетками здоровых доноров. Врач исследует спермограмму партнера и определяет, нужно ли пользоваться этим способом.
- Если мужчина имеет тяжелые заболевания, например, СПИД.
- Если в предыдущих беременностях наблюдалась выраженная резус-изоиммунизация (несовместимость по резус-фактору).
- Если женщина хочет иметь ребенка, не имея партнера.
Какова вероятность успеха для искусственной инсеминации?
Разброс оценок очень велик – от 2 до 35%. Среднее значение – 15-18%.
От чего зависит успех искусственной инсеминации?
От нескольких условий.
- Обязательное условие для искусственной инсеминации - проходимость маточных труб (как минимум одной). Если пробовать проводить инсеминацию при непроходимых трубах, не только падает вероятность успеха, но вы также рискуете наступлением внематочной беременности.
- Существенно влияет возраст женщины. Метод более эффективен для молодых женщин. При более старшем репродуктивном возрасте шансы на успех падают из-за того, что постепенно снижается качество яйцеклетки.
- Необходима относительно хорошая спермограмма партнера. Если концентрация сперматозоидов мала (менее 10 миллионов на 1 миллилитр), или они имеют низкую подвижность, лучше не пробовать внутриматочную инсеминацию из-за малой вероятности успеха, а попробовать метод ЭКО.
Нужна ли при этом стимуляция овуляции?
Зависит от возраста женщины. Молодые женщины с нормальной проходимостью труб могут проводить внутриматочную инсеминацию в обычном цикле, когда созревает одна яйцеклетка. Однако, в целом использование стимулирующих препаратов повышает вероятность наступления беременности, поскольку при стимуляции может вызреть не одна, а несколько яйцеклеток. Скажем, использование фолликулостимулирующего гормона (ФСГ) увеличивает шансы на успех в 2-3 раза.
С другой стороны, следует отметить, что при наличии нескольких яйцеклеток возможна многоплодная беременность.
Сколько раз стоит пробовать проводить искусственную инсеминацию?
Рекомендуется примерно 3-4 раза. По статистике, если при методе искусственной инсеминации наступает беременность, то у 87% женщин это происходит именно за первые три попытки. Дальнейшее увеличение количества попыток (например, до 6) приведет к беременности с малой вероятностью. Поэтому, если после четырех циклов инсеминации беременность не наступила, лучше не пробовать дальше, а перейти на более сложный метод ЭКО.
Каковы другие методы репродукции?
Другие методы более сложные и дорогие. К ним есть смысл прибегать только в случае, если искусственная инсеминация не помогла. Это метод экстракорпорального оплодотворения (ЭКО) и метод ИКСИ (введение сперматозоида непосредственно в цитоплазму яйцеклетки).
Дорогие женщины! Не нужно отчаиваться. Нужно бороться за свое будущее. Современные технологии репродукции стали выходом для десятков и сотен тысяч людей.
Специалисты клиники "ЕвроМедика" сделают все от них зависящее, чтобы помочь вам.
Искусственная инсеминация, как метод преодоления бесплодия у человека, существует в медицинской практике многие годы. Традиционно ИИ проводится путем введения спермы мужа или донора во влагалище или цервикальный канал.
В последнее 10-летие наибольшее распространение получило введение спермы в полость матки – внутриматочная искусственная инсеминация. Этот метод позволяет преодолеть шеечный (шейка матки с неушитыми разрывами с рубцами после прижигания), а также иммунологический фактор бесплодия (образование антител в шеечной слизи к сперматозоидам партнера) и обеспечивает доставку сперматозоидов в верхний этаж женской половой сферы, что увеличивает возможность зачатия при снижении качества спермы (низкая подвижность, малое количество сперматозоидов, большое количество патологических форм). Для внутриматочной искусственной инсеминации необходима предварительная подготовка спермы. В течение нескольких часов сперма обрабатывается таким образом, что для инсеминации используются самые жизнеспособные сперматозоиды, их количество концентрируется, а также сперма очищается от патогенных микроорганизмов, воспалительных элементов и др. факторов мешающих движению сперматозоидов и зачатию. Этот метод хорош тем, что приближен к естественному оплодотворению. Проводится процедура амбулаторно. Она абсолютно безболезненная. Единственное условие наличие хотя бы одной свободно проходимой маточной трубы.
Сегодня процедура может выполняться как в естественном менструальном цикле, так и на фоне стимуляции овуляции. Эффективность в целом составляет 12-17%, наилучшие результаты (25,7%) достигаются при использовании донорской спермы.
Разнообразные все больше приобретают популярность в последние годы. Наиболее сложная и трудоемкая процедура - это В процессе ее проведения производится забор женских и мужских гамет, которые соединяются в специально подготовленных условиях. Неменьшую популярность имеет внутриматочная инсеминация. Как проходит процедура и ее эффективность - все это будет описано в данной статье. Также вы узнаете основные отзывы об этом мероприятии и сможете познакомиться с мнением врачей.
Что такое внутриматочная инсеминация?
Как проходит процедура, расскажет вам данная статья. Однако перед этим стоит узнать о некоторых моментах.
Инсеминация - это своеобразный способ оплодотворения. При нем не происходит классического полового контакта. Партнеры могут даже не прикасаться друг к другу. Мужчину и женщину во время зачатия может разделять большое расстояние. Процедура искусственной инсеминации - это манипуляция, при которой производится введение эякулянта непосредственно в полость детородного органа. Так, при этом минуется влагалище и цервикальный канал. Данную операцию можно проводить свежесобранной спермой или же замороженным материалом. Во втором случае эякулянт предварительно обрабатывается. Стоит отметить, что зачать ребенка таким способом можно при помощи материала мужа или постороннего донора.

Кому назначается процедура?
В каких случаях врачи говорят о том, что паре необходима искусственная внутриматочная инсеминация (как проходит процедура, будет описано ниже)? Показания для проведения могут быть разными. Зачастую это патология у мужчины или женщины. Однако иногда недуг может поразить обоих партнеров. К основным показаниям к манипуляции относятся следующие:
- Выработка антиспермальных тел во влагалище у женщины. Зачастую это происходит при длительной совместной жизни. Стоит отметить, что не все медики подтверждают это предположение. Выявить патологию поможет посткоитальный тест.
- Длительное бесплодие, связанное с отсутствием при условии, что второй половой партнер имеет хорошие показатели спермограммы.
- Недостаточная активность сперматозоидов у мужчины. Целесообразно в этом случае предварительно провести медикаментозную коррекцию.
Существуют и другие (индивидуальные) показания. Так, например, инсеминация проводится парам, которые долгое время не могут зачать малыша по неизвестным причинам. Нередко подобный способ оплодотворения используется парами, которые вынуждены долгое время проводить в разлуке. В этом случае они просто физически не могут зачать ребенка самостоятельно.
Противопоказания к проведению оплодотворения таким способом
Перед тем как проводится инсеминация, доктор обязательно назначает беседу с обоими партнерами. Врач разъясняет эффективность манипуляции, а также сообщает о противопоказаниях. Отказаться от процедуры стоит в следующих случаях:
- непроходимость маточных труб у женщины;
- наличие воспалительного процесса во влагалище;
- при патологиях цервикального канала и шейки матки;
- период менструации;
- отсутствие овуляции.
В последнем случае процедура производится только после определенной коррекции. Только доктор может подобрать индивидуальную схему подготовки для определенной пары.

Где проводится процедура?
Если вам показана инсеминация, как проходит процедура, расскажет врач. Провести операцию можно только в стенах стационара. Это может быть государственное учреждение или частная клиника.
В первом случае вам понадобятся некоторые документы, подтверждающие то, что вы действительно нуждаетесь в такой процедуре. Также обязательно иметь при себе паспорт и полис. Будьте готовы к тому, что на несколько дней придется остаться в клинике. Частные учреждения выполняют манипуляцию по желанию клиента. Однако будьте готовы к тому, что в этом случае придется заплатить определенную сумму за инсеминацию. Средняя стоимость такой операции находится в ценовом диапазоне от 5 до 40 тысяч рублей. Многое зависит от состояния партнеров и предварительной подготовки материала.
Внутриматочная инсеминация: как проходит процедура? Подготовка
Перед проведением инсеминации пара должна пройти определенное обследование. Подготовка включает в себя спермограмму. Этот анализ должен сдать мужчина после пятидневного воздержания. Остальные исследования проходит исключительно представительница слабого пола. Сюда входит диагностика крови, определение состояния фаллопиевых труб (метросальпингография), осмотр полости матки (гистеросальпингография). Также врач должен убедиться в том, что в организме будущей мамы происходит овуляция. Сделать это можно при помощи ультразвукового исследования или путем определения уровня тех или иных гормонов.
По результатам анализов спермограмма должна быть в норме. В противном случае непосредственно перед инсеминацией производится обработка спермы. Фаллопиевы трубы женщины должны быть проходимы на всем своем протяжении, а во влагалище присутствовать нормальная микрофлора. Как происходит искусственная инсеминация? Рассмотрим алгоритм действий.

Проведение инсеминации: алгоритм
Как происходит инсеминация? Врачи говорят о том, что женщина предварительно обследуется при помощи ультразвукового датчика. Врачи должны убедится в том, что в яичниках есть хотя бы три фолликула. Также оценивается их размер. Овуляция по расчетам специалистов должна наступить в ближайшие часы.
Перед тем как делается инсеминация, происходит забор спермы. При необходимости она обрабатывается и очищается. Также иногда есть смысл наполнить субстанцию полезными веществами для продления жизнеспособности сперматозоидов. Женщина располагается на в кабинете врача.
Гинеколог набирает сперму партнера или донора в шприц. К его концу подсоединяется тонкая трубка - катетер. Мягкий шланг вводится в шейку матки и достигает внутреннего зева. После этого специалист впрыскивает содержимое шприца в полость детородного органа.
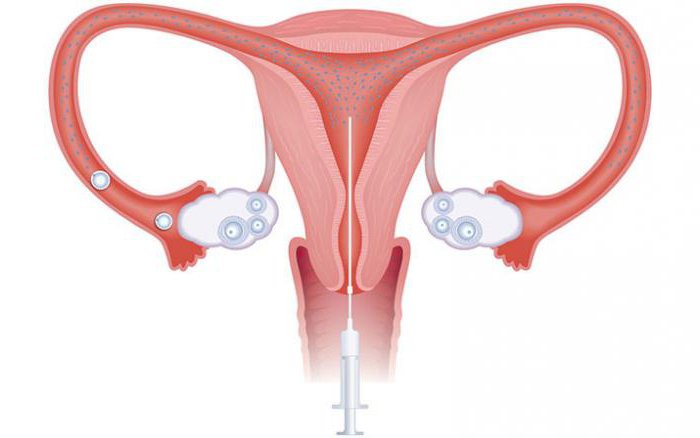
Эффективность манипуляции: оценка специалистов
Вам уже известно, как делают инсеминацию. Отзывы медиков говорят о том, что при естественном оплодотворении есть большая вероятность успешного исхода, нежели от данной процедуры. По мнению репродуктологов, эффективность этого метода оценивается не более чем в 20 процентов. При этом многоразовое проведение инсеминации увеличивает шанс на хороший исход.
Предварительная обработка спермы и стимуляция работы яичников приводят к тому, что эффективность процедуры оценивается в 40 процентов.

Мнения врачей и пациентов об искусственной инсеминации
Вам уже известно, как проводится инсеминация. Отзывы пациенток говорят о том, что это довольно болезненная манипуляция. Неприятные ощущения появляются при введении катетера в шейку матки. Также некоторые женщины сообщают о том, что после процедуры у них были незначительные кровянистые выделения.
Врачи говорят, что при несоблюдении правил проведения процедуры в матке женщины может развиться воспаление. Особую опасность данная ситуация представляет при успешном исходе операции.

Вместо заключения…
Вам стало известно, что такое инсеминация, как проходит манипуляция и какова ее эффективность. Помните, что данная процедура не является панацеей. О результате процедуры можно узнать уже через десять суток после искусственной инсеминации. Наиболее точный результат может показать анализ крови на определение уровня хорионического гонадотропина. Соблюдайте все правила подготовки к манипуляции. Это увеличит шанс на положительный исход. Успехов вам!
Инсеминация. Виды и техники выполнения инсеминации. Возможные осложнения после инсеминации. Где делают искусственную инсеминацию?
Спасибо
Как проходит процедура инсеминации?
 Инсеминация
проводится в специально оборудованном помещении поликлиники или стационара. Выполняется процедура в амбулаторных условиях, то есть женщина приходит к врачу непосредственно в день проведения инсеминации, а после ее завершения отправляется домой.
Инсеминация
проводится в специально оборудованном помещении поликлиники или стационара. Выполняется процедура в амбулаторных условиях, то есть женщина приходит к врачу непосредственно в день проведения инсеминации, а после ее завершения отправляется домой.На какой день естественного цикла делают инсеминацию?
Чтобы процедура искусственного оплодотворения оказалась максимально эффективной, врач предварительно изучает менструальный цикл пациентки, вычисляя время предполагаемой овуляции (то есть выхода зрелой, готовой к оплодотворению яйцеклетки в маточную трубу ).После выхода из яичника яйцеклетка может быть оплодотворена примерно в течение 24 часов. На это время и назначается искусственная инсеминация.
В среднем овуляция наблюдается на 14 день менструального цикла, однако в некоторых случаях может происходить раньше или позже. Тем не менее, предсказать точное время овуляции невозможно, а субъективно почувствовать это женщина не может. Вот почему для максимальной эффективности искусственной инсеминации врачи используют ряд диагностических тестов, позволяющих вычислить момент овуляции.
Для определения времени овуляции применяют:
- УЗИ фолликулов яичника. В нормальных условиях во время каждого менструального цикла в одном из яичников формируется один главный фолликул – пузырек с жидкостью, в котором развивается яйцеклетка. Данный фолликул виден с помощью (УЗИ ) ультразвукового исследования уже на 8 – 10 день цикла. После того как данный фолликул был определен, рекомендуется ежедневно выполнять УЗИ. Если накануне фолликул был виден, а на следующей процедуре определить его не удается, это говорит о том, что произошла овуляция.
- Определение уровня лютеинизирующего гормона (ЛГ ) в крови. Данный гормон выделяется особой железой (гипофизом ) и участвует в регуляции менструального цикла. Повышение уровня данного гормона в середине цикла говорит о том, что овуляция произойдет в течение ближайших 24 – 48 часов.
- Измерение базальной температуры тела. В период овуляции происходит повышение температуры тела примерно на 0,5 – 1 градус, что обусловлено гормональными изменениями, происходящими в организме женщины. Однако чтобы заметить такой температурный скачок, женщина должна регулярно (в течение нескольких месяцев ) вести график базальной температуры , измеряя ее дважды в день (утром и вечером, в одно и то же время ).
- Исследование шеечной слизи. В нормальных условиях слизь, находящаяся в области шейки матки, относительно плотная, мутная, плохо растяжимая. Во время овуляции, под действием женских половых гормонов она разжижается, становится прозрачной и более вязкой, что и используется врачами с диагностической целью.
- Субъективные ощущения женщины. Во время овуляции женщина может испытывать тянущие боли в нижней части живота , а также усиление полового влечения, что в совокупности с другими признаками можно использовать в диагностических целях.
Стимуляция овуляции (яичников ) перед инсеминацией
Суть данной процедуры заключается в том, что перед проведением инсеминации женщине назначают гормональные препараты, которые стимулируют рост и развитие фолликула, созревание яйцеклетки и овуляцию. Необходимость в данной процедуре возникает в тех случаях, когда невозможно выполнить инсеминацию обычным способом (например, при отсутствии у женщины регулярного менструального цикла ).Для стимуляции овуляции перед инсеминацией женщине чаще всего назначают рекомбинантный фолликулостимулирующий гормон (ФСГ ). Это аналог натурального гормона, вырабатываемого гипофизом в течение первой половины менструального цикла. Под его влиянием происходит активация фолликулов в яичниках и их развитие. Применять препарат ФСГ следует в течение 8 – 10 дней (более точные указания может дать лечащий врач после полноценного обследования, определения регулярности и других особенностей менструального цикла у конкретной женщины ), после чего должна наступить овуляция.
Опасность использования данного метода заключается в том, что при назначении слишком высоких доз ФСГ может развиться так называемый синдром гиперстимуляции яичников, когда вместо одного фолликула созревает сразу несколько. В данном случае во время овуляции в маточную трубу может поступить 2 и более яйцеклетки, которые могут быть оплодотворены во время процедуры искусственной инсеминации. Исходом такого явления может стать многоплодная беременность .
Виды и техники искусственной инсеминации (внутришеечная, внутриматочная, влагалищная )
На сегодняшний день разработано несколько техник, позволяющих вводить мужскую семенную жидкость (сперму ) в женские половые пути. Однако чтобы понять механизм их действия, необходимо знать, как протекает инсеминация в естественных условиях.При натуральной инсеминации (происходящей во время полового акта ) мужская сперма извергается во влагалище женщины. Затем сперматозоиды (во время одного полового акта их извергается около 200 миллионов ), обладающие подвижностью, начинают продвигаться в сторону матки . Вначале они должны пройти через шейку матки – узкий канал, отделяющий полость матки от влагалища. В шейке матки женщины располагается особая слизь, которая обладает защитными свойствами. Проходя через эту слизь, большая часть сперматозоидов погибает. Выжившие сперматозоиды поступают в полость матки и затем добираются до маточных труб. В одной из этих труб находится зрелая (готовая к оплодотворению ) яйцеклетка (женская половая клетка ). Один из сперматозоидов раньше других проникает через ее стенку и оплодотворяет ее, в результате чего начинается беременность . Остальные сперматозоиды погибают.
Искусственная инсеминация может быть:
- Внутришеечной (влагалищной ). Это наиболее простая форма процедуры, которая максимально схожа с естественным половым актом. Какой-либо особой подготовки перед ее выполнением не требуется (естественно, перед любой инсеминацией следует воздерживаться от курения , приема алкоголя, наркотиков и так далее ). Инсеминация может быть проведена как свежей неочищенной семенной жидкостью (в данном случае она должна быть использована не позднее, чем через 3 часа после получения ), так и замороженной спермой (из банка спермы ). Суть процедуры заключается в следующем. Утром в установленный день женщина приходит в поликлинику, проходит в специально оборудованное помещение и ложится в гинекологическое кресло или на специальный стол. Ей во влагалище вводятся специальные расширяющие зеркала, что облегчает доступ к шейке матки. Далее врач набирает сперму в специальный (с тупым наконечником ) шприц, вводит его во влагалище и подносит наконечник максимально близко к входу в шейку матки. После этого врач надавливает на поршень шприца, вследствие чего сперма выдавливается из него на слизистую оболочку шейки. Шприц и зеркала удаляются, а женщина должна оставаться в гинекологическом кресле лежа на спине в течение 60 – 90 минут. Это предотвратит вытекание семенной жидкости, а также будет способствовать проникновению сперматозоидов в матку и маточные трубы. Через полтора – два часа после выполнения процедуры женщина может отправляться домой.
- Внутриматочной. Данная процедура считается более эффективной, нежели внутришеечная инсеминация. Суть ее заключается в том, что после установки во влагалище зеркал сперма набирается в специальный шприц, к которому присоединен длинный и тонкий катетер (трубка ). Данный катетер вводится через шейку матки в полость матки, после чего сперма выдавливается в нее. При выполнении данной процедуры рекомендуется использовать специально подготовленную и очищенную сперму. Введение в полость матки свежей семенной жидкости может вызвать сокращение маточных мышц (что снизит вероятность оплодотворения ) или даже стать причиной развития тяжелых аллергических реакций.
- Внутритрубной. Суть процедуры заключается в том, что предварительно подготовленные сперматозоиды вводятся непосредственно в маточные трубы, в которых должна располагаться яйцеклетка. Стоит отметить, что согласно результатам последних исследований эффективность данной процедуры не превышает таковую при обычной внутриматочной инсеминации.
- Внутриматочной интраперитонеальной. При данной процедуре определенное количество заранее полученной и обработанной (очищенной ) мужской спермы смешивают с несколькими миллилитрами специальной жидкости, после чего полученную смесь (около 10 мл ) вводят в полость матки под небольшим давлением. Вследствие этого содержащий сперматозоиды раствор проникнет в маточные трубы, пройдет через них и поступит в брюшную полость. Таким образом, значительно повышается вероятность оплодотворения яйцеклетки, которая может располагаться на пути вводимого раствора. Показана такая процедура при неустановленных причинах бесплодия , а также при неэффективности внутришеечной или внутриматочной инсеминации. По технике выполнения она ничем не отличается от описанных ранее процедур.
Больно ли делать инсеминацию?
Искусственная инсеминация – это абсолютно безболезненная процедура. Некоторые женщины могут испытывать неприятные ощущения во время введения зеркал во влагалище, однако болей при этом не будет. В то же время, стоит отметить, что при вагинизме женщина болезненно реагирует на любые процедуры, связанные с введением во влагалище каких-либо инструментов. Таким пациенткам обычно назначаются специальные успокоительные препараты, а при необходимости они могут быть введены в поверхностный медикаментозный сон. В таком состоянии они не будут чувствовать боли и ничего не запомнят о проведенной процедуре.Возможно ли выполнить искусственную инсеминацию в домашних условиях?
В домашних условиях можно провести процедуру искусственной внутришеечной (влагалищной ) инсеминации, которая по механизму действия и по эффективности схожа с естественной инсеминацией. Выполнение других вариантов процедуры требует использования очищенной спермы, а также внутриматочного введения инородных предметов, в связи с чем проводиться они должны только опытным специалистом в условиях поликлиники.Подготовка включает вычисление дня предполагаемой овуляции (методики были описаны ранее ). Когда овуляция произошла, следует приступать непосредственно к самой процедуре.
Для проведения искусственной инсеминации в домашних условиях потребуются:
- Одноразовый стерильный шприц (на 10 мл ) – можно приобрести в любой аптеке.
- Стерильная емкость для сбора семенной жидкости – например, контейнер для сдачи анализов, который также можно приобрести в аптеке.
- Стерильный одноразовый влагалищный расширитель – можно купить в аптеке, однако выполнить процедуру можно и без него.
После введения спермы шприц и расширитель извлекаются, а женщине рекомендуется оставаться в положении «лежа на спине» в течение последующих полутора – двух часов. Некоторые специалисты рекомендуют подкладывать под ягодицы небольшой валик, чтобы таз оказался приподнятым над кроватью. По их мнению, это способствует продвижению сперматозоидов к маточным трубам и повышает вероятность наступления беременности.
Зачем назначают утрожестан и дюфастон после инсеминации?
Данные препараты назначаются, для того чтобы обеспечить нормальное развитие оплодотворенной яйцеклетки после выполнения процедуры. Активным компонентом обоих препаратов является гормон прогестерон или его аналог. В нормальных условиях данный гормон выделяется в организме женщины во второй фазе менструального цикла (его вырабатывает так называемое желтое тело, которое образуется на месте созревшего и разорвавшегося фолликула после овуляции ). Основной его функцией является подготовка женского организма к имплантации и развитию оплодотворенной яйцеклетки.Если в период после овуляции концентрация данного гормона в крови женщины снижена (что может наблюдаться при некоторых заболеваниях яичников, а также у пациенток старше 40 лет ), это может нарушить процесс прикрепления оплодотворенной яйцеклетки к стенке матки, в результате чего беременность не наступит. Именно в подобных случаях пациенткам назначают утрожестан или дюфастон . Они подготавливают слизистую оболочку матки к имплантации яйцеклетки, а также поддерживают развитие плода на протяжении всей беременности.
Как вести себя после инсеминации (что можно и что нельзя делать )?
 Сразу после выполнения процедуры женщина должна лежать на спине минимум час, что необходимо для нормального проникновения сперматозоидов в матку и маточные трубы. В дальнейшем ей следует соблюдать ряд правил и рекомендаций, которые помогут повысить эффективность процедуры и снизить риск развития осложнений.
Сразу после выполнения процедуры женщина должна лежать на спине минимум час, что необходимо для нормального проникновения сперматозоидов в матку и маточные трубы. В дальнейшем ей следует соблюдать ряд правил и рекомендаций, которые помогут повысить эффективность процедуры и снизить риск развития осложнений.Можно ли принимать ванну после искусственной инсеминации?
Сразу после выполнения внутришеечной инсеминации (в том числе в домашних условиях ) принимать ванну не рекомендуется, так как это может снизить эффективность проведенной процедуры. Дело в том, что при данной методике часть сперматозоидов находится во влагалище.Если в течение первых часов после окончания процедуры женщина будет принимать ванну, вода (вместе с содержащимися в ней мылами, гелями или другими веществами ) может попасть во влагалище и уничтожить часть сперматозоидов, что снизит вероятность наступления беременности. Вот почему купаться в ванной рекомендуется не ранее, чем через 6 – 10 часов после выполнения инсеминации. В то же время, стоит отметить, что легкий душ под чистой водой (без использования гигиенических средств ) никак не повлияет на исход процедуры.
При выполнении внутриматочной или других видов инсеминации принимать ванну пациентке разрешается сразу после возвращения домой. Дело в том, что в данных случаях семенная жидкость вводится непосредственно в полость матки или в маточные трубы, которые в норме надежно отграничены от окружающей среды шейкой матки. Даже если женщина примет ванну сразу после окончания процедуры (то есть, отлежав в гинекологическом кресле положенные полтора - два часа ), вода или какие-либо другие вещества не смогут проникнуть в полость матки и как-либо повлиять на оплодотворение яйцеклетки.
Можно ли плавать и загорать после инсеминации?
Купаться в реке, озере, море или в другом водоеме женщине разрешается не ранее, чем через сутки после выполнения процедуры. Во-первых, это связано с риском проникновения воды во влагалище и разрушением находящихся там сперматозоидов. Во-вторых, во время выполнения процедуры искусственной инсеминации слизистая оболочка влагалища может быть слегка травмирована вводимыми в нее предметами (расширителями, шприцом ). Ее защитные свойства при этом значительно снизятся, вследствие чего при купании в загрязненных водоемах может произойти заражение.Относительно загара каких-либо особых указаний нет. Если у женщины нет других противопоказаний, она может загорать на солнце или посещать солярий сразу после выполнения процедуры, что никак не отразится на ее эффективности.
Можно ли заниматься сексом после искусственной инсеминации?
Заниматься сексом после искусственной инсеминации не запрещено, так как половой контакт никоим образом не повлияет на процесс продвижения сперматозоидов и оплодотворения яйцеклетки. Более того, если перед выполнением процедуры не была достоверно выявлена причина бесплодия пары, регулярные половые контакты могут повысить вероятность наступления беременности. Вот почему ограничивать или как-то изменять половую жизнь после выполнения данной процедуры не нужно.Через сколько часов после инсеминации происходит оплодотворение?
Оплодотворение яйцеклетки происходит не сразу после выполнения процедуры инсеминации, а лишь через 2 – 6 часов после нее. Обусловлено это тем, что сперматозоидам нужно время, для того чтобы достичь яйцеклетки, проникнуть через ее стенку и соединить свой генетический аппарат с нею. В нормальных условиях (при естественной инсеминации ) сперматозоид должен пройти от шейки матки до маточных труб, что в среднем составляет около 20 см. На это у него может уйти от 4 до 6 часов. Так как внутришеечная инсеминация максимально схожа с естественной, при данном виде процедуры время до оплодотворения примерно такое же.При внутриматочной инсеминации мужские половые клетки вводятся прямо в полость матки. Они не теряют время на то, чтобы пройти через слизистый барьер в шейке матки, вследствие чего при данном виде процедуры оплодотворение может наступить раньше (через 3 – 4 часа ). Если же выполняется внутритрубная инсеминация (когда сперматозоиды вводятся прямо в маточные трубы ), находящаяся там яйцеклетка может быть оплодотворена уже через пару часов.
Признаки беременности после искусственной инсеминации
Первые признаки беременности могут быть обнаружены не ранее, чем через несколько дней после выполнения процедуры. Дело в том, что сразу после оплодотворения яйцеклетка перемещает в полость матки, прикрепляется к ее стенке и начинает там активно увеличиваться в размерах, то есть расти. Весь этот процесс занимает несколько дней, в течение которых оплодотворенная яйцеклетка остается слишком маленькой и не может быть обнаружена каким-либо способом.Стоит отметить, что после искусственной инсеминации беременность протекает точно так же, как при зачатии естественным путем. Следовательно, признаки беременности будут такими же.
На наличие беременности могут указывать:
- изменение аппетита;
- нарушения вкуса;
- нарушение обоняния;
- повышенная утомляемость ;
- повышенная раздражительность ;
- плаксивость;
- увеличение живота;
- нагрубание молочных желез ;
- отсутствие менструации.
На какой день после инсеминации делать тест на беременность и сдавать кровь на ХГЧ?
После оплодотворения яйцеклетка поступает в полость матки и прикрепляется к ее стенке, поле чего начинает развиваться эмбрион. Примерно с 8 дня после оплодотворения ткани эмбриона начинают вырабатывать особое вещество – хорионический гонадотропин человека (ХГЧ ). Данное вещество поступает в кровь матери, а также выделяется с ее мочой. Именно на определении концентрации данного вещества в биологических жидкостях женщины и основано большинство ранних тестов на беременность .Не смотря на то, что ХГЧ начинает вырабатываться примерно через 6 – 8 дней после оплодотворения яйцеклетки, диагностически значимые его концентрации наблюдаются лишь к 12 дню развития беременности. Именно с этого периода ХГЧ может быть выявлен в моче (для этого используются стандартные экспресс тесты, которые можно купить в любой аптеке ) или в крови женщины (для этого необходимо сдавать кровь на анализ в лабораторию ).
Зачем назначают УЗИ после инсеминации?
Через несколько недель после проведения процедуры женщине следует выполнить ультразвуковое исследование органов малого таза.Целью проведения УЗИ после инсеминации является:
- Подтверждение наступления беременности. Если оплодотворенная яйцеклетка прикрепилась к стенке матки и начала развиваться, через несколько недель эмбрион достигнет значительных размеров, вследствие чего его можно будет определить во время ультразвукового исследования.
- Выявление возможных осложнений. Одним из грозных осложнений инсеминации может быть внематочная беременность . Суть данной патологии заключается в том, что оплодотворенная сперматозоидом яйцеклетка прикрепляется не к стенке матке, а к слизистой оболочке маточной трубы или вовсе начинает развиваться в брюшной полости. Лабораторные анализы (определение ХГЧ в крови или в моче женщины ) при этом будут свидетельствовать о том, что беременность развивается. В то же время, прогноз в данном случае неблагоприятен. При внематочной беременности эмбрион погибает в 100% случаев. Более того, если данное состояние не будет своевременно выявлено, это может привести к развитию осложнений (например, к разрыву маточной трубы, к кровотечению и так далее ), что поставит под угрозу жизнь женщины. Вот почему во время ультразвукового исследования врач не только выявляет наличие эмбриона в полости матки, но и внимательно исследует другие отделы половой системы с целью ранней диагностики внематочной беременности.
Может ли после инсеминации родиться двойня?
После искусственной инсеминации, как и после естественного оплодотворения, может родиться один, два, три (или даже более ) ребенка. Механизм развития данного явления заключается в том, что во время выполнения процедуры может быть оплодотворено сразу несколько зрелых яйцеклеток. Вероятность этого значительно повышается при проведении инсеминации после стимуляции яичников, во время которой в них (в яичниках ) может развиваться сразу несколько фолликулов, из которых одновременно может выделиться сразу несколько зрелых, готовых к оплодотворению яйцеклеток.Гораздо реже многоплодная беременность развивается при оплодотворении одной яйцеклетки одним сперматозоидом. В данном случае на начальных этапах развития будущий эмбрион делится на 2 части, после чего каждая из них развивается как отдельный плод. Стоит отметить, что вероятность такого развития событий одинакова как при искусственной, так и при естественной инсеминации.
Осложнения и последствия после искусственной инсеминации
 Процедура выполнения инсеминации относительно проста и безопасна, вследствие чего перечень связанных с ней осложнений довольно мал.
Процедура выполнения инсеминации относительно проста и безопасна, вследствие чего перечень связанных с ней осложнений довольно мал.Искусственная инсеминация может сопровождаться:
- Инфекцией половых путей. Данное осложнение может развиться в том случае, если во время выполнения процедуры врач использовал нестерильные инструменты или не соблюдал гигиенические нормы. В то же время, причиной развития инфекции может быть несоблюдение женщиной правил личной гигиены непосредственно перед или после выполнения процедуры. Важно помнить, что любую инфекцию гораздо легче вылечить на начальном этапе развития. Вот почему при появлении болей, жжения или покраснения в области половых органов следует немедленно проконсультироваться с лечащим врачом.
- Аллергическими реакциями. Могут встречаться при внутриматочной или внутритрубной инсеминации, когда в полость матки вводится плохо подготовленная (плохо очищенная ) семенная жидкость. Аллергия может проявляться беспокойством, появлением пятен на коже , мышечной дрожью, выраженным падением артериального давления или даже потерей сознания . Крайне тяжелые аллергические реакции требуют немедленной медицинской помощи, так как представляют опасность для жизни пациентки.
- Падением артериального давления. Причиной развития данного осложнения могут быть неосторожные, грубые манипуляции с шейкой матки во время проведения внутриматочной инсеминации. Механизм развития данного явления заключается в раздражении особых нервных волокон так называемой вегетативной нервной системы, что сопровождается рефлекторным расширением кровеносных сосудов, замедлением сердцебиения и снижением артериального давления. При развитии данного осложнения женщине категорически запрещается вставать, так как при этом произойдет отток крови от головного мозга , и она потеряет сознание. Пациентке показан строгий постельный режим в течение нескольких часов, обильное питье, а при необходимости – внутривенное введение жидкости и медикаментов для нормализации артериального давления.
- Многоплодной беременностью. Как было сказано ранее, риск развития многоплодной беременности повышается при проведении инсеминации после гормональной стимуляции яичников.
- Внематочной беременностью. Суть данного явления описана выше.
Тянущие боли в животе
В течение первых часов после внутриматочной инсеминации женщина может жаловаться на тянущие боли в нижней части живота. Причиной возникновения данного явления может быть раздражение матки, вызванное введением в нее плохо очищенной спермы. В данном случае происходит сильное сокращение маточных мышц, что сопровождается нарушением микроциркуляции кров в них и появлением характерного болевого синдрома. Через несколько часов после окончания процедуры боли проходят самостоятельно, не требуя какого-либо лечения. В то же время, стоит отметить, что сильное сокращение мышц матки может нарушить процесс продвижения сперматозоидов к яйцеклетке, тем самым, снизив вероятность наступления беременности.Боли в груди (болят соски )
Боли в груди могут появляться через несколько недель после инсеминации и чаще всего являются признаком развивающейся беременности. Причиной появления болевого синдрома является изменение молочных желез под действием прогестерона и других гормонов, концентрация которых в крови женщины повышается во время вынашивания плода. Помимо болезненных ощущений в области сосков могут появляться незначительные выделения белого цвета, что также является абсолютно нормальным явлением во время беременности.Температура
В течение первых 2 – 3 суток после проведения инсеминации температура тела женщины может подниматься до 37 – 37,5 градусов, что абсолютно нормально. Повышение температуры на 0,5 – 1 градус отмечается во время овуляции и связано с гормональными изменениями, происходящими в женском организме.В то же время, стоит отметить, что повышение температуры до 38 градусов и выше, возникающее в течение первых – вторых суток после инсеминации, может свидетельствовать о развитии осложнений. Одной из частых причин повышения температуры может быть развитие инфекции, занесенной во время выполнения процедуры (например, при несоблюдении врачом или пациенткой гигиенических норм ). Развитие инфекции сопровождается активацией иммунной системы и выбросом в кровь множества биологически-активных веществ, которые и определяют повышение температуры через 12 – 24 часа после заражения. Температура при этом может достигать крайне высоких значений (до 39 – 40 градусов и более ).
Другой причиной повышения температуры может быть аллергическая реакция, связанная с введением плохо очищенной семенной жидкости в матку. В отличие от инфекционных осложнений, при аллергической реакции температура тела повышается практически сразу (в течение первых минут или часов после выполнения процедуры ) и редко превышает 39 градусов.
Независимо от причины возникновения, повышение температуры более 38 градусов является поводом для обращения к врачу. Не рекомендуется самостоятельно принимать жаропонижающие препараты , так как это может исказить клиническую картину заболевания и затруднить постановку диагноза.
Будут ли месячные после инсеминации?
Наличие или отсутствие месячных после инсеминации зависит от того, смогут ли сперматозоиды достичь яйцеклетки и оплодотворить ее. Дело в том, что в нормальных условиях во время менструального цикла в матке женщины происходят определенные изменения. В течение первой фазы менструального цикла ее слизистая оболочка относительно тонкая. После созревания яйцеклетки и выхода ее из фолликула в крови женщины повышается концентрация гормона прогестерона. Под его влиянием в слизистой оболочке матки наблюдаются определенные изменения - она утолщается, в ней повышается количество кровеносных сосудов и желез. Таким образом она подготавливается к имплантации оплодотворенной яйцеклетки. Если в течение определенного времени имплантации не происходит, концентрация прогестерона снижается, в результате чего поверхностная часть слизистой оболочки матки отмирает и выделяется через половые пути женщины. Возникающее при этом кровотечение связано с повреждением мелких кровеносных сосудов и обычно носит умеренный характер.Учитывая вышесказанное, следует, что если после инсеминации появились месячные, зачатия не произошло. В то же время, отсутствие месячных может свидетельствовать в пользу развивающейся беременности.
Коричневые кровянистые выделения (кровотечение )
В нормальных условиях никаких выделений из влагалища после инсеминации наблюдаться не должно. Если в первые часы после выполнения процедуры у женщины появляются незначительные белые выделения, это говорит о том, что введенная ей семенная жидкость (определенная ее часть ) вытекла наружу. Вероятность наступления беременности при этом значительно снижается, так как большая часть сперматозоидов не достигнет маточных труб.Появление коричневых (кровянистых ) выделений, сопровождающееся умеренными болями в нижней части живота, может наблюдаться через 12 – 14 дней после инсеминации. В данном случае речь будет идти о менструальном кровотечении, которое в норме начинается через 2 недели после овуляции (если яйцеклетка не была оплодотворена ). При этом можно с уверенностью сказать, что попытка зачатия провалилась.
Данное кровотечение не требует какого-либо лечения и обычно прекращается самостоятельно через 3 – 5 дней, после чего начинается очередной менструальный цикл.
Почему после инсеминации тест на беременность отрицательный?
Если через 2 – 3 недели после выполнения инсеминации тест на беременность и анализ крови на хорионический гонадотропин показывают отрицательный результат, это говорит о том, что оплодотворения яйцеклетки не произошло, то есть беременность не наступила. Важно помнить, что успешное оплодотворение с первой попытки наблюдается лишь в половине случаев, в то время как другим женщинам требуется провести 2 и более попытки для достижения положительного результата. Вот почему после однократного отрицательного результата не следует отчаиваться, а нужно повторить попытку во время следующей овуляции. Шансы на удачное оплодотворение при этом возрастают.Где (в какой клинике ) можно сделать искусственную инсеминацию в Российской Федерации?
 В Российской Федерации цены на искусственную инсеминацию варьируют в широких пределах (от 3 – 5 до 60 и более тысяч рублей
). Стоимость процедуры при этом будет определяться ее видом (самой дешевой будет внутришеечная инсеминация, в то время как другие методики будут несколько дороже
), источником спермы (инсеминация спермой донора будет намного дороже, чем спермой мужа или постоянного полового партнера
) и другими факторами.
В Российской Федерации цены на искусственную инсеминацию варьируют в широких пределах (от 3 – 5 до 60 и более тысяч рублей
). Стоимость процедуры при этом будет определяться ее видом (самой дешевой будет внутришеечная инсеминация, в то время как другие методики будут несколько дороже
), источником спермы (инсеминация спермой донора будет намного дороже, чем спермой мужа или постоянного полового партнера
) и другими факторами.В Москве
Название клиники |
Среди способов преодоления бесплодия особняком стоит искусственная инсеминация — процедура, которая, в отличие от , позволяет добиться наступления беременности практически без вмешательства в организм женщины. Это медицинская манипуляция дает реальный шанс стать родителями многим парам, в недалеком прошлом считавшимися бесплодными. Как проходит искусственная инсеминация и отзывы о процедуре?
Вконтакте
Неинвазивная процедура, носящая наименование «инсеминация», подразумевает введение спермы мужчины в матку женщины с помощью специального катетера и шприца.
Изначально врачи практиковали различные способы введения спермы в организм будущей матери. Инсеминация могла быть:
- внутришеечной;
- в область маточных труб;
- в брюшину;
- внутриматочной.
Самым эффективным был признан последний способ — его сегодня используют в большинстве случаев.
Но предварительно паре необходимо сдать анализы. Примерный перечень представлен в таблице:
| № п/п | Для мужчины | Для женщины |
| 1 | Спермограмма | Мазок из влагалища на флору, на наличие урогенитальных инфекций |
| 2 | Кровь на резус-фактор | |
| 3 | Антитела к гепатиту, ВИЧ | Антитела к гепатиту, ВИЧ |
| 4 | Антитела к цитомегаловирусу | Антитела к цитомегаловирусу, вирусу простого герпеса |
| 5 | Мазок из уретры на наличие урогенитальных инфекций | Коагулограмма (тест на свертываемость крови — ведь процедура все-таки считается вмешательством, хотя и неинвазивным, и не исключены осложнения) |
| 6 | УЗИ малого таза | |
| 7 | Проверка проходимости маточных труб |
Важно: хорошая проходимость труб — необходимое условие для осуществления манипуляции. Если одна из них забита спайками или жидкостью, велика опасность осложнения — внематочной беременности. Если полностью непроходимы обе трубы, инсеминация не имеет смысла: яйцеклетка не встретится со сперматозоидами.
Процедура проводится только при наличии у женщины самостоятельной (или стимулированной гормонами) овуляции. Для того, чтобы отследить момент овуляции, начиная с 8−9 дня цикла врач-репродуктолог проводит фолликулометрию, наблюдая за доминантным фолликулом и выбирая время для ввода небольшой дозы ХГЧ. Через 24−36 часов после укола ХГЧ самый большой фолликул лопается — яйцеклетка выходит «на охоту». Здесь очень важно не опоздать.
 Эта процедура, к сожалению, не панацея. Беременность при искусственной инсеминации возможна, если:
Эта процедура, к сожалению, не панацея. Беременность при искусственной инсеминации возможна, если:
- у мужчины субфертильная сперма (т.е. жизнеспособных сперматозоидов мало или многие из них имеют дефекты);
- у мужчины диагностированы эякуляторно-сексуальные расстройства;
- организм женщины активно вырабатывает , которые сразу убивают сперматозоидов еще во влагалище, не позволяя им добраться до яйцеклетки;
- у партнерши наблюдается вагинизм (непроизвольное сокращение мышц влагалища, делающее невозможным нормальный половой акт).
Процедура помогает избавиться от бесплодия также в тех случаях, когда его причины не удалось установить. Неплохая эффективность наблюдается при так называемом психологическом бесплодии, когда организм женщины уничтожает сперматозоиды после обычного полового акта вследствие каких-то внутренних проблем, «ушедших» на подсознательный уровень.
Обратите внимание! Инсеминация не позволит обзавестись наследниками, если:
- нет овуляции;
- трубы отсутствуют либо непроходимы;
- возраст женщины более 39−40 лет;
- наблюдается раннее истощение яичников или климакс; все яйцеклетки созревают с дефектами.
После того, как были проведены необходимые предварительные обследования, женщине назначают курс препаратов — гонадотропинов — для стимуляции овуляции.
Если гормональных проблем нет, яичники работают нормально, врач просто отслеживает день предполагаемого разрыва доминантного фолликула. Укол ХГЧ назначают примерно за сутки до инсеминации, чтобы фолликул не перерос в кисту и «выпустил» яйцеклетку.
 Чаще всего процедуру выполняют на 12−14 день цикла (в это время идет периовуляторная фаза). За пару часов до манипуляции женщина приходит в клинику, где ей проводят контрольное УЗИ, а у супруга забирают сперму.
Чаще всего процедуру выполняют на 12−14 день цикла (в это время идет периовуляторная фаза). За пару часов до манипуляции женщина приходит в клинику, где ей проводят контрольное УЗИ, а у супруга забирают сперму.
Далее мужа отпускают, а жена должна прийти к тому моменту, когда сперма будет обработана. Сперму прогоняют через центрифугу, чтобы очистить. Необработанная сперма при попадании в матку способна вызвать тяжелые аллергические реакции, в том числе анафилактический шок.
Подготовив сперму к искусственной инсеминации, врач приглашает женщину в операционную. Нужно переодеться в одноразовые халат и шапочку, свою обувь заменить бахилами.
Пациентка располагается в гинекологическом кресле. Врач под контролем УЗИ вводит в матку катетер, на одном конце которого закреплен шприц со спермой. Вливание производят медленно, чтобы не произошло рефлекторное сокращение мышц матки. Затем катетер извлекают, женщина еще минут 10 пребывает в кресле, после искусственной инсеминации полчаса отдыхает в палате.
Потом можно отправляться домой или на работу, а через 14 дней делать тест или сдавать кровь на ХГЧ.
Сама манипуляция занимает минут 5. Она совершенно безболезненна, не требует анестезии, так как катетер тонкий. Единственное «но»: тем пациенткам, шейка которых очень узкая или извилистая, может понадобиться внутримышечное введение обезболивающих препаратов: но-шпы или кеторола. Они расслабят мускулатуру и облегчат процесс ввода катетера.
Для поддержки лютеиновой фазы врачи прписывают препараты с прогестероном. Обычно это капсулы «Утрожестан» или «Дюфастон». Они вводятся во влагалище с целью придания «пышности» эндометрию и для поддержки желтого тела, без нормального функционирования которого зародыш не закрепится.
Цена процедуры
Цена на искусственную инсеминацию около 12−15 тысяч рублей (это без учета гормонов для стимуляции овуляции и анализов). На анализы придется еще добавить тысяч 8 — жене и 3−4 — мужу. В сравнении с расходами на ЭКО это очень мало.
 Процедура простая и редко дает осложнения, так как вмешательство в организм женщины минимальное. Однако многих удручает статистика: согласно исследованиям, забеременеть с помощью инсеминации удается всего 11−15% женщин, решившихся на ее осуществление. Шансы на рождение ребенка при ЭКО доходят до 45% (если супруги молоды и относительно здоровы).
Процедура простая и редко дает осложнения, так как вмешательство в организм женщины минимальное. Однако многих удручает статистика: согласно исследованиям, забеременеть с помощью инсеминации удается всего 11−15% женщин, решившихся на ее осуществление. Шансы на рождение ребенка при ЭКО доходят до 45% (если супруги молоды и относительно здоровы).
Зато процедуру можно повторять несколько раз без перерывов, как только созреет новая яйцеклетка, и стоимость искусственной инсеминации невысока. Считается, что целесообразно выполнять инсеминацию 3 раза — после этого эффективность резко падает.
