हृदयाचे कार्य तपासण्यासाठी चाचण्या. चाचण्या हृदयाबद्दल काय सांगू शकतात
आधुनिक लोक बहुतेकदा तणाव, वेगवान जीवन, पर्यावरणशास्त्र आणि इतर घटकांमुळे हृदय आणि रक्तवाहिन्यांचे रोग विकसित करतात. गंभीर परिस्थिती निर्माण होईपर्यंत त्यांना पॅथॉलॉजीबद्दल माहिती नसते. या प्रकरणात, डॉक्टरांना मदत करणे आणि रुग्णाला बरे करणे कठीण होईल, म्हणून, हृदयाचे आरोग्य टिकवून ठेवण्यासाठी, प्रतिबंधात्मक निदान करणे महत्वाचे आहे आणि आम्ही तुम्हाला यामध्ये हृदयाची तपासणी कशी करावी हे सांगू. लेख.
हृदय अपयशाची लक्षणे
जेव्हा हृदयाच्या समस्या दिसतात तेव्हा बरेच लोक डॉक्टरांना भेटत नाहीत कारण लक्षणे बहुतेक वेळा अस्पष्ट असतात आणि फुफ्फुस किंवा पोट यासारख्या इतर रोगांशी गोंधळून जाऊ शकतात. जरी समस्या स्पष्ट आहे, आणि रुग्णाला समजले की हृदयात काहीतरी चुकीचे आहे, तो बर्याचदा फार्मसीमध्ये औषधे खरेदी करण्यासाठी जातो ज्यामुळे लक्षणे दूर होऊ शकतात, परंतु रोग स्वतःच उपचार केला जात नाही आणि प्रगती करतो.
हृदयविकाराची मुख्य लक्षणे, ज्यासाठी डॉक्टरांची मदत आणि सखोल तपासणी आवश्यक आहे, खालीलप्रमाणे आहेत:
- धाप लागणे आणि धाप लागणे. हे शारीरिक श्रमाशिवाय श्वास घेण्यास त्रासदायक आहे.
- रात्री हवेचा अभाव. सुपिन स्थितीत, लक्षण तीव्र होते आणि जेव्हा शरीर सरळ असते तेव्हा ते अदृश्य होते, जे हृदय अपयश दर्शवते.
- सूज. असे लक्षण वेगवेगळ्या कारणांमुळे उद्भवते, परंतु जर हृदयाचे पॅथॉलॉजी असेल तर सुरुवातीला संध्याकाळी पाय फुगतात, हळूहळू सूज उदरपर्यंत पसरते.
- छातीत वेदना आणि दाब. व्यायामानंतर आणि दरम्यान लक्षण दिसून येते, परंतु 5-10 मिनिटांनंतर वेदना अदृश्य होते. जिभेखाली नायट्रोग्लिसरीन टाकल्यावर अदृश्य होते. जेव्हा रक्तवाहिन्यांची तीव्रता बिघडलेली असते तेव्हा एक लक्षण दिसून येते आणि ते सामान्यतः मायोकार्डियमला रक्तपुरवठा करू शकत नाहीत.
- हृदयदुखी. हृदय दुखत असल्यास, वार, छेदन संवेदना आहे. वळताना किंवा झुकताना, हृदयातील खऱ्या वेदना वाढत नाहीत.
- डोकेदुखी, मळमळ, टिनिटस. धमनी उच्च रक्तदाब सह लक्षणे दिसतात. 50 वर्षांपेक्षा जास्त वयाच्या लोकांमध्ये ही समस्या उद्भवते.
- हृदयाची लय अयशस्वी. जर हृदयाचे ठोके अनियमित आणि असमानपणे होऊ लागले तर निदान आणि योग्य उपचारांसाठी डॉक्टरांचा सल्ला घेणे चांगले.
महत्वाचे! हृदयाची लय अयशस्वी होण्याव्यतिरिक्त, जर तुमचा विश्रांती घेणारा हृदय गती 90 पेक्षा जास्त किंवा 60 बीट्स प्रति मिनिटापेक्षा कमी असेल तर तुम्ही डॉक्टरांना भेटावे.
प्राथमिक निदान
हृदय व रक्तवाहिन्यासंबंधी प्रणाली रोगांच्या संख्येत आघाडीवर आहे. एक सामान्य समस्या म्हणजे आर्टिरिओस्क्लेरोसिस. ते हळूहळू विकसित होते. आयुष्यभर. त्यामुळे डॉक्टर वर्षातून एकदा तपासणी करण्याचा सल्ला देतात. रोग लवकर आढळल्यास, उपचार जलद आणि प्रभावी होईल.
वैद्यकीय व्यवहारात हृदयाची तपासणी करण्याच्या पद्धती दोन प्रकारांमध्ये विभागल्या जातात:
- उद्देश
- वाद्य
रुग्णालयात प्रारंभिक तपासणी दरम्यान, डॉक्टर हृदय व रक्तवाहिन्यासंबंधी प्रणालीचा वस्तुनिष्ठ अभ्यास वापरतात. तपासणीनंतर, डॉक्टर एक अनुमानित निदान करतो, नंतर इन्स्ट्रुमेंटल डायग्नोस्टिक्स जोडतो.
हृदयाची तपासणी करण्याच्या उद्देशपूर्ण पद्धतींमध्ये हे समाविष्ट आहे:
- पॅल्पेशन. रुग्णाच्या छातीवर हात ठेवून चाचणी केली जाते, जेणेकरून ब्रश फास्यांच्या संपर्कात असेल, त्यानंतर हृदयाचे क्षेत्र बोटांनी जाणवते. ही पद्धत हृदयाची लय, ठोक्यांची ताकद, उंची आणि त्यांची जागा ऐकण्यास मदत करते. यामुळे, काही पॅथॉलॉजीज निश्चित करणे शक्य आहे, उदाहरणार्थ, स्टेनोसिस, एओर्टा, टाकीकार्डिया.
 पॅल्पेशन
पॅल्पेशन - हृदयाचे पर्कशन. हृदय व रक्तवाहिन्यासंबंधी प्रणालीचा अभ्यास करण्याची ही पद्धत आपल्याला टॅप करून अवयवाचा आकार आणि छातीतील स्थिती अंदाजे ओळखू देते. यामुळे, प्राथमिक निदान केले जाऊ शकते.
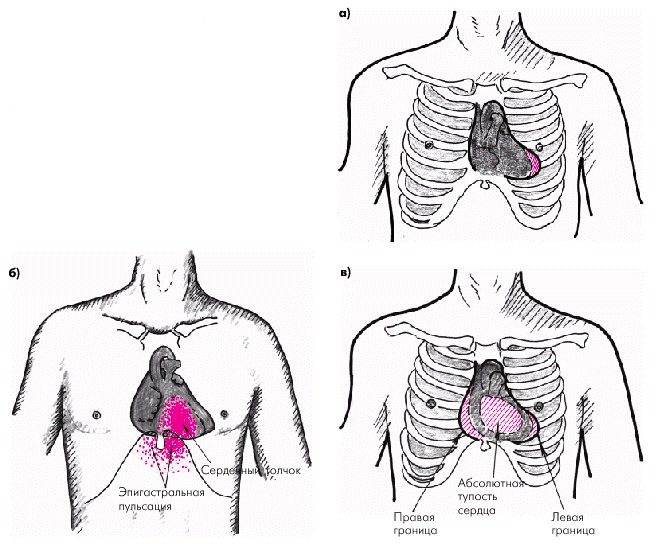 पर्कशन
पर्कशन - हृदयाचे श्रवण. हे स्टेथोस्कोपने केले जाते. या पद्धतीमध्ये ऐकणे समाविष्ट आहे आणि आपल्याला हृदयाच्या गुणगुणांचे स्वरूप, ध्वनी चित्राचे सर्वसामान्य प्रमाणातील विचलन यांचे मूल्यांकन करण्यास अनुमती देते. प्रक्रिया पूर्ण शांततेत केली पाहिजे.
 श्रवण
श्रवण - रक्तदाब मोजणे. या प्रकरणात, कोणत्याही प्रकारचे टोनोमीटर वापरले जाते, जे उच्च रक्तदाब किंवा हायपोटेन्शन निर्धारित करण्यासाठी दबाव मोजते.
हृदय व रक्तवाहिन्यासंबंधी प्रणालीचा अभ्यास करण्याच्या वर्णन केलेल्या पद्धती केवळ प्रारंभिक तपासणी दरम्यान केल्या जातात, जर डॉक्टरांना सर्वसामान्य प्रमाणातील काही विचलन आढळले तर तो हृदयाची क्रिया तपासण्यासाठी अतिरिक्त पद्धती लिहून देतो, या प्रकरणात विशेष उपकरणांसह संपूर्ण तपासणी वापरली जाते. .
इलेक्ट्रोकार्डियोग्राफी
ही निदान पद्धत तुम्हाला नोंदणी करण्यास आणि नंतर ऑपरेशन दरम्यान हृदयाच्या स्नायूद्वारे निर्माण होणाऱ्या विद्युत आवेगांची तपासणी करण्यास अनुमती देते. जर हृदय पॅथॉलॉजीजशिवाय असेल तर विद्युत उत्तेजना एका विशिष्ट क्रमाने हृदयाच्या वेगवेगळ्या विभागांमधून जाते. हृदयाच्या स्नायूची उत्तेजना अयशस्वी झाल्यास, हे पॅथॉलॉजीज आणि संभाव्य रोग दर्शवते.
जेव्हा मायोकार्डियम संकुचित होते आणि आराम करते, तेव्हा सर्व डेटा रेकॉर्ड केला जातो आणि दातांच्या स्वरूपात लिहिला जातो, ज्यानंतर डॉक्टरांना वक्र, एक आलेख प्राप्त होतो.
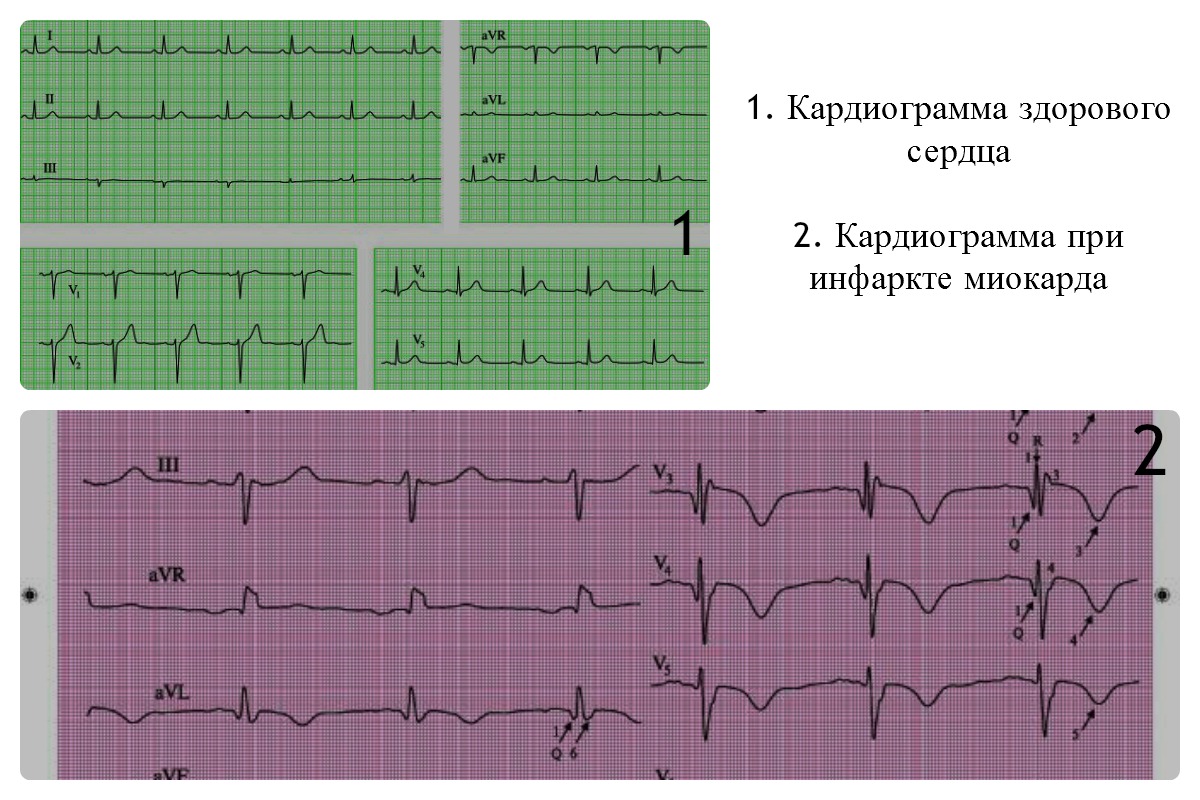 ईसीजी वक्र
ईसीजी वक्र इलेक्ट्रोकार्डियोग्राफ नावाच्या विशेष उपकरणाद्वारे डेटा रेकॉर्ड केला जातो. ही निदान पद्धत आपल्याला हृदयाच्या लयची वारंवारता आणि एकसमानता, अवयवामध्ये होणार्या विविध विद्युत प्रक्रियांचे मूल्यांकन करण्यास अनुमती देते. एरिथमिया, इस्केमिया, इन्फेक्शन शोधण्यासाठी ईसीजी केली जाते.
महत्वाचे! ईसीजी वक्रातील बदल केवळ अयोग्य हृदयाच्या कार्यामुळे होत नाहीत. कारण या अवयवाशी संबंधित नसलेल्या रोगांमध्ये असू शकते: न्यूमोनिया, प्ल्युरीसी, लठ्ठपणा इ.
हृदयाच्या सर्वसमावेशक तपासणीमध्ये इलेक्ट्रोकार्डियोग्राफीचा समावेश इतर पद्धतींसह केला जाऊ शकतो.
विश्रांतीच्या वेळी कार्डिओग्राम घेण्याव्यतिरिक्त, इतर ईसीजी पद्धती देखील वापरल्या जातात:
- होल्टर निरीक्षण;
- सायकल एर्गोमेट्री.
पहिल्या प्रकरणात, अभ्यास एक दिवस चालू राहतो. उपकरणे आणि सेन्सर रुग्णाशी जोडलेले असतात, त्यानंतर उत्तेजकतेतील बदलांच्या निर्देशकांचे चोवीस तास रेकॉर्डिंग सुरू होते. बर्याचदा एक समान पद्धत गंभीर रूग्णांसाठी वापरली जाते, किंवा जर समस्या वेळोवेळी दिसून येते, उदाहरणार्थ, अल्पकालीन अतालता सह.
दुसऱ्या प्रकरणात, शरीरावर भार येण्यापूर्वी आणि नंतर ईसीजी घेतला जातो. ही पद्धत आपल्याला शारीरिक हालचालींसाठी रुग्णाची संवेदनशीलता ओळखण्याची परवानगी देते. सायकल एर्गोमेट्री बहुतेकदा इस्केमियासाठी वापरली जाते, म्हणजे एनजाइना पेक्टोरिस.
फोनोकार्डियोग्राफी आणि इकोकार्डियोग्राफी
फोनोकार्डियोग्राफी आपल्याला हृदयातील सर्व आवाज आणि बडबड रेकॉर्ड करण्यास अनुमती देते. रेकॉर्डिंग फोनोकार्डिओग्राफद्वारे केले जाते, जे सामान्यतः इलेक्ट्रोकार्डियोग्राफसाठी अतिरिक्त उपकरण असते. इंस्ट्रूमेंटल निदानाची ही पद्धत आपल्याला आवाजाद्वारे रोगांच्या लक्षणांचे मूल्यांकन करण्यास अनुमती देते.
 फोनोकार्डियोग्राफी
फोनोकार्डियोग्राफी अल्ट्रासाऊंड वापरून इकोकार्डियोग्राफी केली जाते. आजपर्यंत, इकोकार्डियोग्राफी आयोजित करण्याच्या अनेक पद्धती आहेत:
- एक-आयामी इकोसीजी तुम्हाला विमानात अवयवाचे प्रोजेक्शन मिळवू देते. भिंतीची जाडी आणि पोकळ्यांचा आकार निश्चित करण्यासाठी अशा प्रकारे हृदयाची तपासणी केली जाते. याव्यतिरिक्त, आकुंचन कालावधी दरम्यान वाल्वचे ऑपरेशन आणि अवयवाची स्थिती आणि त्याचे मूल्यांकन केले जाते.
- द्विमितीय इकोसीजी तपासलेल्या अवयवाचे त्रिमितीय चित्र देते, म्हणून ही पद्धत अधिक माहितीपूर्ण मानली जाते.
- डॉप्लर इकोकार्डियोग्राफी - हृदयाच्या आत रक्तप्रवाहाचे निदान, हेमोडायनामिक्सचे मूल्यांकन करण्यासाठी, झडप आणि सेप्टल दोष ओळखण्यासाठी आणि शंट्सची उपस्थिती यासाठी वापरली जाते.
रेडिओग्राफी
क्ष-किरणांचा वापर करून हृदय आणि रक्तवाहिन्यांचा अभ्यास करण्याच्या पद्धती आपल्याला हृदयाच्या आकाराचे आणि आकाराचे, मोठ्या वाहिन्यांचे आणि पेरीकार्डियल भागातील द्रवाचे प्रमाण यांचे मूल्यांकन करण्यास अनुमती देतात. ही पद्धत वापरताना, एखाद्या व्यक्तीला किरणोत्सर्गाचा डोस मिळतो, म्हणून ती अनावश्यकपणे वापरण्यात काही अर्थ नाही. जेव्हा इतर पद्धती एखाद्या व्यक्तीच्या आणि त्याच्या अवयवाच्या स्थितीबद्दल योग्य माहिती देत नाहीत तेव्हा त्याचा वापर केला जातो.
गर्भवती महिलांची तपासणी करण्यासाठी क्ष-किरणांचा वापर केला जाऊ शकत नाही. रेडियोग्राफीच्या प्रकारांपैकी एक टोमोग्राफी आहे. नंतरची पद्धत अधिक माहितीपूर्ण आहे, कारण मॉनिटर स्क्रीनवर चित्र प्रदर्शित केले जाते, रुग्णाच्या अवयवाचे अनुकरण करते, तथापि, एक्स-रे पेक्षा या प्रकरणात एक्सपोजर जास्त आहे.
रेडिओन्यूक्लाइड परीक्षा आणि एंजियोकार्डियोग्राफी
हृदयाचा समस्थानिक अभ्यास, म्हणजे रेडिओन्यूक्लाइड पद्धत, रक्तामध्ये रेडिओआयसोटोपचा परिचय करून केला जातो, ज्यामुळे त्यांच्या वितरणाचे पुढील मूल्यांकन करणे शक्य होते. ही पद्धत रक्तवाहिन्यांमधील रक्ताच्या गुठळ्या तसेच मायोकार्डियल इन्फेक्शनची निर्मिती निर्धारित करण्यात मदत करते. या प्रकरणात, रुग्णाला रेडिएशन देखील प्राप्त होते.
अँजिओकार्डियोग्राफीमध्ये रेडिओपॅक पदार्थ थेट हृदयात टोचणे समाविष्ट असते. त्याच्या मदतीने, डॉक्टर हृदयाच्या चेंबर्स आणि रक्तवाहिन्यांच्या अनेक पॅरामीटर्सचा अभ्यास करू शकतात. अवयवावर शस्त्रक्रिया हस्तक्षेपाची शक्यता स्पष्ट करण्यासाठी एक प्रक्रिया वापरली जाते. रक्ताच्या गुठळ्या तपासताना ही पद्धत मुख्य आहे. अँजिओकार्डियोग्राफी कॅथेटेरायझेशनद्वारे केली जाते.
 हृदयाची थ्रोम्बोसिस
हृदयाची थ्रोम्बोसिस महत्वाचे! डॉप्लरोग्राफी किंवा अँजिओग्राफीद्वारे हृदयाच्या वाहिन्या तपासण्याचा मार्ग फक्त डॉक्टर निवडतो. पद्धतीची निवड अभ्यासाच्या उद्देशासह अनेक पॅरामीटर्सद्वारे प्रभावित होते.
प्रत्येक व्यक्तीसाठी आणि विशिष्ट प्रकरणासाठी, विशिष्ट प्रकारचे निदान वापरले जाऊ शकते, जरी काही परिस्थितींमध्ये एक पद्धत नाही, परंतु एकाच वेळी अनेक वापरली जाऊ शकतात. हे आरोग्याच्या स्थितीवर अवलंबून असते, रुग्णाचे वय आणि हृदय का दुखते कारण, म्हणजेच विद्यमान पॅथॉलॉजी.
घर पडताळणी पद्धती
आपण घरी हृदयाचे कार्य तपासू शकता आणि 40 वर्षांपेक्षा जास्त वयाच्या लोकांना वेळेत बिघाड ओळखण्यासाठी हे अधिक वेळा करण्याची शिफारस केली जाते. होम डायग्नोस्टिक्ससाठी, एक टोनोमीटर वापरला जातो, जो रक्तदाब आणि पल्स रेट मोजू शकतो.
टोनोमीटर कोणत्याही प्रकारचे वापरले जाऊ शकते, ज्यासाठी पुरेसे पैसे आहेत. मोजमाप फक्त बसलेल्या किंवा पडलेल्या स्थितीत, विश्रांतीवर घेतले जाते. आपण ते दोन्ही हातांवर करू शकता, परंतु केवळ कोपरवर. जर मोजमाप करताना दबाव 110 / 70-140 / 90 पेक्षा जास्त किंवा कमी असेल आणि निर्देशक बराच काळ टिकत असेल तर हृदयरोगतज्ज्ञांना भेट देण्याची शिफारस केली जाते.
हृदय व रक्तवाहिन्यासंबंधी प्रणालीचे आजार हे औषधातील सर्वात जागतिक समस्या आहेत, कारण दरवर्षी सर्वाधिक लोक मरतात. हृदयविकाराचा झटका, हृदय अपयश, उच्च रक्तदाब आणि स्ट्रोक सर्व वयोगटातील लोकांना प्रभावित करतात. आमच्या काळातील मुले देखील लहानपणापासूनच अशा आजारांनी ग्रस्त असतात आणि हृदयाच्या क्षेत्रातील श्वासोच्छवास किंवा वेदना काय आहे हे शिकतात. कारणे वंशानुगत पूर्वस्थिती आणि चुकीची जीवनशैली आणि अगदी वाईट पर्यावरणशास्त्र देखील असू शकतात. उपचारातील सर्वात महत्त्वाचा मुद्दा, ज्यावर रोगाच्या परिणामाचे पुढील रोगनिदान आणि पुनर्प्राप्तीची शक्यता अवलंबून असते, ते वेळेवर चाचण्या आहेत.
कोणत्या चाचण्या हृदय आणि रक्तवाहिन्यांशी संबंधित समस्या प्रकट करू शकतात?
हे लक्षात घेण्यासारखे आहे की हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या विविध रोगांचे काही टप्पे पूर्णपणे लक्षणे नसलेले असू शकतात. आणि केवळ डॉक्टरांच्या प्रतिबंधात्मक भेटी आणि चाचणीसाठी त्यांची नियुक्ती वेळेत समस्या ओळखू शकते आणि ती दूर करण्यासाठी उपाययोजना करू शकते. प्रथम कोणत्या चाचण्या केल्या पाहिजेत याचा विचार करा.
- लिपिडोग्राम. उच्च कोलेस्टेरॉल तपासण्यासाठी सकाळी रिकाम्या पोटी रक्तवाहिनीतून घेतलेली ही रक्त तपासणी आहे.
- कोगुलोग्राम. रक्त गोठण्याची वेळ निश्चित करणे आणि रक्ताच्या गुठळ्या तयार होण्यासारख्या समस्या ओळखणे आवश्यक आहे.
- Aspartate aminotransferase (AST). एमिनो ऍसिड चयापचय मध्ये सहभागी AST एन्झाइमच्या क्रियाकलापातील बदल शोधण्यासाठी अशा विश्लेषणाची आवश्यकता आहे. अनेक वेळा क्रियाकलाप वाढणे हे प्री-इन्फ्रक्शन अवस्थेचे लक्षण आहे.
- क्रिएटिन किनेज. हे इंट्रासेल्युलर एंजाइम क्रेस्टाइन किनेजच्या संकेतकांच्या रक्तात स्थापना आहे, जे मायोकार्डियल नुकसानाचे सूचक म्हणून कार्य करते.
- लैक्टेट डिहायड्रोजनेज. हे देखील एक सजीवांच्या शरीरात निर्मार्ण होणारे द्रव्य आहे जे हृदयाच्या स्नायूंमध्ये असते आणि ते नष्ट झाल्यावरच रक्तप्रवाहात प्रवेश करते.
अशाप्रकारे, हेमॅटोपोईजिसच्या प्रक्रियेतील काही उत्प्रेरक आणि विसंगतींची ओळख आणि व्याख्या खूप महत्वाची आहे आणि एखाद्या व्यक्तीचे जीवन वाचवू शकते.
आजारपण आणि लवकर मृत्यू टाळण्यासाठी, आपल्याला एथेरोस्क्लेरोसिससाठी रक्तवाहिन्या कशा तपासायच्या हे माहित असणे आवश्यक आहे. हानीकारक घटक आणि सवयींच्या प्रभावाखाली डीजनरेटिव्ह रोग होतो. वय-संबंधित बदल, अस्वास्थ्यकर जीवनशैली कोलेस्टेरॉल जमा होण्यास हातभार लावतात. स्क्लेरोटिक रक्तवहिन्यासंबंधी रोग ग्रहातील रहिवाशांमध्ये मृत्यूच्या कारणांच्या यादीमध्ये आघाडीवर आहे.
नियमित अल्ट्रासाऊंड तपासणी दरम्यान, डॉक्टर खालच्या बाजूच्या नसांचे मुख्य कार्यप्रदर्शन निर्देशक निर्धारित करतात: वाल्व उपकरणाची स्थिती आणि शिराची तीव्रता. हे डेटा वैरिकास नसांचे निदान करण्यासाठी पुरेसे आहेत.
रोगाची डिग्री आणि पुढील उपचार निर्धारित करण्यासाठी, डोप्लरोग्राफी आणि रक्त प्रवाहाचे रंग कोडिंगसह खालच्या बाजूच्या नसांचे अल्ट्रासाऊंड एंजियोस्कॅनिंग केले जाते. यासाठी, विशेष उपकरणे वापरली जातात. वाल्व्हमधून पाय खाली वाहणाऱ्या रक्ताच्या प्रमाणावर आधारित ते शिरासंबंधीच्या कमतरतेची डिग्री निर्धारित करतात.
खालच्या बाजूच्या नसांच्या अभ्यासातील मुख्य कार्य म्हणजे रक्ताच्या गुठळ्या चुकणे नाही. त्यांचा धोका या वस्तुस्थितीत आहे की जर रक्ताची गुठळी तुटली तर मोठ्या वाहिन्यांचा अडथळा निर्माण होतो. ज्यामुळे हृदयविकाराचा झटका येऊन मृत्यूही होऊ शकतो. वेगळे न करताही, ते खूप मोठा धोका निर्माण करतात, कारण ते रक्तवाहिनीद्वारे रक्त प्रवाह पूर्णपणे थांबवू शकतात.
रक्तवाहिन्या कशा स्वच्छ करायच्या
 रक्तवाहिन्यांच्या वैद्यकीय स्वच्छतेसाठी, विशेष तयारी आहेत.
रक्तवाहिन्यांच्या वैद्यकीय स्वच्छतेसाठी, विशेष तयारी आहेत.
- स्टॅटिन हे रक्तवाहिन्या स्वच्छ करण्यासाठी सर्वात प्रभावी माध्यम आहेत. त्यांचे किमान दुष्परिणाम आहेत. त्यांच्या मूलभूत गुणधर्मांव्यतिरिक्त, ते दाहक-विरोधी कार्ये द्वारे दर्शविले जातात. प्रवेशाचा कालावधी रुग्णाच्या वयावर आणि वाहिन्यांच्या दूषिततेवर अवलंबून असतो.
- पित्त ऍसिड sequestrants. ते आतड्यात त्यांचे बंधन सक्रिय करतात आणि पुढील उत्सर्जन करतात. वापरताना, आतड्यांसह समस्या, वायू तयार होण्याच्या घटनेच्या स्वरूपात प्रतिकूल प्रतिक्रिया होण्याची शक्यता विचारात घेणे आवश्यक आहे.
- फायब्रेट्स शरीरातील चरबीचे प्रमाण कमी करतात, कोलेस्टेरॉलचे प्रमाण कमी करतात.
- जीवनसत्त्वे. एस्कॉर्बिक ऍसिड आणि बी जीवनसत्त्वे सर्वात प्रभावी मानले जातात.
रक्तवहिन्यासंबंधीच्या नुकसानीशी संबंधित असे बरेच रोग आहेत जे दिसते त्यापेक्षा जास्त आहेत. आणि त्यांच्या उपचारातील मुख्य अडचण तंतोतंत निदान आहे. रक्तवहिन्यासंबंधीच्या नुकसानाची लक्षणे अत्यंत वैविध्यपूर्ण आहेत आणि, नियम म्हणून, स्वतःच ओळखली जात नाहीत, परंतु ती तीव्र स्थितीच्या तीव्रतेशी किंवा नवीन पॅथॉलॉजीच्या स्वरूपाशी संबंधित आहेत.
रक्तवहिन्यासंबंधी प्रणाली
त्यात रक्तवाहिन्या आणि हृदयाचा समावेश होतो. पहिल्याचे कार्य रक्त हलविणे आहे, दुसरे - ते पंप करणे.
जहाजे खालीलप्रमाणे विभागली आहेत:
- महाधमनी - वेंट्रिकलमधून रक्त वाहून नेणारी मुख्य धमनी ट्रंक;
- धमन्या - मोठ्या वाहिन्या ज्या अंतर्गत अवयवांमध्ये ऑक्सिजनयुक्त रक्त वाहून नेतात;
- धमनी - मध्यम आणि लहान आकाराच्या धमन्या ज्या ऊतींना रक्त पुरवतात;
- केशिका - अक्षरशः प्रत्येक पेशीची सेवा करणारी सर्वात लहान वाहिन्या;
- वेन्युल्स - लहान नसा ज्या ऊतींमधून रक्त काढून टाकतात;
- शिरा या मोठ्या वाहिन्या असतात ज्या रक्त परत हृदयाकडे हलवतात, नसांच्या भिंती जास्त पातळ असतात.

केशिका किंवा मोठ्या वाहिन्यांचे एकल नुकसान सहसा आरोग्यावर लक्षणीय परिणाम करत नाही. अधिक धोकादायक म्हणजे कामाचा कायमचा व्यत्यय, कारण रक्तवाहिन्यांच्या लुमेनमध्ये घट झाल्यामुळे रक्ताचा प्रवाह किंवा प्रवाह कमी होतो. दोघेही तितकेच विनाशकारी आहेत.
पडताळणीसाठी संकेत
संवहनी नुकसानाची कोणतीही वैशिष्ट्यपूर्ण चिन्हे नाहीत. धमन्या आणि शिरा वेगवेगळ्या अवयवांशी जोडलेल्या असतात आणि रक्तप्रवाहात बिघाड झाल्यास ते "त्यांच्या" अवयवावर परिणाम करतात. म्हणून, रोग या अवयवाच्या पॅथॉलॉजीची वैशिष्ट्यपूर्ण लक्षणे प्राप्त करतो, जे अर्थातच निदान करणे कठीण करते.
रक्तवाहिन्यांच्या अभ्यासासाठी सर्वात सामान्य संकेत खालील अटी आहेत:
- असामान्य रक्तदाब.
- इंट्राक्रॅनियल दबाव वाढला.
- कोणतीही क्लेशकारक मेंदू इजा.
- मायग्रेन आणि डोकेदुखी, ज्याचे कारण निश्चित केलेले नाही.
- ब्रेन ट्यूमर.
- हृदय शस्त्रक्रियेची तयारी.
- इस्केमियाची कोणतीही चिन्हे.
- वैरिकास रोग.
- सूज आणि अंगांचा जडपणा, थंडी वाजून येणे, आकुंचन.
- जोखीम घटक: धूम्रपान, जास्त वजन, मधुमेह आणि यासारखे.
तज्ञाची नियुक्ती

मेंदूच्या वाहिन्या कशा तपासायच्या हे केवळ एक विशेषज्ञ सांगू शकतो. सर्व प्रथम, अशा प्रकारच्या अस्वस्थतेसह, ते न्यूरोलॉजिस्टकडे वळतात. त्याचे क्षेत्र मज्जासंस्था आणि मेंदूच्या वाहिन्या आहेत. तोच डोके आणि मान यांच्या रक्तवाहिन्यांची तपासणी करतो.
हृदयरोगतज्ज्ञ हृदय व रक्तवाहिन्यांचे रोग वेगळे करण्यासाठी हृदयाच्या वाहिन्यांची तपासणी लिहून देतात, ज्याची लक्षणे अगदी जवळ आहेत.
रक्त आणि लिम्फॅटिक वाहिन्यांची जबाबदारी असलेल्या एंजियोलॉजिस्ट किंवा एंजियोसर्जनद्वारे शिरा आणि धमन्यांची तपासणी निर्धारित केली जाते.
संपूर्ण शरीराच्या रक्तवाहिन्यांची तपासणी फारच क्वचितच केली जाते, तथापि, ते सर्वात संपूर्ण चित्र देते.
डोक्याच्या वाहिन्यांची तपासणी
डोके आणि मानेच्या वाहिन्यांची स्थिती तपासणे बहुतेकदा केले जाते. प्रथम, या प्रकरणात विकार लक्षणे सर्वात स्पष्ट आहेत, आणि दुसरे म्हणजे, ते सर्वात वेदनादायक आहेत. दाबणारी, परंतु तीव्र छातीत दुखत नसलेली व्यक्ती, ही घटना तात्पुरती आहे या आशेने दीर्घकाळ दुर्लक्ष करते. तीव्र डोकेदुखी आणि चक्कर आल्याने रुग्णाला अधिक जलद सल्ला घ्यावा लागतो.

मानेची तपासणी सहसा सेरेब्रल वाहिन्यांच्या तपासणीसह एकत्रितपणे केली जाते, कारण ते एकच प्रणाली तयार करतात. मानेच्या धमन्यांचे नुकसान समान लक्षणांद्वारे दर्शविले जाते.
चुंबकीय अनुनाद प्रतिमा
सर्वात माहितीपूर्ण आणि आधुनिक संशोधन पद्धत आपल्याला रक्ताभिसरणाच्या कार्यात्मक आणि शारीरिक वैशिष्ट्यांचे संपूर्ण चित्र मिळविण्यास अनुमती देते.
ही पद्धत चुंबकीय क्षेत्रामध्ये रेडिओ सिग्नलसह रुग्णाला विकिरण करण्यावर आधारित आहे. टोमोग्राफ माध्यम - हलते किंवा स्थिर, तसेच रक्त प्रवाहाच्या गतीवर अवलंबून भिन्न शक्तीचे सिग्नल नोंदवते. परिणामी, तज्ञांना मेंदूच्या स्तर-दर-स्तर प्रतिमा आणि त्यानुसार, कवटीच्या आणि मानेच्या धमन्या आणि नसा त्रिमितीय प्रतिमेमध्ये प्राप्त होतात. अशा प्रकारे, मोठ्या आणि लहान वाहिन्यांचे कोणतेही पॅथॉलॉजीज आढळून येतात.
चित्राची पूर्णता काही प्रमाणात स्कॅनरच्या सामर्थ्यावर अवलंबून असते.
रिओएन्सेफॅलोग्राफी
एमआरआय अभ्यास हा अर्थातच डोके आणि मानेच्या रक्तवाहिन्या तपासण्याचा सर्वात उच्च दर्जाचा मार्ग आहे, परंतु सर्वात महाग देखील आहे. टोमोग्राफी ऐवजी, रिओएन्सेफॅलोग्राफी लिहून दिली जाऊ शकते.
पद्धतीचे सार म्हणजे रक्त प्रवाहाची विद्युत चालकता रेकॉर्ड करणे. नंतरचे सिग्नल पल्सेशनमुळे इतर ऊतकांच्या सिग्नलपेक्षा वेगळे असतात. रिओग्राफच्या साहाय्याने मानेच्या व डोक्याच्या वाहिन्यांमधील रक्त भरणे, रक्तप्रवाहाचा वेग, भिंतींची स्थिती इत्यादींची माहिती मिळते.
प्रक्रिया खूपच कमी सोयीस्कर आहे आणि जास्त वेळ घेते. डिव्हाइसची कार्यरत यंत्रणा इलेक्ट्रोड प्लेट्स आहे, जी अभ्यासादरम्यान डोक्याच्या अभ्यासलेल्या भागात लागू करणे आवश्यक आहे.
डॉप्लरोग्राफी
किंवा. हे विशेष सेन्सर वापरून डोके आणि मान यांची अल्ट्रासाऊंड तपासणी आहे. प्रक्रिया पूर्णपणे वेदनारहित, सोपी आहे आणि आपल्याला त्वरित परिणाम प्राप्त करण्यास अनुमती देते.
ही पद्धत सार्वत्रिक आहे आणि त्यात कोणतेही contraindication नाहीत. म्हणून, संपूर्ण शरीराच्या रक्तवाहिन्या तपासण्यासाठी याचा वापर केला जातो. हे अगदी सोप्या पद्धतीने केले जाते: रुग्णाला पलंगावर ठेवले जाते, सेन्सर अभ्यासाखालील क्षेत्रावर लागू केले जाते आणि मॉनिटरवर एक प्रतिमा दिसते. हे सर्वात लहान रूग्णांसाठी देखील लिहून दिले जाते - 4-5 वर्षे वयोगटातील मुले, परंतु नंतरचे 15-20 मिनिटे स्थिर झोपू शकतात.
संपूर्ण शरीरात मोठ्या आणि लहान रक्त प्रवाहाचा अभ्यास करण्यासाठी ही पद्धत योग्य आहे, परंतु केशिका चाचणीची गुणवत्ता उपकरणाच्या सामर्थ्यावर अवलंबून असते.
इलेक्ट्रोएन्सेफॅलोग्राफी
हे उपकरण मेंदूच्या क्षमतांमधील चढउतार नोंदवते आणि नोंदवते. या प्रकरणात, केवळ डोक्याच्या धमन्या आणि शिरा तपासल्या जातात. पद्धत कमी माहितीपूर्ण आहे; त्याच्या मदतीने, सामान्य रक्त प्रवाह आणि मज्जातंतू वहन यांच्या उल्लंघनाबद्दल माहिती प्राप्त केली जाते. तथापि, अपस्मार, भाषण विकार आणि यासारख्या, इलेक्ट्रोएन्सेफॅलोग्राफी अपरिहार्य आहे.
सीटी स्कॅन
पद्धत एक्स-रे वापरते. त्याच्या मदतीने, भिंतींच्या शारीरिक स्थितीबद्दल माहिती मिळविली जाते, परंतु रक्त प्रवाहाचे मूल्यांकन केले जात नाही. अशा प्रकारे, ट्यूमरची उपस्थिती किंवा अनुपस्थिती, संवहनी पॅथॉलॉजीज स्थापित केल्या जातात, भिंतींच्या स्थितीचे मूल्यांकन केले जाते - अरुंद होणे, विस्तार करणे, जखमांची उपस्थिती इ.
डोके आणि मान आणि संपूर्ण शरीराच्या रक्तवाहिन्या तपासण्यासाठी सीटी निर्धारित केले जाते.
अल्ट्रासोनोग्राफी
मानेच्या वाहिन्या, कॅरोटीड, इंटरव्हर्टेब्रल धमन्या, तसेच पोस्टरियर आणि अँटीरियर सेरेबेलर तपासण्यासाठी ही पद्धत विकसित केली गेली. तेच ऑक्सिजनसह मेंदूच्या संपूर्ण पोषणासाठी जबाबदार आहेत आणि म्हणूनच त्यांच्या कामातील उल्लंघनामुळे त्याचे कार्य प्रभावित होते.
उपकरणाचा कार्यरत घटक एक अल्ट्रासोनिक स्कॅनर आहे. खाली पडलेल्या रुग्णाची स्कॅनरद्वारे तपासणी केली जाते आणि मॉनिटरवर धमनीची प्रतिमा प्राप्त केली जाते.
हृदयाच्या वाहिन्यांची तपासणी

- आज डॉपलर सोनोग्राफी ही सर्वात लोकप्रिय पद्धत आहे.महाधमनी आणि शिरासंबंधीचा खोड मोठ्या वाहिन्या आहेत आणि अल्ट्रासाऊंड स्कॅनिंगमुळे त्यांच्या स्थितीचे अचूकपणे मूल्यांकन करणे शक्य होते. डॉपलर अल्ट्रासाऊंड हृदयासाठी पूर्णपणे सुरक्षित आहे आणि आपल्याला त्वरित परिणाम प्राप्त करण्यास अनुमती देते.
- सीटी स्कॅन- कमी लोकप्रिय मार्ग आणि खूप माहितीपूर्ण नाही. हृदयाच्या अशा अभ्यासात, एक कॉन्ट्रास्ट एजंट बहुतेकदा वापरला जातो - आयोडीन, उदाहरणार्थ. सीटीच्या मदतीने, आपण धमनीच्या भिंतींच्या स्थितीचे मूल्यांकन करू शकता, ट्यूमर आणि इतर विकार शोधू शकता.
- कोरोनरी अँजिओग्राफी - शस्त्रक्रिया पद्धतींचा संदर्भ देते आणि रुग्ण जेव्हा ऑपरेटिंग टेबलवर असतो तेव्हा अत्यंत प्रकरणांमध्ये केले जाते. कॉन्ट्रास्ट एजंट थेट धमनीमध्ये इंजेक्ट केला जातो आणि स्कॅनिंग डिव्हाइस - अँजिओग्राफ, परिणाम नोंदवतो. या पद्धतीचा निःसंशय फायदा म्हणजे हृदयाच्या वाहिनीच्या अरुंदतेची त्वरित भरपाई करण्याची क्षमता.
अंग तपासणी
नियमानुसार, पायांच्या रक्तवाहिन्यांची तपासणी निर्धारित केली जाते, कारण वरच्या बाजूच्या धमन्या आणि शिरा रोगास कमी संवेदनाक्षम असतात.
रक्तवाहिन्यांच्या स्थितीचे मूल्यांकन करण्यासाठी, डॉप्लरोग्राफी, अल्ट्रासोनोग्राफी वापरली जाते - ही प्रक्रिया जवळजवळ नेहमीच हृदय तपासणी, तसेच फ्लेबोग्राफी आणि फ्लेबोमॅनोमेट्रीसह निर्धारित केली जाते.
- फ्लेबोग्राफी - कॉन्ट्रास्ट एजंटच्या परिचयाच्या पार्श्वभूमीवर रेडिओग्राफी, शिराच्या शारीरिक स्थितीबद्दल माहिती प्रदान करते.
- फ्लेबोमॅनोमेट्री- विविध भौतिक भारांवर शिरासंबंधी दाब मोजणे.
सर्व पद्धतींपैकी, ती सर्वात माहितीपूर्ण राहते, कारण ही पद्धत आपल्याला खराब झालेले शिरासंबंधी वाल्व शोधू देते आणि रोगाचे केंद्रस्थान स्थानिकीकृत करते.
संवहनी तपासणी पूर्ण करा

एमआर अँजिओग्राफीचा वापर सर्व प्रमुख आणि परिधीय वाहिन्या तपासण्यासाठी केला जातो. कॉन्ट्रास्ट एजंटच्या परिचयाशिवाय चुंबकीय अनुनाद टोमोग्राफसह परीक्षा केली जाते. उपकरणाच्या चुंबकीय क्षेत्राची शक्ती 1 टी पेक्षा कमी नाही.
एमआर अँजिओग्राफी धमन्या आणि शिरा - भिंतींचा विस्तार किंवा अरुंद होणे, एथेरोमॅटस प्लेक्स दिसणे, एन्युरिझमची निर्मिती आणि कार्यात्मक स्थिती - भिंतींच्या लवचिकतेची पातळी, जळजळ आणि यासारख्या दोन्ही गोष्टींवर डेटा प्रदान करते.
अभ्यास मोठा आहे. नियमानुसार, हे 15 मिनिटांपर्यंतच्या सत्रांमध्ये चालते, प्रक्रियेची संख्या 6 पर्यंत असते. काही प्रकरणांमध्ये, सत्राला 60 मिनिटे लागू शकतात. एमआर अँजिओग्राफी केवळ विशेष क्लिनिकमध्ये उपलब्ध आहे.
रक्तवहिन्यासंबंधी चाचणी हा मोठ्या प्रमाणात विकारांसाठी निदानाचा एक महत्त्वाचा भाग आहे. कधीकधी, अशी प्रक्रिया शेवटची निदान पद्धत बनते. अमलात आणण्यासाठी बरेच संकेत आहेत आणि जर एखाद्या तज्ञाने तपासणी लिहून दिली तर आपण शिफारसीकडे दुर्लक्ष करू नये.
डोके फुटलेल्या वाहिन्यांमुळे होणारे नुकसान आणि रक्तस्त्राव, इंटरव्हर्टेब्रल डिस्क आणि कूर्चाचे घाव, झोपेचा त्रास आणि हालचालींचा समन्वय, वारंवार डोकेदुखी, जागेत लक्ष कमी होणे, चिडचिड होणे अशा बाबतीत, आपण आपल्या आरोग्याचा विचार केला पाहिजे आणि सर्वप्रथम. , एखाद्या थेरपिस्टशी संपर्क साधा जो तुम्हाला योग्य तज्ञाकडे पाठवेल. जर त्याने निर्धारित केले की समस्या रक्ताभिसरण प्रणालीमध्ये आहे, तर तो अशा डॉक्टरांना न्यूरोलॉजिस्ट किंवा न्यूरोपॅथॉलॉजिस्ट (जे मुळात समान आहे), तसेच अँजिओ-सर्जनकडे संदर्भ देईल. रक्ताच्या गुठळ्यांच्या उपस्थितीसाठी वाहिन्या कशा तपासायच्या ते ते तुम्हाला सांगतील.
रक्तवहिन्यासंबंधी प्रणाली हा मानवी शरीराचा एक महत्त्वाचा भाग आहे, त्याद्वारे रक्त पेशींमध्ये आवश्यक ऑक्सिजन आणि पोषक तत्वांसह येते आणि जाते, त्यामुळे संपूर्ण जीवाची महत्त्वपूर्ण क्रिया सुनिश्चित होते. अनेक दशलक्ष वर्षांपासून, ते स्वरूप किंवा कार्यात कोणत्याही प्रकारे बदललेले नाही.
तसेच, रक्तप्रवाह हृदयाच्या धमन्यांमधून धमन्यांमधून धमनी आणि केशिकांकडे जातो, जे विशिष्ट क्षेत्राच्या सर्व पेशींमध्ये द्रव ऊतक आणतात. आणि हृदयातील वेन्युल्स आणि शिरांमधून परत.
विशेषज्ञ
चक्कर येणे, संध्याकाळी पाय सुजणे, रात्रभर गायब होणे किंवा पायावर तारे दिसणे अशा काही आजारांमुळे मदतीसाठी डॉक्टरकडे धाव घेणे अनेकांना आवश्यक वाटत नाही. वेळ नाही, मग इच्छा नाही. परिणामी, रुग्ण आधीच गंभीर पॅथॉलॉजीसह वैद्यकीय विभागात प्रवेश करतात.
न्यूरोलॉजिस्ट आणि सर्जन अशा लक्षणांसह रक्ताभिसरण प्रणाली तपासण्यास बांधील आहेत आणि बर्याचदा त्याचे उल्लंघन आढळून येते: एथेरोस्क्लेरोसिस, फ्लेबिटिस, थ्रोम्बोसिस, धमनी टॉर्टुओसिटी, हत्तीरोग, वैरिकास नसा, मूळव्याध आणि इतर अनेक.
जर एखाद्या रोगाचा संशय असेल तर तज्ञांनी सर्वसमावेशक तपासणी लिहून दिली पाहिजे, ज्याच्या मदतीने ते पॅथॉलॉजी अचूकपणे निर्धारित करतील आणि रक्तवहिन्यासंबंधी उपचार लिहून देणे शक्य होईल.
निदान
बहुतेक भागांमध्ये, निदान पद्धतींमध्ये विविध पद्धतींचा समावेश असतो ज्या विशिष्ट उपकरणाच्या मॉनिटर स्क्रीनवर जहाजाचे चित्र ग्राफिकरित्या प्रदर्शित करतात. यामध्ये एमआरआय, आरईजी, डीपीजी, ईसीजी आणि इतरांचा समावेश आहे.
अभ्यास जहाजे तपासण्यात विभागलेला आहे:
- मेंदू;
- थ्रोम्बोसिसच्या उपस्थितीसाठी सामान्य.
मेंदूच्या वाहिन्या तपासण्यासाठी, वापरा:
चुंबकीय अनुनाद प्रतिमा.कोलेस्टेरॉलची निर्मिती, रक्ताच्या गुठळ्या आहेत का हे पाहण्यासाठी मेंदूच्या वाहिन्यांची स्थिती, अखंडता, चालू असलेल्या प्रक्रियांचे विश्लेषण करणे शक्य करते. या उपकरणांमध्ये भिन्न रिझोल्यूशन आहे, जे टेस्ला (Tl) सारख्या मोजमापाच्या युनिटद्वारे निर्धारित केले जाते. उदाहरणार्थ, टेस्लाच्या चारशेव्या भागाच्या शक्तीसह, उपकरणे कमकुवत असतील आणि त्यानुसार, स्क्रीनवर प्रदर्शित केलेले चित्र उच्च दर्जाचे नसेल. डॉक्टर काही तपशील चुकवू शकतात. दीड टेस्लाच्या सामर्थ्याने, चित्र अधिक स्पष्ट होईल आणि म्हणून परिणाम अधिक योग्य आहे. काहीवेळा, जर रुग्णाला ऍलर्जी नसेल तर ही पद्धत विशेष रंगांसह रक्त घटकांच्या डागांसह पूरक आहे. अशी प्रक्रिया रक्तवाहिन्यांच्या भिंतींवर अडकलेल्या घटकांची किंवा वाढीची उपस्थिती स्थापित करण्यासाठी कमीतकमी वेळेत अनुमती देईल.
रिओएन्सेफॅलोग्राफी. याला सेरेब्रल टोमोग्राफी देखील म्हणतात. मेंदूचे आजार शोधण्यासाठी रिओग्राफचा वापर केला जातो. ज्या ठिकाणी इलेक्ट्रोड जोडले जातील ते अल्कोहोलने वंगण घातलेले आहेत, ते समान रीतीने स्थित केले जाऊ शकतात किंवा जखमी भागात स्थानिकीकृत केले जाऊ शकतात. या धातूच्या प्लेट्स वर्तमान स्त्रोताशी संलग्न आहेत आणि संपर्क पदार्थासह वंगण देखील आहेत. विद्युत चालकता रक्त प्रवाहाची हालचाल दर्शवते, ज्याचा उपयोग रक्ताने वाहिनी भरणे, त्याचा टोन आणि भिंतींची रचना समजून घेण्यासाठी केला जाऊ शकतो. या पद्धतीमुळे शिरा आणि धमन्यांमधील रक्त प्रवाहामध्ये फरक करणे शक्य होते, जे खूप महत्वाचे आहे.
रक्ताच्या गुठळ्यांसाठी मानेच्या वाहिन्या तपासण्यासाठी वापरा:
डॉप्लरोग्राफी. हे वेदनारहित आहे आणि रुग्णाच्या विशेष तयारीशिवाय केले जाते, केवळ प्राथमिक स्वच्छता मानकांचे पालन केले पाहिजे. रुग्णाला पलंगावर ठेवले जाते, आवश्यक क्षेत्र (मान, डोके) जेलने वंगण घातले जाते. विशेष उपकरणाच्या मदतीने, एक विशेषज्ञ मानवी शरीराचे स्कॅन करतो. त्याच वेळी, मॉनिटरवर एक प्रतिमा प्रदर्शित केली जाते. त्यांच्या मते, डॉक्टर रोगाबद्दल निष्कर्ष काढतात. अर्ध्या तासाच्या प्रक्रियेची गुणवत्ता आणि त्याचा परिणाम डिव्हाइसवर आणि तज्ञांच्या प्रशिक्षणावर आणि अनुभवावर अवलंबून असतो, तो निदान किती अचूकपणे स्थापित करू शकतो. ही पद्धत डोके क्षेत्राचे परीक्षण करण्यासाठी देखील योग्य आहे.
अल्ट्रासोनोग्राफी.हे डोक्यावर आणि मानेच्या वाहिन्यांवर त्याच प्रकारे चालते. कॅरोटीड धमनी सर्वात योग्य आहे कारण ती पृष्ठभागाच्या जवळ आहे आणि शोधणे सोपे आहे. त्याचे परीक्षण करून, आपण संपूर्ण धमनी प्रणालीची स्थिती समजू शकता. थ्रोम्बोसिस, फायब्रोनोड्स, प्लेक्सची उपस्थिती स्थापित करा. अभ्यासादरम्यान, रुग्णाला त्याच्या पाठीवर ठेवले जाते, त्याचे डोके मागे फेकले जाते, किंचित स्वतःपासून दूर जाते. पुढे, डॉक्टर गळ्यात, नंतर जबड्याखाली आणि कानाच्या मागे एक विशेष उपकरण चालवतात. मग डोके फिरवले जाते आणि प्रक्रिया पुन्हा केली जाते. जोडलेल्या धमन्यांची तपासणी केल्यानंतर, रुग्णाला त्याच्या बाजूला घातला जातो आणि पाठीच्या क्षेत्रातील रक्तवाहिनीची तपासणी केली जाते. रंगीत उपकरणे आहेत, ते शिराच्या स्थितीचे अधिक अचूक चित्र प्रदान करतील.

हृदय व रक्तवाहिन्यासंबंधी रोगांचे निदान करण्याच्या या पद्धतीच्या वापरासाठी अनेक संकेत आहेत:
- चक्कर येणे;
- भूतकाळातील स्ट्रोक;
- वाढत्या दबाव;
- मान मध्ये हिंसक throbbing;
- डोके दुखणे;
- दृष्टी आणि स्मरणशक्तीची तीव्र कमजोरी.
रक्तवाहिन्यांमध्ये रक्ताच्या गुठळ्या असल्याच्या उपस्थितीसाठी मेंदू आणि मानेची तपासणी रक्ताच्या तीव्र कमतरतेसह केली जाते, केशिका फुटणे, व्हीव्हीडी, आघात, उच्च रक्तदाब, टिनिटस, डोके दुखणे आणि दिशा कमी होणे. जागा
रक्ताच्या गुठळ्यांसाठी हृदयाच्या वाहिन्या तपासण्यासाठी, वापरा:
- इलेक्ट्रोकार्डियोग्राम;
- इकोकार्डियोग्राफी;
- अल्ट्रासोनोग्राफी;
- रेओव्हासोग्राफी;
- लवचिकतेसाठी रक्तवाहिन्यांची तपासणी.
या पद्धतींपूर्वी, विशेषज्ञ हृदयाचे ऐकतो, नाडी, दाब मोजतो. त्यामुळे त्यांच्या कामाचे एकूण चित्र समजणे शक्य होते.
याव्यतिरिक्त, साखर, खनिजे आणि इतर घटकांच्या सामग्रीसाठी रक्त तपासणी केली जाऊ शकते. वर वर्णन केलेली मानक डुप्लेक्स स्कॅनिंग पद्धत योग्य आहे.
इतर स्वयंचलित निदान पद्धतींमध्ये हे समाविष्ट आहे:
सीटी स्कॅन. डॉप्लरोग्राफीने पूर्ण परिणाम न दिल्यास हे केले जाते. एक जुनी पद्धत, विसाव्या शतकाच्या शेवटी दिसून आली. सध्या नवीन तंत्रज्ञानासह अद्यतनित. ज्या उपकरणासह अभ्यास केला जातो ते एक टेबल आहे ज्यामध्ये रिंगच्या स्वरूपात शेल असते, संगणक स्कॅनरशी जोडलेले असते. रुग्णाला टेबलवर ठेवले जाते. जेव्हा डिव्हाइस चालू होते, तेव्हा शेल फिरू लागतो. मॉनिटर इच्छित क्षेत्राची 3D प्रतिमा प्रदर्शित करतो. व्हॅसोकॉन्स्ट्रक्शन ओळखते. पारंपारिक क्लिनिकमध्ये सीटी लागू आहे. प्रतिमेची अचूकता पुरेशी नसल्यास, कॉन्ट्रास्ट एजंट, जसे की आयोडीन, रक्तात जोडले जातात. ही पद्धत केवळ हृदयाच्या वाहिन्यांसाठीच नाही तर छाती, उदर प्रदेश, पाय आणि हातांसाठी देखील वापरली जाते. त्याद्वारे, आपण केवळ शरीराचा इच्छित भागच नाही तर त्याच्या सभोवतालच्या ऊतींचे देखील परीक्षण करू शकता. उदाहरणार्थ, हृदयाची तपासणी करताना, ट्यूमर तयार झाला आहे का आणि सर्वात मोठ्या न जोडलेल्या वाहिनीची स्थिती काय आहे हे जाणून घेणे महत्वाचे आहे.
कोरोनरी अँजिओग्राफी.रक्तवाहिन्यांचे निदान करण्याची ही पद्धत अत्यंत क्वचितच गहन काळजीमध्ये वापरली जाते. त्वचेतील पंचरद्वारे रक्तामध्ये टोचल्या जाणार्या विशेष रंगाच्या पदार्थाच्या मदतीने, रक्तवाहिन्या आणि हृदयामध्ये होणार्या प्रक्रिया संगणकावर पाहणे शक्य आहे. पद्धत केवळ समस्येचे कारण समजून घेण्यासच नव्हे तर त्याचे निराकरण करण्यास देखील अनुमती देते. उदाहरणार्थ, कॅथेटरचा परिचय धमनीच्या अरुंद विभागांचा विस्तार करण्यास मदत करेल.

रक्ताच्या गुठळ्या साठी
खालच्या अंगांमध्ये थ्रोम्बोसिसच्या उपस्थितीसाठी रक्तवाहिन्या तपासण्यासाठी, डॉक्टर रुग्णाची व्हिज्युअल तपासणी करतात. पायांवर ताऱ्यांची उपस्थिती, सूज, जडपणा (रुग्णाच्या मते) रोगाची उपस्थिती दर्शवते. अधिक अचूक व्याख्येसाठी, खोलवर पडलेली मोठी जहाजे पाहिली पाहिजेत. यासाठी, वर वर्णन केलेल्या पद्धती योग्य आहेत - डुप्लेक्स आणि अल्ट्रासाऊंड डायग्नोस्टिक्स. परंतु त्यांच्या व्यतिरिक्त, असे काही आहेत जे रक्ताच्या तीव्रतेची डिग्री निश्चित करणे शक्य करतात. तर, उदाहरणार्थ, डेल्टा पर्थेस चाचणीमध्ये रुग्णाला खालचा अंग रिवाइंड करणे आणि निरीक्षण करणे समाविष्ट आहे. पट्टी बांधलेली सुमारे दहा मिनिटे चालते, त्यानंतर टूर्निकेट काढून टाकले जाते. त्यानंतर, सामान्य संयमाने, वरवरच्या शिरा एका मिनिटात कोसळतात, दुसर्या प्रकरणात, त्या काही काळ फुगल्या जातात.
फ्लेबोग्राफी.हे रंगीत पदार्थाच्या परिचयासह अनेक पद्धतींप्रमाणेच केले जाते. त्याच्या परिचयानंतर, क्ष-किरण वेगवेगळ्या बाजूंनी घेतले जातात, ज्यामुळे प्रक्रिया गुंतागुंतीची आणि लांबते. त्याच वेळी, रुग्णाला कार्ये दिली जातात: श्वास घेऊ नका, श्वास घेऊ नका, शरीराची स्थिती बदला.
फंक्शनली डायनॅमिक फ्लेबोमॅनोमेट्री.रक्ताच्या गुठळ्यांच्या उपस्थितीसाठी रक्तवाहिन्या तपासण्याची ही पद्धत पहिल्यापेक्षा अधिक अचूक आहे, कारण ती वेगवेगळ्या शारीरिक हालचालींसह चालविली जाते. परंतु तरीही, समस्या शोधण्यासाठी, अतिरिक्त अल्ट्रासाऊंड आणि डॉपलर डायग्नोस्टिक्स आवश्यक आहेत.
त्यामुळे डोप्लर सोनोग्राफीचा वापर करून अल्ट्रासाऊंड डायग्नोस्टिक हे डोके, मान आणि हृदयाच्या रक्तवाहिन्या तपासण्यासाठी सर्वात योग्य आहे.
असा एक मत आहे की या पद्धती आरोग्यासाठी हानिकारक आहेत, ते सेल्युलर घटक नष्ट करू शकतात, परंतु त्यांचा वापर बर्याच काळापासून सिद्ध झालेला नाही, म्हणून हे सामान्यतः मान्य केले जाते की अशा निदानामुळे मानवी शरीराला हानी पोहोचत नाही. म्हणून, त्वरित निदान करताना, उपस्थित डॉक्टरांच्या शिफारसी ऐकणे आणि त्यांना नकार देणे चांगले आहे. तथापि, कोणत्याही परिस्थितीत आजाराच्या कारणाची अचूक व्याख्या ते जलद सोडविण्यास मदत करेल.
कठीण आणि नेहमी कार्यक्षम नाही. खालच्या बाजूच्या वाहिन्यांची अँजिओग्राफी ही पायांच्या वाहिन्यांची हार्डवेअर तपासणी आहे, ज्यामुळे अधिक अचूक निदान करण्यात मदत होईल. तुम्हाला माहिती आहेच, संवहनी विकार क्वचितच स्वतःहून प्रकट होतात. रक्तप्रवाहात बिघाड झाल्यामुळे ज्या अवयवाशी शिरा आणि धमन्या जोडलेल्या असतात त्या अवयवामध्ये वैशिष्ट्यपूर्ण लक्षणे दिसून येतात. शिरा आणि धमन्या तपासण्याची गरज काय आहेत, खालच्या बाजूच्या वाहिन्यांच्या कोणत्या प्रकारच्या तपासण्या अस्तित्वात आहेत आणि त्यांच्यातील फरक काय आहेत याचा विचार करा.
कोणत्या प्रकरणांमध्ये पायांच्या वाहिन्यांची तपासणी केली जाते?
रक्तवहिन्यासंबंधी विकार अगदी सामान्य आहेत. हातपायांवर सूज येणे, मुंग्या येणे, वेदना होणे, सुन्न होणे, वेदना ही सुरुवातीच्या रक्तप्रवाहाच्या पॅथॉलॉजीची चिन्हे आहेत. अर्थात, अशा लक्षणांसाठी एक्स-रे (अँजिओग्राफी आणि सीटी अँजिओग्राफी), चुंबकीय लहरी (शिरांचं एमआरआय) आणि अल्ट्रासाऊंड डॉप्लर तपासणी या दोन्हींद्वारे काळजीपूर्वक तपासणी करणे आवश्यक आहे.
खालील रोगांमध्ये पायांमधील शिरा आणि धमन्यांचे नुकसान किती प्रमाणात आहे हे तपासण्यासाठी परीक्षांची रचना केली गेली आहे.
- आर्टिरिओस्क्लेरोसिस. वाहिन्या किती अरुंद आहेत, ते फलकांनी अवरोधित केले आहेत की नाही हे विविध संशोधन पद्धतींवरून दिसून येते.
- , याला ओब्लिटरेटिंग एंडार्टेरिटिस असेही म्हणतात. लहान केशिका आणि पायांच्या रक्तवाहिन्यांच्या स्पस्मोडिक भिंतींची जळजळ. ते पायाच्या वाहिन्यांच्या भिंती किती विकृत आहेत, त्यामध्ये रक्ताच्या गुठळ्या तयार झाल्या आहेत का ते तपासतात.
- अशा संवहनी पॅथॉलॉजीज, ज्यामध्ये धमनीच्या भिंतीचा प्रसार होतो: डायव्हर्टिकुलिटिस, एक्सफोलिएटिंग एन्युरिझम. हार्डवेअर डायग्नोस्टिक्सच्या मदतीने, ते जहाजाच्या भिंतीच्या स्तरीकरणाची जागा आणि व्याप्ती शोधतात.
- शिरासंबंधी जखम: थ्रोम्बोफ्लिबिटिस, थ्रोम्बोसिस. या अभ्यासामुळे थ्रोम्बसच्या जोडणीचे ठिकाण आणि त्याचा आकार ओळखण्यास मदत होते.
- खालच्या अंगांना दुखापत. रक्तवहिन्यासंबंधी कम्प्रेशन झाले आहे की नाही हे निर्धारित करण्यासाठी एक तपासणी केली जाते.
- ट्रॉफिक अल्सर आणि पाय किंवा पायांमध्ये नेक्रोटिक बदल.
- तसेच, शस्त्रक्रिया करण्यापूर्वी किंवा औषधे लिहून देण्यापूर्वी आणि शस्त्रक्रिया किंवा थेरपीनंतर उपचारांच्या परिणामकारकतेवर लक्ष ठेवण्यासाठी इंस्ट्रूमेंटल डायग्नोस्टिक्स केले जातात.
पायांच्या शिरा आणि धमन्या तपासण्याचे संकेत समान असूनही, वापरलेल्या पद्धती भिन्न आहेत. हे महत्वाचे आहे की कोणत्याही प्रस्तावित प्रकारच्या तपासणीमुळे पायांच्या शिरा किंवा रक्तवाहिन्यांमधील नुकसान शोधण्यात मदत होईल.
सीटी किंवा नसांचे एमआरआय, अँजिओग्राफी, डॉपलर अल्ट्रासाऊंड एकमेकांना बदलत नाहीत, परंतु अभ्यासाचे परिणाम पूरक आणि परिष्कृत करतात.
एंजियोग्राफीचे तत्व
संवहनी विकारांचे मूल्यांकन करण्याच्या पद्धती दोन प्रकारांमध्ये विभागल्या जातात: आक्रमक (रुग्णाच्या शरीरात प्रवेश करून) आणि गैर-आक्रमक. पहिल्या गटात सर्वात अचूक आणि माहितीपूर्ण संशोधन पद्धती समाविष्ट आहे - एंजियोग्राफी. संशोधन तत्त्व काय आहे?
ही पद्धत अभ्यास केलेल्या वाहिन्यांचे एक्स-रे इमेजिंग वापरते, ज्यामध्ये रेडिओपॅक पदार्थ सादर केला गेला. अँजिओग्राफी धमनीच्या विकारांचे परीक्षण करू शकते (या प्रकरणात, पद्धतीला आर्टिरिओग्राफी म्हणतात) आणि शिराची स्थिती (फ्लेबोग्राफी). एक्स-रे अँजिओग्राफी रूमसह सुसज्ज हॉस्पिटल किंवा वैद्यकीय केंद्रात तपासणी केली जाते.
खालीलप्रमाणे संशोधन केले जाते. प्रथम, पायाचे क्षेत्र भूल दिले जाते, एक चीरा बनविला जातो आणि अभ्यासा अंतर्गत पात्रात एक पातळ ट्यूब घातली जाते - एक परिचयकर्ता. कॅथेटर ज्याद्वारे कॉन्ट्रास्ट माध्यम पुरवले जाते ते परिचयकर्त्याशी जोडलेले आहे. डॉक्टर पायाच्या शिरा किंवा धमनीत आयोडीन-आधारित पदार्थ इंजेक्ट करतात. नंतर क्ष-किरणांची मालिका घेतली जाते कारण पदार्थ शिरा किंवा रक्तवाहिन्यांमधून पसरतो.
मॅनिपुलेशन खूप लांब आहे, सुमारे एक तास. तपासणीनंतर, चीराच्या जागेवर घट्ट पट्टी लावली जाते. थ्रोम्बोसिस टाळण्यासाठी 6-10 तास झोपण्याची शिफारस करा.
शरीरातून आयोडीन त्वरीत काढून टाकण्यासाठी, किमान दीड लिटर पाणी पिण्याची शिफारस केली जाते.

संकेत आणि contraindications
प्रक्रियेची तयारी प्रक्रियेच्या दोन आठवड्यांपूर्वी सुरू होते. अल्कोहोल वगळण्यात आले आहे, रक्त पातळ करणारी औषधे निलंबित केली आहेत, सामान्य आणि जैवरासायनिक रक्त चाचण्या, एक कोगुलोग्राम आणि संक्रमणाच्या चाचण्या (एचआयव्ही, सिफिलीस, हिपॅटायटीस बी आणि सी) घेतल्या जातात. परीक्षेच्या आदल्या दिवशी, रेडिओपॅक पदार्थाच्या सहनशीलतेसाठी एलर्जीची चाचणी केली जाते. आदल्या दिवशी आतडे स्वच्छ केले जातात, कारण अँजिओग्राफीनंतर उठणे शक्य होणार नाही. अभ्यासाच्या अर्धा तास आधी, डॉक्टर अँटीहिस्टामाइन्स आणि शामक औषधे इंट्राव्हेनस इंजेक्शन देतात. तपासणी रिकाम्या पोटावर केली जाते, कारण जेव्हा कॉन्ट्रास्ट रक्तवाहिनीत इंजेक्शन दिले जाते तेव्हा उष्णता आणि मळमळ होण्याची शक्यता असते.
प्रक्रियेसाठी विरोधाभास आहेत:
- आयोडीन किंवा ऍनेस्थेटिक औषधांसाठी ऍलर्जी;
- गर्भधारणा - गर्भावर क्ष-किरणांच्या नकारात्मक प्रभावामुळे;
- स्तनपानाचा कालावधी, कारण लहान डोसमध्ये कॉन्ट्रास्ट एजंट आईच्या दुधात प्रवेश करतो;
- नसांची जळजळ - रक्ताच्या गुठळ्या वेगळे होण्याच्या जोखमीमुळे;
- कमी रक्त गोठणे - प्रक्रियेनंतर मोठ्या प्रमाणात रक्तस्त्राव झाल्यामुळे;
- रक्त गोठणे वाढणे - रक्ताच्या गुठळ्या होण्याच्या जोखमीमुळे;
- मानसिक आजार - अँजिओग्राफीमुळे बहुतेक रुग्णांमध्ये तणावपूर्ण स्थिती निर्माण होते आणि मानसिक विकार असलेली व्यक्ती डॉक्टरांच्या सूचनांना पुरेसा प्रतिसाद देऊ शकत नाही आणि त्यांच्या आरोग्याबद्दल अहवाल देऊ शकत नाही.
अँजिओग्राफी ही तुलनेने सुरक्षित पद्धत आहे. परंतु सराव मध्ये, कॉन्ट्रास्ट एजंटला गंभीर एलर्जीची प्रतिक्रिया आणि रक्तवाहिन्यांना दुखापत होण्याची प्रकरणे आहेत. कॉम्प्युटेड टोमोग्राफी (CT) आणि मॅग्नेटिक रेझोनान्स इमेजिंग (MRI) वापरून अँजिओग्राफी कमी आक्रमक मानली जाते.
एंजियोग्राफीचा वापर रक्तवाहिन्यांच्या एकाचवेळी शस्त्रक्रिया उपचार म्हणून केला जातो.
सीटी अँजिओग्राफी आणि एमआरआय अँजिओग्राफी
वेगवेगळ्या उपकरणांचा वापर करून अँजिओग्राफी करता येते. संगणकीय टोमोग्राफी (CT) स्कॅनरसह रक्तवाहिन्यांचा अभ्यास करून अँजिओग्राफी ही अधिक आधुनिक आणि सौम्य पद्धत आहे. बाहेरून, ही प्रक्रिया पारंपारिक अँजिओग्राफीसारखी दिसते, केवळ कॉन्ट्रास्ट एजंट कॅथेटरद्वारे नाही तर शिरामध्ये सिरिंजने इंजेक्शन केला जातो. रुग्ण टोमोग्राफ टेबलवर देखील झोपतो, तो निश्चित केला जातो, मॉनिटर्सशी जोडलेला असतो आणि स्कॅनिंग मशीनच्या आत टेबलसह एकत्र ठेवलेला असतो. सीटी स्कॅनर क्ष-किरण विभागांवर प्रक्रिया करतो आणि त्रि-आयामी प्रतिमेमध्ये पायांच्या रक्तवाहिन्यांचे स्पष्ट शरीर रचना प्रदर्शित करतो.
एमआरआय अँजिओग्राफीमध्ये खालच्या बाजूच्या वाहिन्यांचा अभ्यास करण्याचे आणखी एक तत्त्व वापरले जाते. एखाद्या व्यक्तीला चुंबकीय अनुनाद कक्षात ठेवले जाते आणि चुंबकीय क्षेत्रामध्ये रेडिओ लहरींनी विकिरणित केले जाते. ही प्रक्रिया सुरक्षित आणि वेदनारहित आहे, परंतु त्यात अनेक विरोधाभास आहेत, ज्यात गर्भधारणा, शरीरात धातूचे रोपण, क्लॉस्ट्रोफोबिया, शरीराचे जास्त वजन (१३५ किलोपेक्षा जास्त) यांचा समावेश आहे.
जर आपण दोन पद्धतींची तुलना केली तर आपल्याला खालील चित्र मिळेल.
सीटी तपासणी आणि एमआरआय डायग्नोस्टिक्सना हॉस्पिटलायझेशनची आवश्यकता नसते. हाताळणीच्या दिवशी, रुग्ण सक्रिय जीवनात परत येतो. एमआरआय प्रक्रियेपूर्वी रुग्णाची विशेष तयारी आवश्यक नसते.
एमआरआय अँजिओग्राफी हा सीटी स्कॅनरसह रक्तवाहिन्यांच्या अभ्यासाचा पर्याय आहे. तथापि, निदानशास्त्रज्ञ एमआरआय अभ्यासादरम्यान रक्तवाहिन्यांमधील एन्युरिझमचे कमी स्पष्ट ट्रॅकिंग लक्षात घेतात.
आम्ही आशा करतो की बहुसंख्य FITFAN वाचक त्यांच्या आरोग्याची काळजी घेत असतील. तुम्ही सक्रियपणे व्यायाम करा, योग्य खा आणि विविध पूरक आहार हुशारीने घ्या. वैद्यकीय रेकॉर्ड कसा दिसतो आणि तो अस्तित्त्वात आहे की नाही हे बहुधा तुम्हाला आठवत नसेल!))
आणि तरीही, कधीकधी आपण काही प्रकारचे बॅसिलस पकडू शकता किंवा फक्त एक सामान्य अस्वस्थता अनुभवू शकता. या प्रकरणात, आपण निश्चितपणे एक थेरपिस्ट भेटला पाहिजे जो आवश्यक प्रक्रिया लिहून देईल.
परंतु उत्कृष्ट आरोग्याच्या बाबतीतही, आपण काहीवेळा (वर्षातून एकदा) कोणत्याही सशुल्क प्रयोगशाळेत विस्तारित रक्त चाचणी घेऊ शकता. शेवटी, संख्यांसारख्या आरोग्याच्या स्थितीबद्दल काहीही बोलत नाही!
आम्ही संख्यांमध्ये जाणार नाही आणि सामान्य मूल्यांबद्दल बोलणार नाही, कारण परिणाम कसे प्रदर्शित केले जातात त्यानुसार ही मूल्ये बदलू शकतात. तुम्ही कुठेही चाचण्या घ्याल, प्रिंटआउट सामान्य मूल्यांच्या मर्यादा दर्शवेल. कोणती मूल्ये श्रेणीबाहेर आहेत ते तुम्हाला दिसेल.
हे देखील लक्षात ठेवा की प्रत्येक चाचण्या इतरांशी जवळून संबंधित आहेत आणि केवळ एक पात्र डॉक्टरच समस्या अचूकपणे ठरवू शकतो (हॅलो डॉ. हाऊस!).
उदाहरणार्थ, रक्तातील कॅल्शियमची असामान्य पातळी लिम्फोमा, मेटास्टेसेससह हाडांच्या गाठी, व्हिटॅमिन डी विषबाधा, एडिसन रोग, ऍक्रोमेगालीचे लक्षण असू शकते.
अशा प्रकारे, स्व-निदान चुकीचे निदान होऊ शकते.
सामान्य रक्त विश्लेषण
सर्वात सोपा आणि जलद विश्लेषण, ज्याचे परिणाम रक्त नमुने घेतल्यानंतर काही तासांत मिळू शकतात.हिमोग्लोबिनएक जटिल प्रथिने आहे ज्याचे मुख्य कार्य फुफ्फुसातून शरीरातील पेशींमध्ये ऑक्सिजन वाहून नेणे आणि कार्बन डायऑक्साइड काढून टाकणे आहे.
वाढ होण्याची कारणे:
धूम्रपान
लाल रक्तपेशींच्या संख्येत वाढीसह रोग
जन्मजात हृदयरोग, फुफ्फुसीय हृदयरोग
रक्ताच्या गुठळ्या (निर्जलीकरण)
डाउनग्रेडची कारणे:
रक्तस्त्राव दरम्यान हिमोग्लोबिनचे वाढते नुकसान - हेमोरेजिक अॅनिमिया
हिमोग्लोबिनच्या संश्लेषणासाठी आवश्यक असलेल्या लोहाची कमतरता, किंवा लाल रक्तपेशींच्या निर्मितीमध्ये गुंतलेली जीवनसत्त्वे (प्रामुख्याने B12, फॉलिक ऍसिड) - लोहाची कमतरता किंवा B12 ची कमतरता अशक्तपणा
लाल रक्तपेशींचा वाढलेला नाश (हेमोलिसिस) - हेमोलाइटिक अॅनिमिया
विशिष्ट हेमेटोलॉजिकल रोगांमध्ये रक्त पेशींच्या निर्मितीचे उल्लंघन - हायपोप्लास्टिक अॅनिमिया, सिकल सेल अॅनिमिया, थॅलेसेमिया
लाल रक्तपेशी- रक्तातील सर्वात असंख्य घटक. मुख्य कार्य हिमोग्लोबिनचे हस्तांतरण आहे. याव्यतिरिक्त, एरिथ्रोसाइट्स एंजाइमॅटिक आणि पौष्टिक कार्य करतात - एरिथ्रोसाइट झिल्ली गॅस्ट्रोइंटेस्टाइनल ट्रॅक्टपासून अवयव आणि ऊतींमध्ये अमीनो ऍसिड आणि लिपिड वाहून नेण्यास सक्षम आहे. तसेच एरिथ्रोसाइट्सच्या पृष्ठभागावर अँटीबॉडीज असतात जे अँटीटॉक्सिक कार्य करण्यास परवानगी देतात. एरिथ्रोसाइट्सचे सरासरी आयुष्य 120 दिवस आहे.
वाढ होण्याची कारणे:
जन्मजात हृदय दोष
निर्जलीकरण
पॉलीसिथेमिया, म्हणजे रक्ताच्या प्रति युनिट व्हॉल्यूममध्ये लाल रक्तपेशींची वाढलेली संख्या
अधिवृक्क अपुरेपणा
डाउनग्रेडची कारणे:
अस्थिमज्जाचे कार्य कमी होणे
लोह कमतरता
हेमोलाइटिक अॅनिमिया (लाल रक्तपेशींचा नाश वाढणे)
व्हिटॅमिन बी 12 ची कमतरता
रक्तस्त्राव
एरिथ्रोसाइट सेडिमेंटेशन रेट (ESR). तीव्र दाहक आणि संसर्गजन्य प्रक्रियांमध्ये, तापमानात वाढ आणि ल्युकोसाइट्सच्या संख्येत वाढ झाल्यानंतर 24 तासांनंतर एरिथ्रोसाइट अवसादन दरात बदल लक्षात येतो.
प्रवेग होण्याची कारणे:
विविध एटिओलॉजीजचे दाहक रोग
पॅराप्रोटीनेमिया (मल्टिपल मायलोमा, वॉल्डनस्ट्रॉम रोग)
तीव्र आणि जुनाट संक्रमण (न्यूमोनिया, ऑस्टियोमायलिटिस, क्षयरोग, सिफिलीस)
निओप्लास्टिक रोग (कार्सिनोमा, सारकोमा, तीव्र रक्ताचा कर्करोग, लिम्फोग्रॅन्युलोमॅटोसिस, लिम्फोमा)
स्वयंप्रतिकार रोग (कोलेजेनोसेस)
ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे
किडनी रोग (क्रोनिक नेफ्रायटिस, नेफ्रोटिक सिंड्रोम)
हायपोप्रोटीनेमिया
अशक्तपणा, रक्त कमी झाल्यानंतरची स्थिती
नशा
आघात, तुटलेली हाडे
शॉक नंतरची स्थिती, सर्जिकल हस्तक्षेप
हायपरफायब्रिनोजेनेमिया
महिलांमध्ये गर्भधारणेदरम्यान, मासिक पाळी, प्रसुतिपश्चात कालावधीत
वृद्ध वय
औषधे घेणे (इस्ट्रोजेन्स, ग्लुकोकोर्टिकोइड्स)
मंदीची कारणे:
एरिथ्रेमिया आणि प्रतिक्रियाशील एरिथ्रोसाइटोसिस
अपस्मार
रक्ताभिसरण अपयशाची स्पष्ट लक्षणे
उपासमार, स्नायू वस्तुमान कमी होणे
कॉर्टिकोस्टिरॉईड्स, सॅलिसिलेट्स, कॅल्शियम आणि पारा तयार करणे
शाकाहारी आहार
मायोडिस्ट्रॉफी
गर्भधारणा (विशेषत: 1ले आणि 2रे सेमेस्टर)
प्लेटलेट्स 2 - 4 मायक्रॉन व्यासासह लहान परमाणु-मुक्त पेशी. रक्तवाहिन्यांमध्ये, प्लेटलेट्स भिंतींवर आणि रक्तप्रवाहात स्थित असू शकतात. रक्तस्त्राव थांबविण्यासाठी रक्त गोठण्याच्या प्रक्रियेत रक्ताच्या गुठळ्या तयार करण्यात सहभागी व्हा. प्लेटलेट्सचे आयुष्य 7-10 दिवस असते.
प्लेटलेटच्या एकाग्रतेचे उल्लंघन अनेक गंभीर रोगांचे परिणाम असू शकते!
ल्युकोसाइट्स.रक्त पेशी ज्या परदेशी घटकांची ओळख आणि तटस्थीकरण प्रदान करतात, स्वतःच्या शरीरातील बदललेल्या आणि क्षय झालेल्या पेशींचे उच्चाटन करतात, रोगप्रतिकारक आणि दाहक प्रतिक्रियांचे परिणाम करतात, शरीराच्या प्रतिजैविक संरक्षणाचा आधार असतात. ल्युकोसाइट्सचे 5 मुख्य प्रकार आहेत: न्यूट्रोफिल्स, इओसिनोफिल्स, बेसोफिल्स, लिम्फोसाइट्स, मोनोसाइट्स, जे भिन्न कार्ये करतात.
वाढ होण्याची कारणे:
दाहक प्रक्रिया
तीव्र जिवाणू आणि विषाणूजन्य संक्रमण
अंतर्जात (मधुमेहाचा ऍसिडोसिस, एक्लॅम्पसिया, यूरेमिया, गाउट) यासह नशा
भाजणे आणि जखम, शॉक
तीव्र रक्तस्त्राव
सर्जिकल हस्तक्षेप
अंतर्गत अवयवांचे हृदयविकाराचा झटका (मायोकार्डियम, फुफ्फुसे, मूत्रपिंड, प्लीहा)
संधिवाताचा हल्ला
घातक ट्यूमर
डाउनग्रेडची कारणे:
व्हायरल इन्फेक्शन्स (निवडकपणे), काही जुनाट संक्रमण
सिस्टेमिक ल्युपस एरिथेमॅटोसस, संधिवात आणि इतर कोलेजेनोसेस
सल्फोनामाइड्स, क्लोराम्फेनिकॉल, वेदनाशामक, नॉन-स्टिरॉइडल अँटी-इंफ्लेमेटरी औषधे, थायरिओस्टॅटिक्स, सायटोस्टॅटिक्स घेणे
आयनीकरण किरणोत्सर्गाचा संपर्क
काही प्रकारचे ल्युकेमिया (तीव्र ल्युकेमियाचा अल्युकेमिक टप्पा, केसाळ पेशी ल्युकेमिया)
स्प्लेनोमेगाली
हायपो- आणि अस्थिमज्जाचा ऍप्लासिया
मेगालोब्लास्टिक अॅनिमिया
अॅनाफिलेक्टिक शॉक
अपव्यय आणि कॅशेक्सिया
फेल्टी सिंड्रोम
गौचर रोग
पॅरोक्सिस्मल निशाचर हिमोग्लोबिन्युरिया
रक्त रसायनशास्त्र
AST- एस्पार्टेट एमिनोट्रान्सफेरेस. सेल्युलर एंजाइम अमीनो ऍसिड चयापचय मध्ये सामील आहे. एएसटी हृदय, यकृत, मूत्रपिंड, चिंताग्रस्त ऊतक, कंकाल स्नायू आणि इतर अवयवांच्या ऊतींमध्ये आढळते. ऊतींमधील या अवयवांच्या उच्च सामग्रीमुळे, मायोकार्डियम, यकृत आणि स्नायूंच्या विविध विकारांच्या रोगांचे निदान करण्यासाठी एएसटी रक्त चाचणी ही एक आवश्यक पद्धत आहे.वाढ होण्याची कारणे:
ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे
विषाणूजन्य, विषारी, अल्कोहोलिक हिपॅटायटीस
छातीतील वेदना
तीव्र स्वादुपिंडाचा दाह
यकृत कर्करोग
तीव्र संधिवात हृदयरोग
ALT- अॅलानाइन एमिनोट्रान्सफेरेझ. एक इंट्रासेल्युलर एंजाइम जे एमिनो ऍसिड आणि केटो ऍसिडचे विघटन करते. हे अनेक रोगांचे निदान चिन्हक आहे.
वाढ होण्याची कारणे:
यकृत पेशींचे नुकसान (हिपॅटोसाइट्स): व्हायरल हेपेटायटीस, विषबाधा, विषारी हिपॅटायटीस, अल्कोहोलिक हिपॅटायटीसच्या विकासास कारणीभूत असलेल्या औषधांचा वापर
अडथळा आणणारी कावीळ
यकृताचा कर्करोग (कार्सिनोमा).
यकृताचा सिरोसिस
फॅटी हिपॅटोसिस
तीव्र स्वादुपिंडाचा दाह
ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे
मायोडिस्ट्रॉफी
मायोकार्डिटिस
मायोसिटिस
हृदय अपयश (काही प्रकरणांमध्ये)
काही रक्त रोग
शॉक, हायपोक्सिया
व्यापक आघात, गंभीर भाजणे
डाउनग्रेडची कारणे:
गंभीर यकृत नुकसान
व्हिटॅमिन बी 6 ची कमतरता
तीव्र वर्कआउट्समुळे स्नायूंच्या नुकसानीमुळे दोन्ही एंजाइम वाढू शकतात. म्हणून, जर तुमचे निर्देशक सर्वसामान्य प्रमाणापेक्षा थोडेसे विचलित झाले तर घाबरू नका. तसेच, काही वेदनाशामक औषधे देखील AST, ALT वाढण्यावर परिणाम करू शकतात.
अल्कधर्मी फॉस्फेट. हा एंझाइम हाडांच्या ऊती, यकृत, मोठे आणि लहान आतडे, प्लेसेंटा, फुफ्फुसाच्या ऊतकांमध्ये तयार होतो. कंकाल प्रणाली, यकृत, पित्तविषयक मार्ग आणि मूत्रपिंडाच्या रोगांचे निदान करण्यासाठी अल्कधर्मी फॉस्फेटसाठी एक जैवरासायनिक रक्त चाचणी केली जाते.
वाढ होण्याची कारणे:
हाडांच्या ट्यूमर, सारकोमा, कर्करोगाच्या हाडांच्या मेटास्टेसेससह हाडांच्या ऊतींचे रोग
मायलोमा
hyperparathyroidism
हाडांच्या जखमांसह लिम्फोग्रॅन्युलोमॅटोसिस
संसर्गजन्य मोनोन्यूक्लियोसिस
मुडदूस
यकृत रोग (सिरॉसिस, कर्करोग, संसर्गजन्य हिपॅटायटीस, क्षयरोग)
फुफ्फुसाचा इन्फेक्शन, मूत्रपिंडाचा इन्फेक्शन
पित्त नलिका ट्यूमर
डाउनग्रेडची कारणे:
हायपोथायरॉईडीझम
हाडांच्या वाढीचे विकार
आहारात झिंक, मॅग्नेशियम, व्हिटॅमिन बी 12 किंवा सी (स्कर्व्ही) ची कमतरता
अशक्तपणा (अशक्तपणा)
बिलीरुबिन(सामान्य आणि थेट). बिलीरुबिन पित्तचा एक भाग आहे. बिलीरुबिनचे विश्लेषण मानवी यकृत कसे कार्य करते हे दर्शविते. गॅस्ट्रोइंटेस्टाइनल ट्रॅक्टच्या अनेक रोगांच्या निदान प्रक्रियेच्या कॉम्प्लेक्समध्ये बिलीरुबिनचे निर्धारण समाविष्ट आहे. रक्ताच्या सीरममध्ये, बिलीरुबिन खालील स्वरूपात आढळते: थेट बिलीरुबिन आणि अप्रत्यक्ष बिलीरुबिन. एकत्रितपणे, हे फॉर्म एकूण रक्त बिलीरुबिन तयार करतात, ज्याचा निर्धार प्रयोगशाळेच्या निदानामध्ये महत्त्वपूर्ण आहे.
एकूण वाढ होण्याची कारणेः
व्हिटॅमिन बी 12 ची कमतरता
तीव्र आणि जुनाट यकृत रोग
यकृत कर्करोग
हिपॅटायटीस
यकृताचा प्राथमिक सिरोसिस
विषारी, मद्यपी, यकृताचे औषध विषबाधा
पित्ताशयाचा दाह
थेट वाढण्याची कारणे:
तीव्र विषाणूजन्य किंवा विषारी हिपॅटायटीस
सायटोमेगॅलव्हायरस, दुय्यम आणि तृतीयक सिफिलीसमुळे यकृताचा संसर्ग
पित्ताशयाचा दाह
गरोदरपणात कावीळ
नवजात मुलांमध्ये हायपोथायरॉईडीझम
अल्ब्युमेन.मानवी यकृतामध्ये तयार होणारे मुख्य रक्त प्रथिने. अल्ब्युमिनचे निर्धारण यकृत आणि मूत्रपिंड, संधिवात, ऑन्कोलॉजिकल रोगांचे निदान करण्यासाठी वापरले जाते.
वाढ होण्याची कारणे:
निर्जलीकरण
डाउनग्रेडची कारणे:
जुनाट यकृत रोग (हिपॅटायटीस, सिरोसिस, यकृत ट्यूमर)
आंत्र रोग
सेप्सिस, संसर्गजन्य रोग, suppurative प्रक्रिया
संधिवात
जाळणे
इजा
ताप
घातक ट्यूमर
हृदय अपयश
औषध प्रमाणा बाहेर
इस्ट्रोजेन, तोंडी गर्भनिरोधक, स्टिरॉइड हार्मोन्स घेणे
दीर्घकाळ उपवास
युरिया.युरियाच्या संश्लेषणाच्या प्रक्रियेत, अमोनिया तटस्थ केला जातो - मानवांसाठी एक अतिशय विषारी पदार्थ. युरिया शरीरातून मूत्रपिंडांद्वारे उत्सर्जित होते. त्यानुसार, जर युरिया रक्तातून खराब उत्सर्जित होत असेल तर याचा अर्थ मूत्रपिंडाच्या उत्सर्जित कार्याचे उल्लंघन आहे.
वाढ होण्याची कारणे:
किडनी रोग (ग्लोमेरुलोनेफ्रायटिस, पायलोनेफ्रायटिस, किडनी क्षयरोग)
हृदय अपयश
मूत्र बाहेर जाण्याचे उल्लंघन (मूत्राशय ट्यूमर, मूत्राशयातील दगड)
ल्युकेमिया, घातक ट्यूमर
तीव्र रक्तस्त्राव
आतड्यांसंबंधी अडथळा
शॉक, ताप
बर्न्स
मूत्रमार्गात अडथळा
तीव्र मायोकार्डियल इन्फेक्शन
युरिक ऍसिड. मानवी शरीरातून अतिरिक्त नायट्रोजन काढून टाकते. रक्तातील यूरिक ऍसिड काढून टाकण्यासाठी मूत्रपिंड जबाबदार असतात. मूत्रपिंडाच्या उल्लंघनात, यूरिक ऍसिडच्या एक्सचेंजचे उल्लंघन आहे. परिणामी, रक्तामध्ये सोडियम क्षारांचे संचय, यूरिक ऍसिडची पातळी वाढते, ज्यामुळे अवयव आणि ऊतींचे विविध प्रकारचे नुकसान होते.
वाढ होण्याची कारणे:
ल्युकेमिया, लिम्फोमा
व्हिटॅमिन बी 12 च्या कमतरतेमुळे अशक्तपणा
काही तीव्र संक्रमण (न्यूमोनिया, स्कार्लेट ताप, क्षयरोग)
यकृत आणि पित्तविषयक मार्गाचे रोग
मधुमेह
तीव्र एक्जिमा
सोरायसिस
पोळ्या
किडनी रोग
गर्भवती महिलांमध्ये टॉक्सिकोसिस
ऍसिडोसिस
दुय्यम "अल्कोहोलिक गाउट" (तीव्र अल्कोहोल विषबाधा)
डाउनग्रेडची कारणे:
विल्सन-कोनोवालोव्ह रोग
फॅन्कोनी सिंड्रोम
न्यूक्लिक अॅसिडमध्ये कमी आहार
क्रिएटिनिनयकृतामध्ये तयार होते आणि नंतर रक्तामध्ये सोडले जाते. क्रिएटिनिन स्नायू आणि इतर ऊतींच्या ऊर्जा चयापचयात सामील आहे. हे मूत्रासोबत मूत्रपिंडांद्वारे शरीरातून उत्सर्जित केले जाते, म्हणून क्रिएटिनिन हे मूत्रपिंडाच्या क्रियाकलापांचे महत्त्वपूर्ण सूचक आहे.
क्रिएटिन सप्लिमेंटेशन, स्नायूंचे प्रमाण किंवा अगदी जड मांसाहारामुळे क्रिएटिनिनची पातळी वाढू शकते. म्हणून जर तुमची थोडीशी उंची असेल तर घाबरू नका.
वाढ होण्याची कारणे:
तीव्र आणि जुनाट मूत्रपिंड निकामी, रेडिएशन आजार, हायपरथायरॉईडीझमची लक्षणे
आहारात मोठ्या प्रमाणात मांसाहार
वाढ होण्याची कारणे:
संधिवाताचे रोग
गॅस्ट्रोइंटेस्टाइनल ट्रॅक्टचे रोग
क्रेफिश
ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे
नवजात सेप्सिस
क्षयरोग
मेंदुज्वर
पोस्टऑपरेटिव्ह गुंतागुंत
एस्ट्रोजेन आणि तोंडी गर्भनिरोधक घेणे
एकूण कोलेस्ट्रॉल. या निर्देशकामुळे आरोग्याबद्दल काळजी करणे योग्य आहे जर ते प्रमाणाबाहेर गेले किंवा त्याउलट, खूप कमी असेल. हे विश्लेषण व्यावहारिकदृष्ट्या निरुपयोगी मानले जाऊ शकते, ज्या प्रकरणांमध्ये हार्मोन्सची अत्यंत कमी पातळी अपर्याप्त कोलेस्टेरॉलमुळे असू शकते त्याशिवाय.
एलडीएल- कमी घनतेचे लिपोप्रोटीन. हृदय व रक्तवाहिन्यासंबंधी प्रणालीसह समस्या विकसित होण्याचा धोका निश्चित करण्यासाठी आणखी एक महत्त्वपूर्ण विश्लेषण. बर्याच लोकांना वाटते की हे कोलेस्ट्रॉल आहे, परंतु तसे नाही. नावाप्रमाणेच हे लिपोप्रोटीन आहे. हे यकृतापासून शरीरातील सर्व पेशींमध्ये कोलेस्टेरॉल पोहोचवते. बर्याचदा "खराब कोलेस्टेरॉल" म्हणून संबोधले जाते, जरी ते "खराब लिपोप्रोटीन" म्हटले पाहिजे.
वाढ होण्याची कारणे:
प्राथमिक आनुवंशिक हायपरकोलेस्टेरोलेमिया (हायपरलिपोप्रोटीनेमिया प्रकार IIA आणि IIB प्रकार)
लठ्ठपणा
अडथळा आणणारी कावीळ
xanthomatosis
मधुमेह
हायपोथायरॉईडीझम
कोलेस्टेरॉल युक्त आहार
औषधे घेणे (बीटा-ब्लॉकर्स, लघवीचे प्रमाण वाढवणारा पदार्थ, प्रोजेस्टिन्स, तोंडी गर्भनिरोधक, ग्लुकोकोर्टिकोइड्स, एंड्रोजेन्स)
डाउनग्रेडची कारणे:
प्रकार II हायपरलिपोप्रोटीनेमिया
हायपरथायरॉईडीझम
तीव्र अशक्तपणा
अपशोषण सिंड्रोम
सिस्टिक फायब्रोसिस
तीव्र ताण
मायलोमा
तीव्र उपासमार
संतृप्त चरबी आणि कोलेस्ट्रॉलमध्ये कमी, पॉलीअनसॅच्युरेटेड फॅटी ऍसिडमध्ये समृद्ध
कोलेस्टिरामाइन, क्लोफिब्रेट, लोवास्टॅटिन, निओमायसिन, इंटरफेरॉन, थायरॉक्सिन, इस्ट्रोजेन्स सारखी औषधे)
एचडीएल- उच्च घनता लिपोप्रोटीन्स. हे लिपोप्रोटीन आहेत जे शरीराच्या ऊतींमधून कोलेस्टेरॉल आणि रक्तवहिन्यासंबंधी एंडोथेलियम यकृताकडे परत देतात. कमी एचडीएल वाईट आहे. या निर्देशकाचा मागोवा घेणे LDL प्रमाणेच महत्त्वाचे आहे.
वाढ होण्याची कारणे:
शारीरिक श्रम
एस्ट्रोजेनच्या प्रभावाखाली, जी महिला प्रतिनिधींच्या दीर्घायुष्यासाठी एक अट आहे
दारूचे सेवन
आतड्याचा कर्करोग
मऊ ऊतींमध्ये तीव्र पुवाळलेला-दाहक प्रक्रिया
प्राथमिक पित्तविषयक सिरोसिस
विशिष्ट कीटकनाशकांच्या प्रभावाखाली
डाउनग्रेडची कारणे:
एथेरोस्क्लेरोसिस
इस्केमिक हृदयरोग (CHD), मायोकार्डियल इन्फेक्शन
लठ्ठपणा
धूम्रपान
कोलेस्टेसिस, जुनाट यकृत रोग
मधुमेह
नेफ्रोटिक सिंड्रोम, क्रॉनिक रेनल फेल्युअर
प्रकार IV हायपरलिपोप्रोटीनेमिया
टँगियर रोग (अल्फा-लिपोप्रोटीनची कमतरता)
कर्बोदकांमधे किंवा पॉलीअनसॅच्युरेटेड फॅटी ऍसिडस् समृध्द आहार
ट्रायग्लिसराइड्स. कोरोनरी हृदयरोगाचा धोका निश्चित करण्यासाठी आणखी एक चाचणी. ट्रायग्लिसराइड्स हे रक्तामध्ये आढळणारे चरबी असतात. ते ऊर्जा साठ्याचे भांडार म्हणून काम करतात. जेव्हा त्यांची सामग्री वाढते, तेव्हा ट्रायग्लिसराइड्स तुमच्या बाजूंच्या ऍडिपोज टिश्यूमध्ये जमा होतात.
कर्बोदकांमधे आणि चरबी जास्त प्रमाणात घेतल्यास रक्तातील ट्रायग्लिसराईडची पातळी वाढू शकते. अतिरिक्त कर्बोदकांमधे चरबीमध्ये रूपांतरित होते, ज्यामुळे रक्तातील त्यांची एकाग्रता वाढते. ट्रायग्लिसराइडची पातळी विचलित होण्याची इतर कारणे आहेत. पोषणाचे सामान्यीकरण ही परिस्थिती सुधारण्याची पहिली पायरी आहे.
वाढ होण्याची कारणे:
इस्केमिक हृदयरोग, मायोकार्डियल इन्फेक्शन, उच्च रक्तदाब
एथेरोस्क्लेरोसिस
सेरेब्रल थ्रोम्बोसिस
क्रॉनिक रेनल अपयश
लठ्ठपणा
व्हायरल हेपेटायटीस, यकृत सिरोसिस
संधिरोग
थॅलेसेमिया
बिघडलेली ग्लुकोज सहिष्णुता
डाऊन सिंड्रोम
यकृत रोग - हिपॅटायटीस, सिरोसिस
हायपरकॅल्सेमिया
मद्यपान
मधुमेह
हायपोथायरॉईडीझम
तीव्र आणि जुनाट स्वादुपिंडाचा दाह.
डाउनग्रेडची कारणे:
जुनाट फुफ्फुसाचा आजार
सेरेब्रल इन्फेक्शन
हायपरथायरॉईडीझम
पॅरेन्कायमा (मूत्रपिंडाच्या ऊतींना) नुकसान
मायस्थेनिया ग्रॅव्हिस
जखम, भाजणे
कुपोषण
व्हिटॅमिन सी घेणे
हार्मोन्स
टीएसएच- थायरॉईड-उत्तेजक संप्रेरक. थायरॉईड ग्रंथीमधील विशिष्ट रिसेप्टर्सवर कार्य करून, ते थायरॉक्सिनचे उत्पादन आणि सक्रियकरण उत्तेजित करते. याव्यतिरिक्त, थायरोट्रॉपिनमुळे काही दीर्घकालीन परिणाम होतात जे प्रकट होण्यासाठी अनेक दिवस लागतात. हे, उदाहरणार्थ, प्रथिने, न्यूक्लिक ऍसिडस्, फॉस्फोलिपिड्सच्या संश्लेषणात वाढ, थायरॉईड पेशींच्या संख्येत आणि आकारात वाढ आहे. थायरोट्रोपिन हे स्राव मध्ये दैनंदिन चढउतार द्वारे दर्शविले जाते. तथापि, आपण आधीच समजून घेतल्याप्रमाणे, या संप्रेरकाच्या उत्सर्जनाच्या समस्यांमुळे थायरॉईड ग्रंथीमध्ये समस्या उद्भवतील.वाढ होण्याची कारणे:
हायपोथायरॉईडीझम
गंभीर मानसिक आजार
अधिवृक्क अपुरेपणा
विविध ट्यूमर (पिट्यूटरी ट्यूमर इ.)
डाउनग्रेडची कारणे:
हायपरथायरॉईडीझम
पिट्यूटरी इजा
पिट्यूटरी ग्रंथीचे कार्य कमी होणे
मोफत T4 - थायरॉईड संप्रेरक. रक्तामध्ये फिरणारे बहुतेक T4 ट्रान्सपोर्ट प्रोटीनशी संबंधित असतात, हार्मोनचा मुक्त भाग, जो एकूण T4 च्या एकाग्रतेच्या 3-5% बनवतो, त्याचे जैविक प्रभाव असतात. रक्तातील T4 ची एकाग्रता T3 च्या एकाग्रतेपेक्षा जास्त आहे. बेसल चयापचय दर वाढवून, ते मेंदू, प्लीहा आणि अंडकोषांच्या ऊतींचा अपवाद वगळता शरीराच्या सर्व ऊतींद्वारे उष्णता उत्पादन आणि ऑक्सिजनचा वापर वाढवते. ज्यामुळे शरीराला जीवनसत्त्वांची गरज वाढते. यकृतामध्ये व्हिटॅमिन ए चे संश्लेषण उत्तेजित करते. रक्तातील कोलेस्टेरॉल आणि ट्रायग्लिसरीनची एकाग्रता कमी करते, प्रथिने चयापचय गतिमान करते. मूत्रात कॅल्शियमचे उत्सर्जन वाढवते, हाडांच्या ऊतींचे एक्सचेंज सक्रिय करते. हृदयावर सकारात्मक परिणाम होतो.
मोफत T3. - थायरॉईड संप्रेरक. ऊतींद्वारे ऑक्सिजनची देवाणघेवाण आणि शोषण उत्तेजित करते (टी 4 पेक्षा अधिक सक्रिय). थायरॉईड फॉलिक्युलर सेल्स अंडर कंट्रोल (TSH) द्वारे उत्पादित. कार्ये T4 सारखीच आहेत.
मोफत टेस्टोस्टेरॉन - रक्त टेस्टोस्टेरॉनचा जैविक दृष्ट्या सक्रिय भाग - पुरुषांमधील दुय्यम लैंगिक वैशिष्ट्ये, यौवन आणि सामान्य लैंगिक कार्याच्या विकासासाठी जबाबदार स्टेरॉइड एंड्रोजेनिक हार्मोन.
एफएसएच(follicle stimulating hormone). एक पिट्यूटरी गोनाडोट्रॉपिक संप्रेरक जो पुरुषांमधील सेमिनिफेरस ट्यूबल्स आणि शुक्राणूजन्य विकासास उत्तेजित करतो. FSH प्लाझ्मामध्ये टेस्टोस्टेरॉनची एकाग्रता वाढवते, ज्यामुळे शुक्राणूंची परिपक्वता प्रक्रिया सुनिश्चित होते.
एलजी(luteinizing संप्रेरक). महिलांमध्ये, ते एस्ट्रोजेनचे संश्लेषण उत्तेजित करते; प्रोजेस्टेरॉनचा स्राव आणि कॉर्पस ल्यूटियमची निर्मिती नियंत्रित करते. एलएचच्या गंभीर स्तरावर पोहोचल्याने ओव्हुलेशन होते आणि कॉर्पस ल्यूटियममध्ये प्रोजेस्टेरॉनचे संश्लेषण उत्तेजित होते.
पुरुषांमध्ये, सेक्स हार्मोन-बाइंडिंग ग्लोब्युलिन (SHBG) च्या निर्मितीला उत्तेजन देऊन, ते टेस्टोस्टेरॉनसाठी सेमिनिफेरस ट्यूबल्सची पारगम्यता वाढवते. हे रक्ताच्या प्लाझ्मामध्ये टेस्टोस्टेरॉनची एकाग्रता वाढवते, जे शुक्राणूंच्या परिपक्वतामध्ये योगदान देते.
एस्ट्रॅडिओल.स्त्रियांमध्ये, एस्ट्रॅडिओल हार्मोन स्त्री प्रजनन प्रणालीची निर्मिती, तारुण्य कालावधीत महिला दुय्यम लैंगिक वैशिष्ट्यांचा विकास, मासिक पाळीच्या कार्याची निर्मिती आणि नियमन, अंड्याचा विकास, गर्भधारणेदरम्यान गर्भाशयाची वाढ आणि विकास सुनिश्चित करते. ; लैंगिक वर्तनाच्या सायकोफिजियोलॉजिकल वैशिष्ट्यांसाठी जबाबदार.
पुरुषांना हा हार्मोन तपासणे देखील अर्थपूर्ण आहे.
प्रोजेस्टेरॉन - अंडाशय आणि प्लेसेंटाच्या कॉर्पस ल्यूटियमचे स्टिरॉइड हार्मोन, गर्भधारणेच्या सर्व टप्प्यांसाठी आवश्यक. महिलांसाठी शिफारस केलेले.
प्रोलॅक्टिन.हे मूत्रपिंड, यकृत, शरीरातील चयापचय, तसेच महिला स्तन ग्रंथींच्या विकास आणि कार्यप्रणालीवर परिणाम करते. म्हणून, शरीराच्या वरील अवयव आणि प्रणालींच्या रोगांचा संशय असल्यास, तसेच इस्ट्रोजेन आणि अँटीहिस्टामाइन्सच्या उपचारादरम्यान या हार्मोनचे विश्लेषण केले जाते. जर तुम्हाला वंध्यत्वाचा संशय असेल - महिला किंवा पुरुष - या हार्मोनच्या पातळीसाठी चाचणी घेण्याची देखील शिफारस केली जाते. जर ते उंचावले असेल तर ते दोन्ही लिंगांमधील गोनाड्सच्या कार्यावर नकारात्मक परिणाम करते, ज्यामुळे गर्भधारणा आणि वंध्यत्वात समस्या उद्भवतात.
तीव्र हृदय अपयश
क्रॉनिक हार्ट फेल्युअर (CHF) हा एक आजार आहे ज्यामध्ये हृदय शरीराला ऑक्सिजन पुरवण्यासाठी पुरेसे रक्त पंप करू शकत नाही. हे हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या अनेक रोगांच्या परिणामी उद्भवू शकते, त्यापैकी कोरोनरी हृदयरोग, उच्च रक्तदाब, संधिवात हृदयरोग आणि एंडोकार्डिटिस हे सर्वात सामान्य आहेत. कमकुवत हृदयाचे स्नायू रक्त पंप करण्यास असमर्थ असतात, ते रक्तवाहिन्यांमध्ये कमी कमी फेकतात.
हृदयाची विफलता हळूहळू विकसित होते आणि सुरुवातीच्या टप्प्यात केवळ शारीरिक श्रमानेच प्रकट होते. विश्रांतीवर वैशिष्ट्यपूर्ण लक्षणे रोगाचा गंभीर टप्पा दर्शवतात. प्रगती करत असताना, CHF रुग्णाची स्थिती लक्षणीयरीत्या बिघडवते, कार्यक्षमता आणि अपंगत्व कमी करते. त्याचा परिणाम दीर्घकाळ यकृत आणि मूत्रपिंड निकामी होणे, रक्ताच्या गुठळ्या होणे, स्ट्रोक होऊ शकतो.
वेळेवर निदान आणि उपचार रोगाचा विकास मंद करू शकतात आणि धोकादायक गुंतागुंत टाळू शकतात. स्थिती स्थिर करण्यासाठी महत्त्वपूर्ण भूमिका योग्य जीवनशैलीला दिली जाते: वजन कमी करणे, कमी मीठयुक्त आहार, शारीरिक आणि भावनिक ताण मर्यादित करणे.
रशियन समानार्थी शब्द
कंजेस्टिव्ह हृदय अपयश, हृदय अपयश.
हृदय अपयश, रक्तसंचय हृदय अपयश.
हृदयाच्या विफलतेचे नैदानिक अभिव्यक्ती त्याच्या कालावधी आणि तीव्रतेवर अवलंबून असते आणि बरेच वैविध्यपूर्ण असतात. रोगाचा विकास मंद आहे आणि अनेक वर्षे लागतात. उपचार न केल्यास रुग्णाची प्रकृती बिघडू शकते.
तीव्र हृदय अपयशाच्या मुख्य लक्षणांमध्ये हे समाविष्ट आहे:
- शारीरिक श्रम करताना, क्षैतिज स्थितीत जाताना आणि नंतर विश्रांती घेताना श्वास लागणे;
- चक्कर येणे, थकवा आणि अशक्तपणा;
- मळमळ आणि भूक नसणे;
- पाय सुजणे;
- उदर पोकळी (जलोदर) मध्ये द्रव जमा होणे;
- एडीमाच्या पार्श्वभूमीवर वजन वाढणे;
- जलद किंवा अनियमित हृदयाचा ठोका;
- गुलाबी थुंकीसह कोरडा खोकला;
- लक्ष आणि बुद्धिमत्ता कमी.
रोगाबद्दल सामान्य माहिती
आकुंचन केल्याने, हृदय रक्तवाहिन्यांद्वारे सतत रक्ताभिसरण प्रदान करते. रक्तासह, ऑक्सिजन आणि पोषक घटक सर्व अवयव आणि ऊतींमध्ये प्रवेश करतात आणि द्रवपदार्थासह चयापचयातील अंतिम उत्पादने काढून टाकली जातात. हे दोन टप्पे बदलून साध्य केले जाते: हृदयाच्या स्नायूचे आकुंचन (ज्याला सिस्टोल म्हणतात) आणि त्याचे विश्रांती (डायस्टोल). ह्रदयाचा क्रियाकलाप कोणत्या टप्प्यात त्याचे कार्य व्यत्यय आणते यावर अवलंबून, ते सिस्टोलिक किंवा डायस्टोलिक हृदयाच्या विफलतेबद्दल बोलतात.
- सिस्टोलिक हार्ट फेल्युअर हा हृदयाच्या स्नायूच्या कमकुवतपणाचा परिणाम आहे आणि हृदयाच्या कक्षांमधून रक्ताचे अपुरे उत्सर्जन द्वारे दर्शविले जाते. त्याची सर्वात सामान्य कारणे म्हणजे इस्केमिक हृदयरोग आणि डायलेटेड मायोकार्डियोपॅथी. पुरुषांमध्ये जास्त प्रमाणात दिसून येते.
- जेव्हा हृदयाचे स्नायू ताणण्याची क्षमता गमावतात तेव्हा डायस्टोलिक हृदय अपयश विकसित होते. परिणामी, रक्ताची खूपच कमी मात्रा अट्रियामध्ये प्रवेश करते. धमनी उच्च रक्तदाब, हायपरट्रॉफिक मायोकार्डियोपॅथी आणि स्टेनोसिंग पेरीकार्डिटिस ही सर्वात सामान्य कारणे आहेत.
मानवी हृदय सशर्त उजव्या आणि डाव्या भागात विभागले जाऊ शकते. फुफ्फुसांमध्ये रक्त पंप करणे आणि ते ऑक्सिजनसह संतृप्त करणे हे हृदयाच्या उजव्या भागांच्या कार्याद्वारे सुनिश्चित केले जाते आणि डावे भाग ऊतींना रक्त पोहोचवण्यासाठी जबाबदार असतात. कोणते विभाग त्यांच्या कार्याचा सामना करत नाहीत यावर अवलंबून, ते उजव्या वेंट्रिक्युलर किंवा डाव्या वेंट्रिक्युलर हृदयाच्या विफलतेबद्दल बोलतात. डाव्या विभागांच्या अशक्त कामामुळे, श्वासोच्छवासाचा त्रास आणि खोकला समोर येतो. उजव्या बाजूची अपुरेपणा सिस्टमिक एडेमा द्वारे प्रकट होते.
आवश्यक औषधे निवडण्यासाठी, हृदयाच्या विफलतेच्या घटनेची यंत्रणा आणि त्याचे प्रकार निश्चित करणे फार महत्वाचे आहे.
धोका कोणाला आहे?
क्रॉनिक हार्ट फेल्युअरच्या विकासासाठी खालील जोखीम घटकांपैकी किमान एकाची उपस्थिती पुरेशी आहे. दोन किंवा अधिक घटकांच्या संयोगाने रोग होण्याची शक्यता मोठ्या प्रमाणात वाढते.
जोखीम गटात खालील रुग्णांचा समावेश होतो:
- उच्च रक्तदाब;
- इस्केमिक हृदयरोग;
- भूतकाळातील मायोकार्डियल इन्फेक्शन;
- हृदयाच्या लयमध्ये अडथळा;
- मधुमेह;
- जन्मजात हृदयरोग;
- आयुष्यभर वारंवार व्हायरल रोग;
- तीव्र मुत्र अपयश;
- दारूचे व्यसन.
"क्रॉनिक हार्ट फेल्युअर" चे निदान रोगाचा इतिहास, वैशिष्ट्यपूर्ण लक्षणे आणि प्रयोगशाळा आणि इतर अभ्यासांचे परिणाम यांच्या आधारे केले जाते.
प्रयोगशाळा संशोधन
- सामान्य रक्त चाचणीमध्ये, बहुतेक वेळा कोणतेही बदल होत नाहीत. काही प्रकरणांमध्ये, मध्यम तीव्र अशक्तपणा निर्धारित केला जाऊ शकतो.
- एरिथ्रोसाइट सेडिमेंटेशन रेट (ESR) उंचावला जाऊ शकतो, विशेषत: जेव्हा हृदय अपयश हा संधिवात हृदयरोग किंवा संसर्गजन्य एंडोकार्डिटिसचा परिणाम असतो.
- मूत्रपिंडाच्या गुंतागुंतांचे निदान करण्यासाठी आणि मूत्रपिंडाच्या सूजाची उत्पत्ती नाकारण्यासाठी मूत्र विश्लेषण महत्वाचे आहे. तीव्र हृदयाच्या विफलतेच्या संभाव्य अभिव्यक्तींपैकी एक म्हणजे लघवीमध्ये उच्च पातळीचे प्रथिने.
- रक्तातील एकूण प्रथिने आणि प्रथिनांचे अंश इडेमेटस द्रवपदार्थात पुनर्वितरण झाल्यामुळे कमी होऊ शकतात.
- रक्तातील ग्लुकोज. हृदयाच्या विफलतेसाठी जोखीम घटकांपैकी एक म्हणून मधुमेह मेल्तिस वगळणे महत्वाचे आहे.
- कोलेस्टेरॉल. उच्च आणि कमी घनतेचे लिपोप्रोटीन. कोलेस्टेरॉलची वाढलेली पातळी आणि एथेरोस्क्लेरोसिस, कोरोनरी हृदयरोग आणि उच्च रक्तदाब यांच्यात स्पष्ट संबंध आहे. हृदयाच्या विफलतेमध्ये उच्च कोलेस्टेरॉल आणि लिपोप्रोटीनची पातळी रोगाचा अधिक गंभीर मार्ग दर्शवू शकते.
- रक्तातील सोडियम आणि पोटॅशियम. क्रॉनिक हार्ट फेल्युअरमध्ये, रक्ताच्या सीरममधील त्यांची पातळी एडेमामुळे लक्षणीय बदलू शकते. लघवीचे प्रमाण वाढवणारी औषधे लिहून देताना रक्त रचना नियंत्रण विशेषतः महत्वाचे आहे.
- मेंदू सोडियम
हृदय तपासणी
बहुतेकदा, ज्या व्यक्तीला प्रथम हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या कोणत्याही तक्रारी जाणवतात, बाह्यरुग्ण टप्प्यावर प्रारंभिक भेटी दरम्यान, पूर्ण वाढ झालेल्या हृदयविज्ञान आणि संबंधित परीक्षांना मागे टाकून, ताबडतोब उपचार घेतात, ज्यामध्ये इन्स्ट्रुमेंटल आणि प्रयोगशाळा निदान पद्धतींचा समावेश असावा.
क्लिनिकल लक्षणांच्या प्राबल्यावर अवलंबून, रुग्णांचे तीन मुख्य गट सशर्तपणे ओळखले जाऊ शकतात:
1. हृदयाच्या क्षेत्रातील वेदनांच्या तक्रारी असलेले रुग्ण
2. उच्च रक्तदाब असलेले रुग्ण
3. लय अडथळा असलेले रुग्ण, हृदयाच्या कामात व्यत्यय
नैदानिक लक्षणांचे विविध संयोजन देखील शक्य आहेत (उच्च रक्तदाबाच्या पार्श्वभूमीवर लय अडथळा आणि हृदयातील वेदना).
किमान परीक्षेत हे समाविष्ट असावे:
- तक्रारींचा तपशीलवार संग्रह आणि शारीरिक तपासणीसह कार्डिओलॉजिस्टद्वारे तपासणी (ध्वनी, तालवाद्य)
- ईसीजी (१२-लीड ईसीजी, लाँग टेप ईसीजी, कार्डिओटोग्राफी, ईकेटीजी-६०, आयसोमेट्रिक व्यायाम ईसीजी)
- हृदयाचा अल्ट्रासाऊंड (अल्ट्रासाऊंड), रक्तवहिन्यासंबंधी डोपलेग्राफी, ट्रान्सोफेजल अल्ट्रासाऊंड (हृदयाच्या पोकळीतील रक्ताच्या गुठळ्या वगळण्यासाठी अनेकदा लय व्यत्यय आवश्यक असते), मूत्रपिंडाचा अल्ट्रासाऊंड, अधिवृक्क ग्रंथी, थायरॉईड ग्रंथी
- रक्तदाब आणि ईसीजीचे दैनिक निरीक्षण (होल्टर मॉनिटरिंग)
- लोड चाचण्या (वेलर्गोमेट्रिक, ट्रेडमिल चाचणी, माहिती आणि औषधीय चाचण्या)
- संबंधित तज्ञांचा सल्ला (एंडोक्रिनोलॉजिस्ट, स्त्रीरोग तज्ञ, नेत्ररोग तज्ञ, गॅस्ट्रोएन्टेरोलॉजिस्ट, न्यूरोलॉजिस्ट, नेफ्रोलॉजिस्ट इ.)
- प्रयोगशाळा अभ्यास: जैवरासायनिक रक्त चाचणी (ग्लूकोज, इलेक्ट्रोलाइट्स, लिपिड स्पेक्ट्रम, कोलेस्टेरॉल आणि इतर कार्डियाक एन्झाईम्स), विशिष्ट हार्मोन्सची पातळी निश्चित करणे (थायरॉईड ग्रंथी, मेंदू नेट्रियुरेटिक पेप्टाइड).
हृदयदुखी
सर्वात सामान्य कारणे:
- इस्केमिक हृदयरोग (CHD)
- वाल्वुलर हृदयरोग
- न्यूरोकिर्क्युलेटरी डायस्टोनिया (NCD)
मणक्याच्या (ऑस्टिओचोंड्रोसिस) रोगांमधील वेदनांच्या विभेदक निदानासाठी एक विशेष भूमिका नियुक्त केली पाहिजे.
परीक्षेत महत्वाची भूमिका ईसीजी बदलांना दिली जाते, ज्यामध्ये व्यायाम चाचण्या आणि दैनंदिन निरीक्षण, तसेच जैवरासायनिक रक्त चाचणी (लिपोप्रोटीन्स, ट्रायग्लिसराइड्स) मध्ये बदल समाविष्ट आहेत. आवश्यक असल्यास, अंतिम निदान स्थापित करण्यासाठी आणि पुढील उपचार पद्धती निर्धारित करण्यासाठी कोरोनरी अँजिओग्राफी केली जाते. उपचार पुराणमतवादी (औषध), एंडोव्हस्कुलर (अँजिओप्लास्टी आणि ब्रॅचियल किंवा फेमोरल धमनीद्वारे कोरोनरी धमन्यांमध्ये स्टेंट बसवणे), सर्जिकल (कार्डिओपल्मोनरी बायपाससह कोरोनरी बायपास ग्राफ्टिंग किंवा धडधडणाऱ्या हृदयावर) असू शकतात.
मणक्याच्या ऑस्टिओचोंड्रोसिसचा संशय असल्यास, न्यूरोलॉजिस्टशी सल्लामसलत करणे आवश्यक आहे, जे आवश्यक अभ्यासांचे प्रमाण निर्धारित करते (सीटी, एमआरआय इ.)
उच्च रक्तदाब
सर्वप्रथम, धमनी उच्च रक्तदाब (विशिष्ट अवयवांच्या रोगांमुळे होणारे उच्च रक्तदाब) चे लक्षणात्मक स्वरूप वगळणे आवश्यक आहे. अशा उच्च रक्तदाबामध्ये मूत्रपिंड आणि त्यांच्या रक्तवाहिन्यांच्या रोगांच्या पार्श्वभूमीवर उच्च रक्तदाब, मूत्रपिंड आणि अधिवृक्क ग्रंथींचे ट्यूमर, मेंदूतील ट्यूमर, रक्तवहिन्यासंबंधी रोग (महाधमनी, इतर रक्तवहिन्यासंबंधी पॅथॉलॉजी.) वाढलेल्या रक्तदाबाची अंतःस्रावी कारणे विशेष लक्ष देण्यास पात्र आहेत. विशेषतः 45 वर्षांनंतर महिलांमध्ये.
जर हायपरटेन्शनचे कारण सापडत नसेल (आणि हे सुमारे 95% प्रकरणांमध्ये घडते), तर अशा उच्च रक्तदाबाला इडिओपॅथिक किंवा अत्यावश्यक मानले जाते (तो एक स्वतंत्र रोग आहे) आणि विशेष औषधांसह उपचार आवश्यक आहे. हे समजून घेणे फार महत्वाचे आहे की या रोगासाठी पद्धतशीर, अनेकदा आजीवन उपचार आवश्यक आहेत. उच्च रक्तदाब कमी करण्यासाठी केवळ उच्च रक्तदाब कमी करण्यासाठी अँटीहाइपरटेन्सिव्ह औषधे घेणे आणि ती सतत आणि नियमित न घेणे ही एक सामान्य चूक आहे. (रक्तदाब कमी करण्यासाठी मार्गदर्शक तत्त्वे पहा.)
लय गडबड, हृदयाच्या कामात व्यत्यय
निदानामध्ये महत्त्वाची भूमिका इलेक्ट्रोकार्डियोग्राम (ECG) च्या डेटाशी संबंधित आहे. एरिथमियाची कारणे शोधण्यासाठी, सेंद्रिय कारणे वगळणे आवश्यक आहे (हृदयाच्या वाल्वुलर उपकरणाचे घाव) - यासाठी, हृदयाचा अल्ट्रासाऊंड केला जातो - आणि कोरोनरी हृदयरोग. काही अतालता जन्मजात असू शकतात. अॅरिथमियाचे वारंवार कारण थायरॉईड ग्रंथीचे बिघडलेले कार्य असू शकते, ज्यासाठी संपूर्ण एंडोक्राइनोलॉजिकल तपासणी (एंडोक्रिनोलॉजिस्टचा सल्ला, रक्तातील हार्मोन्सची पातळी निश्चित करणे) आवश्यक आहे. कारण स्थापित करताना आणि लय गडबडीचे स्वरूप निर्धारित करताना, हृदयाचा इलेक्ट्रोफिजियोलॉजिकल अभ्यास (ईपीएस) आवश्यक असू शकतो.
क्लिनिकल रक्त चाचणीचे परिणाम काय सांगतात?
 आयुष्यात एकदा तरी क्लिनिकल (किंवा सामान्य) रक्त तपासणी न केलेली व्यक्ती सापडणे क्वचितच शक्य आहे. विविध रोगांचे निदान करण्यासाठी ही सर्वात जास्त वापरल्या जाणार्या चाचण्यांपैकी एक आहे; असा व्यावसायिकपणे केलेला अभ्यास डॉक्टरांना रुग्णाच्या आरोग्याच्या स्थितीबद्दल बरेच काही सांगू शकतो.
आयुष्यात एकदा तरी क्लिनिकल (किंवा सामान्य) रक्त तपासणी न केलेली व्यक्ती सापडणे क्वचितच शक्य आहे. विविध रोगांचे निदान करण्यासाठी ही सर्वात जास्त वापरल्या जाणार्या चाचण्यांपैकी एक आहे; असा व्यावसायिकपणे केलेला अभ्यास डॉक्टरांना रुग्णाच्या आरोग्याच्या स्थितीबद्दल बरेच काही सांगू शकतो.
बहुतेकदा, लोक, प्रयोगशाळेत क्लिनिकल रक्त चाचणीचे परिणाम स्वतंत्रपणे प्राप्त करतात किंवा डॉक्टरांकडून त्यांचे स्पष्टीकरण ऐकतात, या किंवा त्या निर्देशकाचा अर्थ काय आहे आणि ते त्यांच्या स्थितीशी कसे संबंधित आहेत हे समजत नाही. अर्थात, रुग्णाने डॉक्टरांची "बदली" करू नये आणि प्राप्त झालेल्या परिणामांवर आधारित निदान करण्याचा प्रयत्न करू नये. या लेखाचा उद्देश संपूर्ण रक्तसंख्येच्या मुख्य निर्देशकांसह वाचकांच्या विस्तृत श्रेणीची ओळख करून देणे हा आहे, जेणेकरून रुग्णांशी संवाद साधताना डॉक्टरांनी वापरलेली शब्दावली "सात सील असलेले गुप्त" नाही आणि डॉक्टर आणि रुग्ण एकमेकांना चांगले समजून घ्या.
सामान्य रक्त तपासणीसाठी, सकाळी रिकाम्या पोटी बोटातून (किंवा रक्तवाहिनीतून) रक्त घेतले जाते. आदल्या रात्री, चरबीयुक्त पदार्थांपासून परावृत्त करण्याची शिफारस केली जाते, कारण यामुळे ल्यूकोसाइट्सच्या संख्येवर परिणाम होऊ शकतो. तणाव रक्त चित्र देखील विकृत करू शकतो - अगदी क्लिनिकच्या मार्गावर एखाद्याशी भांडण.
विश्लेषणासाठी, डिस्पोजेबल निर्जंतुकीकरण साधने वापरली जातात. रक्ताचे नमुने तपासणाऱ्या प्रयोगशाळेतील सहाय्यकाने एकतर डिस्पोजेबल हातमोजे किंवा रबरच्या हातमोजेमध्ये काम केले पाहिजे, जे प्रत्येक रक्ताच्या नमुन्यानंतर जंतुनाशक द्रावणाने निर्जंतुक केले जातात आणि आवश्यकतेनुसार बदलतात.
पारंपारिकपणे, डाव्या हाताच्या चौथ्या बोटातून रक्त घेतले जाते, जे कापूस लोकर आणि अल्कोहोलने काळजीपूर्वक पुसले जाते, त्यानंतर बोटाच्या मांसामध्ये 2-3 मिमी खोलीपर्यंत विशेष सुईने इंजेक्शन केले जाते. रक्ताचा पहिला थेंब इथरमध्ये भिजवलेल्या कापूस लोकरने काढून टाकला जातो. प्रथम, हिमोग्लोबिन आणि ईएसआर निर्धारित करण्यासाठी रक्त घेतले जाते, नंतर एरिथ्रोसाइट्स आणि ल्यूकोसाइट्सची संख्या निश्चित करण्यासाठी, त्यानंतर चष्मा वापरून रक्त स्मीअर केले जातात आणि पेशींच्या संरचनेचा सूक्ष्मदर्शकाखाली अभ्यास केला जातो.
याव्यतिरिक्त, आपल्याला हे लक्षात घेणे आवश्यक आहे की सामान्य (क्लिनिकल) रक्त चाचणीसाठी प्रत्येक प्रयोगशाळेचे स्वतःचे "नियम" असतात, म्हणून डॉक्टरांना सर्व प्रश्न विचारणे चांगले.
सामान्य रक्त तपासणी कोणत्याही विशिष्ट डॉक्टरांना मदत करते. रक्त चाचणी (हिमोग्राम) च्या परिणामांवर आधारित, डॉक्टर शरीराच्या स्थितीचे सक्षमपणे मूल्यांकन करू शकतो, प्राथमिक निदान करू शकतो आणि वेळेवर योग्य उपचार लिहून देऊ शकतो.
तर, सामान्य (क्लिनिकल) रक्त चाचणी दर्शवते:
- एरिथ्रोसाइट्सची संख्या
- एरिथ्रोसाइट सेडिमेंटेशन रेट (ESR),
- हिमोग्लोबिन सामग्री,
- ल्युकोसाइट्सची संख्या
- ल्युकोसाइट सूत्र
- आणि इतर निर्देशक, ज्यापैकी प्रत्येक आपण तपशीलवार विचार करू.
लाल रक्तपेशीलाल रक्तपेशी म्हणूनही ओळखले जाते. मानवांमध्ये, 1 मिमी³ रक्तामध्ये 4.5-5 दशलक्ष लाल रक्तपेशी असतात. लाल रक्तपेशींमध्ये हिमोग्लोबिन, ऑक्सिजन आणि कार्बन डायऑक्साइड असते. लाल रक्तपेशींची संख्या वाढणे हे ल्युकेमिया, फुफ्फुसांचे जुनाट आजार, जन्मजात हृदयविकार यासारख्या आजारांचे लक्षण आहे. अशक्तपणा (लाल रक्तपेशींची संख्या कमी होणे) तणाव, वाढलेली शारीरिक हालचाल, उपासमार यामुळे होऊ शकते. लाल रक्तपेशींची संख्या कमी होण्याचे कारण त्वरित ठरवणे शक्य नसल्यास, हेमॅटोलॉजिस्टकडे जाणे आणि अतिरिक्त तपासणी करणे चांगले.
लाल रक्तपेशींच्या सामग्रीमध्ये लक्षणीय वाढ एरिथ्रेमिया (रक्त रोगांपैकी एक) दर्शवू शकते. याव्यतिरिक्त, लाल रक्तपेशींच्या संख्येत वाढ (एरिथोसाइटोसिस, पॉलीसिथेमिया) तीव्र विषबाधामध्ये दिसून येते, जेव्हा, तीव्र उलट्या आणि अतिसारामुळे शरीरात द्रवपदार्थाची मोठी कमतरता असते; ऍसिडोसिससह (विशिष्ट रोगांच्या तीव्रतेदरम्यान चयापचय विकारांमुळे); विविध कारणांमुळे द्रव कमी होणे (उष्णता, आजारपण, प्रचंड शारीरिक श्रम); दीर्घकाळापर्यंत हृदय व रक्तवाहिन्यासंबंधी किंवा फुफ्फुसीय रोगांसह, जेव्हा शरीराला ऑक्सिजन पुरेसा पुरेसा नसतो आणि तरीही ऊतींना ऑक्सिजन पोहोचवण्याच्या प्रयत्नात लाल रक्तपेशींची संख्या वाढते; किंवा जेव्हा एखादी व्यक्ती उच्च प्रदेशात असते, जेव्हा त्याला पुरेसा ऑक्सिजन मिळत नाही.
रंग सूचक- कोणत्याही वयोगटातील लोकांमध्ये त्याचे सामान्य मूल्य 0.85-1.15 आहे. रक्ताचा रंग निर्देशांक हिमोग्लोबिनसह लाल रक्तपेशींच्या संपृक्ततेच्या डिग्रीचा सूचक आहे आणि रक्तातील लाल रक्तपेशी आणि हिमोग्लोबिन यांच्यातील गुणोत्तर दर्शवतो. जेव्हा त्याची मूल्ये सर्वसामान्यांपेक्षा वेगळी असतात, तेव्हा हे मुळात अशक्तपणाची उपस्थिती दर्शवते. या प्रकरणात, अशक्तपणा विभागलेला आहे:
- हायपोक्रोमिक - रंग निर्देशांक 0.85 पेक्षा कमी;
- हायपरक्रोमिक - रंग निर्देशांक 1.15 पेक्षा जास्त आहे.
तथापि, अशक्तपणा देखील नॉर्मोक्रोमिक असू शकतो - जेव्हा रंग निर्देशांक सामान्य श्रेणीमध्ये राहतो.
रेटिक्युलोसाइट्सएरिथ्रोसाइट्सचे तरुण प्रकार आहेत. मुलांमध्ये त्यापैकी अधिक आहेत, प्रौढांकडे कमी आहे, कारण शरीराची निर्मिती आणि वाढ आधीच पूर्ण झाली आहे. अशक्तपणा किंवा मलेरियासह रेटिक्युलोसाइट्सच्या संख्येत वाढ दिसून येते. रेटिक्युलोसाइट्सची संख्या कमी होणे किंवा त्यांची अनुपस्थिती हे अशक्तपणाचे एक प्रतिकूल लक्षण आहे, जे दर्शविते की अस्थिमज्जा लाल रक्तपेशी तयार करण्याची क्षमता गमावली आहे.
एरिथ्रोसाइट सेडिमेंटेशन रेट (ESR)एरिथ्रोसाइट्स रक्ताच्या प्लाझ्मापासून विभक्त होऊन चाचणी ट्यूबमध्ये किती लवकर स्थायिक होतात हे निर्धारित करते. स्त्रियांमध्ये, ESR दर पुरुषांपेक्षा किंचित जास्त असतो; गर्भधारणेदरम्यान, ESR वाढते. सामान्यतः, पुरुषांमध्ये ईएसआर मूल्य 10 मिमी / तासापेक्षा जास्त नसते आणि महिलांमध्ये - 15 मिमी / तास.. ईएसआर निर्देशक विविध रोगांसह विविध घटकांवर अवलंबून बदलू शकतो.
रक्त चाचणीमध्ये ईएसआरमध्ये वाढ हे एक निर्देशक आहे जे डॉक्टरांना असे गृहीत धरते की रुग्णाला तीव्र किंवा जुनाट दाहक प्रक्रिया आहे (न्यूमोनिया, ऑस्टियोमायलिटिस, क्षयरोग, सिफिलीस), तसेच ईएसआरमध्ये वाढ विषबाधाचे वैशिष्ट्य आहे, ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे, जखम, हाडे फ्रॅक्चर, अशक्तपणा, मूत्रपिंड रोग, कर्करोग. हे ऑपरेशन्सनंतर आणि विशिष्ट औषधे घेतल्याच्या परिणामी दिसून येते. कॉर्टिकोस्टिरॉईड्स घेत असताना, स्नायूंच्या वस्तुमानात घट झाल्यामुळे, उपवास करताना ESR मध्ये घट होते.
हिमोग्लोबिन- लाल रक्तपेशींमध्ये असलेले एक जटिल लोहयुक्त प्रथिने - एरिथ्रोसाइट्स - प्राणी आणि मानवांचे, ऑक्सिजनसह उलटे बांधून ठेवण्यास सक्षम, ऊतींमध्ये त्याचे हस्तांतरण सुनिश्चित करते. मानवी रक्तातील हिमोग्लोबिनची सामान्य सामग्री मानली जाते: पुरुषांमध्ये 130-170 ग्रॅम/ली, महिलांमध्ये 120-150 ग्रॅम/ली; मुलांमध्ये - 120-140 ग्रॅम / ली. रक्त हिमोग्लोबिन ऑक्सिजन आणि कार्बन डाय ऑक्साईडच्या वाहतुकीत सामील आहे, पीएच संतुलन राखते. म्हणून, हिमोग्लोबिनचे निर्धारण हे सामान्य रक्त चाचणीचे सर्वात महत्वाचे कार्य आहे.
कमी हिमोग्लोबिन (अशक्तपणा) मोठ्या प्रमाणात रक्त कमी झाल्याचा परिणाम असू शकतो, हिमोग्लोबिनच्या निर्मितीसाठी आवश्यक असलेल्या लोहाची कमतरता असते तेव्हा हिमोग्लोबिनमध्ये घट होते. तसेच, कमी हिमोग्लोबिन (अॅनिमिया) हा रक्त रोग आणि त्यांच्याशी संबंधित नसलेल्या अनेक जुनाट आजारांचा परिणाम आहे.
सामान्य हिमोग्लोबिन पातळीपेक्षा जास्त असणे हे अनेक रक्त विकारांचे सूचक असू शकते, तर संपूर्ण रक्त गणना लाल रक्तपेशींमध्ये वाढ देखील दर्शवेल. भारदस्त हिमोग्लोबिन हे जन्मजात हृदय दोष, फुफ्फुसीय हृदय अपयश असलेल्या लोकांसाठी वैशिष्ट्यपूर्ण आहे. हिमोग्लोबिनमध्ये वाढ शारीरिक कारणांमुळे होऊ शकते - उड्डाणानंतर पायलटमध्ये, गिर्यारोहकांमध्ये, महत्त्वपूर्ण शारीरिक श्रमानंतर, हिमोग्लोबिनची पातळी सामान्यपेक्षा जास्त असते.
ल्युकोसाइट्स- हे परदेशी घटकांपासून आपल्या शरीराचे रक्षक आहेत. प्रौढ व्यक्तीच्या रक्तात, ल्युकोसाइट्समध्ये सरासरी 4-9x10 9 / l असते.. पांढऱ्या रक्त पेशी व्हायरस आणि बॅक्टेरियाशी लढतात आणि मरणाऱ्या पेशींचे रक्त शुद्ध करतात. ल्युकोसाइट्सचे अनेक प्रकार आहेत (मोनोसाइट्स, लिम्फोसाइट्स इ.). ल्युकोसाइट फॉर्म्युला आपल्याला रक्तातील ल्यूकोसाइट्सच्या या स्वरूपाच्या सामग्रीची गणना करण्यास अनुमती देते.
रक्त तपासणीमध्ये ल्युकोसाइट्स वाढलेल्या संख्येत आढळल्यास, याचा अर्थ व्हायरल, फंगल किंवा बॅक्टेरियाच्या संसर्गाची उपस्थिती असू शकते (न्यूमोनिया, टॉन्सिलिटिस, सेप्सिस, मेंदुज्वर, अॅपेन्डिसाइटिस, गळू, पॉलीआर्थरायटिस, पायलोनेफ्रायटिस, पेरिटोनिटिस) आणि हे लक्षण देखील असू शकते. शरीरातील विषबाधा (गाउट). भूतकाळातील बर्न आणि जखम, रक्तस्त्राव, शरीराची पोस्टऑपरेटिव्ह स्थिती, ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे, फुफ्फुस, मूत्रपिंड किंवा प्लीहा इन्फेक्शन, तीव्र आणि जुनाट अशक्तपणा, घातक ट्यूमर, या सर्व "त्रास" रक्त ल्युकोसाइट्सच्या संख्येत वाढ झाल्यामुळे आहेत.
स्त्रियांमध्ये, मासिक पाळीपूर्वी, गर्भधारणेच्या दुसऱ्या सहामाहीत आणि बाळाच्या जन्मादरम्यान रक्तातील ल्यूकोसाइट्समध्ये थोडीशी वाढ देखील दिसून येते.
ल्युकोसाइट्सच्या संख्येत घट, जी रक्त चाचणी दर्शवू शकते, हे व्हायरल आणि बॅक्टेरियाच्या संसर्गाचे पुरावे असू शकतात (फ्लू, विषमज्वर, व्हायरल हेपेटायटीस, सेप्सिस, गोवर, मलेरिया, रुबेला, गालगुंड, एड्स), संधिवात, मूत्रपिंड निकामी. , रेडिएशन सिकनेस, ल्युकेमियाचे काही प्रकार, अस्थिमज्जाचे रोग, अॅनाफिलेक्टिक शॉक, थकवा, अशक्तपणा. विशिष्ट औषधे (वेदनाशामक, दाहक-विरोधी औषधे) घेत असतानाही ल्युकोसाइट्सच्या संख्येत घट दिसून येते.
प्लेटलेट्सया पेशींना प्लेटलेट्स असेही म्हणतात. ते सर्वात लहान रक्त पेशी आहेत. प्लेटलेट्सची मुख्य भूमिका रक्त गोठण्याच्या प्रक्रियेत सहभाग आहे. रक्तवाहिन्यांमध्ये, प्लेटलेट्स भिंतींवर आणि रक्तप्रवाहात स्थित असू शकतात. विश्रांतीमध्ये, प्लेटलेट्स डिस्कच्या आकाराचे असतात. आवश्यक असल्यास, ते गोलासारखे बनतात आणि विशेष वाढ (स्यूडोपोडिया) तयार करतात. त्यांच्या मदतीने, प्लेटलेट्स एकत्र चिकटू शकतात किंवा खराब झालेल्या संवहनी भिंतीला चिकटू शकतात.
मासिक पाळीच्या दरम्यान आणि सामान्य गर्भधारणेदरम्यान महिलांमध्ये प्लेटलेट्सच्या संख्येत घट दिसून येते आणि व्यायामानंतर वाढ होते. तसेच, रक्तातील प्लेटलेट्सच्या संख्येत हंगामी आणि दैनंदिन चढ-उतार असतात. सामान्यतः, काही औषधे घेत असताना, जेव्हा केशिका विनाकारण फुटतात, नाकातून वारंवार रक्तस्त्राव होतो किंवा विविध रोगांची तपासणी केली जाते तेव्हा प्लेटलेट नियंत्रण लिहून दिले जाते.
रक्तातील प्लेटलेट्सच्या संख्येत वाढ (तथाकथित थ्रोम्बोसाइटोसिस) तेव्हा होते जेव्हा:
- दाहक प्रक्रिया (तीव्र संधिवात, क्षयरोग, अल्सरेटिव्ह कोलायटिस);
- तीव्र रक्त कमी होणे;
- हेमोलाइटिक अॅनिमिया (जेव्हा लाल रक्तपेशी नष्ट होतात);
- प्लीहा काढून टाकल्यानंतर परिस्थिती;
कॉर्टिकोस्टिरॉईड्सच्या उपचारादरम्यान लक्षात आले;
- काही दुर्मिळ आजार.
प्लेटलेट्सच्या संख्येत घट (थ्रॉम्बोसाइटोपेनिया) अनेक आनुवंशिक रोगांमध्ये दिसून येते, परंतु अधिग्रहित रोगांमध्ये ते बरेचदा दिसून येते. प्लेटलेट्सची संख्या कमी होते:
- तीव्र लोह कमतरता अशक्तपणा;
- काही जिवाणू आणि विषाणूजन्य संक्रमण;
- यकृत रोग;
- थायरॉईड ग्रंथीचे रोग;
- अनेक औषधांचा वापर (विनब्लास्टाईन, क्लोराम्फेनिकॉल, सल्फोनामाइड्स इ.);
- प्रणालीगत ल्युपस एरिथेमॅटोसस.
हेमॅटोक्रिट- हे एकूण रक्ताच्या प्रमाणाचे (टक्केवारीत) प्रमाण आहे, जे एरिथ्रोसाइट्स आहे. साधारणपणे, हा आकडा पुरुषांसाठी 40-48% आणि महिलांसाठी 36-42% असतो.
प्लाझ्माच्या तुलनेत एरिथ्रोसाइट्सचे प्रमाण यासह वाढते:
- निर्जलीकरण (निर्जलीकरण), जे विषाक्त रोग, अतिसार, उलट्या सह होते;
- जन्मजात हृदय दोष, ऊतींना अपुरा ऑक्सिजन पुरवठा;
- उंच पर्वतांमध्ये एक व्यक्ती शोधणे;
- अधिवृक्क कॉर्टेक्सची अपुरीता.
प्लाझ्माच्या संबंधात लाल रक्तपेशींचे प्रमाण रक्त पातळ होणे (हायड्रेमिया) किंवा अशक्तपणासह कमी होते.
एखाद्या व्यक्तीने ताबडतोब भरपूर द्रव प्यायल्यास हायड्रेमिया शारीरिक असू शकते. लक्षणीय रक्त कमी झाल्यानंतर, जेव्हा रक्ताचे प्रमाण पुनर्संचयित केले जाते तेव्हा भरपाई देणारा हायड्रेमिया होतो. पॅथॉलॉजिकल हायड्रेमिया पाणी-मीठ चयापचयच्या उल्लंघनात विकसित होतो आणि ग्लोमेरुलोनेफ्रायटिस, तीव्र आणि क्रॉनिक रेनल फेल्युअरसह, एडेमाच्या अभिसरणाच्या काळात हृदयाच्या विफलतेसह होतो.
रक्त सूत्र. ल्युकोसाइट फॉर्म्युलाचा अभ्यास महान निदानात्मक मूल्याचा आहे, जे अनेक रोगांमध्ये वैशिष्ट्यपूर्ण बदल दर्शविते. परंतु या डेटाचे नेहमी रक्त प्रणालीच्या इतर निर्देशकांसह आणि रुग्णाच्या सामान्य स्थितीचे मूल्यांकन केले पाहिजे.
विविध रोगांसाठी, खालील लक्षणांचे संयोजन पाहिले जाते: ल्यूकोसाइट्सची एकूण संख्या; न्यूट्रोफिल्सच्या आण्विक शिफ्टची उपस्थिती (तथाकथित "सूत्रानुसार डावीकडे शिफ्ट", म्हणजेच, तरुण, अपरिपक्व न्यूट्रोफिल्सच्या रक्तात दिसणे); वैयक्तिक ल्युकोसाइट्सची टक्केवारी; पेशींमध्ये डीजनरेटिव्ह बदलांची उपस्थिती किंवा अनुपस्थिती.
