अँटीहिस्टामाइन्सची यादी. अँटीहिस्टामाइन्स काय आहेत आणि मुलांसाठी आणि प्रौढांसाठी कोणते चांगले आणि अधिक प्रभावी आहेत? मास्ट सेल मेम्ब्रेन स्टॅबिलायझर्स: ऍलर्जी गोळ्या प्रत्येकासाठी नाहीत
आणि रोग: अर्टिकेरिया, ऍलर्जीक राहिनाइटिस, एटोपिक त्वचारोग आणि इतर.
वैशिष्ठ्य
रुग्णासाठी महत्वाची माहिती
- ऍलर्जी ग्रस्तांनी केवळ अँटीहिस्टामाइन्स घरीच ठेवू नयेत, तर ते सोबत ठेवावेत. जितक्या लवकर तुम्ही औषध घ्याल तितकी कमी तीव्र ऍलर्जी होईल.
- ज्या लोकांच्या क्रियाकलापांना एकाग्रता, वाढीव लक्ष आणि द्रुत निर्णय घेण्याची आवश्यकता असते त्यांना पहिल्या पिढीतील औषधांचा वापर करता येत नाही. जर ते वापरायचे असेल तर, गोळ्या घेतल्यानंतर 12 तास वाहन चालविणे प्रतिबंधित आहे.
- बहुतेक पहिल्या पिढीतील अँटीहिस्टामाइन्समुळे कोरडे तोंड होते आणि शरीरावर अल्कोहोलचे नकारात्मक प्रभाव वाढतात.
|
औषधाचे व्यापार नाव |
किंमत श्रेणी (रशिया, घासणे.) |
औषधाची वैशिष्ट्ये, जी रुग्णाला जाणून घेणे महत्वाचे आहे |
|
सक्रिय पदार्थ: डिफेनहायड्रॅमिन |
||
|
डिफेनहायड्रॅमिन सायलो बाम(बाह्य वापरासाठी जेल) (स्टडा) |
उच्चारित कृत्रिम निद्रा आणणारे प्रभाव असलेली पहिली पिढी औषध. गोळ्यांच्या स्वरूपात अँटी-एलर्जिक औषध म्हणून, ते सध्या क्वचितच वापरले जाते. वेदनाशामक औषधांचा प्रभाव वाढविण्यासाठी हे सहसा इंजेक्शन म्हणून वापरले जाते. टॅब्लेट आणि सोल्यूशन्स फार्मसीमधून काटेकोरपणे प्रिस्क्रिप्शनवर वितरीत केले जातात. जेलच्या स्वरूपात, हे सनबर्न आणि थर्मल बर्न्स, कीटक चावणे, कांजिण्या आणि ऍलर्जीच्या त्वचेच्या अभिव्यक्तीसाठी सूचित केले जाते. |
|
|
सक्रिय पदार्थ: क्लोरोपिरामिन |
||
|
सुप्रास्टिन (एजिस) |
प्रथम पिढीतील अँटीहिस्टामाइन एक लांब आणि मोठ्या प्रमाणावर वापरले जाते. हे कोणत्याही ऍलर्जीक प्रतिक्रियांसाठी, विशेषतः तीव्र, तसेच कीटकांच्या चाव्याव्दारे ऍलर्जीक प्रतिक्रियांसाठी वापरले जाते. 1 महिन्यापासून मुलांमध्ये वापरण्यासाठी मंजूर. प्रभाव अंतर्ग्रहणानंतर 15-30 मिनिटांत विकसित होतो, पहिल्या तासात जास्तीत जास्त पोहोचतो आणि किमान 3-6 तास टिकतो. वापरल्यास तंद्री येऊ शकते. त्यात मध्यम अँटीमेटिक, अँटिस्पास्मोडिक आणि विरोधी दाहक प्रभाव आहेत. गर्भधारणेदरम्यान (विशेषत: पहिल्या तिमाहीत आणि शेवटच्या महिन्यात) अपवादात्मक प्रकरणांमध्ये घेतले जाऊ शकते. औषध घेत असताना स्तनपान करणा-या महिलांना स्तनपान थांबविण्याची शिफारस केली जाते. |
|
|
सक्रिय पदार्थ: क्लेमास्टाईन |
||
|
तवेगील |
त्यांच्या सर्व वैशिष्ट्यपूर्ण संकेत आणि दुष्परिणामांसह पहिल्या पिढीचे अत्यंत प्रभावी औषध. किंचित कमी डिफेनहायड्रॅमिन आणि क्लोरोपिरामाइन मज्जासंस्थेवर परिणाम करतात, ज्यामुळे तंद्री कमी होते. गर्भधारणा आणि स्तनपान मध्ये contraindicated. |
|
|
सक्रिय पदार्थ: हिफेनाडाइन |
||
|
फेंकरोल(ओलेनफार्म) |
पहिल्या पिढीचे औषध. इतर एजंट्सच्या तुलनेत त्यात काही प्रमाणात कमी अँटीहिस्टामाइन क्रियाकलाप आहे. तथापि, तीव्र तंद्री क्वचितच कारणीभूत ठरते. इतर अँटीहिस्टामाइन्सच्या व्यसनाच्या विकासासाठी वापरले जाऊ शकते. अभ्यासक्रम लागू करणे शक्य आहे, कारण कालांतराने प्रभाव कमी होणे सहसा होत नाही. गर्भधारणा आणि स्तनपान मध्ये contraindicated. |
|
|
सक्रिय पदार्थ: मेभहायड्रोलिन |
||
|
डायझोलिन |
हिफेनाडाइन प्रमाणेच कृती आणि संकेत देणारे औषध. गर्भधारणा आणि स्तनपान मध्ये contraindicated. |
|
|
सक्रिय पदार्थ: डायमेटिन्डेन |
||
|
फेनिस्टिल फेनिस्टिल-जेल(नोव्हार्टिस) |
तोंडी प्रशासनासाठी थेंबांच्या स्वरूपात, ते 1 महिन्यापासून मुलांमध्ये वापरले जाते. कीटकांच्या चाव्याव्दारे त्वचेला शांत करण्यास मदत करते, गोवर, रुबेला, कांजिण्यांपासून खाज सुटते, एक्जिमा, अन्न आणि औषधांच्या ऍलर्जीसाठी वापरली जाते. अंतर्ग्रहणानंतर 45 मिनिटांनंतर तुलनेने वेगवान क्रिया सुरू होते. श्वासनलिकांसंबंधी दमा, काचबिंदू, गर्भधारणेच्या 1ल्या तिमाहीत आणि स्तनपान करताना contraindicated. तंद्री होऊ शकते. जेलच्या स्वरूपात, त्वचेच्या ऍलर्जी आणि खाज सुटणे, तसेच सूर्य प्रकाशाने होणारा त्वचेचा क्षोभ सह प्रकाश बर्न्स साठी सूचित केले जाते. |
|
|
सक्रिय पदार्थ: लोराटाडीन |
||
|
लोराटाडीन क्लेरिडॉल(श्रेया) क्लेरिसेन्स(फार्मस्टँडर्ड) क्लेरिटिन क्लॅरोटाडीन लोमिलन लॉरागेक्सल |
दुसऱ्या पिढीचे औषध मोठ्या प्रमाणावर वापरले जाते. अँटीहिस्टामाइन क्रिया 8-12 तासांनंतर जास्तीत जास्त पोहोचते आणि 24 तासांपेक्षा जास्त काळ टिकते. चांगले अभ्यासलेले, क्वचितच दुष्परिणाम होतात. स्तनपान मध्ये contraindicated. |
|
|
सक्रिय पदार्थ: रुपातडीन फ्युमरेट |
||
|
रुपाफिन(अॅबॉट) |
दुसऱ्या पिढीचे नवीन अँटीअलर्जिक औषध. प्रभावीपणे आणि त्वरीत ऍलर्जीक राहिनाइटिस आणि क्रॉनिक अर्टिकेरियाची लक्षणे काढून टाकते. हे इतर औषधांपेक्षा वेगळे आहे कारण ते ऍलर्जीच्या जळजळांच्या सुरुवातीच्या आणि उशीरा दोन्ही टप्प्यांवर कार्य करते. म्हणूनच, इतर माध्यमांनी पुरेसा सकारात्मक परिणाम न दिल्यास ते प्रभावी ठरू शकते. 15 मिनिटांत काम करते. दीर्घकालीन वापरासाठी चांगले. गर्भधारणा, स्तनपान आणि 12 वर्षाखालील मुलांमध्ये contraindicated. |
|
|
सक्रिय पदार्थ: Levocetirizine |
||
|
Levocetirizine-Teva(तेवा) सुप्रास्टिनेक्स(एजिस) ग्लेनसेट झिजल |
Cetirizine चे नवीन, सुधारित सूत्र. याचा शक्तिशाली अँटी-एलर्जिक आणि दाहक-विरोधी प्रभाव आहे, जो सेटीरिझिनपेक्षा 2 पट जास्त आहे. ऍलर्जीक राहिनाइटिस, गवत ताप, डोळ्यांच्या बुबुळाच्या पुढील भागाचा होणारा दाह, एटोपिक त्वचारोग आणि अर्टिकेरियाच्या उपचारांसाठी सूचित केले जाते. हे खूप त्वरीत कार्य करते, 2 वर्षापासून थेंबांच्या स्वरूपात मुलांचे स्वरूप आहे. गर्भधारणा आणि स्तनपान मध्ये contraindicated. |
|
|
सक्रिय पदार्थ: cetirizine |
||
|
Zyrtec(यूसीबी फरहिम) झोडक(झेंटिव्हा) पार्लाझिन(एजिस) लेटिझन(Krka) cetirizine त्सेट्रिन(डॉ. रेड्डीज) |
मोठ्या प्रमाणावर वापरले जाणारे तिसऱ्या पिढीचे औषध. एका डोसनंतर, प्रभावाची सुरूवात 20-60 मिनिटांनंतर दिसून येते, प्रभाव 24 तासांपेक्षा जास्त काळ टिकतो. उपचारांच्या पार्श्वभूमीवर, औषधाचे व्यसन विकसित होत नाही. सेवन बंद केल्यानंतर, प्रभाव 3 दिवसांपर्यंत टिकतो. थेंबांच्या स्वरूपात, 6 महिन्यांपासून मुलांमध्ये परवानगी आहे. गर्भधारणा आणि स्तनपान मध्ये contraindicated. |
|
|
सक्रिय पदार्थ: फेक्सोफेनाडाइन |
||
|
टेलफास्ट(सनोफी-एव्हेंटिस) फेकसादिन फेक्सोफास्ट(मायक्रो लॅब) |
हंगामी ऍलर्जीक राहिनाइटिसशी संबंधित लक्षणे काढून टाकण्यासाठी आणि क्रॉनिक अर्टिकेरियाच्या लक्षणात्मक उपचारासाठी तिसऱ्या पिढीचे औषध. हे प्रौढ आणि 6 वर्षांपेक्षा जास्त वयाच्या मुलांमध्ये वापरले जाते. गर्भधारणा मध्ये contraindicated |
|
|
सक्रिय पदार्थ: डेस्लोराटाडीन |
||
|
डेस्लोराटाडीन-तेवा(तेवा) लॉर्डेस्टिन एरियस |
ऍलर्जीक राहिनाइटिस आणि अर्टिकेरियाच्या उपचारांसाठी आधुनिक शक्तिशाली अँटी-एलर्जिक औषध. ही क्रिया अंतर्ग्रहणानंतर 30 मिनिटांच्या आत सुरू होते आणि 24 तास टिकते. त्यात तंद्री होण्याचा धोका सर्वात कमी असतो. गर्भधारणा, स्तनपान आणि 1 वर्षाखालील मुलांमध्ये contraindicated. |
|
|
सक्रिय पदार्थ: ebastine |
||
|
केस्टिन |
दुसरी पिढी औषध. विशेषतः लांब क्रिया मध्ये भिन्न. औषध आत घेतल्यानंतर, एक उच्चारित अँटीअलर्जिक प्रभाव 1 तासानंतर विकसित होतो आणि 48 तास टिकतो. गर्भधारणा, स्तनपान आणि 6 वर्षाखालील मुलांमध्ये contraindicated. |
|
लक्षात ठेवा, स्वत: ची औषधोपचार जीवघेणी आहे, कोणत्याही औषधांच्या वापराच्या सल्ल्यासाठी डॉक्टरांचा सल्ला घ्या.
अनेक होम फर्स्ट एड किटमध्ये औषधे असतात, ज्याचा उद्देश आणि यंत्रणा लोकांना समजत नाही. अँटीहिस्टामाइन्स देखील अशा औषधांशी संबंधित आहेत. बहुतेक ऍलर्जी ग्रस्त रुग्ण स्वतःची औषधे निवडतात, डोस आणि थेरपीच्या कोर्सची गणना करतात, तज्ञांशी सल्लामसलत न करता.
अँटीहिस्टामाइन्स - सोप्या शब्दात ते काय आहे?
या शब्दाचा अनेकदा गैरसमज होतो. बर्याच लोकांना असे वाटते की ही फक्त ऍलर्जी औषधे आहेत, परंतु ते इतर रोगांवर देखील उपचार करण्याच्या उद्देशाने आहेत. अँटीहिस्टामाइन्स हा औषधांचा एक समूह आहे जो बाह्य उत्तेजनांना रोगप्रतिकारक प्रतिसाद अवरोधित करतो. यामध्ये केवळ ऍलर्जीनच नाही तर विषाणू, बुरशी आणि जीवाणू (संसर्गजन्य घटक), विषारी पदार्थांचाही समावेश होतो. विचाराधीन औषधे खालील घटनांना प्रतिबंधित करतात:
- नाक आणि घशाच्या श्लेष्मल त्वचेची सूज;
- त्वचेवर लालसरपणा, फोड;
- खाज सुटणे;
- जठरासंबंधी रस जास्त स्राव;
- रक्तवाहिन्या अरुंद करणे;
- स्नायू उबळ;
- सूज
अँटीहिस्टामाइन्स कसे कार्य करतात?
मानवी शरीरात मुख्य संरक्षणात्मक भूमिका ल्युकोसाइट्स किंवा पांढऱ्या रक्त पेशींद्वारे खेळली जाते. त्यापैकी अनेक प्रकार आहेत, त्यापैकी सर्वात महत्वाचे म्हणजे मास्ट पेशी. परिपक्वतानंतर, ते रक्तप्रवाहातून फिरतात आणि संयोजी ऊतकांमध्ये एम्बेड केले जातात, रोगप्रतिकारक प्रणालीचा भाग बनतात. जेव्हा धोकादायक पदार्थ शरीरात प्रवेश करतात तेव्हा मास्ट पेशी हिस्टामाइन सोडतात. हा एक रासायनिक पदार्थ आहे जो पाचन प्रक्रिया, ऑक्सिजन चयापचय आणि रक्त परिसंचरण यांचे नियमन करण्यासाठी आवश्यक आहे. त्याच्या जादा ऍलर्जीक प्रतिक्रिया ठरतो.
हिस्टामाइन नकारात्मक लक्षणे उत्तेजित करण्यासाठी, ते शरीराद्वारे शोषले जाणे आवश्यक आहे. यासाठी, रक्तवाहिन्या, गुळगुळीत स्नायू पेशी आणि मज्जासंस्थेच्या आतील अस्तरांमध्ये स्थित विशेष H1 रिसेप्टर्स आहेत. अँटीहिस्टामाइन्स कसे कार्य करतात: या औषधांमधील सक्रिय घटक H1 रिसेप्टर्सची “युक्ती” करतात. त्यांची रचना आणि रचना प्रश्नातील पदार्थासारखीच आहे. औषधे हिस्टामाइनशी स्पर्धा करतात आणि त्याऐवजी रिसेप्टर्सद्वारे शोषली जातात, एलर्जीची प्रतिक्रिया न करता.
परिणामी, अवांछित लक्षणे निर्माण करणारे रसायन रक्तात निष्क्रिय राहते आणि नंतर नैसर्गिकरित्या काढून टाकले जाते. अँटीहिस्टामाइन प्रभाव औषधाने किती H1 रिसेप्टर्स अवरोधित केले यावर अवलंबून असते. या कारणास्तव, ऍलर्जीची पहिली लक्षणे दिसू लागताच उपचार सुरू करणे महत्त्वाचे आहे.

थेरपीचा कालावधी औषधाच्या निर्मितीवर आणि पॅथॉलॉजिकल लक्षणांच्या तीव्रतेवर अवलंबून असतो. अँटीहिस्टामाइन्स किती काळ घ्यायची, डॉक्टरांनी ठरवावे. काही औषधे 6-7 दिवसांपेक्षा जास्त काळ वापरली जाऊ शकतात, नवीनतम पिढीचे आधुनिक फार्माकोलॉजिकल एजंट कमी विषारी आहेत, म्हणून त्यांचा वापर 1 वर्षासाठी परवानगी आहे. ते घेण्यापूर्वी, तज्ञाचा सल्ला घेणे महत्वाचे आहे. अँटीहिस्टामाइन्स शरीरात जमा होऊ शकतात आणि विषबाधा होऊ शकतात. काही लोकांना नंतर या औषधांची ऍलर्जी होते.
अँटीहिस्टामाइन्स किती वेळा घेतली जाऊ शकतात?
वर्णन केलेल्या उत्पादनांचे बहुतेक उत्पादक त्यांना सोयीस्कर डोसमध्ये तयार करतात, ज्यात दररोज फक्त 1 वेळ वापरणे समाविष्ट असते. नकारात्मक नैदानिक अभिव्यक्तींच्या वारंवारतेवर अवलंबून, अँटीहिस्टामाइन्स कसे घ्यावेत या प्रश्नाचा निर्णय डॉक्टरांसोबत घेतला जातो. प्रस्तुत औषधांचा समूह थेरपीच्या लक्षणात्मक पद्धतींशी संबंधित आहे. प्रत्येक वेळी रोगाची चिन्हे आढळल्यास त्यांचा वापर करणे आवश्यक आहे.
नवीन अँटीहिस्टामाइन्स देखील प्रतिबंधक म्हणून वापरली जाऊ शकतात. जर ऍलर्जीनशी संपर्क निश्चितपणे टाळता येत नसेल (पॉपलर फ्लफ, रॅगवीड ब्लूम इ.), औषध आगाऊ वापरावे. अँटीहिस्टामाइन्सचे प्रारंभिक सेवन केवळ नकारात्मक लक्षणे दूर करणार नाही, परंतु त्यांची घटना वगळेल. जेव्हा रोगप्रतिकारक प्रणाली बचावात्मक प्रतिक्रिया सुरू करण्याचा प्रयत्न करते तेव्हा H1 रिसेप्टर्स आधीच अवरोधित केले जातील.
अँटीहिस्टामाइन्स - यादी
विचाराधीन गटातील पहिले औषध 1942 (फेनबेन्झामाइन) मध्ये संश्लेषित केले गेले. त्या क्षणापासून, H1 रिसेप्टर्स अवरोधित करण्यास सक्षम पदार्थांचा मोठ्या प्रमाणावर अभ्यास सुरू झाला. आजपर्यंत, अँटीहिस्टामाइन्सच्या 4 पिढ्या आहेत. अवांछित साइड इफेक्ट्स आणि शरीरावर विषारी परिणामांमुळे प्रारंभिक औषध पर्याय क्वचितच वापरले जातात. आधुनिक औषधे कमाल सुरक्षितता आणि जलद परिणाम द्वारे दर्शविले जातात.
पहिल्या पिढीतील अँटीहिस्टामाइन्स - यादी
या प्रकारच्या फार्माकोलॉजिकल एजंटचा अल्प-मुदतीचा प्रभाव असतो (8 तासांपर्यंत), व्यसनाधीन असू शकतो, कधीकधी विषबाधा होऊ शकतो. पहिल्या पिढीतील अँटीहिस्टामाइन्स केवळ त्यांच्या कमी किमतीमुळे आणि उच्चारित शामक (शामक) प्रभावामुळे लोकप्रिय आहेत. आयटम:

- डेडलॉन;
- बिकारफेन;
- सुप्रास्टिन;
- तवेगील;
- डायझोलिन;
- clemastine;
- डिप्राझिन;
- लोरेडिक्स;
- पिपोल्फेन;
- सेटास्टिन;
- डायमेबॉन;
- सायप्रोहेप्टाडीन;
- फेंकरोल;
- पेरिटोल;
- क्विफेनाडाइन;
- डायमेटिन्डेन;
- आणि इतर.
2 रा पिढी अँटीहिस्टामाइन्स - यादी
35 वर्षांनंतर, प्रथम एच 1-रिसेप्टर ब्लॉकर शरीरावर शामक क्रिया आणि विषारी प्रभावाशिवाय सोडण्यात आले. त्यांच्या पूर्ववर्तींच्या विपरीत, दुसऱ्या पिढीतील अँटीहिस्टामाइन्स जास्त काळ काम करतात (१२-२४ तास), व्यसनाधीन नसतात आणि अन्न आणि अल्कोहोलच्या सेवनावर अवलंबून नसतात. ते कमी धोकादायक दुष्परिणामांना उत्तेजन देतात आणि ऊतक आणि रक्तवाहिन्यांमधील इतर रिसेप्टर्स अवरोधित करत नाहीत. नवीन पिढीतील अँटीहिस्टामाइन्स - यादी:
- ताल्डन;
- अस्टेमिझोल;
- टेरफेनाडाइन;
- ब्रोनल;
- ऍलर्जोडिल;
- फेक्सोफेनाडाइन;
- रुपाफिन;
- ट्रेक्सिल;
- लोराटाडीन;
- हिस्टॅडिल;
- Zyrtec;
- इबॅस्टिन;
- अस्टेमिसन;
- क्लेरिसेन्स;
- हिस्टलॉन्ग;
- सेट्रिन;
- सेम्प्रेक्स;
- केस्टिन;
- ऍक्रिव्हास्टिन;
- हिस्मानल;
- cetirizine;
- लेव्होकाबस्टिन;
- ऍझेलास्टिन;
- हिस्टिमेट;
- लोरहेक्सल;
- क्लॅरिडॉल;
- रुपाटाडीन;
- Lomilan आणि analogues.
3री पिढी अँटीहिस्टामाइन्स
मागील औषधांवर आधारित, शास्त्रज्ञांना स्टिरिओइसॉमर्स आणि मेटाबोलाइट्स (डेरिव्हेटिव्ह्ज) प्राप्त झाले आहेत. सुरुवातीला, या अँटीहिस्टामाइन्सना औषधांचा एक नवीन उपसमूह किंवा तिसरी पिढी म्हणून स्थान देण्यात आले:
- ग्लेन्सेट;
- Xyzal;
- सीझर;
- Suprastinex;
- फेक्सोफास्ट;
- झोडक एक्सप्रेस;
- एल-सीटी;
- लोराटेक;
- फेक्सादिन;
- एरियस;
- देसल;
- निओक्लॅरिटिन;
- लॉर्डेस्टिन;
- टेलफास्ट;
- फेक्सोफेन;
- अल्लेग्रा.
नंतर, या वर्गीकरणामुळे वैज्ञानिक समुदायात विवाद आणि विवाद झाला. सूचीबद्ध निधीबद्दल अंतिम निर्णय घेण्यासाठी, स्वतंत्र क्लिनिकल चाचण्यांसाठी तज्ञांचे एक पॅनेल एकत्र केले गेले. मूल्यांकनाच्या निकषांनुसार, तिसऱ्या पिढीतील ऍलर्जी औषधे मध्यवर्ती मज्जासंस्थेच्या कार्यावर परिणाम करू नयेत, हृदय, यकृत आणि रक्तवाहिन्यांवर विषारी प्रभाव निर्माण करू नये आणि इतर औषधांशी संवाद साधू नये. अभ्यासाच्या निकालांनुसार, यापैकी कोणतीही औषधे या आवश्यकता पूर्ण करत नाहीत.
चौथ्या पिढीतील अँटीहिस्टामाइन्स - यादी
काही स्त्रोतांमध्ये, Telfast, Suprastinex आणि Erius यांना या प्रकारच्या फार्माकोलॉजिकल एजंट्सचा संदर्भ दिला जातो, परंतु हे चुकीचे विधान आहे. चौथ्या पिढीतील अँटीहिस्टामाइन्स अद्याप तिसर्याप्रमाणे विकसित झालेले नाहीत. औषधांच्या मागील आवृत्त्यांचे केवळ सुधारित फॉर्म आणि डेरिव्हेटिव्ह आहेत. आतापर्यंतची सर्वात आधुनिक 2 पिढीची औषधे आहेत.

वर्णन केलेल्या गटातील निधीची निवड एखाद्या तज्ञाद्वारे केली पाहिजे. काही लोक पहिल्या पिढीतील ऍलर्जीच्या औषधांमुळे बरे होतात कारण उपशामक औषधाची आवश्यकता असते, इतर रुग्णांना या प्रभावाची आवश्यकता नसते. त्याचप्रमाणे, डॉक्टर उपस्थित लक्षणांवर अवलंबून औषध सोडण्याच्या फॉर्मची शिफारस करतात. रोगाच्या गंभीर लक्षणांसाठी पद्धतशीर औषधे लिहून दिली जातात, इतर प्रकरणांमध्ये, स्थानिक उपायांसह वितरीत केले जाऊ शकते.
अँटीहिस्टामाइन गोळ्या
शरीराच्या अनेक प्रणालींवर परिणाम करणाऱ्या पॅथॉलॉजीच्या नैदानिक अभिव्यक्तीपासून त्वरीत मुक्त होण्यासाठी तोंडी औषधे आवश्यक आहेत. अंतर्गत वापरासाठी अँटीहिस्टामाइन्स एका तासाच्या आत कार्य करण्यास सुरवात करतात आणि घसा आणि इतर श्लेष्मल त्वचेची सूज प्रभावीपणे थांबवतात, वाहणारे नाक, लॅक्रिमेशन आणि त्वचेच्या रोगाची लक्षणे दूर करतात.
प्रभावी आणि सुरक्षित ऍलर्जी गोळ्या:
- फेक्सोफेन;
- अॅलेरिसिस;
- त्सेट्रिलेव्ह;
- अल्टिव्हा;
- रोलिनोझ;
- टेलफास्ट;
- आमर्टिल;
- ईडन;
- फेक्सोफास्ट;
- सेट्रिन;
- ऍलर्जीमॅक्स;
- झोडक;
- टिगोफास्ट;
- अलर्टेक;
- Cetrinal;
- इरिड्स;
- ट्रेक्सिल निओ;
- झायलोला;
- एल-सीटी;
- अलर्झिन;
- ग्लेन्सेट;
- Xyzal;
- अॅलेरॉन निओ;
- लॉर्डेस;
- एरियस;
- ऍलर्जीस्टॉप;
- फ्रिब्रिस आणि इतर.
अँटीहिस्टामाइन थेंब
या डोस फॉर्ममध्ये, स्थानिक आणि पद्धतशीर औषधे दोन्ही तयार केली जातात. तोंडी प्रशासनासाठी ऍलर्जी थेंब;
- Zyrtec;
- देसल;
- फेनिस्टिल;
- झोडक;
- Xyzal;
- पार्लाझिन;
- झाडीटोर;
- ऍलर्जीनिक्स आणि अॅनालॉग्स.
अँटीहिस्टामाइन स्थानिक अनुनासिक तयारी:
- टिझिन ऍलर्जी;
- ऍलर्जोडिल;
- लेक्रोलिन;
- क्रोमोहेक्सल;
- सॅनोरिन अॅनालर्जिन;
- Vibrocil आणि इतर.
"" या वाक्यांशाद्वारे एकत्रित औषधे अँटीहिस्टामाइन्स”, घरगुती औषध कॅबिनेटमध्ये आश्चर्यकारकपणे सामान्य आहेत. त्याच वेळी, ही औषधे वापरणार्या बहुसंख्य लोकांना ते कसे कार्य करतात याबद्दल किंवा "अँटीहिस्टामाइन्स" या शब्दाचा सर्वसाधारण अर्थ काय आहे किंवा या सर्वांमुळे काय होऊ शकते याबद्दल काहीच माहिती नसते.
लेखक मोठ्या आनंदाने मोठ्या अक्षरात घोषवाक्य लिहितो: "अँटीहिस्टामाइन्स फक्त डॉक्टरांनी लिहून दिली पाहिजेत आणि डॉक्टरांच्या प्रिस्क्रिप्शननुसार काटेकोरपणे वापरली पाहिजेत," त्यानंतर तो एक गोळी घालून या लेखाचा विषय बंद करेल. परंतु अशी स्थिती आरोग्य मंत्रालयाच्या धूम्रपानासंबंधीच्या असंख्य इशाऱ्यांसारखीच असेल, म्हणून आम्ही घोषणांपासून दूर राहू आणि वैद्यकीय ज्ञानातील पोकळी भरून काढू.
त्यामुळे घटना
ऍलर्जीक प्रतिक्रियामुख्यत्वे काही पदार्थांच्या प्रभावाखाली या वस्तुस्थितीमुळे ( ऍलर्जी) मानवी शरीरात, काही विशिष्ट जैविक दृष्ट्या सक्रिय पदार्थ तयार केले जातात, जे यामधून, विकासास कारणीभूत ठरतात. ऍलर्जी जळजळ. यापैकी डझनभर पदार्थ आहेत, परंतु त्यापैकी सर्वात सक्रिय आहे हिस्टामाइन. निरोगी व्यक्तीमध्ये हिस्टामाइनअतिशय विशिष्ट पेशी (तथाकथित मास्ट पेशी) मध्ये निष्क्रिय स्थितीत आहे. ऍलर्जीनच्या संपर्कात आल्यावर, मास्ट पेशी हिस्टामाइन सोडतात, ज्यामुळे ऍलर्जीची लक्षणे दिसून येतात. ही लक्षणे खूप वैविध्यपूर्ण आहेत: सूज, लालसरपणा, पुरळ, खोकला, वाहणारे नाक, ब्रॉन्कोस्पाझम, रक्तदाब कमी होणे इ.
बर्याच काळापासून, डॉक्टर अशी औषधे वापरत आहेत जे हिस्टामाइनच्या चयापचयवर परिणाम करू शकतात. कसा प्रभाव पाडायचा? प्रथम, मास्ट पेशींद्वारे सोडल्या जाणार्या हिस्टामाइनचे प्रमाण कमी करणे आणि दुसरे म्हणजे, आधीच सक्रियपणे कार्य करण्यास सुरवात केलेल्या हिस्टामाइनला बांधणे (निष्क्रिय करणे). ही औषधे अँटीहिस्टामाइन्सच्या गटात एकत्रित आहेत.
अशा प्रकारे, अँटीहिस्टामाइन्स वापरण्याचे मुख्य कारण
ऍलर्जीची लक्षणे प्रतिबंध आणि/किंवा निर्मूलन. कोणालाही आणि कशाचीही ऍलर्जी: श्वसन ऍलर्जी (त्यांनी काहीतरी चुकीचे श्वास घेतले), अन्न ऍलर्जी (त्यांनी काहीतरी चुकीचे खाल्ले), संपर्क ऍलर्जी (त्यांना काहीतरी चुकीचे वाटले होते), फार्माकोलॉजिकल ऍलर्जी (त्यांना जे फिट होत नाही त्यावर उपचार केले गेले).
ताबडतोब बदलले पाहिजे, की कोणत्याही प्रतिबंधात्मक प्रभाव
aअँटीहिस्टामाइन्स नेहमीच इतके उच्चारले जात नाहीत की कोणतीही ऍलर्जी नसते. त्यामुळे अगदी तार्किक निष्कर्ष असा की तुम्हाला किंवा तुमच्या मुलामध्ये ऍलर्जी निर्माण करणारा एखादा विशिष्ट पदार्थ तुम्हाला माहीत असेल, तर तर्क म्हणजे सुप्रास्टिनसह संत्र्याचा चावा खाणे नव्हे, तर ऍलर्जीनशी संपर्क टाळणे, म्हणजे संत्री खाऊ नका. ठीक आहे, जर संपर्क टाळणे अशक्य असेल, उदाहरणार्थ, तुम्हाला पॉपलर फ्लफची ऍलर्जी आहे, तेथे बरेच पॉपलर आहेत, परंतु ते तुम्हाला सुट्टी देत नाहीत, तर उपचार करण्याची वेळ आली आहे.
"क्लासिक" अँटीहिस्टामाइन्समध्ये डिफेनहायड्रॅमिन, डिप्राझिन, सुप्रास्टिन, टवेगिल, डायझोलिन, फेनकरोल यांचा समावेश होतो. ही सर्व औषधे अनेक वर्षांपासून वापरली जात आहेत.
अनुभव (सकारात्मक आणि नकारात्मक दोन्ही) खूप मोठा आहे.
वरील प्रत्येक औषधाला अनेक समानार्थी शब्द आहेत आणि अशी एकही सुप्रसिद्ध फार्माकोलॉजिकल कंपनी नाही जी त्याच्या मालकीच्या नावाखाली किमान काहीतरी अँटीहिस्टामाइन तयार करणार नाही. आमच्या फार्मसीमध्ये वारंवार विकल्या जाणार्या औषधांच्या संबंधात, कमीतकमी दोन समानार्थी शब्दांचे ज्ञान सर्वात संबंधित आहे. आम्ही पिपोलफेनबद्दल बोलत आहोत, जो डिप्राझिन आणि क्लेमास्टिनचा जुळा भाऊ आहे, जो तवेगिल सारखाच आहे.
वरील सर्व औषधे गिळताना (गोळ्या, कॅप्सूल, सिरप) खाऊ शकतात, डिफेनहायड्रॅमिन सपोसिटरीजच्या स्वरूपात देखील उपलब्ध आहे. गंभीर ऍलर्जीक प्रतिक्रियांमध्ये, जेव्हा द्रुत प्रभाव आवश्यक असतो, तेव्हा इंट्रामस्क्युलर आणि इंट्राव्हेनस इंजेक्शन्स वापरली जातात (डिफेनहायड्रॅमिन, डिप्राझिन, सुप्रास्टिन, टवेगिल).
आम्ही पुन्हा एकदा जोर देतो: वरील सर्व औषधे वापरण्याचा उद्देश एक आहे
ऍलर्जीच्या लक्षणांचे प्रतिबंध आणि निर्मूलन. परंतु अँटीहिस्टामाइन्सचे फार्माकोलॉजिकल गुणधर्म केवळ अँटीअलर्जिक कृतीपुरते मर्यादित नाहीत. अनेक औषधे, विशेषत: डिफेनहायड्रॅमिन, डिप्राझिन, सुप्रास्टिन आणि टॅवेगिल, कमी-अधिक प्रमाणात उपशामक (संमोहन, शामक, प्रतिबंधक) प्रभाव आहेत. आणि लोकांचे व्यापक लोक सक्रियपणे या वस्तुस्थितीचा वापर करतात, उदाहरणार्थ, डिफेनहायड्रॅमिन एक आश्चर्यकारक झोपेची गोळी मानतात. तावेगिलसह सुप्रास्टिनपासून, आपण चांगले झोपू शकता, परंतु ते अधिक महाग आहेत, म्हणून ते कमी वेळा वापरले जातात.
शामक प्रभावामध्ये अँटीहिस्टामाइन्सच्या उपस्थितीसाठी विशेष काळजी घेणे आवश्यक आहे, विशेषत: अशा प्रकरणांमध्ये जेव्हा त्यांचा वापर करणारी व्यक्ती कामात गुंतलेली असते ज्यासाठी द्रुत प्रतिक्रिया आवश्यक असते, जसे की कार चालवणे. तरीसुद्धा, या परिस्थितीतून बाहेर पडण्याचा एक मार्ग आहे, कारण डायझोलिन आणि फेनकरॉलचे शामक प्रभाव फारच कमी आहेत. हे असे आहे की ऍलर्जीक नासिकाशोथ असलेल्या टॅक्सी ड्रायव्हरसाठी, सुप्रास्टिन प्रतिबंधित आहे आणि फेनकरोल योग्य असेल.
अँटीहिस्टामाइन्सचा आणखी एक प्रभाव
इतर पदार्थांची क्रिया वाढवण्याची (संभाव्यता) क्षमता. अँटीपायरेटिक आणि वेदनशामक औषधांचा प्रभाव वाढविण्यासाठी सामान्य डॉक्टर अँटीहिस्टामाइन्सची संभाव्य क्रिया वापरतात: प्रत्येकाला आपत्कालीन डॉक्टरांचे आवडते मिश्रण माहित आहे - एनालगिन + डिफेनहायड्रॅमिन. मध्यवर्ती मज्जासंस्थेवर कार्य करणारी कोणतीही औषधे, अँटीहिस्टामाइन्सच्या संयोगाने, लक्षणीयपणे अधिक सक्रिय होतात, चेतना गमावण्यापर्यंत ओव्हरडोज सहजपणे होऊ शकतो, समन्वय विकार शक्य आहेत (म्हणून इजा होण्याचा धोका). अल्कोहोलच्या संयोजनाबाबत, कोणीही संभाव्य परिणामांचा अंदाज लावणार नाही, आणि ते काहीही असू शकते - गाढ, गाढ झोपेपासून ते खूप प्रलाप पर्यंत.
डिफेनहायड्रॅमिन, डिप्राझिन, सुप्रास्टिन आणि टवेगिल यांचे अत्यंत अनिष्ट दुष्परिणाम आहेत
- श्लेष्मल त्वचेवर "कोरडे" प्रभाव. त्यामुळे वारंवार होणारे कोरडे तोंड, जे सामान्यतः सुसह्य आहे. परंतु फुफ्फुसातील थुंकी अधिक चिकट बनविण्याची क्षमता आधीच अधिक संबंधित आणि अतिशय धोकादायक आहे. तीव्र श्वसन संक्रमण (ब्राँकायटिस, ट्रॅकेटायटिस, लॅरिन्जायटिस) वर सूचीबद्ध केलेल्या चार अँटीहिस्टामाइन्सचा पुरळ वापरल्याने न्यूमोनियाचा धोका लक्षणीय वाढतो (जाड श्लेष्मा त्याचे संरक्षणात्मक गुणधर्म गमावते, ब्रॉन्चीला अवरोधित करते, त्यांचे वायुवीजन व्यत्यय आणते - पुनरुत्पादनासाठी उत्कृष्ट परिस्थिती. बॅक्टेरिया, न्यूमोनियाचे रोगजनक).
अँटीअलर्जिक कृतीशी थेट संबंधित नसलेले प्रभाव खूप असंख्य आहेत आणि प्रत्येक औषधासाठी वेगळ्या पद्धतीने व्यक्त केले जातात. प्रशासन आणि डोसची वारंवारता भिन्न आहे. काही औषधे गर्भधारणेदरम्यान सुरक्षित असतात, इतर नाहीत. डॉक्टरांना हे सर्व माहित असणे अपेक्षित आहे आणि संभाव्य रुग्णाने सावधगिरी बाळगणे अपेक्षित आहे. डिमेड्रोलचा अँटीमेटिक प्रभाव आहे, डायप्राझिनचा वापर मोशन सिकनेस टाळण्यासाठी केला जातो, टवेगिलमुळे बद्धकोष्ठता होते, सुप्रास्टिन काचबिंदू, पोटात अल्सर आणि प्रोस्टेट एडेनोमासाठी धोकादायक आहे, यकृताच्या आजारांसाठी फेनकरॉल इष्ट नाही. सुप्रास्टिन गर्भवती स्त्रिया वापरू शकतात, पहिल्या तीन महिन्यांत फेनकारॉलला परवानगी नाही, तावेगिलला अजिबात परवानगी नाही ...
सर्व साधक आणि बाधकांसह
अँटीहिस्टामाइन्स वरील सर्व औषधांचे दोन फायदे आहेत जे त्यांच्या (औषधे) व्यापक प्रमाणात योगदान देतात. प्रथम, ते खरोखरच ऍलर्जीमध्ये मदत करतात आणि दुसरे म्हणजे, त्यांची किंमत अगदी परवडणारी आहे.
नंतरचे तथ्य विशेषतः महत्वाचे आहे, कारण फार्माकोलॉजिकल विचार स्थिर राहत नाही, परंतु ते महाग देखील आहे. नवीन आधुनिक अँटीहिस्टामाइन्स मुख्यतः क्लासिक औषधांच्या दुष्परिणामांपासून मुक्त आहेत. ते तंद्री आणत नाहीत, ते दिवसातून एकदा वापरले जातात, ते श्लेष्मल त्वचा कोरडे करत नाहीत आणि अँटी-एलर्जिक प्रभाव खूप सक्रिय आहे. ठराविक प्रतिनिधी
अस्टेमिझोल (गिसमनल) आणि क्लेरिटिन (लोराटाडाइन). येथे समानार्थी शब्दांचे ज्ञान खूप महत्त्वपूर्ण भूमिका बजावू शकते - किमान नॅशेन्स्की (कीव) लोराटाडाइन आणि नॉन-नॅशेन्स्की क्लेरिटिनमधील किंमतीतील फरक आपल्याला सहा महिन्यांसाठी "माय हेल्थ" मासिकाची सदस्यता घेण्यास पूर्णपणे अनुमती देईल.
काही अँटीहिस्टामाइन्समध्ये, रोगप्रतिबंधक प्रभाव लक्षणीय उपचारात्मक प्रभावापेक्षा जास्त असतो, म्हणजेच ते प्रामुख्याने ऍलर्जीच्या प्रतिबंधासाठी वापरले जातात. अशा एजंट्समध्ये, उदाहरणार्थ, क्रोमोग्लिकेट सोडियम (इंटल) समाविष्ट आहे.
दम्याचा झटका रोखण्यासाठी सर्वात महत्वाचे औषध. दमा आणि हंगामी ऍलर्जीच्या प्रतिबंधासाठी, उदाहरणार्थ, विशिष्ट वनस्पतींच्या फुलांसाठी, केटोटीफेन (झाडीटेन, अॅस्टाफेन, ब्रोनाइटीन) वापरला जातो.
हिस्टामाइन, ऍलर्जीच्या अभिव्यक्ती व्यतिरिक्त, गॅस्ट्रिक ज्यूसचे स्राव देखील वाढवते. तेथे अँटीहिस्टामाइन्स आहेत जे निवडकपणे या दिशेने कार्य करतात आणि उच्च आंबटपणा, पोट आणि पक्वाशयातील पेप्टिक अल्सरसह गॅस्ट्र्रिटिसच्या उपचारांसाठी सक्रियपणे वापरले जातात.
सिमेटिडाइन (गिस्टक), रॅनिटिडाइन, फॅमोटीडाइन. मी हे संपूर्णतेसाठी नोंदवतो, कारण अँटीहिस्टामाइन्स केवळ ऍलर्जीवर उपचार करण्यासाठी एक साधन मानले जातात आणि ते पोटाच्या अल्सरवर देखील यशस्वीरित्या उपचार करू शकतात ही वस्तुस्थिती आमच्या अनेक वाचकांसाठी नक्कीच एक शोध असेल.
तथापि, अँटीअल्सर अँटीहिस्टामाइन्स डॉक्टरांच्या शिफारशीशिवाय रूग्ण स्वतःहून वापरत नाहीत. परंतु ऍलर्जींविरूद्धच्या लढ्यात, त्यांच्या शरीरावर लोकसंख्येचे सामूहिक प्रयोग
अपवादापेक्षा नियम.
ही दुःखद वस्तुस्थिती लक्षात घेता, मी स्वत: उपचारांच्या प्रेमींसाठी काही सल्ला आणि मौल्यवान मार्गदर्शन करू देईन.
1. कृतीची यंत्रणा
अँटीहिस्टामाइन्ससमान, परंतु तरीही फरक आहेत. हे बर्याचदा घडते की एक औषध अजिबात मदत करत नाही आणि दुसर्याचा वापर त्वरीत सकारात्मक परिणाम देते. थोडक्यात, एक अतिशय विशिष्ट औषध एखाद्या विशिष्ट व्यक्तीसाठी योग्य असते आणि हे का घडते हे नेहमीच स्पष्ट नसते. कमीतकमी, औषध घेतल्यानंतर 1-2 दिवसांनी कोणताही परिणाम न झाल्यास, औषध बदलले पाहिजे किंवा (डॉक्टरांच्या सल्ल्यानुसार) इतर पद्धती किंवा इतर औषधीय गटांच्या औषधांसह उपचार केले पाहिजेत.
2. अंतर्ग्रहणाचे गुणाकार:
फेंकरोल
दिवसातून 3-4 वेळा;
डिफेनहायड्रॅमिन, डिप्राझिन, डायझोलिन, सुप्रास्टिन
दिवसातून 2-3 वेळा;
दिवसातून 2 वेळा;
अस्टेमिझोल, क्लेरिटिन
दररोज 1.
3. प्रौढांसाठी सरासरी एकल डोस
1 टॅबलेट. मी मुलांना डोस देत नाही. प्रौढ लोक त्यांना आवडेल तितके स्वतःवर प्रयोग करू शकतात, परंतु मी मुलांवरील प्रयोगांमध्ये योगदान देणार नाही फक्त डॉक्टरांनी मुलांसाठी अँटीहिस्टामाइन्स लिहून दिली पाहिजेत. तो तुम्हाला एक डोस देईल.
4. रिसेप्शन आणि अन्न.
फेनकारोल, डायझोलिन, डिप्राझिन
जेवणानंतर.
सुप्रास्टिन
जेवताना.
अस्टेमिझोल
सकाळी रिकाम्या पोटी.
Dimedrol, Claritin आणि Tavegil चे सेवन मूलभूतपणे अन्नाशी संबंधित नाही.
5. प्रवेशाच्या अटी. मूलभूतपणे, कोणत्याही
अँटीहिस्टामाइन (अर्थातच, रोगप्रतिबंधक रीतीने वापरलेले वगळता) 7 दिवसांपेक्षा जास्त वेळ घेण्यास अर्थ नाही. काही फार्माकोलॉजिकल स्त्रोत सूचित करतात की आपण सलग 20 दिवस गिळू शकता, इतरांनी नोंदवले आहे की अँटीहिस्टामाइन्स घेण्याच्या 7 व्या दिवसापासून ते स्वतःच एलर्जीचे स्त्रोत बनू शकतात. वरवर पाहता, खालील इष्टतम आहे: जर 5-6 दिवसांनंतर अँटी-एलर्जिक औषधांची आवश्यकता नाहीशी झाली नाही, तर औषध बदलले पाहिजे,
आम्ही 5 दिवस डिफेनहायड्रॅमिन प्यायलो, सुप्रास्टिन इ. वर स्विच केले - सुदैवाने, निवडण्यासाठी भरपूर आहेत.
6. वापरण्यात काहीच अर्थ नाही
अँटीहिस्टामाइन्स "फक्त बाबतीत" प्रतिजैविकांसह. जर तुमच्या डॉक्टरांनी प्रतिजैविक लिहून दिले आणि तुम्हाला त्याची ऍलर्जी असेल, तर ते ताबडतोब घेणे थांबवा. अँटीहिस्टामाइन औषध ऍलर्जीचे प्रकटीकरण कमी करेल किंवा कमकुवत करेल: आम्हाला नंतर लक्षात येईल की आम्हाला अधिक प्रतिजैविक घेण्यास वेळ मिळेल, त्यानंतर आमच्यावर दीर्घकाळ उपचार केले जातील.
7. लसीकरणावरील प्रतिक्रिया, एक नियम म्हणून, ऍलर्जीशी काहीही संबंध नाही. त्यामुळे मुलांमध्ये टॅवेगिल्स-सुप्रास्टिन प्रतिबंधकपणे टाकण्याची गरज नाही.
8. आणि शेवटचे. कृपया अँटीहिस्टामाइन्स मुलांपासून दूर ठेवा.
ऐतिहासिकदृष्ट्या, "अँटीहिस्टामाइन्स" या शब्दाचा अर्थ H1-हिस्टामाइन रिसेप्टर्सला अवरोधित करणारी औषधे आणि H2-हिस्टामाइन रिसेप्टर्सवर कार्य करणार्या औषधांना (सिमेटिडाइन, रॅनिटिडाइन, फॅमोटीडाइन इ.) H2-हिस्टामाइन ब्लॉकर्स म्हणतात. पूर्वीचा वापर ऍलर्जीक रोगांवर उपचार करण्यासाठी केला जातो, नंतरचा अँटीसेक्रेटरी एजंट म्हणून वापरला जातो.
हिस्टामाइन, शरीरातील विविध शारीरिक आणि पॅथॉलॉजिकल प्रक्रियांचा हा सर्वात महत्वाचा मध्यस्थ, 1907 मध्ये रासायनिक संश्लेषित करण्यात आला. त्यानंतर, ते प्राणी आणि मानवी ऊतींपासून वेगळे केले गेले (विंडॉस ए., वोग्ट डब्ल्यू.). नंतरही, त्याची कार्ये निश्चित केली गेली: गॅस्ट्रिक स्राव, मध्यवर्ती मज्जासंस्थेतील न्यूरोट्रांसमीटरचे कार्य, ऍलर्जीक प्रतिक्रिया, जळजळ इ. जवळजवळ 20 वर्षांनंतर, 1936 मध्ये, अँटीहिस्टामाइन क्रियाकलाप असलेले पहिले पदार्थ तयार केले गेले (Bovet D., Staub A. ). आणि आधीच 60 च्या दशकात, शरीरातील हिस्टामाइन रिसेप्टर्सची विषमता सिद्ध झाली आणि त्यांचे तीन उपप्रकार ओळखले गेले: एच 1, एच 2 आणि एच 3, त्यांची रचना, स्थानिकीकरण आणि त्यांच्या सक्रियता आणि नाकाबंदी दरम्यान उद्भवणारे शारीरिक प्रभाव वेगळे. तेव्हापासून, विविध अँटीहिस्टामाइन्सचे संश्लेषण आणि क्लिनिकल चाचणीचा सक्रिय कालावधी सुरू होतो.
असंख्य अभ्यासातून असे दिसून आले आहे की हिस्टामाइन, श्वसन प्रणाली, डोळे आणि त्वचेच्या रिसेप्टर्सवर कार्य करते, ज्यामुळे वैशिष्ट्यपूर्ण ऍलर्जीची लक्षणे उद्भवतात आणि अँटीहिस्टामाइन्स जे निवडकपणे H1-प्रकार रिसेप्टर्स अवरोधित करतात त्यांना प्रतिबंध आणि थांबवू शकतात.
वापरल्या जाणार्या बहुतेक अँटीहिस्टामाइन्समध्ये अनेक विशिष्ट औषधीय गुणधर्म असतात जे त्यांना स्वतंत्र गट म्हणून दर्शवतात. यामध्ये खालील प्रभावांचा समावेश आहे: अँटीप्र्युरिटिक, डीकंजेस्टंट, अँटिस्पॅस्टिक, अँटीकोलिनर्जिक, अँटीसेरोटोनिन, शामक आणि स्थानिक भूल तसेच हिस्टामाइन-प्रेरित ब्रोन्कोस्पाझम प्रतिबंध. त्यापैकी काही हिस्टामाइन नाकेबंदीमुळे नाहीत, परंतु संरचनात्मक वैशिष्ट्यांमुळे आहेत.
अँटीहिस्टामाइन्स H1 रिसेप्टर्सवरील हिस्टामाइनची क्रिया स्पर्धात्मक प्रतिबंधाच्या यंत्रणेद्वारे अवरोधित करतात आणि या रिसेप्टर्ससाठी त्यांची आत्मीयता हिस्टामाइनच्या तुलनेत खूपच कमी आहे. म्हणून, ही औषधे रिसेप्टरला बांधलेले हिस्टामाइन विस्थापित करण्यास सक्षम नाहीत, ते केवळ बिनव्याप्त किंवा सोडलेल्या रिसेप्टर्सला अवरोधित करतात. त्यानुसार, H1 ब्लॉकर्स तात्काळ ऍलर्जीक प्रतिक्रिया रोखण्यासाठी सर्वात प्रभावी आहेत आणि विकसित प्रतिक्रियांच्या बाबतीत, ते हिस्टामाइनच्या नवीन भागांच्या प्रकाशनास प्रतिबंध करतात.
त्यांच्या रासायनिक संरचनेनुसार, त्यापैकी बहुतेक चरबी-विद्रव्य अमाइन आहेत, ज्याची रचना समान आहे. कोर (R1) सुगंधी आणि/किंवा हेटरोसायक्लिक गटाद्वारे दर्शविले जाते आणि अमिनो गटाशी नायट्रोजन, ऑक्सिजन किंवा कार्बन (X) रेणूद्वारे जोडलेले असते. कोर अँटीहिस्टामाइन क्रियाकलाप आणि पदार्थाच्या काही गुणधर्मांची तीव्रता निर्धारित करते. त्याची रचना जाणून घेतल्यास, एखादी व्यक्ती औषधाची ताकद आणि त्याच्या प्रभावाचा अंदाज लावू शकते, उदाहरणार्थ, रक्त-मेंदूच्या अडथळामध्ये प्रवेश करण्याची क्षमता.
अँटीहिस्टामाइन्सचे अनेक वर्गीकरण आहेत, जरी त्यापैकी कोणतेही सामान्यतः स्वीकारले जात नाही. सर्वात लोकप्रिय वर्गीकरणांपैकी एकानुसार, निर्मितीच्या वेळेनुसार अँटीहिस्टामाइन्स प्रथम आणि द्वितीय पिढीच्या औषधांमध्ये विभागली जातात. पहिल्या पिढीतील औषधांना उपशामक (प्रभावी साइड इफेक्टनुसार) देखील म्हणतात, दुसऱ्या पिढीच्या गैर-शामक औषधांच्या विरूद्ध. सध्या, तिसरी पिढी वेगळी करण्याची प्रथा आहे: त्यात मूलभूतपणे नवीन औषधे समाविष्ट आहेत - सक्रिय चयापचय, जे सर्वोच्च अँटीहिस्टामाइन क्रियाकलापांव्यतिरिक्त, शामक प्रभावाची अनुपस्थिती आणि द्वितीय-पिढीच्या औषधांचे वैशिष्ट्यपूर्ण कार्डियोटॉक्सिक प्रभाव दर्शवितात (टेबल पहा. ).
याव्यतिरिक्त, रासायनिक संरचनेनुसार (एक्स-बॉन्डवर अवलंबून), अँटीहिस्टामाइन्स अनेक गटांमध्ये विभागली जातात (इथेनोलामाइन्स, इथिलीनेडायमाइन्स, अल्किलामाइन्स, अल्फाकार्बोलिनचे डेरिव्हेटिव्ह्ज, क्विन्युक्लिडाइन, फेनोथियाझिन, पाइपराझिन आणि पाइपरिडाइन).
पहिल्या पिढीतील अँटीहिस्टामाइन्स (शामक). ते सर्व चरबीमध्ये चांगले विरघळणारे आहेत आणि H1-हिस्टामाइन व्यतिरिक्त, कोलिनर्जिक, मस्करीनिक आणि सेरोटोनिन रिसेप्टर्स देखील अवरोधित करतात. स्पर्धात्मक ब्लॉकर असल्याने, ते H1 रिसेप्टर्सला उलटे बद्ध करतात, ज्यामुळे त्याऐवजी उच्च डोस वापरतात. खालील फार्माकोलॉजिकल गुणधर्म त्यापैकी सर्वात वैशिष्ट्यपूर्ण आहेत.
- शामक प्रभाव या वस्तुस्थितीद्वारे निर्धारित केला जातो की बहुतेक पहिल्या पिढीतील अँटीहिस्टामाइन्स, लिपिडमध्ये सहजपणे विरघळतात, रक्त-मेंदूच्या अडथळ्यामधून चांगल्या प्रकारे प्रवेश करतात आणि मेंदूच्या H1 रिसेप्टर्सला बांधतात. कदाचित त्यांच्या शामक प्रभावामध्ये मध्यवर्ती सेरोटोनिन आणि एसिटाइलकोलीन रिसेप्टर्स अवरोधित करणे समाविष्ट आहे. पहिल्या पिढीच्या शामक प्रभावाच्या प्रकटीकरणाची डिग्री वेगवेगळ्या औषधांमध्ये आणि वेगवेगळ्या रूग्णांमध्ये मध्यम ते गंभीर पर्यंत बदलते आणि अल्कोहोल आणि सायकोट्रॉपिक ड्रग्सच्या संयोजनात वाढते. त्यापैकी काही झोपेच्या गोळ्या (डॉक्सीलामाइन) म्हणून वापरल्या जातात. क्वचितच, शामक औषधांऐवजी, सायकोमोटर आंदोलन होते (बहुतेक वेळा मुलांमध्ये मध्यम उपचारात्मक डोसमध्ये आणि प्रौढांमध्ये उच्च विषारी डोसमध्ये). शामक प्रभावामुळे, लक्ष देणे आवश्यक असलेल्या कार्यांमध्ये बहुतेक औषधे वापरली जाऊ नयेत. सर्व पहिल्या पिढीतील औषधे शामक आणि कृत्रिम निद्रा आणणारी औषधे, अंमली पदार्थ आणि गैर-मादक वेदनाशामक, मोनोमाइन ऑक्सिडेस इनहिबिटर आणि अल्कोहोलची क्रिया वाढवतात.
- मध्यवर्ती मज्जासंस्थेच्या सबकोर्टिकल क्षेत्राच्या काही भागात क्रियाकलाप दडपल्यामुळे हायड्रॉक्सीझिनचा चिंताग्रस्त प्रभाव वैशिष्ट्यपूर्ण असू शकतो.
- औषधांच्या अँटीकोलिनर्जिक गुणधर्मांशी संबंधित एट्रोपिन सारखी प्रतिक्रिया इथेनॉलमाइन्स आणि इथिलेनेडायमाइन्सची सर्वात वैशिष्ट्यपूर्ण आहे. कोरडे तोंड आणि नासोफरीनक्स, मूत्र धारणा, बद्धकोष्ठता, टाकीकार्डिया आणि व्हिज्युअल कमजोरी द्वारे प्रकट होते. हे गुणधर्म गैर-एलर्जीक राहिनाइटिसमध्ये चर्चा केलेल्या उपायांची प्रभावीता सुनिश्चित करतात. त्याच वेळी, ते ब्रोन्कियल दम्यामध्ये अडथळा वाढवू शकतात (थुंकीतील चिकटपणा वाढल्यामुळे), काचबिंदू वाढवू शकतात आणि प्रोस्टेट एडेनोमामध्ये इन्फ्राव्हेसिकल अडथळा निर्माण करू शकतात.
- अँटीमेटिक आणि अँटीस्वेइंग प्रभाव देखील कदाचित औषधांच्या मध्यवर्ती अँटीकोलिनर्जिक प्रभावाशी संबंधित आहेत. काही अँटीहिस्टामाइन्स (डिफेनहायड्रॅमिन, प्रोमेथाझिन, सायक्लिझिन, मेक्लिझिन) वेस्टिब्युलर रिसेप्टर्सची उत्तेजना कमी करतात आणि चक्रव्यूहाचे कार्य रोखतात, आणि म्हणून ते मोशन सिकनेससाठी वापरले जाऊ शकतात.
- अनेक H1-हिस्टामाइन ब्लॉकर्स पार्किन्सोनिझमची लक्षणे कमी करतात, जे एसिटाइलकोलीनच्या प्रभावाच्या मध्यवर्ती प्रतिबंधामुळे होते.
- डिफेनहायड्रॅमिनचे सर्वात वैशिष्ट्यपूर्ण अँटीट्यूसिव्ह अॅक्शन आहे, हे मेडुला ओब्लोंगाटामधील खोकला केंद्रावर थेट क्रियेद्वारे लक्षात येते.
- अँटीसेरोटोनिन प्रभाव, जो प्रामुख्याने सायप्रोहेप्टाडीनचा वैशिष्ट्यपूर्ण आहे, त्याचा वापर मायग्रेनमध्ये निर्धारित करतो.
- परिधीय व्हॅसोडिलेशनसह अल्फा1-ब्लॉकिंग प्रभाव, विशेषत: फेनोथियाझिन अँटीहिस्टामाइन्ससह, संवेदनशील व्यक्तींमध्ये रक्तदाब कमी होण्यास कारणीभूत ठरू शकतो.
- स्थानिक भूल देणारी (कोकेनसारखी) क्रिया बहुतेक अँटीहिस्टामाइन्सची वैशिष्ट्यपूर्ण आहे (सोडियम आयनांना पडदा पारगम्यता कमी झाल्यामुळे उद्भवते). डिफेनहायड्रॅमिन आणि प्रोमेथाझिन हे नोव्होकेनपेक्षा मजबूत स्थानिक भूल देणारे औषध आहेत. तथापि, त्यांचे सिस्टीमिक क्विनिडाइन सारखे प्रभाव आहेत, जे रेफ्रेक्ट्री फेजच्या लांबणीवर आणि वेंट्रिक्युलर टाकीकार्डियाच्या विकासाद्वारे प्रकट होतात.
- टाकीफिलेक्सिस: दीर्घकालीन वापरासह अँटीहिस्टामाइन क्रियाकलाप कमी होणे, दर 2-3 आठवड्यांनी वैकल्पिक औषधांची आवश्यकता पुष्टी करणे.
- हे लक्षात घ्यावे की पहिल्या पिढीतील अँटीहिस्टामाइन्स क्लिनिकल प्रभावाच्या तुलनेने जलद प्रारंभासह एक्सपोजरच्या अल्प कालावधीत दुसऱ्या पिढीपेक्षा भिन्न असतात. त्यापैकी बरेच पॅरेंटरल फॉर्ममध्ये उपलब्ध आहेत. वरील सर्व, तसेच कमी किमतीत, आज अँटीहिस्टामाइन्सचा व्यापक वापर निर्धारित करतात.
शिवाय, चर्चा केलेल्या अनेक गुणांमुळे "जुन्या" अँटीहिस्टामाइन्सना काही विशिष्ट पॅथॉलॉजीज (मायग्रेन, झोपेचे विकार, एक्स्ट्रापायरामिडल विकार, चिंता, हालचाल आजार इ.) उपचारांमध्ये त्यांचे स्थान व्यापू दिले जे ऍलर्जीशी संबंधित नाहीत. अनेक पहिल्या पिढीतील अँटीहिस्टामाइन्सचा समावेश सर्दीसाठी वापरल्या जाणार्या एकत्रित तयारींमध्ये, शामक, संमोहन आणि इतर घटक म्हणून केला जातो.
क्लोरोपिरामाइन, डिफेनहायड्रॅमिन, क्लेमास्टीन, सायप्रोहेप्टाडीन, प्रोमेथाझिन, फेनकरॉल आणि हायड्रॉक्सीझिन हे सर्वात सामान्यपणे वापरले जातात.
क्लोरोपिरामिन(सुप्रस्टिन) हे सर्वात मोठ्या प्रमाणावर वापरले जाणारे शामक अँटीहिस्टामाइन्सपैकी एक आहे. यात लक्षणीय अँटीहिस्टामाइन क्रियाकलाप, परिधीय अँटीकोलिनर्जिक आणि मध्यम अँटीस्पास्मोडिक क्रिया आहे. हंगामी आणि वर्षभर ऍलर्जीक rhinoconjunctivitis, angioedema, urticaria, atopic dermatitis, इसब, विविध etiologies च्या खाज सुटणे उपचारांसाठी बहुतांश घटनांमध्ये प्रभावी; पॅरेंटरल फॉर्ममध्ये - आपत्कालीन काळजी आवश्यक असलेल्या तीव्र ऍलर्जीक स्थितींच्या उपचारांसाठी. वापरण्यायोग्य उपचारात्मक डोसची विस्तृत श्रेणी प्रदान करते. हे रक्ताच्या सीरममध्ये जमा होत नाही, म्हणून दीर्घकाळापर्यंत वापरल्यास त्याचा ओव्हरडोज होत नाही. Suprastin प्रभावाची जलद सुरुवात आणि अल्प कालावधी (दुष्परिणामांसह) द्वारे दर्शविले जाते. त्याच वेळी, अँटीअलर्जिक प्रभावाचा कालावधी वाढविण्यासाठी क्लोरोपिरामाइन नॉन-सेडेटिंग H1-ब्लॉकर्ससह एकत्र केले जाऊ शकते. Suprastin सध्या रशियामध्ये सर्वाधिक विकल्या जाणार्या अँटीहिस्टामाइन्सपैकी एक आहे. हे वस्तुनिष्ठपणे सिद्ध उच्च कार्यक्षमता, त्याच्या क्लिनिकल प्रभावाची नियंत्रणक्षमता, इंजेक्शन्ससह विविध डोस फॉर्मची उपलब्धता आणि कमी खर्चाशी संबंधित आहे.
डिफेनहायड्रॅमिन(डिफेनहायड्रॅमिन) प्रथम संश्लेषित H1-ब्लॉकर्सपैकी एक आहे. यात बर्यापैकी उच्च अँटीहिस्टामाइन क्रियाकलाप आहे आणि एलर्जी आणि स्यूडो-एलर्जिक प्रतिक्रियांची तीव्रता कमी करते. महत्त्वपूर्ण अँटीकोलिनर्जिक प्रभावामुळे, त्याचा अँटीट्यूसिव्ह, अँटीमेटिक प्रभाव असतो आणि त्याच वेळी कोरड्या श्लेष्मल झिल्ली, मूत्र धारणा कारणीभूत ठरते. लिपोफिलिसिटीमुळे, डिफेनहायड्रॅमिन उच्चारित शामक औषध देते आणि संमोहन म्हणून वापरले जाऊ शकते. याचा एक महत्त्वपूर्ण स्थानिक ऍनेस्थेटिक प्रभाव आहे, परिणामी तो कधीकधी नोवोकेन आणि लिडोकेनच्या असहिष्णुतेसाठी पर्याय म्हणून वापरला जातो. डिफेनहायड्रॅमिन पॅरेंटरल वापरासह विविध डोस फॉर्ममध्ये सादर केले जाते, ज्याने आपत्कालीन थेरपीमध्ये त्याचा व्यापक वापर निर्धारित केला आहे. तथापि, साइड इफेक्ट्सची एक महत्त्वपूर्ण श्रेणी, परिणामांची अप्रत्याशितता आणि मध्यवर्ती मज्जासंस्थेवरील प्रभावांना त्याच्या अनुप्रयोगात अधिक लक्ष देणे आणि शक्य असल्यास, पर्यायी माध्यमांचा वापर करणे आवश्यक आहे.
क्लेमास्टाईन(Tavegil) हे डिफेनहायड्रॅमिन प्रमाणेच एक अत्यंत प्रभावी अँटीहिस्टामाइन औषध आहे. त्यात उच्च अँटीकोलिनर्जिक क्रियाकलाप आहे, परंतु थोड्या प्रमाणात रक्त-मेंदूच्या अडथळ्यामध्ये प्रवेश करते, जे शामक प्रभावाच्या निरीक्षणाच्या कमी वारंवारतेचे कारण आहे - 10% पर्यंत. हे इंजेक्टेबल स्वरूपात देखील अस्तित्वात आहे, ज्याचा वापर अॅनाफिलेक्टिक शॉक आणि एंजियोएडेमासाठी अतिरिक्त उपाय म्हणून, ऍलर्जी आणि स्यूडो-एलर्जिक प्रतिक्रियांच्या प्रतिबंध आणि उपचारांसाठी केला जाऊ शकतो. तथापि, समान रासायनिक रचना असलेल्या क्लेमास्टाइन आणि इतर अँटीहिस्टामाइन्सची अतिसंवेदनशीलता ज्ञात आहे.
डायमेथेंडेन(फेनिस्टिल) - दुस-या पिढीतील अँटीहिस्टामाइन्सच्या सर्वात जवळ आहे, पहिल्या पिढीतील औषधांपेक्षा वेगळे आहे, शामक आणि मस्करीनिक प्रभावाची लक्षणीय कमी तीव्रता, उच्च ऍलर्जीक क्रियाकलाप आणि कृतीचा कालावधी.
अशाप्रकारे, पहिल्या पिढीतील अँटीहिस्टामाइन्स जे H1- आणि इतर रिसेप्टर्स (सेरोटोनिन, सेंट्रल आणि पेरिफेरल कोलिनर्जिक रिसेप्टर्स, अल्फा-एड्रेनर्जिक रिसेप्टर्स) दोन्हीवर परिणाम करतात, त्यांचे परिणाम भिन्न आहेत, ज्यामुळे त्यांचा वापर विविध परिस्थितींमध्ये निर्धारित केला जातो. परंतु साइड इफेक्ट्सची तीव्रता आम्हाला एलर्जीक रोगांच्या उपचारांमध्ये प्रथम पसंतीची औषधे मानू देत नाही. त्यांच्या वापरासह मिळालेल्या अनुभवामुळे दिशाहीन औषधे विकसित करणे शक्य झाले आहे - अँटीहिस्टामाइन्सची दुसरी पिढी.
दुसऱ्या पिढीतील अँटीहिस्टामाइन्स (नॉन-सेडेटिंग). मागील पिढीच्या विपरीत, त्यांच्याकडे जवळजवळ कोणतेही शामक आणि अँटीकोलिनर्जिक प्रभाव नाहीत, परंतु एच 1 रिसेप्टर्सवरील त्यांच्या निवडक कृतीमध्ये भिन्न आहेत. तथापि, त्यांच्यासाठी, कार्डियोटॉक्सिक प्रभाव वेगवेगळ्या प्रमाणात नोंदविला गेला.
त्यांच्यासाठी खालील गुणधर्म सर्वात सामान्य आहेत.
- कोलीन आणि सेरोटोनिन रिसेप्टर्सवर कोणताही प्रभाव नसलेल्या H1 रिसेप्टर्ससाठी उच्च विशिष्टता आणि उच्च आत्मीयता.
- क्लिनिकल प्रभावाची जलद सुरुवात आणि कारवाईचा कालावधी. उच्च प्रथिने बंधनकारक, औषध आणि त्याचे चयापचय शरीरात जमा होणे आणि विलंबित निर्मूलनामुळे लांबणीवर परिणाम होऊ शकतो.
- उपचारात्मक डोसमध्ये औषधे वापरताना कमीतकमी शामक प्रभाव. या निधीच्या संरचनेच्या वैशिष्ट्यांमुळे रक्त-मेंदूच्या अडथळ्याच्या कमकुवत मार्गाने हे स्पष्ट केले आहे. काही विशेषतः संवेदनशील व्यक्तींना मध्यम तंद्री येऊ शकते.
- दीर्घकाळापर्यंत वापरासह टाकीफिलेक्सिसची अनुपस्थिती.
- हृदयाच्या स्नायूंच्या पोटॅशियम वाहिन्या अवरोधित करण्याची क्षमता, जी क्यूटी मध्यांतर आणि ह्रदयाचा अतालता वाढविण्याशी संबंधित आहे. अँटीहिस्टामाइन्स अँटीफंगल्स (केटोकोनाझोल आणि इट्राकोनाझोल), मॅक्रोलाइड्स (एरिथ्रोमाइसिन आणि क्लॅरिथ्रोमाइसिन), अँटीडिप्रेसेंट्स (फ्लॉक्सेटिन, सेर्ट्रालाइन आणि पॅरोक्सेटीन), द्राक्षाचा रस आणि गंभीर यकृत बिघडलेल्या रूग्णांमध्ये एकत्रित केल्यावर या दुष्परिणामाचा धोका वाढतो.
- पॅरेंटरल फॉर्म्युलेशनची अनुपस्थिती, तथापि, त्यापैकी काही (अॅझेलास्टिन, लेव्होकाबॅस्टिन, बॅमिपाइन) सामयिक फॉर्म्युलेशन म्हणून उपलब्ध आहेत.
खाली त्यांच्या सर्वात वैशिष्ट्यपूर्ण गुणधर्मांसह दुसऱ्या पिढीतील अँटीहिस्टामाइन्स आहेत.
लोराटाडीन(क्लॅरिटिन) ही दुसऱ्या पिढीतील सर्वाधिक खरेदी केलेल्या औषधांपैकी एक आहे, जी अगदी समजण्याजोगी आणि तार्किक आहे. पेरिफेरल H1 रिसेप्टर्सला बांधून ठेवण्याच्या मोठ्या ताकदीमुळे त्याची अँटीहिस्टामाइन क्रिया ऍस्टेमिझोल आणि टेरफेनाडाइनपेक्षा जास्त आहे. औषध शामक प्रभावापासून रहित आहे आणि अल्कोहोलचा प्रभाव वाढवत नाही. याव्यतिरिक्त, लॉराटाडाइन व्यावहारिकपणे इतर औषधांशी संवाद साधत नाही आणि त्याचा कार्डियोटॉक्सिक प्रभाव नाही.
खालील अँटीहिस्टामाइन्स स्थानिक तयारी आहेत आणि एलर्जीच्या स्थानिक अभिव्यक्तीपासून मुक्त होण्याच्या उद्देशाने आहेत.
अॅझेलास्टीन(Allergodil) ऍलर्जीक राहिनाइटिस आणि नेत्रश्लेष्मलाशोथ च्या उपचारांसाठी एक अत्यंत प्रभावी उपाय आहे. अनुनासिक स्प्रे आणि डोळ्याच्या थेंबांच्या रूपात वापरला जाणारा, अॅझेलॅस्टिन व्यावहारिकपणे पद्धतशीर कृतीपासून रहित आहे.
cetirizine(Zyrtec) एक अत्यंत निवडक परिधीय H1 रिसेप्टर विरोधी आहे. हे हायड्रॉक्सीझिनचे सक्रिय चयापचय आहे, ज्याचा कमी स्पष्ट शामक प्रभाव आहे. Cetirizine शरीरात जवळजवळ चयापचय होत नाही आणि त्याच्या उत्सर्जनाचा दर मूत्रपिंडाच्या कार्यावर अवलंबून असतो. त्याची वैशिष्ट्यपूर्ण वैशिष्ट्य म्हणजे त्वचेमध्ये प्रवेश करण्याची उच्च क्षमता आणि त्यानुसार, एलर्जीच्या त्वचेच्या अभिव्यक्तींमध्ये त्याची प्रभावीता. प्रयोगात किंवा दवाखान्यात Cetirizine चा हृदयावर कोणताही एरिथमोजेनिक प्रभाव दिसून आला नाही.
निष्कर्ष
तर, डॉक्टरांच्या शस्त्रागारात विविध गुणधर्मांसह पुरेशी प्रमाणात अँटीहिस्टामाइन्स आहेत. हे लक्षात ठेवले पाहिजे की ते ऍलर्जीपासून केवळ लक्षणात्मक आराम देतात. याव्यतिरिक्त, विशिष्ट परिस्थितीनुसार, आपण भिन्न औषधे आणि त्यांचे विविध प्रकार दोन्ही वापरू शकता. अँटीहिस्टामाइन्सच्या सुरक्षिततेबद्दल डॉक्टरांनी जागरूक असणे देखील महत्त्वाचे आहे.
पहिल्या पिढीतील बहुतेक अँटीहिस्टामाइन्सच्या तोट्यांमध्ये टॅचिफिलेक्सिस (व्यसन) ही घटना समाविष्ट आहे, ज्यासाठी दर 7-10 दिवसांनी औषध बदलणे आवश्यक आहे, जरी, उदाहरणार्थ, डायमेथिंडेन (फेनिस्टिल) आणि क्लेमास्टिन (टॅवेगिल) 20 दिवसांसाठी प्रभावी असल्याचे दिसून आले आहे. टाकीफिलेक्सिसच्या विकासाशिवाय दिवस (किर्चहॉफ सी. एच. एट अल., 2003; कोअर्स जे. एट अल., 1999).
कृतीचा कालावधी डिफेनहायड्रॅमिनसाठी 4-6 तास, डायमेथिंडिनसाठी 6-8 तास, क्लेमास्टिनसाठी 12 (आणि काही प्रकरणांमध्ये 24) तासांपर्यंत असतो, म्हणून औषधे दिवसातून 2-3 वेळा लिहून दिली जातात.
उपरोक्त तोटे असूनही, पहिल्या पिढीतील अँटीहिस्टामाइन्स ऍलर्जोलॉजिकल प्रॅक्टिसमध्ये, विशेषत: बालरोग आणि वृद्धावस्था (लस एल.व्ही., 2009) मध्ये एक मजबूत स्थान व्यापतात. या औषधांच्या इंजेक्टेबल फॉर्मची उपस्थिती त्यांना तीव्र आणि तातडीच्या परिस्थितीत अपरिहार्य बनवते. क्लोरोपिरामाइनचा अतिरिक्त अँटीकोलिनर्जिक प्रभाव मुलांमध्ये एटोपिक त्वचारोगात खाज सुटणे आणि त्वचेवर पुरळ उठणे लक्षणीयरीत्या कमी करते; ARVI मध्ये अनुनासिक स्राव आणि शिंका येणे कमी करते. शिंका येणे आणि खोकताना पहिल्या पिढीतील अँटीहिस्टामाइन्सचा उपचारात्मक प्रभाव मुख्यत्वे H1- आणि मस्करीनिक रिसेप्टर्सच्या नाकेबंदीमुळे होऊ शकतो. सायप्रोहेप्टाडीन आणि क्लेमास्टीन, अँटीहिस्टामाइन कृतीसह, एक उच्चारित अँटीसेरोटोनिन क्रिया आहे. Dimentiden (Fenistil) याव्यतिरिक्त इतर ऍलर्जी मध्यस्थांच्या क्रियांना प्रतिबंधित करते, विशेषत: किनिन्स. शिवाय, पहिल्या पिढीतील अँटीहिस्टामाइन्सची किंमत दुसऱ्या पिढीतील अँटीहिस्टामाइन्सपेक्षा कमी असल्याचे आढळून आले आहे.
पहिल्या पिढीच्या तोंडी अँटीहिस्टामाइन्सची प्रभावीता दर्शविली जाते, मुलांमध्ये तोंडी डिकंजेस्टंट्सच्या संयोजनात त्यांचा वापर करण्याची शिफारस केलेली नाही.
म्हणून, पहिल्या पिढीतील अँटीहिस्टामाइन्सचे फायदे असे आहेत: वापराचा प्रदीर्घ अनुभव (70 वर्षांहून अधिक), चांगला अभ्यास, लहान मुलांमध्ये डोस वापरण्याची शक्यता (डायमेथिंडेनसाठी), अन्न, औषधे, किडे चावणे, प्रीमेडिकेशन दरम्यान तीव्र ऍलर्जीक प्रतिक्रियांमध्ये अपरिहार्यता. , सर्जिकल सराव मध्ये.
दुसऱ्या पिढीतील अँटीहिस्टामाइन्सची वैशिष्ट्ये म्हणजे H1 रिसेप्टर्ससाठी उच्च आत्मीयता (अपेनिटी), क्रियेचा कालावधी (24 तासांपर्यंत), उपचारात्मक डोसमध्ये रक्त-मेंदूच्या अडथळ्याद्वारे कमी पारगम्यता, अन्नाद्वारे औषध निष्क्रिय न होणे, टॅचिफिलेक्सिस नाही. सराव मध्ये, या औषधे शरीरात metabolized नाहीत. ते शामक प्रभावाच्या विकासास कारणीभूत नसतात, तथापि, काही रुग्णांना त्यांचा वापर करताना तंद्री येऊ शकते.
दुसऱ्या पिढीतील अँटीहिस्टामाइन्सचे फायदे खालीलप्रमाणे आहेत:
- त्यांच्या लिपोफोबिसिटीमुळे आणि रक्त-मेंदूच्या अडथळ्याद्वारे खराब प्रवेशामुळे, द्वितीय पिढीच्या औषधांचा व्यावहारिकदृष्ट्या कोणताही शामक प्रभाव नाही, जरी काही रुग्णांमध्ये ते दिसून येते.
- कृतीचा कालावधी 24 तासांपर्यंत असतो, म्हणून यापैकी बहुतेक औषधे दिवसातून एकदा लिहून दिली जातात.
- व्यसनाचा अभाव, ज्यामुळे दीर्घकाळ (3 ते 12 महिन्यांपर्यंत) लिहून देणे शक्य होते.
- औषध बंद केल्यानंतर, उपचारात्मक प्रभाव एक आठवडा टिकू शकतो.
2 रा पिढीतील अँटीहिस्टामाइन्स अँटी-एलर्जिक आणि अँटी-इंफ्लॅमेटरी इफेक्ट्सद्वारे दर्शविले जातात. काही अँटी-एलर्जिक प्रभावांचे वर्णन केले गेले आहे, परंतु त्यांचे नैदानिक महत्त्व अस्पष्ट राहिले आहे.
तोंडी अँटीहिस्टामाइन्ससह दीर्घकालीन (वर्षे) थेरपी, प्रथम आणि द्वितीय पिढी दोन्ही सुरक्षित आहे. काही, परंतु सर्वच नाही, या गटातील औषधे सायटोक्रोम P450 प्रणालीद्वारे यकृतामध्ये चयापचय केली जातात आणि इतर औषधांशी संवाद साधू शकतात. मुलांमध्ये तोंडी अँटीहिस्टामाइन्सची सुरक्षा आणि परिणामकारकता स्थापित केली गेली आहे. ते अगदी लहान मुलांना देखील लिहून दिले जाऊ शकतात.
अशा प्रकारे, अँटीहिस्टामाइन्सची इतकी विस्तृत श्रेणी असल्याने, डॉक्टरांना रुग्णाचे वय, विशिष्ट क्लिनिकल परिस्थिती आणि निदान यावर अवलंबून औषध निवडण्याची संधी असते. 1 ली आणि 2 रा पिढीतील अँटीहिस्टामाइन्स प्रौढ आणि मुलांमध्ये ऍलर्जीक रोगांच्या जटिल उपचारांचा अविभाज्य भाग आहेत.
साहित्य
- गुश्चिन आय. एस.अँटीहिस्टामाइन्स. डॉक्टरांसाठी मार्गदर्शक. एम.: एव्हेंटिस फार्मा, 2000, 55 पी.
- कोरोविना एन.ए., चेबुर्किन ए.व्ही., झाखारोवा आय.एन., झाप्लात्निकोव्ह ए.एल., रेपिना ई.ए.बालरोगतज्ञांच्या सराव मध्ये अँटीहिस्टामाइन्स. डॉक्टरांसाठी हँडबुक. एम., 2001, 48 पी.
- लुस एल.व्ही.ऍलर्जी आणि स्यूडो-एलर्जिक प्रतिक्रियांच्या उपचारांमध्ये अँटीहिस्टामाइन्सची निवड // Ros. allergological जर्नल. 2009, क्रमांक 1, पी. 1-7.
- ARIA // ऍलर्जी. 2008. V. 63 (पुरवठा. 86). पृष्ठ 88-160
- गिलार्ड एम., क्रिस्टोफ बी., वेल्स बी., चॅटर्लियन पी., पेक एम., मॅसिंगहॅम आर.दुसरी पिढी H1 विरोधी शक्ती विरुद्ध निवडकता // द युरोपियन हिमाइन रिसर्च सोसायटीची वार्षिक बैठक, 2002, 22 मे, एगर, हंगेरी.
ओ.बी. पोलोसियंट्स, वैद्यकीय विज्ञान उमेदवार
सिटी क्लिनिकल हॉस्पिटल क्रमांक 50,मॉस्को
Catad_tema ऍलर्जीक रोग
अँटीहिस्टामाइन्स: मिथक आणि वास्तविकता
"कार्यक्षम औषधोपचार"; क्रमांक 5; 2014; pp. 50-56.
टी.जी. फेडोस्कोवा
एसएससी इन्स्टिट्यूट ऑफ इम्युनोलॉजी, एफएमबीए ऑफ रशिया, मॉस्को
मुख्य औषधे जी जळजळ होण्याच्या लक्षणांवर परिणाम करतात आणि ऍलर्जीक आणि गैर-एलर्जिक उत्पत्तीच्या रोगांवर नियंत्रण ठेवतात त्यामध्ये अँटीहिस्टामाइन्सचा समावेश होतो.
लेख आधुनिक अँटीहिस्टामाइन्स वापरण्याच्या अनुभवाशी संबंधित वादग्रस्त मुद्द्यांचे विश्लेषण करतो, तसेच त्यांच्या काही मुख्य वैशिष्ट्यांचे विश्लेषण करतो. हे विविध रोगांच्या जटिल थेरपीमध्ये इष्टतम औषधाच्या निवडीसाठी भिन्न दृष्टिकोनास अनुमती देईल.
कीवर्ड:अँटीहिस्टामाइन्स, ऍलर्जीक रोग, सेटीरिझिन, सेट्रिन
अँटीहिस्टामाइन्स: मिथक आणि वास्तव
टी.जी. फेडोस्कोवा
स्टेट सायन्स सेंटर इन्स्टिट्यूट ऑफ इम्युनोलॉजी, फेडरल मेडिकल अँड बायोलॉजिकल एजन्सी, मॉस्को
ऍन्टीहिस्टामाइन्स ही मुख्य औषधे आहेत जी जळजळ आणि ऍलर्जी आणि गैर-एलर्जिक दोन्ही रोगांवर नियंत्रण ठेवण्याच्या लक्षणांवर परिणाम करतात. या पेपरमध्ये सध्याच्या अँटीहिस्टामाइन्स वापरण्याच्या अनुभवाबाबत तसेच त्यांच्या काही वैशिष्ट्यांचे विश्लेषण केले आहे. हे वेगवेगळ्या रोगांच्या संयोजन थेरपीसाठी योग्य औषधे व्यवस्थापित करण्यासाठी भिन्न निवड करू शकते.
मुख्य शब्द:अँटीहिस्टामाइन्स, ऍलर्जीक रोग, cetirizine, Cetrine
टाइप 1 अँटीहिस्टामाइन्स (एच1-एएचपी), किंवा टाइप 1 हिस्टामाइन रिसेप्टर विरोधी, 70 वर्षांहून अधिक काळ क्लिनिकल प्रॅक्टिसमध्ये मोठ्या प्रमाणावर आणि यशस्वीरित्या वापरले जात आहेत. ते ऍलर्जीक आणि स्यूडो-एलर्जीक प्रतिक्रियांच्या लक्षणात्मक आणि मूलभूत थेरपीचा भाग म्हणून वापरले जातात, विविध उत्पत्तीच्या तीव्र आणि जुनाट संसर्गजन्य रोगांचे जटिल उपचार, आक्रमक आणि रेडिओपॅक अभ्यासादरम्यान पूर्व औषधी म्हणून, शल्यक्रिया हस्तक्षेप, लसीकरणाच्या दुष्परिणामांना प्रतिबंध करण्यासाठी. , इ. दुसऱ्या शब्दांत, एच 1 -एएचपी विशिष्ट आणि गैर-विशिष्ट निसर्गाच्या सक्रिय दाहक मध्यस्थांच्या प्रकाशनामुळे उद्भवलेल्या परिस्थितीत वापरण्याचा सल्ला दिला जातो, ज्यापैकी मुख्य म्हणजे हिस्टामाइन.
हिस्टामाइनमध्ये जैविक क्रियाकलापांचा विस्तृत स्पेक्ट्रम आहे, जो सेल पृष्ठभागाच्या विशिष्ट रिसेप्टर्सच्या सक्रियतेद्वारे लक्षात येतो. ऊतकांमधील हिस्टामाइनचे मुख्य डेपो मास्ट पेशी आहेत, रक्तातील - बेसोफिल्स. हे प्लेटलेट्स, गॅस्ट्रिक म्यूकोसा, एंडोथेलियल पेशी आणि मेंदूच्या न्यूरॉन्समध्ये देखील असते. हिस्टामाइनचा उच्चारित हायपोटेन्सिव्ह प्रभाव आहे आणि विविध उत्पत्तीच्या जळजळांच्या सर्व क्लिनिकल लक्षणांमध्ये एक महत्त्वपूर्ण जैवरासायनिक मध्यस्थ आहे. म्हणूनच या मध्यस्थांचे विरोधक सर्वात लोकप्रिय फार्माकोलॉजिकल एजंट आहेत.
1966 मध्ये, हिस्टामाइन रिसेप्टर्सची विषमता सिद्ध झाली. सध्या, 4 प्रकारचे हिस्टामाइन रिसेप्टर्स ज्ञात आहेत - H 1 , H 2 , H 3 , H 4 जी-प्रोटीनशी संबंधित रिसेप्टर्सच्या अतिपरिवाराशी संबंधित आहेत (जी-प्रोटीन-कपल्ड रिसेप्टर्स -GPCRs). एच 1 रिसेप्टर्सच्या उत्तेजनामुळे हिस्टामाइन सोडले जाते आणि जळजळ होण्याची लक्षणे दिसून येतात, मुख्यतः ऍलर्जीची उत्पत्ती. H 2 रिसेप्टर्सच्या सक्रियतेमुळे गॅस्ट्रिक ज्यूसचा स्राव आणि आम्लता वाढते. H3 रिसेप्टर्स प्रामुख्याने केंद्रीय मज्जासंस्था (CNS) च्या अवयवांमध्ये असतात. ते मेंदूतील हिस्टामाइन-संवेदनशील प्रीसिनॅप्टिक रिसेप्टर्सचे कार्य करतात, प्रीसिनॅप्टिक मज्जातंतूंच्या शेवटपासून हिस्टामाइनच्या संश्लेषणाचे नियमन करतात. अलीकडे, हिस्टामाइन रिसेप्टर्सचा एक नवीन वर्ग, प्रामुख्याने मोनोसाइट्स आणि ग्रॅन्युलोसाइट्स, H 4 वर व्यक्त केला गेला आहे. हे रिसेप्टर्स अस्थिमज्जा, थायमस, प्लीहा, फुफ्फुसे, यकृत आणि आतड्यांमध्ये असतात. H 1 -AHP च्या कृतीची यंत्रणा हिस्टामाइन एच 1 रिसेप्टर्सच्या उलट स्पर्धात्मक प्रतिबंधावर आधारित आहे: ते दाहक प्रतिक्रिया रोखतात किंवा कमी करतात, हिस्टामाइन-प्रेरित प्रभावांच्या विकासास प्रतिबंध करतात आणि त्यांची प्रभावीता स्पर्धात्मकपणे प्रभाव रोखण्याच्या क्षमतेमुळे होते. इफेक्टर टिश्यू स्ट्रक्चर्समधील विशिष्ट एच 1 रिसेप्टर झोनच्या स्थानावर हिस्टामाइनचे.
सध्या, रशियामध्ये 150 पेक्षा जास्त प्रकारचे अँटीहिस्टामाइन्स नोंदणीकृत आहेत. ही केवळ H 1 -AGP नाही तर रक्ताच्या सीरमची हिस्टामाइन बांधण्याची क्षमता वाढवणारी औषधे तसेच मास्ट पेशींमधून हिस्टामाइन सोडण्यास प्रतिबंध करणारी औषधे देखील आहेत. अँटीहिस्टामाइन्सच्या विविधतेमुळे, विशिष्ट क्लिनिकल प्रकरणांमध्ये त्यांच्या सर्वात प्रभावी आणि तर्कशुद्ध वापरासाठी त्यांच्यामध्ये निवड करणे खूप कठीण आहे. या संदर्भात, विवादास्पद मुद्दे आहेत आणि बहुतेकदा एच 1 -एएचपीच्या वापराबद्दल मिथक जन्माला येतात, जे क्लिनिकल प्रॅक्टिसमध्ये मोठ्या प्रमाणावर वापरले जातात. घरगुती साहित्यात, या विषयावर अनेक कामे आहेत, तथापि, या औषधांच्या (पीएम) क्लिनिकल वापरावर एकमत नाही.
अँटीहिस्टामाइन्सच्या तीन पिढ्यांची मिथक
अँटीहिस्टामाइन्सच्या तीन पिढ्या आहेत असा अनेकांचा समज चुकीचा आहे. काही फार्मास्युटिकल कंपन्या नवीन औषधे सादर करतात जी फार्मास्युटिकल मार्केटमध्ये थर्ड जनरेशन एजीपी म्हणून दिसली आहेत. आधुनिक एजीपीचे मेटाबोलाइट्स आणि स्टिरिओइसॉमर्सचे वर्गीकरण तिसऱ्या पिढीपर्यंत करण्याचा प्रयत्न केला गेला. सध्या, ही औषधे दुसर्या पिढीतील अँटीहिस्टामाइन्स मानली जातात, कारण त्यांच्यात आणि आधीच्या दुसर्या-पिढीतील औषधांमध्ये कोणताही फरक नाही. अँटीहिस्टामाइन्सवरील सहमतीनुसार, भविष्यातील संश्लेषित अँटीहिस्टामाइन्स दर्शविण्यासाठी "तृतीय पिढी" हे नाव राखून ठेवण्याचा निर्णय घेण्यात आला, जे अनेक प्रमुख वैशिष्ट्यांमध्ये ज्ञात संयुगांपेक्षा वेगळे असण्याची शक्यता आहे.
पहिल्या आणि दुसऱ्या पिढीतील AGP मध्ये बरेच फरक आहेत. हे प्रामुख्याने शामक प्रभावाची उपस्थिती किंवा अनुपस्थिती आहे. पहिल्या पिढीतील अँटीहिस्टामाइन्स घेताना शामक प्रभाव 40-80% रुग्णांद्वारे व्यक्तिनिष्ठपणे लक्षात घेतला जातो. वैयक्तिक रुग्णांमध्ये त्याची अनुपस्थिती संज्ञानात्मक कार्यांवर या औषधांचा वस्तुनिष्ठ नकारात्मक प्रभाव वगळत नाही, ज्याबद्दल रुग्ण तक्रार करू शकत नाहीत (कार चालविण्याची क्षमता, शिकण्याची क्षमता इ.). या औषधांचा किमान डोस वापरूनही मध्यवर्ती मज्जासंस्थेचे बिघडलेले कार्य दिसून येते. मध्यवर्ती मज्जासंस्थेवर पहिल्या पिढीतील अँटीहिस्टामाइन्सचा प्रभाव अल्कोहोल आणि शामक (बेंझोडायझेपाइन्स इ.) वापरताना सारखाच असतो.
दुस-या पिढीतील औषधे व्यावहारिकरित्या रक्त-मेंदूच्या अडथळ्यामध्ये प्रवेश करत नाहीत, म्हणून ते रुग्णांच्या मानसिक आणि शारीरिक हालचाली कमी करत नाहीत. याव्यतिरिक्त, पहिल्या आणि दुसर्या पिढीतील अँटीहिस्टामाइन्स दुसर्या प्रकारच्या रिसेप्टरच्या उत्तेजनाशी संबंधित साइड इफेक्ट्सची उपस्थिती किंवा अनुपस्थिती, कृतीचा कालावधी आणि व्यसनाच्या विकासामध्ये भिन्न आहेत.
प्रथम AGPs - phenbenzamine (Antergan), pyrilamine maleate (Neo-Antergan) 1942 पासून वापरण्यास सुरुवात झाली. त्यानंतर, नवीन अँटीहिस्टामाइन्स क्लिनिकल प्रॅक्टिसमध्ये वापरण्यासाठी दिसू लागले. 1970 पर्यंत औषधांच्या या गटाशी संबंधित डझनभर संयुगे संश्लेषित केले गेले आहेत.
एकीकडे, पहिल्या पिढीतील अँटीहिस्टामाइन्सच्या वापरामध्ये मोठा नैदानिक अनुभव जमा झाला आहे, तर दुसरीकडे, पुरावा-आधारित औषधांच्या आधुनिक आवश्यकता पूर्ण करणार्या क्लिनिकल चाचण्यांमध्ये या औषधांची तपासणी झालेली नाही.
पहिल्या आणि दुसऱ्या पिढ्यांच्या AGP ची तुलनात्मक वैशिष्ट्ये टेबलमध्ये सादर केली आहेत. एक
तक्ता 1.
पहिल्या आणि दुसऱ्या पिढ्यांच्या AGP ची तुलनात्मक वैशिष्ट्ये
| गुणधर्म | पहिली पिढी | दुसरी पिढी |
| उपशामक औषध आणि आकलनशक्तीवर परिणाम | होय (किमान डोसमध्ये) | नाही (उपचारात्मक डोसमध्ये) |
| एच 1 रिसेप्टर्ससाठी निवडकता | नाही | होय |
| फार्माकोकिनेटिक अभ्यास | काही | भरपूर |
| फार्माकोडायनामिक अभ्यास | काही | भरपूर |
| विविध डोसचे वैज्ञानिक अभ्यास | नाही | होय |
| नवजात, मुले, वृद्ध रुग्णांमध्ये अभ्यास | नाही | होय |
| गर्भवती महिलांमध्ये वापरा | एफडीए श्रेणी बी (डिफेनहायड्रॅमिन, क्लोरफेनिरामाइन), श्रेणी सी (हायड्रॉक्सीझिन, केटोटीफेन) | एफडीए श्रेणी बी (लोराटाडाइन, सेटीरिझिन, लेव्होसेटीरिझिन), श्रेणी सी (डेस्लोराटाडाइन, अॅझेलास्टिन, फेक्सोफेनाडाइन, ओलोपाटाडाइन) |
नोंद. FDA (US अन्न आणि औषध प्रशासन) - अन्न आणि औषध प्रशासन (यूएसए). श्रेणी बी - औषधाचा कोणताही टेराटोजेनिक प्रभाव आढळला नाही. श्रेणी सी - अभ्यास आयोजित केले गेले नाहीत.
1977 पासून, फार्मास्युटिकल मार्केट नवीन H 1 -AHPs ने भरले गेले आहे, ज्याचे पहिल्या पिढीतील औषधांपेक्षा स्पष्ट फायदे आहेत आणि EAACI (युरोपियन ऍकॅडमी ऑफ ऍलर्जोलॉजी अँड क्लिनिकल इम्युनोलॉजी) सहमती दस्तऐवजांमध्ये सेट केलेल्या AGPs साठी आधुनिक आवश्यकता पूर्ण करतात.
पहिल्या पिढीतील अँटीहिस्टामाइन्सच्या शामक प्रभावाच्या फायद्यांबद्दलची मिथक
पहिल्या पिढीतील अँटीहिस्टामाइन्सच्या काही दुष्परिणामांबाबतही गैरसमज आहेत. पहिल्या पिढीतील एच१-एचपीएचा शामक प्रभाव या दंतकथेशी संबंधित आहे की निद्रानाश असलेल्या रूग्णांच्या उपचारांमध्ये त्यांचा वापर करणे अधिक श्रेयस्कर आहे आणि जर हा परिणाम अवांछित असेल तर रात्रीच्या वेळी औषध वापरून ते समतल केले जाऊ शकते. त्याच वेळी, हे लक्षात ठेवले पाहिजे की पहिल्या पिढीतील अँटीहिस्टामाइन्स आरईएम झोपेच्या टप्प्यात अडथळा आणतात, ज्यामुळे झोपेची शारीरिक प्रक्रिया विस्कळीत होते आणि झोपेत माहितीची संपूर्ण प्रक्रिया होत नाही. त्यांचा वापर करताना, श्वासोच्छ्वास आणि हृदयाच्या लयमध्ये अडथळा येऊ शकतो, ज्यामुळे स्लीप एपनिया विकसित होण्याचा धोका वाढतो. याव्यतिरिक्त, काही प्रकरणांमध्ये, या औषधांच्या उच्च डोसचा वापर विरोधाभासी उत्तेजनाच्या विकासास हातभार लावतो, ज्यामुळे झोपेच्या गुणवत्तेवर देखील नकारात्मक परिणाम होतो. अँटीअलर्जिक प्रभाव (1.5-6 तास) आणि शामक प्रभाव (24 तास) च्या संरक्षणाच्या कालावधीतील फरक तसेच दीर्घकाळापर्यंत शामक औषधामुळे संज्ञानात्मक कमजोरी देखील लक्षात घेणे आवश्यक आहे.
उच्चारित शामक गुणधर्मांची उपस्थिती ही औषधे वापरणार्या वृद्ध रूग्णांमध्ये पहिल्या पिढीतील एच१-एचपीए वापरण्याच्या सल्ल्याची मिथक दूर करते, जी सवयींच्या स्व-उपचारांच्या प्रचलित रूढीवादी पद्धतींद्वारे मार्गदर्शित होते, तसेच डॉक्टरांच्या शिफारसी नाहीत. औषधांच्या फार्माकोलॉजिकल गुणधर्मांबद्दल आणि त्यांच्या नियुक्तीसाठी contraindication बद्दल पुरेशी माहिती. अल्फा-एड्रेनर्जिक रिसेप्टर्स, मस्करीनिक, सेरोटोनिन, ब्रॅडीकिनिन आणि इतर रिसेप्टर्सवरील प्रभावांच्या निवडीच्या अभावामुळे, या औषधांच्या नियुक्तीसाठी एक विरोधाभास म्हणजे वृद्ध रूग्णांमध्ये सामान्य असलेल्या रोगांची उपस्थिती - काचबिंदू, सौम्य प्रोस्टेटिक हायपरप्लासिया. , ब्रोन्कियल दमा, क्रॉनिक ऑब्स्ट्रक्टिव्ह पल्मोनरी डिसीज, इ. .
पहिल्या पिढीतील अँटीहिस्टामाइन्ससाठी क्लिनिकल प्रॅक्टिसमध्ये स्थान नसल्याबद्दल मिथक
पहिल्या पिढीतील H1-AHPs (त्यापैकी बहुतेक गेल्या शतकाच्या मध्यभागी विकसित झालेले) ज्ञात साइड इफेक्ट्स होण्यास सक्षम आहेत हे असूनही, ते आजही क्लिनिकल प्रॅक्टिसमध्ये मोठ्या प्रमाणावर वापरले जातात. म्हणूनच, एएचडीच्या नवीन पिढीच्या आगमनाने एएचडीच्या मागील पिढीसाठी कोणतेही स्थान उरले नाही हा समज अमान्य आहे. पहिल्या पिढीच्या एच 1 -एजीपीचा एक निर्विवाद फायदा आहे - इंजेक्टेबल फॉर्मची उपस्थिती जी आपत्कालीन काळजीच्या तरतुदीमध्ये अपरिहार्य आहे, विशिष्ट प्रकारच्या निदान तपासणीपूर्वी पूर्व औषधोपचार, शस्त्रक्रिया हस्तक्षेप इ. याव्यतिरिक्त, काही औषधांचा अँटीमेटिक प्रभाव असतो, वाढीव चिंताची स्थिती कमी होते आणि मोशन सिकनेसमध्ये प्रभावी असतात. या गटाच्या अनेक औषधांचा अतिरिक्त अँटीकोलिनर्जिक प्रभाव खाज सुटणे आणि त्वचेवर पुरळ उठणे आणि खाज सुटणे, अन्न, औषधे, कीटक चावणे आणि डंकांवर तीव्र असोशी आणि विषारी प्रतिक्रियांमध्ये लक्षणीय घट दिसून येते. तथापि, संकेत, विरोधाभास, क्लिनिकल लक्षणांची तीव्रता, वय, उपचारात्मक डोस आणि साइड इफेक्ट्सचा काटेकोरपणे विचार करून ही औषधे लिहून देणे आवश्यक आहे. उच्चारित साइड इफेक्ट्सची उपस्थिती आणि पहिल्या पिढीच्या एच 1 -एजीपीच्या अपूर्णतेमुळे नवीन द्वितीय पिढीच्या अँटीहिस्टामाइन औषधांच्या विकासास हातभार लागला. औषधांच्या सुधारणेचे मुख्य दिशानिर्देश निवडकता आणि विशिष्टता वाढवणे, उपशामक औषधांचे निर्मूलन आणि औषधांना सहनशीलता (टाकीफिलेक्सिस) होते.
आधुनिक एच 1 -दुसऱ्या पिढीच्या एजीपीमध्ये एच 1 रिसेप्टर्सवर निवडकपणे कार्य करण्याची क्षमता आहे, त्यांना अवरोधित करू नका, परंतु, विरोधी असल्याने, ते त्यांच्या शारीरिक गुणधर्मांचे उल्लंघन न करता त्यांना "निष्क्रिय" स्थितीत हस्तांतरित करतात, एक स्पष्ट विरोधी आहे. ऍलर्जीचा प्रभाव, एक जलद क्लिनिकल प्रभाव, दीर्घकाळ कार्य करते (24 तास), टाकीफिलेक्सिस होऊ देत नाही. ही औषधे व्यावहारिकरित्या रक्त-मेंदूच्या अडथळ्यामध्ये प्रवेश करत नाहीत, म्हणून, शामक प्रभाव, संज्ञानात्मक कमजोरी होऊ देत नाहीत.
आधुनिक एच 1 -दुसऱ्या पिढीतील एजीपीमध्ये लक्षणीय ऍलर्जीक प्रभाव असतो - ते मास्ट पेशींच्या पडद्याला स्थिर करतात, इओसिनोफिल्स, ग्रॅन्युलोसाइट-मॅक्रोफेज कॉलनी-उत्तेजक घटक (ग्रॅन्युलोसाइट मॅक्रोफेज कॉलनी-स्टिम्युलेटिंग फॅक्टर) द्वारे प्रेरित इंटरल्यूकिन-8 चे प्रकाशन रोखतात. . GM-CSF) आणि सोल्युबल इंटरसेल्युलर आसंजन रेणू 1 (विद्राव्य इंटरसेल्युलर अॅडेजन रेणू-1, sICAM-1) एपिथेलियल पेशींपासून, जे ऍलर्जीक रोगांच्या मूलभूत थेरपीमध्ये पहिल्या पिढीच्या H1-AHP च्या तुलनेत जास्त कार्यक्षमतेमध्ये योगदान देते. उत्पत्ती ज्यामध्ये ऍलर्जीक दाहच्या शेवटच्या टप्प्यातील मध्यस्थ महत्त्वपूर्ण भूमिका बजावतात.
याव्यतिरिक्त, दुसऱ्या पिढीतील H1-AHP चे एक महत्त्वाचे वैशिष्ट्य म्हणजे इओसिनोफिल्स आणि न्यूट्रोफिलिक ग्रॅन्युलोसाइट्सच्या केमोटॅक्सिसला प्रतिबंधित करून अतिरिक्त दाहक-विरोधी प्रभाव प्रदान करण्याची क्षमता, एंडोथेलियल पेशींवर आसंजन रेणू (ICAM-1) ची अभिव्यक्ती कमी करणे, प्रतिबंधित करणे. IgE-आश्रित प्लेटलेट सक्रियकरण, आणि साइटोटॉक्सिक मध्यस्थ सोडणे. बरेच डॉक्टर याकडे योग्य लक्ष देत नाहीत, तथापि, सूचीबद्ध गुणधर्मांमुळे अशा औषधे केवळ ऍलर्जीकच नव्हे तर संसर्गजन्य उत्पत्तीच्या जळजळांसाठी देखील वापरणे शक्य होते.
सर्व दुसऱ्या पिढीतील AHD च्या समान सुरक्षिततेची मिथक
डॉक्टरांमध्ये एक समज आहे की सर्व द्वितीय-पिढीचे H1-HPA त्यांच्या सुरक्षिततेमध्ये समान आहेत. तथापि, औषधांच्या या गटामध्ये त्यांच्या चयापचयच्या विशिष्टतेशी संबंधित फरक आहेत. ते यकृत सायटोक्रोम पी 450 प्रणालीच्या CYP3A4 एन्झाइमच्या अभिव्यक्तीतील परिवर्तनशीलतेवर अवलंबून असू शकतात. अशी परिवर्तनशीलता अनुवांशिक घटकांमुळे, हेपेटोबिलरी प्रणालीचे रोग, अनेक औषधांचे एकाच वेळी सेवन (मॅक्रोलाइड अँटीबायोटिक्स, काही अँटीमायकोटिक, अँटीव्हायरल औषधे, एंटिडप्रेसस इ.), उत्पादने (द्राक्ष) किंवा अल्कोहोल ज्यांचा प्रतिबंधात्मक प्रभाव असतो. CYP3A4 सायटोक्रोम सिस्टीमची ऑक्सिजन क्रिया. P450.
दुसऱ्या पिढीच्या H1-AGP मध्ये, हे आहेत:
तांदूळ. एकदुसऱ्या पिढीच्या एच 1 -एजीपीच्या चयापचयची वैशिष्ट्ये
सक्रिय चयापचयांचे फायदे, ज्याच्या सेवनाने यकृतावर अतिरिक्त भार पडत नाही, ते स्पष्ट आहेत: प्रभावाच्या विकासाची गती आणि अंदाज, विविध औषधे आणि अन्नपदार्थांसह चयापचय केलेल्या पदार्थांसह संयुक्त प्रशासनाची शक्यता. सायटोक्रोम P450 चा सहभाग.
प्रत्येक नवीन AGP च्या उच्च कार्यक्षमतेबद्दल मिथक
अलिकडच्या वर्षांत दिसलेले नवीन H1-AGP एजंट हे पूर्वीच्या एजंट्सपेक्षा अधिक प्रभावी आहेत या समजालाही पुष्टी मिळालेली नाही. परदेशी लेखकांचे कार्य असे सूचित करतात की द्वितीय-पिढी H1-AHP, उदाहरणार्थ, cetirizine, दुसर्या-पिढीच्या औषधांपेक्षा अधिक स्पष्ट अँटीहिस्टामाइन क्रियाकलाप आहे जे खूप नंतर दिसून आले (चित्र 2).
तांदूळ. 2. 24 तासांच्या आत हिस्टामाइन घेतल्याने त्वचेच्या प्रतिक्रियेवरील परिणामावर सेटीरिझिन आणि डेस्लोराटाडीनची तुलनात्मक अँटीहिस्टामाइन क्रियाकलाप 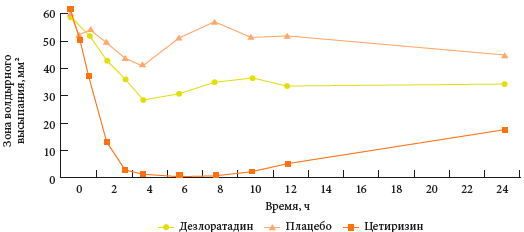
हे लक्षात घ्यावे की दुसऱ्या पिढीच्या एच 1 -एजीपीमध्ये, संशोधक सेटीरिझिनला एक विशेष स्थान नियुक्त करतात. 1987 मध्ये विकसित केलेला, हा पहिला मूळ अत्यंत निवडक H 1 रिसेप्टर विरोधी होता जो पूर्वी ज्ञात पहिल्या पिढीतील अँटीहिस्टामाइन, हायड्रॉक्सीझिनच्या फार्माकोलॉजिकल दृष्ट्या सक्रिय मेटाबोलाइटवर आधारित होता. आजपर्यंत, सेटीरिझिन हे अँटीहिस्टामाइन आणि अँटीअलर्जिक कृतीचे एक प्रकारचे मानक राहिले आहे, जे नवीनतम अँटीहिस्टामाइन आणि अँटीअलर्जिक औषधांच्या विकासामध्ये तुलना करण्यासाठी वापरले जाते. असा एक मत आहे की सेटीरिझिन हे सर्वात प्रभावी अँटीहिस्टामाइन एच 1 औषधांपैकी एक आहे, ते क्लिनिकल चाचण्यांमध्ये अधिक वेळा वापरले गेले आहे, जे रुग्ण इतर अँटीहिस्टामाइन्ससह थेरपीला खराब प्रतिसाद देतात त्यांच्यासाठी हे औषध श्रेयस्कर आहे.
Cetirizine ची उच्च अँटीहिस्टामाइन क्रिया एच 1 रिसेप्टर्ससाठी त्याच्या आत्मीयतेच्या डिग्रीमुळे आहे, जी लोराटाडाइनपेक्षा जास्त आहे. औषधाची महत्त्वपूर्ण विशिष्टता देखील लक्षात घेतली पाहिजे, कारण उच्च सांद्रता असतानाही त्याचा सेरोटोनिन (5-एचटी 2), डोपामाइन (डी 2), एम-कोलिनर्जिक रिसेप्टर्स आणि अल्फा-1-एड्रेनर्जिक रिसेप्टर्सवर ब्लॉकिंग प्रभाव पडत नाही. .
Cetirizine आधुनिक दुसऱ्या पिढीतील अँटीहिस्टामाइन्ससाठी सर्व आवश्यकता पूर्ण करते आणि त्यात अनेक वैशिष्ट्ये आहेत. सर्व ज्ञात अँटीहिस्टामाइन्सपैकी, सक्रिय मेटाबोलाइट सेटीरिझिनचे वितरण सर्वात लहान आहे (0.56 l/kg) आणि H1 रिसेप्टर्सचा पूर्ण रोजगार आणि सर्वोच्च अँटीहिस्टामाइन प्रभाव प्रदान करते. औषध त्वचेत प्रवेश करण्याची उच्च क्षमता द्वारे दर्शविले जाते. एकच डोस घेतल्यानंतर 24 तासांनंतर, त्वचेमध्ये सेटीरिझिनची एकाग्रता रक्तातील सामग्रीच्या एकाग्रतेच्या बरोबरीची किंवा त्याहून अधिक असते. त्याच वेळी, उपचारांच्या कोर्सनंतर, उपचारात्मक प्रभाव 3 दिवसांपर्यंत टिकतो. cetirizine ची उच्चारित अँटीहिस्टामाइन क्रिया अनुकूलपणे आधुनिक अँटीहिस्टामाइन्समध्ये फरक करते (चित्र 3).
तांदूळ. 3.निरोगी पुरुषांमध्ये 24 तासांहून अधिक काळ हिस्टामाइन-प्रेरित व्हीलिंग दडपण्यासाठी दुसऱ्या पिढीच्या H 1 -AHP च्या एकाच डोसची प्रभावीता 
सर्व आधुनिक एजीपीच्या उच्च किमतीबद्दल मिथक
कोणताही जुनाट आजार ताबडतोब पुरेशा थेरपीसाठी सक्षम नसतो. ज्ञात आहे की, कोणत्याही दीर्घकालीन जळजळांच्या लक्षणांवर अपुरे नियंत्रण केल्याने केवळ रुग्णाची तब्येत बिघडतेच असे नाही तर औषधोपचाराची गरज वाढल्यामुळे उपचारांच्या एकूण खर्चातही वाढ होते. निवडलेल्या औषधाचा सर्वात प्रभावी उपचारात्मक प्रभाव असावा आणि ते परवडणारे असावे. पहिल्या पिढीतील H1-AHP लिहून देण्यास वचनबद्ध असलेले डॉक्टर, दुसऱ्या पिढीतील सर्व अँटीहिस्टामाइन्स पहिल्या पिढीतील औषधांपेक्षा खूपच महाग आहेत या आणखी एका मिथकाचा संदर्भ देऊन त्यांची निवड स्पष्ट करतात. तथापि, फार्मास्युटिकल मार्केटमध्ये मूळ औषधांव्यतिरिक्त, जेनेरिक आहेत, ज्याची किंमत कमी आहे. उदाहरणार्थ, सध्या, मूळ औषध (Zyrtec) व्यतिरिक्त cetirizine औषधांमधून 13 जेनेरिक नोंदणीकृत आहेत. फार्माकोइकॉनॉमिक विश्लेषणाचे परिणाम टेबलमध्ये सादर केले आहेत. 2, आधुनिक दुसऱ्या पिढीतील AGP Cetrin वापरण्याच्या आर्थिक व्यवहार्यतेची साक्ष देतात.
तक्ता 2.
पहिल्या आणि दुसऱ्या पिढ्यांमधील H1-AGP च्या तुलनात्मक फार्माकोइकॉनॉमिक वैशिष्ट्यांचे परिणाम
| एक औषध | Suprastin 25 mg № 20 | डायझोलिन 100 मिग्रॅ №10 | तावेगिल 1 मिग्रॅ № 20 | Zyrtec 10 मिग्रॅ क्रमांक 7 | सेट्रिन 10 मिग्रॅ № 20 |
| 1 पॅकचे सरासरी बाजार मूल्य | 120 घासणे. | 50 घासणे. | 180 घासणे. | 225 घासणे. | 160 घासणे. |
| रिसेप्शनची बाहुल्यता | 3 आर/दिवस | 2 आर / दिवस | 2 आर / दिवस | 1 आर / दिवस | 1 आर / दिवस |
| थेरपीच्या 1 दिवसाची किंमत | 18 घासणे. | 10 घासणे. | 18 घासणे. | 32 घासणे. | 8 घासणे. |
| 10 दिवसांच्या थेरपीची किंमत | 180 घासणे. | 100 घासणे. | 180 घासणे. | 320 घासणे. | 80 घासणे. |
सर्व जेनेरिक्स तितकेच प्रभावी आहेत असा समज
इष्टतम आधुनिक अँटीहिस्टामाइन औषध निवडताना जेनेरिकच्या अदलाबदलीचा प्रश्न संबंधित आहे. फार्माकोलॉजिकल मार्केटवरील जेनेरिकच्या विविधतेमुळे, एक मिथक निर्माण झाली आहे की सर्व जेनेरिक अंदाजे समान कार्य करतात, म्हणून आपण प्रामुख्याने किंमतीवर लक्ष केंद्रित करून कोणतीही निवड करू शकता.
दरम्यान, जेनेरिक एकमेकांपासून भिन्न आहेत, आणि केवळ फार्माकोआर्थिक वैशिष्ट्येच नाहीत. उपचारात्मक प्रभावाची स्थिरता आणि पुनरुत्पादित औषधाची उपचारात्मक क्रियाकलाप तंत्रज्ञानाच्या वैशिष्ट्यांद्वारे, पॅकेजिंग, सक्रिय पदार्थांची गुणवत्ता आणि सहायक घटकांद्वारे निर्धारित केले जाते. वेगवेगळ्या उत्पादकांकडून औषधांच्या सक्रिय पदार्थांची गुणवत्ता लक्षणीय बदलू शकते. एक्सिपियंट्सच्या रचनेतील कोणताही बदल जैवउपलब्धता कमी होण्यास आणि विविध निसर्गाच्या (विषारी इ.) हायपरर्जिक प्रतिक्रियांसह साइड इफेक्ट्सच्या घटनेत योगदान देऊ शकतो. जेनेरिक औषध वापरण्यासाठी सुरक्षित आणि मूळ औषधाच्या समतुल्य असणे आवश्यक आहे. दोन औषधी उत्पादने जैव समतुल्य मानली जातात जर ते औषधाच्या दृष्ट्या समतुल्य असतील, त्यांची जैवउपलब्धता सारखीच असेल आणि जेव्हा एकाच डोसमध्ये प्रशासित केली जाते तेव्हा ती समान असतात, पुरेशी प्रभावीता आणि सुरक्षितता प्रदान करतात. वर्ल्ड हेल्थ ऑर्गनायझेशनच्या शिफारशींनुसार, अधिकृतपणे नोंदणीकृत मूळ औषधाच्या संबंधात जेनेरिकची जैव समतुल्यता निश्चित केली पाहिजे. जैव समतुल्यतेचा अभ्यास हा उपचारात्मक समतुल्यतेच्या अभ्यासातील एक टप्पा आहे. FDA (Food and Drug Administration - Food and Drug Administration (USA)) दरवर्षी मूळ औषधांच्या समतुल्य मानल्या जाणार्या औषधांच्या यादीसह "ऑरेंज बुक" प्रकाशित आणि प्रकाशित करते. अशा प्रकारे, कोणताही डॉक्टर या औषधांची सर्व संभाव्य वैशिष्ट्ये लक्षात घेऊन सुरक्षित अँटीहिस्टामाइन औषधाची इष्टतम निवड करू शकतो.
Cetirizine च्या अत्यंत प्रभावी जेनेरिकपैकी एक Cetrin आहे. औषध त्वरीत कार्य करते, बर्याच काळासाठी, चांगली सुरक्षा प्रोफाइल आहे. सेट्रिन शरीरात व्यावहारिकरित्या चयापचय होत नाही, सीरममध्ये जास्तीत जास्त एकाग्रता अंतर्ग्रहणानंतर एक तासापर्यंत पोहोचते, दीर्घकाळापर्यंत वापर केल्याने ते शरीरात जमा होत नाही. Cetrin 10 mg टॅब्लेटमध्ये उपलब्ध आहे, प्रौढ आणि 6 वर्षांच्या मुलांसाठी सूचित केले आहे. Cetrin पूर्णपणे मूळ औषध (Fig. 4) जैव समतुल्य आहे.
तांदूळ. चारतुलनात्मक औषधे घेतल्यानंतर सेटीरिझिनच्या एकाग्रतेची सरासरी गतिशीलता 
परागकण आणि घरगुती ऍलर्जीन, ऍटॉपिक ब्रोन्कियल अस्थमाशी संबंधित ऍलर्जीक नासिकाशोथ, ऍलर्जीक नेत्रश्लेष्मलाशोथ, अर्टिकेरिया, क्रॉनिक इडिओपॅथिक अर्टिकेरिया, प्रुरिमायटिस आणि ऍलर्जीक ऍलर्जीसह ऍलर्जीक नासिकाशोथ असलेल्या रूग्णांच्या मूलभूत थेरपीचा भाग म्हणून Cetrin यशस्वीरित्या वापरले जाते. एटोपी असलेल्या रुग्णांमध्ये तीव्र व्हायरल इन्फेक्शनसाठी लक्षणात्मक थेरपी. क्रॉनिक urticaria असलेल्या रुग्णांमध्ये cetirizine generics च्या कार्यप्रदर्शन निर्देशकांची तुलना करताना, Cetrin (Fig. 5) च्या वापरासह सर्वोत्तम परिणाम नोंदवले गेले.
तांदूळ. ५.क्रॉनिक अर्टिकेरिया असलेल्या रूग्णांमध्ये सेटिरिझिनच्या तयारीच्या नैदानिक कार्यक्षमतेचे तुलनात्मक मूल्यांकन 
Cetrin च्या वापरातील देशांतर्गत आणि परदेशी अनुभव क्लिनिकल परिस्थितींमध्ये उच्च उपचारात्मक परिणामकारकता दर्शवितात जेथे द्वितीय-पिढीतील एच 1 अँटीहिस्टामाइन्सचा वापर सूचित केला जातो.
अशाप्रकारे, फार्मास्युटिकल मार्केटमधील सर्व औषधांमधून इष्टतम H 1 -अँटीहिस्टामाइन औषध निवडताना, एखाद्या मिथकांवर आधारित नसावे, परंतु निवड निकषांवर आधारित असावे ज्यामध्ये परिणामकारकता, सुरक्षितता आणि उपलब्धता यांच्यातील वाजवी संतुलन राखणे, खात्रीलायक पुराव्याची उपस्थिती समाविष्ट आहे. बेस, आणि उच्च दर्जाचे उत्पादन..
ग्रंथलेखन:
1. लुस एल.व्ही. ऍलर्जी आणि स्यूडो-एलर्जिक प्रतिक्रियांच्या उपचारांमध्ये अँटीहिस्टामाइन्सची निवड // रशियन ऍलर्जोलॉजिकल जर्नल. 2009. क्रमांक 1. एस. 78-84.
2. गुश्चिन आय.एस. ऍलर्जीक क्रियाकलापांची संभाव्यता आणि H1-विरोधकांची नैदानिक प्रभावीता // ऍलर्जीविज्ञान. 2003. क्रमांक 1. सी. 78-84.
3. ताकेशिता के., सकाई के., बेकन के.बी., गँटनर एफ. ल्युकोट्रिन बी4 उत्पादनात हिस्टामाइन एच4 रिसेप्टरची गंभीर भूमिका आणि विवो // जे. फार्माकॉलमधील झिमोसनद्वारे प्रेरित मास्ट सेल-आश्रित न्यूट्रोफिल भर्ती. कालबाह्य. तेथे. 2003 व्हॉल. 307. क्रमांक 3. पृष्ठ 1072-1078.
4. गुश्चिन आय.एस. cetirizine च्या अँटीअलर्जिक कृतीची विविधता // रशियन ऍलर्जोलॉजिकल जर्नल. 2006. क्रमांक 4. एस. 33.
5. एमेल्यानोव्ह ए.व्ही., कोचेरगिन एन.जी., गोर्याचकिना एल.ए. हिस्टामाइनच्या शोधाच्या 100 व्या वर्धापन दिनानिमित्त. अँटीहिस्टामाइन्सच्या क्लिनिकल वापरासाठी इतिहास आणि आधुनिक दृष्टीकोन // क्लिनिकल त्वचाविज्ञान आणि वेनेरिओलॉजी. 2010. क्रमांक 4. एस. 62-70.
6. टाटौरश्चिकोवा एन.एस. सामान्य प्रॅक्टिशनरच्या प्रॅक्टिसमध्ये अँटीहिस्टामाइन्सच्या वापराचे आधुनिक पैलू // फार्मटेका. 2011. क्रमांक 11. एस. 46-50.
7. फेडोस्कोवा टी.जी. बारमाही ऍलर्जीक नासिकाशोथ असलेल्या रूग्णांच्या उपचारात सेटीरिझिन (सेट्रिन) चा वापर // रशियन ऍलर्जोलॉजिकल जर्नल. 2006. क्रमांक 5. सी. 37-41.
8. होलगेट एस. टी., कॅनोनिका जी. डब्ल्यू., सायमन्स एफ. ई. वगैरे वगैरे. नवीन-जनरेशन अँटीहिस्टामाइन्स (CONGA) वर एकमत गट: वर्तमान स्थिती आणि शिफारसी // क्लिन. कालबाह्य. ऍलर्जी. 2003 व्हॉल. 33. क्रमांक 9. पी. 1305-1324.
9. Grundmann S.A., Stander S., Luger T.A., Beissert S. अँटीहिस्टामाइन संयोजन उपचार सौर अर्टिकेरियासाठी // Br. जे. डर्माटोल. 2008 व्हॉल. 158. क्रमांक 6. पृ. 1384-1386.
10. ब्रिक ए., ताश्किन डी.पी., गॉन्ग एच. जूनियर वगैरे वगैरे. सेटीरिझिनचा प्रभाव, एक नवीन हिस्टामाइन H1 विरोधी, वायुमार्गाच्या गतिशीलतेवर आणि सौम्य दम्यामध्ये इनहेल्ड हिस्टामाइनच्या प्रतिसादावर // जे. ऍलर्जी. क्लिन. इम्युनॉल. 1987 खंड. 80. क्रमांक 1. पृ. 51-56.
11. व्हॅन दे वेने एच., हुल्होवेन आर., एरेंड्ट सी. सेटीरिझिन इन बारमाही एटोपिक अस्थमा // युर. प्रतिसाद जे. 1991. सप्लाय. 14. पृ. 525.
12. तुलनात्मक फार्माकोकाइनेटिक्स आणि सेट्रिन टॅब्लेट 0.01 (डॉ. रेड्डीज लॅबोरेटरीज लिमिटेड, भारत) आणि झिर्टेक टॅब्लेट 0.01 (यूसीबी फार्मास्युटिकल सेक्टर, जर्मनी) च्या जैव समतुल्यतेचा खुला यादृच्छिक क्रॉसओवर अभ्यास. सेंट पीटर्सबर्ग, 2008.
13. फेडोस्कोवा टी.जी. वर्षभर ऍलर्जीक राहिनाइटिस असलेल्या रूग्णांमध्ये तीव्र श्वसन विषाणूजन्य संसर्गाच्या उपचारांची वैशिष्ट्ये // रशियन ऍलर्जोलॉजिकल जर्नल. 2010. क्रमांक 5. पी. 100-105.
14. रशियामधील औषधे, विडालची हँडबुक. M.: AstraPharmService, 2006.
15. नेक्रासोवा ई.ई., पोनोमारेवा ए.व्ही., फेडोस्कोवा टी.जी. क्रॉनिक अर्टिकेरियाची तर्कसंगत फार्माकोथेरपी // रशियन ऍलर्जोलॉजिकल जर्नल. 2013. क्रमांक 6. एस. 69-74.
16. फेडोस्कोवा टी.जी. एटोपिक ब्रोन्कियल अस्थमाशी संबंधित वर्षभर ऍलर्जीक राहिनाइटिस असलेल्या रूग्णांच्या उपचारांमध्ये सेटीरिझिनचा वापर // रशियन ऍलर्जीलॉजिकल जर्नल. 2007. क्र. 6. सी. 32-35.
17. Elisyutina O.G., Fedenko E.S. एटोपिक डर्माटायटीसमध्ये सेटीरिझिनच्या वापराचा अनुभव // रशियन ऍलर्जीलॉजिकल जर्नल. 2007. क्रमांक 5. एस. 59-63.
