Списък на антихистамини. Какво представляват антихистамините и кои са по-добри и по-ефективни за деца и възрастни? Стабилизатори на мембраната на мастните клетки: Хапчетата за алергия не са за всеки
И заболявания: уртикария, алергичен ринит, атопичен дерматит и др.
Особености
Важна информация за пациента
- Страдащите от алергии трябва не само да държат антихистамини у дома, но и да ги носят със себе си. Колкото по-рано вземете лекарството, толкова по-малко тежка е алергията.
- Хората, чиято дейност изисква концентрация, повишено внимание и бързо вземане на решения, не могат да се използват с лекарства от първо поколение. Ако се наложи да ги използвате, е противопоказано да шофирате 12 часа след приема на таблетките.
- Повечето антихистамини от първо поколение причиняват сухота в устата и увеличават негативните ефекти на алкохола върху тялото.
|
Търговско наименование на лекарството |
Ценови диапазон (Русия, rub.) |
Характеристики на лекарството, които е важно да знае пациентът |
|
Активно вещество: Дифенхидрамин |
||
|
Дифенхидрамин Псило балсам(гел за външна употреба) (Stada) |
Първо поколение лекарство с изразен хипнотичен ефект. Като антиалергично лекарство под формата на таблетки, в момента се използва рядко. Често се използва като инжекция за засилване на ефекта на аналгетиците. Таблетките и разтворите се отпускат от аптеките строго по лекарско предписание. Под формата на гел е показан при слънчеви и термични изгаряния от първа степен, ухапвания от насекоми, варицела и кожни прояви на алергии. |
|
|
Активно вещество: хлоропирамин |
||
|
Супрастин (Егида) |
Дълго и широко използван антихистамин от първо поколение. Използва се при всякакви алергични реакции, особено остри, както и при алергични реакции към ухапвания от насекоми. Разрешен за употреба при деца от 1-месечна възраст. Ефектът се развива 15-30 минути след приема, достига максимум през първия час и продължава най-малко 3-6 часа. Може да предизвика сънливост при употреба. Има умерен антиеметичен, спазмолитичен и противовъзпалителен ефект. По време на бременност (особено през първия триместър и последния месец) може да се приема в изключителни случаи. Кърмещите жени по време на приема на лекарството се препоръчва да спрат кърменето. |
|
|
Активно вещество: клемастин |
||
|
Тавегил |
Високоефективно лекарство от първо поколение с всичките му характерни показания и странични ефекти. Малко по-малко дифенхидрамин и хлоропирамин засягат нервната система, причинявайки по-слабо изразена сънливост. Противопоказан при бременност и кърмене. |
|
|
Активно вещество: Хифенадин |
||
|
Фенкарол(Олайнфарм) |
Лекарство от първо поколение. Той има малко по-слаба антихистаминова активност в сравнение с други агенти. Силната сънливост обаче рядко причинява. Може да се използва при развитие на пристрастяване към други антихистамини. Курсовото приложение е възможно, тъй като обикновено не се наблюдава намаляване на ефекта с течение на времето. Противопоказан при бременност и кърмене. |
|
|
Активно вещество: Мебхидролин |
||
|
диазолин |
Лекарство, подобно по действие и показания на хифенадин. Противопоказан при бременност и кърмене. |
|
|
Активно вещество: Диметинден |
||
|
Фенистил Фенистил-гел(Новартис) |
Под формата на капки за перорално приложение се използва при деца от 1-ия месец. Помага за успокояване на кожата при ухапвания от насекоми, нежно облекчава сърбежа при морбили, рубеола, варицела, използва се при екземи, хранителни и лекарствени алергии. Характеризира се с относително бързо начало на действие 45 минути след поглъщане. Противопоказан при бронхиална астма, глаукома, през 1-ви триместър на бременността и по време на кърмене. Може да предизвика сънливост. Под формата на гел е показан при кожни алергии и сърбежи, както и при леки изгаряния, включително слънчеви. |
|
|
Активно вещество: Лоратадин |
||
|
Лоратадин Кларидол(Шрея) Клариценс(Фармстандарт) кларитин Кларотадин Ломилан ЛаураГексал |
Широко използвано лекарство от второ поколение. Антихистаминовото действие достига максимум след 8-12 часа и продължава повече от 24 часа. Добре проучен, рядко предизвиква странични ефекти. Противопоказан при кърмене. |
|
|
Активно вещество: Рупатадин фумарат |
||
|
Рупафин(Абот) |
Ново антиалергично лекарство от второ поколение. Ефективно и бързо премахва симптомите на алергичен ринит и хронична уртикария. Различава се от другите лекарства по това, че действа както върху ранните, така и върху късните фази на алергичното възпаление. Следователно, той може да бъде ефективен в случаите, когато други средства не дават достатъчен положителен ефект. Работи за 15 минути. Добър за дългосрочна употреба. Противопоказан при бременност, кърмене и деца под 12 години. |
|
|
Активно вещество: левоцетиризин |
||
|
Левоцетиризин-Тева(Тева) Супрастинекс(Егида) Гленсет Ксизал |
Нова, подобрена формула на цетиризин. Има мощен антиалергичен и противовъзпалителен ефект, 2 пъти по-висок от този на цетиризин. Показан за лечение на алергичен ринит, сенна хрема, конюнктивит, атопичен дерматит и уртикария. Действа много бързо, има детска форма под формата на капки от 2 години. Противопоказан при бременност и кърмене. |
|
|
Активно вещество: цетиризин |
||
|
Зиртек(UCB Farhim) Зодак(Зентива) Парлазин(Егида) Летизен(Крка) цетиризин Цетрин(на д-р Реди) |
Широко използвано лекарство от трето поколение. След еднократна доза, началото на ефекта се наблюдава след 20-60 минути, ефектът продължава повече от 24 часа. На фона на курсовото лечение не се развива пристрастяване към лекарството. След спиране на приема ефектът се запазва до 3 дни. Под формата на капки се допуска при деца от 6 месеца. Противопоказан при бременност и кърмене. |
|
|
Активно вещество: Фексофенадин |
||
|
Telfast(Sanofi-Aventis) Фексадин Фексофаст(Микро лаборатория) |
Лекарство от трето поколение за елиминиране на симптомите, свързани със сезонен алергичен ринит и симптоматично лечение на хронична уртикария. Прилага се при възрастни и деца над 6 години. Противопоказан при бременност |
|
|
Активно вещество: Деслоратадин |
||
|
Деслоратадин-Тева(Тева) Лордестин Ериус |
Съвременно мощно противоалергично лекарство за лечение на алергичен ринит и уртикария. Действието започва 30 минути след приема и продължава 24 часа. Има най-нисък риск от развитие на сънливост. Противопоказан при бременност, кърмене и деца под 1 година. |
|
|
Активно вещество: ебастин |
||
|
Кестин |
Второ поколение лекарство. Различава се в особено продължително действие. След приемане на лекарството вътре, изразен антиалергичен ефект се развива след 1 час и продължава 48 часа. Противопоказан при бременност, кърмене и деца под 6 години. |
|
Не забравяйте, че самолечението е животозастрашаващо, консултирайте се с лекар за съвет относно употребата на каквито и да е лекарства.
Много домашни комплекти за първа помощ съдържат лекарства, чието предназначение и механизъм на действие хората не разбират. Антихистамините също принадлежат към такива лекарства. Повечето страдащи от алергия сами избират лекарства, изчисляват дозировката и курса на лечение, без да се консултират със специалист.
Антихистамини - какво е това с прости думи?
Този термин често се разбира погрешно. Много хора смятат, че това са само лекарства за алергия, но те са предназначени и за лечение на други заболявания. Антихистамините са група лекарства, които блокират имунния отговор на външни стимули. Те включват не само алергени, но и вируси, гъбички и бактерии (инфекциозни агенти), токсини. Въпросните лекарства предотвратяват появата на:
- подуване на лигавицата на носа и гърлото;
- зачервяване, мехури по кожата;
- сърбеж;
- прекомерна секреция на стомашен сок;
- стесняване на кръвоносните съдове;
- мускулни спазми;
- подпухналост.
Как действат антихистамините?
Основната защитна роля в човешкото тяло играят левкоцитите или белите кръвни клетки. Има няколко вида от тях, едни от най-важните са мастоцитите. След узряването те циркулират в кръвта и се вграждат в съединителната тъкан, като стават част от имунната система. Когато в тялото навлязат опасни вещества, мастоцитите освобождават хистамин. Това е химично вещество, необходимо за регулиране на храносмилателните процеси, кислородния метаболизъм и кръвообращението. Излишъкът му води до алергични реакции.
За да може хистаминът да провокира негативни симптоми, той трябва да бъде усвоен от тялото. За това има специални H1 рецептори, разположени във вътрешната обвивка на кръвоносните съдове, гладкомускулните клетки и нервната система. Как действат антихистамините: Активните съставки в тези лекарства „измамват“ H1 рецепторите. Тяхната структура и структура е много подобна на въпросното вещество. Лекарствата се конкурират с хистамина и се абсорбират от рецепторите вместо него, без да предизвикват алергични реакции.
В резултат на това химикалът, който причинява нежелани симптоми, остава латентен в кръвта и по-късно се елиминира естествено. Антихистаминовият ефект зависи от това колко Н1 рецептори лекарството е успяло да блокира. Поради тази причина е важно лечението да започне веднага щом се появят първите симптоми на алергия.

Продължителността на терапията зависи от генерацията на лекарството и тежестта на патологичните признаци. Колко дълго да приемате антихистамини, лекарят трябва да реши. Някои лекарства могат да се използват не повече от 6-7 дни, съвременните фармакологични средства от последно поколение са по-малко токсични, така че могат да се използват в продължение на 1 година. Преди прием е важно да се консултирате със специалист. Антихистамините могат да се натрупват в тялото и да причинят отравяне. Някои хора впоследствие стават алергични към тези лекарства.
Колко често могат да се приемат антихистамини?
Повечето производители на описаните продукти ги произвеждат в удобна дозировка, включваща употреба само 1 път на ден. Въпросът как да се приемат антихистамини, в зависимост от честотата на поява на негативни клинични прояви, се решава с лекаря. Представената група лекарства принадлежи към симптоматичните методи на лечение. Те трябва да се използват всеки път, когато се появят признаци на заболяването.
Като профилактика могат да се използват и нови антихистамини. Ако контактът с алергена не може да бъде напълно избегнат (тополов пух, цъфтеж на амброзия и др.), Лекарството трябва да се използва предварително. Предварителният прием на антихистамини не само ще облекчи негативните симптоми, но и ще изключи появата им. H1 рецепторите вече ще бъдат блокирани, когато имунната система се опита да започне защитна реакция.
Антихистамини - списък
Първото лекарство от разглежданата група е синтезирано през 1942 г. (фенбензамин). От този момент започва масово изследване на вещества, способни да блокират H1 рецепторите. Към днешна дата има 4 поколения антихистамини. Ранните опции за лекарства рядко се използват поради нежелани странични ефекти и токсични ефекти върху тялото. Съвременните лекарства се характеризират с максимална безопасност и бързи резултати.
Антихистамини 1-во поколение - списък
Този тип фармакологичен агент има краткотраен ефект (до 8 часа), може да предизвика пристрастяване, понякога провокира отравяне. Антихистамините от 1-во поколение остават популярни само поради ниската си цена и изразения седативен (седативен) ефект. артикули:

- Дедалон;
- бикарфен;
- супрастин;
- тавегил;
- диазолин;
- клемастин;
- Дипразин;
- Лоредикс;
- пиполфен;
- сетастин;
- Димебон;
- ципрохептадин;
- фенкарол;
- перитол;
- квифенадин;
- диметинден;
- и други.
Антихистамини 2-ро поколение - списък
След 35 години беше пуснат първият блокер на H1-рецепторите без седативно действие и токсични ефекти върху тялото. За разлика от своите предшественици, антихистамините от 2-ро поколение действат много по-дълго (12-24 часа), не предизвикват пристрастяване и не зависят от приема на храна и алкохол. Те предизвикват по-малко опасни странични ефекти и не блокират други рецептори в тъканите и кръвоносните съдове. Антихистамини от ново поколение - списък:
- Талдан;
- астемизол;
- терфенадин;
- Бронал;
- алергодил;
- фексофенадин;
- Рупафин;
- Трексил;
- лоратадин;
- Хистадил;
- Зиртек;
- ебастин;
- астемизан;
- Claricens;
- Хисталонг;
- Цетрин;
- Semprex;
- Кестин;
- акривастин;
- Hismanal;
- цетиризин;
- левокабастин;
- Азеластин;
- Histimet;
- Лорахексал;
- кларидол;
- Рупатадин;
- Ломилан и аналози.
Антихистамини от 3-то поколение
Въз основа на предишни лекарства учените са получили стереоизомери и метаболити (производни). Първоначално тези антихистамини бяха позиционирани като нова подгрупа лекарства или 3-то поколение:
- Гленсет;
- Ксизал;
- Цезар;
- супрастинекс;
- Фексофаст;
- Zodak Express;
- L-Cet;
- Лоратек;
- фексадин;
- Ериус;
- Desal;
- NeoClaritin;
- Lordestin;
- Telfast;
- Фексофен;
- Алегра.
По-късно тази класификация предизвика спорове и противоречия в научната общност. За да се вземе окончателно решение относно изброените средства, беше събрана група от експерти за независими клинични изпитвания. Според критериите за оценка лекарствата за алергия от трето поколение не трябва да засягат функционирането на централната нервна система, да оказват токсичен ефект върху сърцето, черния дроб и кръвоносните съдове и да взаимодействат с други лекарства. Според резултатите от проучванията нито едно от тези лекарства не отговаря на тези изисквания.
Антихистамини 4-то поколение - списък
В някои източници Telfast, Suprastinex и Erius се отнасят към този тип фармакологични средства, но това е погрешно твърдение. Антихистамините от 4-то поколение все още не са разработени, като третото. Има само подобрени форми и производни на предишни версии на лекарства. Най-модерните досега са лекарства от 2 поколения.

Изборът на средства от описаната група трябва да се извършва от специалист. Някои хора са по-добри с лекарства за алергия от 1-во поколение поради необходимостта от седация, други пациенти не се нуждаят от този ефект. По същия начин лекарят препоръчва формата на освобождаване на лекарството в зависимост от наличните симптоми. Системните лекарства се предписват при тежки признаци на заболяването, в други случаи могат да се откажат от местни лекарства.
Антихистаминови таблетки
Пероралните лекарства са необходими за бързо облекчаване на клиничните прояви на патология, която засяга няколко системи на тялото. Антихистамините за вътрешна употреба започват да действат в рамките на един час и ефективно спират подуването на гърлото и други лигавици, облекчават хрема, лакримация и кожни симптоми на заболяването.
Ефективни и безопасни хапчета за алергия:
- Фексофен;
- Алерсис;
- Цетрилев;
- Алтива;
- Rolinoz;
- Telfast;
- амертил;
- Едем;
- Фексофаст;
- Цетрин;
- Алергомакс;
- Зодак;
- тигофаст;
- Allertec;
- цетринал;
- Erides;
- Trexil Neo;
- Zylola;
- L-Cet;
- Алерзин;
- Гленсет;
- Ксизал;
- Алерон Нео;
- Lordes;
- Ериус;
- алергостоп;
- Fribris и др.
Антихистаминови капки
В тази дозирана форма се произвеждат както местни, така и системни лекарства. Алергични капки за орално приложение;
- Зиртек;
- Desal;
- Фенистил;
- Зодак;
- Ксизал;
- парлазин;
- задитор;
- Allergonix и аналози.
Антихистаминови препарати за локално приложение в носа:
- Алергия към Тизин;
- алергодил;
- Лекролин;
- кромогексал;
- Sanorin Analergin;
- Виброцил и др.
Лекарства, комбинирани с фразата " антихистамини”, са изненадващо често срещани в домашните аптечки. В същото време по-голямата част от хората, които използват тези лекарства, нямат представа нито за това как действат, нито за това какво означава думата „антихистамини“ като цяло, нито за това до какво може да доведе всичко това.
Авторът с голямо удоволствие би написал с главни букви лозунга: „антихистамините трябва да се предписват само от лекар и да се използват стриктно в съответствие с предписанието на лекаря“, след което той ще постави куршум и ще затвори темата на тази статия. Но такава ситуация ще бъде много подобна на многобройните предупреждения на Министерството на здравеопазването относно тютюнопушенето, така че ще се въздържим от лозунги и ще преминем към попълване на празнини в медицинските познания.
Така че възникването
алергични реакциидо голяма степен се дължи на факта, че под въздействието на определени вещества ( алергени) в човешкото тяло се произвеждат доста определени биологично активни вещества, които от своя страна водят до развитието алергични възпаление. Има десетки от тези вещества, но най-активното от тях е хистамин. При здрав човек хистамине в неактивно състояние в много специфични клетки (така наречените мастни клетки). При контакт с алерген мастоцитите освобождават хистамин, което води до симптоми на алергия. Тези симптоми са много разнообразни: подуване, зачервяване, обрив, кашлица, хрема, бронхоспазъм, понижаване на кръвното налягане и др.
Доста дълго време лекарите използват лекарства, които могат да повлияят на метаболизма на хистамин. Как да повлияем? Първо, за да се намали количеството хистамин, отделен от мастоцитите, и второ, за да се свърже (неутрализира) хистаминът, който вече е започнал да действа активно. Именно тези лекарства са обединени в групата на антихистамините.
По този начин основната причина за използването на антихистамини
Предотвратяване и/или премахване на симптомите на алергия. Алергии към всеки и всичко: респираторни алергии (те са вдишали нещо нередно), хранителни алергии (те са яли нещо нередно), контактни алергии (те са били намазани с нещо нередно), фармакологични алергии (те са били лекувани с това, което не е подходящо) ,
Трябва да се смени незабавно, че превантивният ефект на всяка
аантихистамините не винаги е толкова изразено, че изобщо да няма алергия. Оттук съвсем логичното заключение, че ако знаете конкретно вещество, което причинява алергия при вас или вашето дете, тогава логиката е да не ядете портокалова хапка със супрастин, а да избягвате контакт с алергена, т.е. не яжте портокал. Е, ако е невъзможно да избегнете контакт, например сте алергични към тополов пух, има много тополи, но те не ви дават ваканция, тогава е време да се лекувате.
"Класическите" антихистамини включват дифенхидрамин, дипразин, супрастин, тавегил, диазолин, фенкарол. Всички тези лекарства се използват от много години.
Опитът (както положителен, така и отрицателен) е доста голям.
Всяко от горните лекарства има много синоними и няма нито една известна фармакологична компания, която да не произвежда поне нещо антихистамин, разбира се, под собственото си име. Най-уместно е познаването на поне два синонима, във връзка с лекарства, които често се продават в нашите аптеки. Говорим за пиполфен, който е брат близнак на дипразин и клемастин, който е същият като тавегил.
Всички горепосочени лекарства могат да се приемат чрез поглъщане (таблетки, капсули, сиропи), дифенхидраминът се предлага и под формата на супозитории. При тежки алергични реакции, когато е необходим бърз ефект, се използват интрамускулни и интравенозни инжекции (дифенхидрамин, дипразин, супрастин, тавегил).
Още веднъж подчертаваме: целта на използването на всички горепосочени лекарства е една
Предотвратяване и премахване на симптомите на алергия. Но фармакологичните свойства на антихистамините не се ограничават до антиалергично действие. Редица лекарства, особено дифенхидрамин, дипразин, супрастин и тавегил, имат повече или по-малко изразени седативни (хипнотични, седативни, инхибиторни) ефекти. И широките маси от хора активно използват този факт, като смятат, например, дифенхидрамин за чудесно хапче за сън. От suprastin с tavegil също спите добре, но те са по-скъпи, така че се използват по-рядко.
Наличието на антихистамини в седативния ефект изисква специално внимание, особено в случаите, когато лицето, което ги използва, е ангажирано с работа, която изисква бърза реакция, като шофиране на автомобил. Въпреки това има изход от тази ситуация, тъй като диазолинът и фенкаролът имат много слаб седативен ефект. От това следва, че за шофьор на такси с алергичен ринит, suprastin е противопоказан, а fenkarol ще бъде точно.
Друг ефект на антихистамините
Способността да се засили (потенцира) действието на други вещества. Общите лекари използват потенциращия ефект на антихистамините, за да засилят ефекта на антипиретиците и аналгетиците: всеки знае любимата смес на спешните лекари - аналгин + дифенхидрамин. Всички лекарства, които действат върху централната нервна система, в комбинация с антихистамини, стават забележимо по-активни, лесно може да възникне предозиране до загуба на съзнание, възможни са нарушения на координацията (оттук и рискът от нараняване). Що се отнася до комбинацията с алкохол, никой няма да се наеме да предвиди възможните последствия, а те могат да бъдат всякакви - от дълбок, дълбок сън до много делириум тременс.
Дифенхидрамин, дипразин, супрастин и тавегил имат много нежелан страничен ефект
- "подсушаващ" ефект върху лигавиците. Оттук и често срещаната сухота в устата, която като цяло е поносима. Но способността да се направи храчката в белите дробове по-вискозна вече е по-актуална и много рискована. Поне безразсъдното използване на четирите антихистамини, изброени по-горе, за остри респираторни инфекции (бронхит, трахеит, ларингит) значително увеличава риска от пневмония (дебелата слуз губи защитните си свойства, блокира бронхите, нарушава тяхната вентилация - отлични условия за възпроизвеждане на бактерии, патогени на пневмония).
Ефектите, които не са пряко свързани с антиалергичното действие, са многобройни и се изразяват различно при всяко лекарство. Честотата на приложение и дозите са различни. Някои лекарства са безопасни по време на бременност, други не. Лекарят трябва да знае всичко това, а потенциалният пациент трябва да внимава. Dimedrol има антиеметичен ефект, diprazine се използва за предотвратяване на морска болест, tavegil причинява запек, suprastin е опасен при глаукома, стомашни язви и аденом на простатата, фенкаролът не е желателен при чернодробни заболявания. Супрастин може да се използва от бременни жени, фенкарол не е разрешен през първите три месеца, тавегил изобщо не е разрешен ...
С всички плюсове и минуси
антихистамини всички горепосочени лекарства имат две предимства, които допринасят за тяхното (лекарства) широко разпространение. Първо, те наистина помагат при алергии и, второ, цената им е доста достъпна.
Последният факт е особено важен, тъй като фармакологичната мисъл не стои неподвижна, но също така е скъпа. Новите модерни антихистамини до голяма степен са лишени от страничните ефекти на класическите лекарства. Не предизвикват сънливост, прилагат се веднъж на ден, не изсушават лигавиците, а антиалергичният ефект е много активен. Типични представители
Астемизол (гисманал) и кларитин (лоратадин). Тук познаването на синоними може да играе много важна роля - поне разликата в цената между Nashensky (Киев) лоратадин и не-Nashensky claritin напълно ще ви позволи да се абонирате за списание „Моето здраве“ за шест месеца.
При някои антихистамини профилактичният ефект значително надвишава терапевтичния, т.е. те се използват главно за профилактика на алергии. Такива средства включват, например, кромогликат натрий (интал)
Най-важното лекарство за предотвратяване на астматични пристъпи. За профилактика на астма и сезонни алергии, например към цъфтежа на определени растения, често се използва кетотифен (задитен, астафен, бронитен).
Хистаминът, освен алергичните прояви, засилва и секрецията на стомашен сок. Има антихистамини, които действат селективно в тази посока и се използват активно за лечение на гастрит с висока киселинност, пептична язва на стомаха и дванадесетопръстника.
Циметидин (Гистак), ранитидин, фамотидин. Докладвам го за пълнота, тъй като антихистамините се считат само за средство за лечение на алергии, а фактът, че те могат успешно да лекуват и стомашни язви, със сигурност ще бъде откритие за много от нашите читатели.
Противоязвените антихистамини обаче почти никога не се използват от пациентите сами, без лекарска препоръка. Но в борбата срещу алергиите, масови експерименти на населението върху техните тела
По-скоро правило, отколкото изключение.
Предвид този тъжен факт ще си позволя няколко съвета и ценни насоки за любителите на самолечението.
1. Механизъм на действие
антихистаминиподобни, но все пак има разлики. Често се случва едно лекарство изобщо да не помогне, а използването на друго бързо дава положителен ефект. Накратко, много специфично лекарство често е подходящо за конкретен индивид и защо това се случва не винаги е ясно. Най-малкото, ако няма ефект след 1-2 дни от приема на лекарството, лекарството трябва да се промени или (по препоръка на лекар) да се лекува с други методи или лекарства от други фармакологични групи.
2. Многократност на поглъщане:
Фенкарол
3-4 пъти на ден;
Дифенхидрамин, дипразин, диазолин, супрастин
2-3 пъти на ден;
2 пъти на ден;
Астемизол, кларитин
1 на ден.
3. Средна единична доза за възрастни
1 таблетка. Детски дози не давам. Възрастните могат да експериментират върху себе си колкото си искат, но аз няма да участвам в експерименти с деца, само лекар трябва да предписва антихистамини за деца. Той ще ви даде доза.
4. Рецепция и храна.
Фенкарол, диазолин, дипразин
След хранене.
Супрастин
Докато се храните.
астемизол
На гладно сутрин.
Приемът на димедрол, кларитин и тавегил по принцип не е свързан с храната.
5. Условия за прием. По принцип всякакви
антихистамин (разбира се, с изключение на тези, които се използват профилактично) няма смисъл да се приема повече от 7 дни. Някои фармакологични източници показват, че можете да поглъщате 20 дни подред, други съобщават, че от 7-ия ден на приложение антихистамините могат сами да станат източник на алергии. Очевидно е оптимално следното: ако след 5-6 дни от приемането необходимостта от антиалергични лекарства не е изчезнала, лекарството трябва да се смени,
Пихме дифенхидрамин 5 дни, преминахме към супрастин и т.н. - за щастие има от какво да избирате.
6. Няма смисъл да се използва
антихистамини "за всеки случай" заедно с антибиотици. Ако Вашият лекар Ви предпише антибиотик и сте алергични към него, незабавно спрете да го приемате. Антихистаминово лекарство ще забави или отслаби проявите на алергии: по-късно ще забележим, че ще имаме време да получим повече антибиотици, тогава ще се лекуваме по-дълго.
7. Реакциите на ваксинациите по правило нямат нищо общо с алергиите. Така че няма нужда да се поставят профилактично на децата tavegils-suprastin.
8. И последно. Моля, дръжте антихистамините далеч от деца.
Исторически терминът "антихистамини" означава лекарства, които блокират Н1-хистаминовите рецептори, а лекарствата, които действат върху Н2-хистаминовите рецептори (циметидин, ранитидин, фамотидин и др.) се наричат Н2-хистаминови блокери. Първите се използват за лечение на алергични заболявания, вторите се използват като антисекреторни средства.
Хистаминът, този най-важен медиатор на различни физиологични и патологични процеси в организма, е химически синтезиран през 1907 г. Впоследствие той е изолиран от животински и човешки тъкани (Windaus A., Vogt W.). Още по-късно се определят неговите функции: стомашна секреция, невротрансмитерна функция в централната нервна система, алергични реакции, възпаление и др. Почти 20 години по-късно, през 1936 г., са създадени първите вещества с антихистаминова активност (Bovet D., Staub A. ). И още през 60-те години е доказана хетерогенността на хистаминовите рецептори в тялото и са идентифицирани три от техните подтипове: H1, H2 и H3, различаващи се по структура, локализация и физиологични ефекти, които възникват по време на тяхното активиране и блокада. Оттогава започва активен период на синтез и клинични тестове на различни антихистамини.
Многобройни изследвания показват, че хистаминът, действайки върху рецепторите на дихателната система, очите и кожата, причинява характерни симптоми на алергия, а антихистамините, които селективно блокират H1-рецепторите, могат да ги предотвратят и спрат.
Повечето от използваните антихистамини имат редица специфични фармакологични свойства, които ги характеризират като отделна група. Те включват следните ефекти: антипруритичен, деконгестантен, антиспастичен, антихолинергичен, антисеротонинов, седативен и локален анестетик, както и предотвратяване на предизвикан от хистамин бронхоспазъм. Някои от тях не се дължат на хистаминова блокада, а на структурни особености.
Антихистамините блокират действието на хистамина върху H1 рецепторите чрез механизма на конкурентно инхибиране и техният афинитет към тези рецептори е много по-нисък от този на хистамин. Следователно, тези лекарства не са в състояние да изместят хистамина, свързан с рецептора, те само блокират незаетите или освободени рецептори. Съответно H1-блокерите са най-ефективни за предотвратяване на незабавни алергични реакции, а в случай на развита реакция предотвратяват освобождаването на нови порции хистамин.
По химическа структура повечето от тях са мастноразтворими амини, които имат сходна структура. Ядрото (R1) е представено от ароматна и/или хетероциклична група и е свързано чрез азотна, кислородна или въглеродна (X) молекула към аминогрупата. Ядрото определя тежестта на антихистаминовата активност и някои от свойствата на веществото. Познавайки неговия състав, може да се предскаже силата на лекарството и неговите ефекти, като например способността да проникне през кръвно-мозъчната бариера.
Има няколко класификации на антихистамини, въпреки че нито една от тях не е общоприета. Според една от най-популярните класификации антихистамините се разделят на лекарства от първо и второ поколение според времето на създаване. Лекарствата от първо поколение се наричат още седативи (според доминиращия страничен ефект), за разлика от неседативните лекарства от второ поколение. Понастоящем е обичайно да се отделя третото поколение: то включва принципно нови лекарства - активни метаболити, които в допълнение към най-високата антихистаминова активност проявяват липса на седативен ефект и кардиотоксичен ефект, характерен за лекарствата от второ поколение (вж. маса).
Освен това, според химическата структура (в зависимост от Х-връзката), антихистамините се разделят на няколко групи (етаноламини, етилендиамини, алкиламини, производни на алфакарболин, хинуклидин, фенотиазин, пиперазин и пиперидин).
Антихистамини от първо поколение (успокоителни). Всички те са добре разтворими в мазнини и в допълнение към H1-хистамина блокират холинергичните, мускариновите и серотониновите рецептори. Като конкурентни блокери, те обратимо се свързват с Н1 рецепторите, което води до използването на доста високи дози. Най-характерни за тях са следните фармакологични свойства.
- Седативният ефект се определя от факта, че повечето антихистамини от първо поколение, лесно разтворими в липиди, проникват добре през кръвно-мозъчната бариера и се свързват с H1 рецепторите на мозъка. Може би техният седативен ефект се състои в блокиране на централните серотонинови и ацетилхолинови рецептори. Степента на проявление на седативния ефект от първото поколение варира при различните лекарства и при различните пациенти от умерена до тежка и се увеличава при комбиниране с алкохол и психотропни лекарства. Някои от тях се използват като сънотворни (доксиламин). Рядко, вместо седация, се появява психомоторна възбуда (по-често в средни терапевтични дози при деца и във високи токсични дози при възрастни). Поради седативния ефект, повечето лекарства не трябва да се използват по време на задачи, които изискват внимание. Всички лекарства от първо поколение потенцират действието на седативни и хипнотични лекарства, наркотични и ненаркотични аналгетици, инхибитори на моноаминооксидазата и алкохол.
- Анксиолитичният ефект, характерен за хидроксизин, може да се дължи на потискане на активността в определени области на подкоровата област на централната нервна система.
- Атропиноподобните реакции, свързани с антихолинергичните свойства на лекарствата, са най-характерни за етаноламините и етилендиамините. Проявява се със сухота в устата и назофаринкса, задържане на урина, запек, тахикардия и зрителни увреждания. Тези свойства осигуряват ефективността на обсъжданите лекарства при неалергичен ринит. В същото време те могат да увеличат обструкцията при бронхиална астма (поради увеличаване на вискозитета на храчките), да обострят глаукомата и да доведат до инфравезикална обструкция при аденом на простатата и др.
- Антиеметичният ефект и ефектът против люлеене също вероятно са свързани с централния антихолинергичен ефект на лекарствата. Някои антихистамини (дифенхидрамин, прометазин, циклизин, меклизин) намаляват стимулацията на вестибуларните рецептори и инхибират функцията на лабиринта и следователно могат да се използват при болест на движението.
- Редица H1-хистаминови блокери намаляват симптомите на паркинсонизъм, което се дължи на централното инхибиране на ефектите на ацетилхолина.
- Антитусивното действие е най-характерно за дифенхидрамин, то се осъществява чрез директно въздействие върху центъра на кашлицата в продълговатия мозък.
- Антисеротониновият ефект, който е характерен предимно за ципрохептадин, определя употребата му при мигрена.
- Алфа1-блокиращият ефект с периферна вазодилатация, особено наблюдаван при фенотиазинови антихистамини, може да доведе до преходно понижение на кръвното налягане при чувствителни индивиди.
- Локалното анестетично (подобно на кокаин) действие е характерно за повечето антихистамини (възниква поради намаляване на пропускливостта на мембраната за натриеви йони). Дифенхидраминът и прометазинът са по-силни локални анестетици от новокаина. Въпреки това, те имат системни хинидиноподобни ефекти, проявяващи се чрез удължаване на рефрактерната фаза и развитие на камерна тахикардия.
- Тахифилаксия: намаляване на антихистаминовата активност при продължителна употреба, което потвърждава необходимостта от редуване на лекарства на всеки 2-3 седмици.
- Трябва да се отбележи, че антихистамините от първо поколение се различават от второто поколение по кратката продължителност на експозиция с относително бързо начало на клиничния ефект. Много от тях се предлагат в парентерални форми. Всичко по-горе, както и ниската цена, определят широкото използване на антихистамини днес.
Освен това много от обсъдените качества позволиха на „старите“ антихистамини да заемат своята ниша в лечението на определени патологии (мигрена, нарушения на съня, екстрапирамидни разстройства, тревожност, болест на движението и др.), Които не са свързани с алергии. Много антихистамини от първо поколение са включени в комбинираните препарати, използвани при настинки, като успокоителни, сънотворни и други компоненти.
Най-често използваните са хлоропирамин, дифенхидрамин, клемастин, ципрохептадин, прометазин, фенкарол и хидроксизин.
хлоропирамин(Suprastin) е един от най-широко използваните седативни антихистамини. Има значителна антихистаминова активност, периферно антихолинергично и умерено спазмолитично действие. Ефективен в повечето случаи за лечение на сезонен и целогодишен алергичен риноконюнктивит, ангиоедем, уртикария, атопичен дерматит, екзема, сърбеж с различна етиология; в парентерална форма - за лечение на остри алергични състояния, изискващи спешна помощ. Осигурява широка гама от използваеми терапевтични дози. Не се натрупва в кръвния серум, така че не предизвиква предозиране при продължителна употреба. Suprastin се характеризира с бързо начало на ефекта и кратка продължителност (включително странични ефекти). В същото време хлоропираминът може да се комбинира с неседативни H1-блокери, за да се увеличи продължителността на антиалергичния ефект. Suprastin в момента е един от най-продаваните антихистамини в Русия. Това е обективно свързано с доказаната висока ефективност, контролируемостта на клиничния му ефект, наличието на различни лекарствени форми, включително инжекционни, и ниската цена.
Дифенхидрамин(дифенхидрамин) е един от първите синтезирани H1-блокери. Има доста висока антихистаминова активност и намалява тежестта на алергичните и псевдоалергичните реакции. Поради значителния антихолинергичен ефект, той има антитусивен, антиеметичен ефект и в същото време причинява сухота на лигавиците, задържане на урина. Поради липофилността, дифенхидраминът дава изразена седация и може да се използва като хипнотик. Има значителен локален анестетичен ефект, в резултат на което понякога се използва като алтернатива при непоносимост към новокаин и лидокаин. Дифенхидраминът се предлага в различни лекарствени форми, включително за парентерално приложение, което определя широкото му използване в спешната терапия. Въпреки това, значителен набор от странични ефекти, непредсказуемостта на последствията и ефектите върху централната нервна система изискват повишено внимание при прилагането му и, ако е възможно, използването на алтернативни средства.
клемастин(Tavegil) е високоефективно антихистаминово лекарство, подобно на действието на дифенхидрамин. Има висока антихолинергична активност, но в по-малка степен прониква през кръвно-мозъчната бариера, което е причина за ниската честота на наблюдаване на седативния ефект - до 10%. Съществува и в инжекционна форма, която може да се използва като допълнително средство за лечение на анафилактичен шок и ангиоедем, за профилактика и лечение на алергични и псевдоалергични реакции. Известна е обаче свръхчувствителност към клемастин и други антихистамини с подобна химична структура.
Диметенден(Fenistil) - е най-близо до антихистамините от второ поколение, различава се от лекарствата от първо поколение със значително по-ниска тежест на седативния и мускаринов ефект, висока антиалергична активност и продължителност на действие.
По този начин антихистамините от първо поколение, които засягат както Н1-, така и други рецептори (серотонин, централни и периферни холинергични рецептори, алфа-адренергични рецептори), имат различни ефекти, което определя тяхното използване при различни състояния. Но тежестта на страничните ефекти не ни позволява да ги считаме за лекарства на първи избор при лечението на алергични заболявания. Опитът, натрупан с тяхното използване, позволи разработването на еднопосочни лекарства - второ поколение антихистамини.
Второ поколение антихистамини (неседативни). За разлика от предишното поколение, те почти нямат седативни и антихолинергични ефекти, но се различават по селективното си действие върху H1 рецепторите. Въпреки това, за тях е отбелязан кардиотоксичен ефект в различна степен.
Следните свойства са най-често срещаните за тях.
- Висока специфичност и висок афинитет към H1 рецепторите без ефект върху холиновите и серотониновите рецептори.
- Бързо начало на клиничния ефект и продължителност на действие. Удължаване може да се постигне поради високото свързване с протеини, натрупване на лекарството и неговите метаболити в тялото и забавено елиминиране.
- Минимален седативен ефект при използване на лекарства в терапевтични дози. Това се обяснява със слабото преминаване на кръвно-мозъчната бариера поради особеностите на структурата на тези средства. Някои особено чувствителни индивиди могат да изпитат умерена сънливост.
- Липса на тахифилаксия при продължителна употреба.
- Способността да блокира калиевите канали на сърдечния мускул, което е свързано с удължаване на QT интервала и сърдечна аритмия. Рискът от този страничен ефект се увеличава, когато антихистамините се комбинират с противогъбични средства (кетоконазол и итраконазол), макролиди (еритромицин и кларитромицин), антидепресанти (флуоксетин, сертралин и пароксетин), сок от грейпфрут и при пациенти с тежка чернодробна дисфункция.
- Липсата на парентерални форми, обаче, някои от тях (азеластин, левокабастин, бамипин) се предлагат като локални форми.
По-долу са антихистамините от второ поколение с техните най-характерни свойства.
Лоратадин(Claritin) е едно от най-купуваните лекарства от второ поколение, което е съвсем разбираемо и логично. Антихистаминовата му активност е по-висока от тази на астемизол и терфенадин, поради по-голямата сила на свързване с периферните Н1 рецептори. Лекарството няма седативен ефект и не засилва ефекта на алкохола. В допълнение, лоратадин практически не взаимодейства с други лекарства и няма кардиотоксичен ефект.
Следните антихистамини са локални препарати и са предназначени за облекчаване на локални прояви на алергии.
Азеластин(Алергодил) е високоефективно средство за лечение на алергичен ринит и конюнктивит. Използван като спрей за нос и капки за очи, азеластинът практически няма системно действие.
цетиризин(Zyrtec) е силно селективен периферен H1 рецепторен антагонист. Той е активен метаболит на хидроксизин, който има много по-слабо изразен седативен ефект. Цетиризинът почти не се метаболизира в организма и скоростта на неговото отделяне зависи от функцията на бъбреците. Характерна за него е високата му способност за проникване през кожата и съответно ефективността му при кожни прояви на алергии. Цетиризинът нито в експеримента, нито в клиниката показва аритмогенен ефект върху сърцето.
заключения
Така че в арсенала на лекаря има достатъчно количество антихистамини с различни свойства. Трябва да се помни, че те осигуряват само симптоматично облекчение от алергии. Освен това, в зависимост от конкретната ситуация, можете да използвате както различни лекарства, така и техните разнообразни форми. Също така е важно лекарят да е наясно с безопасността на антихистамините.
Недостатъците на повечето антихистамини от 1-во поколение включват феномена на тахифилаксия (пристрастяване), изискващ смяна на лекарството на всеки 7-10 дни, въпреки че например диметинден (Fenistil) и клемастин (Tavegil) са показали, че са ефективни в продължение на 20 дни без развитие на тахифилаксия (Kirchhoff C.H. et al., 2003; Koers J. et al., 1999).
Продължителността на действие е от 4-6 часа за дифенхидрамин, 6-8 часа за диметинден, до 12 (и в някои случаи 24) часа за клемастин, така че лекарствата се предписват 2-3 пъти на ден.
Въпреки горните недостатъци, антихистамините от 1-во поколение заемат силна позиция в алергологичната практика, особено в педиатрията и гериатрията (Luss L.V., 2009). Наличието на инжекционни форми на тези лекарства ги прави незаменими при остри и спешни състояния. Допълнителният антихолинергичен ефект на хлоропирамин значително намалява сърбежа и кожните обриви при атопичен дерматит при деца; намалява обема на назалната секреция и облекчава кихането при ARVI. Терапевтичният ефект на антихистамините от 1-во поколение при кихане и кашляне може да се дължи до голяма степен на блокадата на H1- и мускариновите рецептори. Ципрохептадин и клемастин, заедно с антихистаминово действие, имат изразена антисеротонинова активност. Dimentiden (Fenistil) допълнително инхибира действието на други алергични медиатори, по-специално кинини. Освен това е установено, че цената на антихистамините от 1-во поколение е по-ниска от тази на антихистамините от 2-ро поколение.
Показана е ефективността на пероралните антихистамини от 1-во поколение, не се препоръчва употребата им в комбинация с перорални деконгестанти при деца.
Следователно предимствата на антихистамините от 1-во поколение са: дълъг опит (над 70 години) на употреба, добро проучване, възможност за дозирана употреба при кърмачета (за диметинден), незаменимост при остри алергични реакции към храна, лекарства, ухапвания от насекоми, по време на премедикация , в хирургическата практика.
Характеристиките на антихистамините от 2-ро поколение са висок афинитет (афинитет) към H1 рецепторите, продължителност на действие (до 24 часа), ниска пропускливост през кръвно-мозъчната бариера в терапевтични дози, липса на инактивиране на лекарството от храната, липса на тахифилаксия. На практика тези лекарства не се метаболизират в организма. Те не предизвикват развитие на седативен ефект, но някои пациенти могат да изпитат сънливост, когато ги използват.
Ползите от антихистамините от второ поколение са следните:
- Поради тяхната липофобност и лошото проникване през кръвно-мозъчната бариера, лекарствата от 2-ро поколение практически нямат седативен ефект, въпреки че може да се наблюдава при някои пациенти.
- Продължителността на действие е до 24 часа, така че повечето от тези лекарства се предписват веднъж дневно.
- Липса на пристрастяване, което прави възможно предписването за дълго време (от 3 до 12 месеца).
- След спиране на лекарството терапевтичният ефект може да продължи една седмица.
Антихистамините от 2-ро поколение се характеризират с антиалергични и противовъзпалителни ефекти. Описани са някои противоалергични ефекти, но клиничното им значение остава неясно.
Дългосрочната (години) терапия с перорални антихистамини, както първо, така и второ поколение, е безопасна. Някои, но не всички, лекарства от тази група се метаболизират в черния дроб от системата на цитохром Р450 и могат да взаимодействат с други лекарства. Безопасността и ефикасността на пероралните антихистамини при деца е установена. Те могат да се предписват дори на малки деца.
По този начин, разполагайки с такава широка гама от антихистамини, лекарят има възможност да избере лекарство в зависимост от възрастта на пациента, специфичната клинична ситуация и диагнозата. Антихистамините от 1-во и 2-ро поколение остават неразделна част от комплексното лечение на алергични заболявания при възрастни и деца.
Литература
- Гушчин И.С.Антихистамини. Наръчник за лекари. М.: Aventis Pharma, 2000, 55 с.
- Коровина Н. А., Чебуркин А. В., Захарова И. Н., Заплатников А. Л., Репина Е. А.Антихистамини в практиката на педиатър. Наръчник за лекари. М., 2001, 48 с.
- Лус Л.В.Изборът на антихистамини при лечението на алергични и псевдоалергични реакции // Ros. алергологичен журнал. 2009, № 1, стр. 1-7.
- ARIA // Алергия. 2008. Т. 63 (Доп. 86). С. 88-160
- Гилард М., Кристоф Б., Уелс Б., Чатърлиан П., Пек М., Масингам Р.Ефективност срещу селективност на Н1 антагонистите от второ поколение // Годишна среща на Европейското изследователско дружество за хизамин, 2002 г., 22 май, Егер, Унгария.
О. Б. Полосянц, Кандидат на медицинските науки
Градска клинична болница № 50,Москва
Catad_tema Алергични заболявания
Антихистамини: митове и реалност
„ЕФЕКТИВНА ФАРМАКОТЕРАПИЯ”; № 5; 2014 г.; стр. 50-56.
Т.Г. Федоскова
SSC Институт по имунология, FMBA на Русия, Москва
Основните лекарства, които повлияват симптомите на възпаление и контролират хода на заболявания от алергичен и неалергичен произход, включват антихистамини.
Статията анализира спорните моменти относно опита от използването на съвременни антихистамини, както и някои от основните им характеристики. Това ще позволи диференциран подход към избора на оптимално лекарство в комплексната терапия на различни заболявания.
Ключови думи:антихистамини, алергични заболявания, цетиризин, цетрин
АНТИХИСТАМИНИ: МИТОВЕ И РЕАЛНОСТ
Т.Г. Федоскова
Държавен научен център Институт по имунология, Федерална медико-биологична агенция, Москва
Антихистамините принадлежат към основните лекарства, които повлияват симптомите на възпаление и контролират протичането както на алергични, така и на неалергични заболявания. В тази статия се анализират спорни въпроси относно опита от използването на съвременни антихистамини, както и някои от техните характеристики. Това може да позволи да се направи различен избор за прилагане на подходящи лекарства за комбинирана терапия на различни заболявания.
ключови думи:антихистамини, алергични заболявания, цетиризин, цетрин
Антихистамини тип 1 (H1-AHP) или антагонисти на хистаминови рецептори тип 1 се използват широко и успешно в клиничната практика повече от 70 години. Използват се като част от симптоматична и основна терапия на алергични и псевдоалергични реакции, комплексно лечение на остри и хронични инфекциозни заболявания от различен произход, като премедикация по време на инвазивни и рентгеноконтрастни изследвания, хирургични интервенции, за предотвратяване на странични ефекти от ваксинация, и т.н. С други думи, H 1 -AHP е препоръчително да се използва при състояния, причинени от освобождаването на активни медиатори на възпаление със специфичен и неспецифичен характер, основният от които е хистамин.
Хистаминът има широк спектър на биологична активност, реализиран чрез активиране на специфични рецептори на клетъчната повърхност. Основното депо на хистамин в тъканите са мастоцитите, в кръвта - базофилите. Той също присъства в тромбоцитите, стомашната лигавица, ендотелните клетки и мозъчните неврони. Хистаминът има изразен хипотензивен ефект и е важен биохимичен медиатор при всички клинични симптоми на възпаление от различен произход. Ето защо антагонистите на този медиатор остават най-популярните фармакологични средства.
През 1966 г. е доказана хетерогенността на хистаминовите рецептори. Понастоящем са известни 4 типа хистаминови рецептори - Н1, Н2, Н3, Н4, принадлежащи към суперсемейството рецептори, свързани с G-протеини (G-protein-coupled receptors -GPCRs). Стимулирането на Н1 рецепторите води до освобождаване на хистамин и реализиране на симптоми на възпаление, предимно от алергичен произход. Активирането на Н2 рецепторите повишава секрецията на стомашен сок и неговата киселинност. Н3 рецепторите присъстват предимно в органите на централната нервна система (ЦНС). Те изпълняват функцията на хистамин-чувствителни пресинаптични рецептори в мозъка, регулират синтеза на хистамин от пресинаптичните нервни окончания. Наскоро беше идентифициран нов клас хистаминови рецептори, експресирани предимно върху моноцити и гранулоцити, Н4. Тези рецептори присъстват в костния мозък, тимуса, далака, белите дробове, черния дроб и червата. Механизмът на действие на H 1 -AHP се основава на обратимо конкурентно инхибиране на хистамин Н 1 рецептори: те предотвратяват или минимизират възпалителните реакции, предотвратявайки развитието на хистамин-индуцирани ефекти и тяхната ефективност се дължи на способността за конкурентно инхибиране на ефекта на хистамин върху локусите на специфични Н1 рецепторни зони в ефекторни тъканни структури.
В момента в Русия са регистрирани над 150 вида антихистамини. Това са не само H 1 -AGP, но и лекарства, които повишават способността на кръвния серум да свързва хистамин, както и лекарства, които инхибират освобождаването на хистамин от мастоцитите. Поради разнообразието от антихистамини е доста трудно да се направи избор между тях за тяхната най-ефективна и рационална употреба в конкретни клинични случаи. В това отношение има спорни точки и често се раждат митове за употребата на H 1 -AHP, които се използват широко в клиничната практика. В местната литература има много произведения по тази тема, но няма консенсус относно клиничната употреба на тези лекарства (PM).
Митът за три поколения антихистамини
Мнозина грешат, като смятат, че има три поколения антихистамини. Някои фармацевтични компании представят нови лекарства, появили се на фармацевтичния пазар като AGP от трето поколение. Бяха направени опити да се класифицират метаболитите и стереоизомерите на съвременните AGPs до трето поколение. Понастоящем тези лекарства се считат за антихистамини от второ поколение, тъй като няма съществена разлика между тях и предишните лекарства от второ поколение. Съгласно Консенсуса за антихистамините беше решено да се запази името „трето поколение“, за да се обозначат бъдещи синтезирани антихистамини, които вероятно ще се различават от известните съединения по редица ключови характеристики.
Има много разлики между първо и второ поколение AGP. Това е преди всичко наличието или липсата на седативен ефект. Седативен ефект при приемане на антихистамини от първо поколение се отбелязва субективно от 40-80% от пациентите. Неговото отсъствие при отделни пациенти не изключва обективния отрицателен ефект на тези лекарства върху когнитивните функции, от които пациентите може да не се оплакват (способност за шофиране, учене и др.). Дисфункция на централната нервна система се наблюдава дори при употребата на минимални дози от тези лекарства. Ефектът на антихистамините от първо поколение върху централната нервна система е същият като при употребата на алкохол и седативи (бензодиазепини и др.).
Лекарствата от второ поколение практически не проникват през кръвно-мозъчната бариера, така че не намаляват умствената и физическата активност на пациентите. В допълнение, антихистамините от първо и второ поколение се различават по наличието или отсъствието на странични ефекти, свързани със стимулирането на други видове рецептори, продължителността на действие и развитието на пристрастяване.
Първите AGPs - фенбензамин (Antergan), пириламин малеат (Neo-Antergan) започват да се използват още през 1942 г. Впоследствие се появиха нови антихистамини за употреба в клиничната практика. До 1970 г Синтезирани са десетки съединения, принадлежащи към тази група лекарства.
От една страна, е натрупан голям клиничен опит в употребата на антихистамини от първо поколение, от друга страна, тези лекарства не са изследвани в клинични изпитвания, които отговарят на съвременните изисквания на медицината, основана на доказателства.
Сравнителните характеристики на AGP от първо и второ поколение са представени в таблица. един .
Маса 1.
Сравнителна характеристика на AGP от първо и второ поколение
| Имоти | Първо поколение | Второ поколение |
| Седация и ефекти върху познавателните способности | Да (в минимални дози) | Не (в терапевтични дози) |
| Селективност към H1 рецепторите | Не | да |
| Фармакокинетични изследвания | Малцина | Много |
| Фармакодинамични изследвания | Малцина | Много |
| Научни изследвания на различни дози | Не | да |
| Проучвания при новородени, деца, пациенти в старческа възраст | Не | да |
| Приложение при бременни жени | FDA Категория B (дифенхидрамин, хлорфенирамин), Категория C (хидроксизин, кетотифен) | FDA Категория B (лоратадин, цетиризин, левоцетиризин), Категория C (деслоратадин, азеластин, фексофенадин, олопатадин) |
Забележка. FDA (US Food and Drug Administration) - Администрация по храните и лекарствата (САЩ). Категория B - не е открит тератогенен ефект на лекарството. Категория C - проучвания не са провеждани.
От 1977 г. насам фармацевтичният пазар се попълва с нови H 1 -AHP, които имат ясни предимства пред лекарствата от първо поколение и отговарят на съвременните изисквания за AGP, посочени в консенсусните документи на EAACI (Европейската академия по алергология и клинична имунология).
Митът за ползите от седативния ефект на антихистамините от първо поколение
Дори по отношение на някои от страничните ефекти на антихистамините от първо поколение има погрешни схващания. Седативният ефект на H1-HPA от първо поколение е свързан с мита, че тяхното използване е за предпочитане при лечението на пациенти със съпътстваща безсъние и ако този ефект е нежелан, той може да бъде изравнен чрез използване на лекарството през нощта. В същото време трябва да се помни, че антихистамините от първо поколение инхибират фазата на REM съня, поради което се нарушава физиологичният процес на сън и няма пълна обработка на информацията в съня. При употребата им са възможни нарушения на дишането и сърдечния ритъм, което повишава риска от развитие на сънна апнея. В допълнение, в някои случаи употребата на високи дози от тези лекарства допринася за развитието на парадоксално възбуждане, което също влияе отрицателно върху качеството на съня. Необходимо е да се вземе предвид разликата в продължителността на запазване на антиалергичния ефект (1,5-6 часа) и седативния ефект (24 часа), както и факта, че продължителната седация е придружена от нарушени когнитивни функции.
Наличието на изразени седативни свойства развенчава мита за целесъобразността на използването на H1-HPA от първо поколение при пациенти в напреднала възраст, които използват тези лекарства, ръководени от преобладаващите стереотипи на обичайното самолечение, както и препоръките на лекари, които не са достатъчно информирани за фармакологичните свойства на лекарствата и противопоказанията за тяхното назначаване. Поради липсата на селективност на ефектите върху алфа-адренергичните рецептори, мускариновите, серотониновите, брадикининовите и други рецептори, противопоказание за назначаването на тези лекарства е наличието на заболявания, които са доста чести сред пациентите в напреднала възраст - глаукома, доброкачествена хиперплазия на простатата. , бронхиална астма, хронична обструктивна белодробна болест и др.
Митът за липсата на място в клиничната практика за антихистамини от първо поколение
Въпреки факта, че H1-AHP от първо поколение (повечето от тях разработени в средата на миналия век) са в състояние да причинят известни странични ефекти, те все още се използват широко в клиничната практика днес. Следователно митът, че с появата на новото поколение AHD не е останало място за предишното поколение AHD, е невалиден. H 1 -AGP от първо поколение има едно безспорно предимство - наличието на инжекционни форми, които са незаменими при оказване на спешна помощ, премедикация преди определени видове диагностични изследвания, хирургични интервенции и др. В допълнение, някои лекарства имат антиеметичен ефект, намаляват състоянието на повишена тревожност и са ефективни при болест на движението. Допълнителен антихолинергичен ефект на редица лекарства от тази група се проявява в значително намаляване на сърбежа и кожни обриви със сърбящи дерматози, остри алергични и токсични реакции към храна, лекарства, ухапвания от насекоми и ужилвания. Въпреки това е необходимо тези лекарства да се предписват при стриктно отчитане на показанията, противопоказанията, тежестта на клиничните симптоми, възрастта, терапевтичните дози и страничните ефекти. Наличието на изразени странични ефекти и несъвършенството на H1-AGP от първо поколение допринесоха за разработването на нови антихистаминови лекарства от второ поколение. Основните насоки за подобряване на лекарствата са повишаване на селективността и специфичността, премахване на седацията и толерантността към лекарството (тахифилаксия).
Съвременните H 1 -AGP от второ поколение имат способността селективно да засягат H 1 рецепторите, не ги блокират, но като антагонисти ги прехвърлят в „неактивно“ състояние, без да нарушават техните физиологични свойства, имат изразено антиалергично действие ефект, бърз клиничен ефект, действат дълго (24 часа), не предизвикват тахифилаксия. Тези лекарства практически не проникват през кръвно-мозъчната бариера, следователно не предизвикват седативен ефект, когнитивно увреждане.
Съвременните H 1 -AGP от второ поколение имат значителен антиалергичен ефект - те стабилизират мембраната на мастоцитите, потискат освобождаването на интерлевкин-8, индуцирано от еозинофили, гранулоцитно-макрофагов колониестимулиращ фактор (Granulocyte Macrophage Colony-Stimulating Factor GM-CSF) и разтворима междуклетъчна адхезионна молекула 1 (Soluble Intercellular Adhesion Molecule-1, sICAM-1) от епителни клетки, което допринася за по-голяма ефективност в сравнение с първото поколение H1-AHP в основната терапия на алергични заболявания, в генезис, от които медиаторите на късната фаза на алергичното възпаление играят значителна роля.
В допълнение, важна характеристика на H1-AHP от второ поколение е способността им да осигурят допълнителен противовъзпалителен ефект чрез инхибиране на хемотаксиса на еозинофилите и неутрофилните гранулоцити, намаляване на експресията на адхезионни молекули (ICAM-1) върху ендотелните клетки, инхибиране на IgE-зависима тромбоцитна активация и освобождаване на цитотоксични медиатори. Много лекари не обръщат необходимото внимание на това, но изброените свойства позволяват използването на такива лекарства за възпаление не само от алергичен характер, но и от инфекциозен произход.
Митът за същата безопасност на всички AHD от второ поколение
Има мит сред лекарите, че всички H1-HPA от второ поколение са сходни по своята безопасност. Въпреки това, в тази група лекарства има разлики, свързани с особеностите на техния метаболизъм. Те могат да зависят от вариабилността в експресията на ензима CYP3A4 на чернодробната цитохром P 450 система. Такава вариабилност може да се дължи на генетични фактори, заболявания на хепатобилиарната система, едновременен прием на редица лекарства (макролидни антибиотици, някои антимикотични, антивирусни лекарства, антидепресанти и др.), продукти (грейпфрут) или алкохол, които имат инхибиторен ефект върху оксигеназната активност на цитохромната система CYP3A4 P450.
Сред H1-AGP от второ поколение има:
Ориз. един.Характеристики на метаболизма на H 1 -AGP от второ поколение
Предимствата на активните метаболити, чийто прием не е придружен от допълнително натоварване на черния дроб, са очевидни: скоростта и предвидимостта на развитието на ефекта, възможността за съвместно приложение с различни лекарства и храни, които се метаболизират с участие на цитохром Р450.
Митът за по-високата ефективност на всеки нов AGP
Митът, че новите H1-AGP агенти, появили се през последните години, очевидно са по-ефективни от предишните, също не е потвърден. Работите на чуждестранни автори показват, че H1-AHP от второ поколение, например цетиризин, имат по-изразена антихистаминова активност от лекарствата от второ поколение, появили се много по-късно (фиг. 2).
Ориз. 2.Сравнителна антихистаминова активност на цетиризин и деслоратадин върху ефекта върху кожната реакция, причинена от приложението на хистамин в рамките на 24 часа 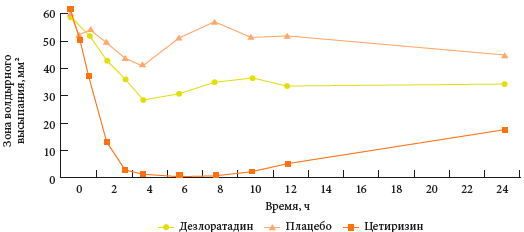
Трябва да се отбележи, че сред H 1 -AGP от второ поколение изследователите отделят специално място на цетиризин. Разработен през 1987 г., той е първият оригинален високоселективен H1 рецепторен антагонист, базиран на фармакологично активния метаболит на известния преди това антихистамин от първо поколение, хидроксизин. Досега цетиризин остава един вид стандарт за антихистамин и антиалергично действие, използван за сравнение при разработването на най-новите антихистаминови и антиалергични лекарства. Има мнение, че цетиризин е едно от най-ефективните антихистаминови лекарства H 1, използва се по-често в клинични проучвания, лекарството е за предпочитане при пациенти, които реагират слабо на терапия с други антихистамини.
Високата антихистаминова активност на цетиризин се дължи на степента на неговия афинитет към Н1 рецепторите, който е по-висок от този на лоратадин. Трябва също да се отбележи значителната специфичност на лекарството, тъй като дори при високи концентрации той няма блокиращ ефект върху серотонина (5-HT 2), допамина (D 2), М-холинергичните рецептори и алфа-1-адренергичните рецептори .
Цетиризинът отговаря на всички изисквания за съвременни антихистамини от второ поколение и има редица характеристики. Сред всички известни антихистамини активният метаболит цетиризин има най-малък обем на разпределение (0,56 l/kg) и осигурява пълно задействане на H1 рецепторите и най-висок антихистаминов ефект. Лекарството се характеризира с висока способност да прониква през кожата. 24 часа след приема на еднократна доза, концентрацията на цетиризин в кожата е равна или надвишава концентрацията на съдържанието му в кръвта. В същото време, след курс на лечение, терапевтичният ефект продължава до 3 дни. Изразената антихистаминова активност на цетиризин го отличава благоприятно сред съвременните антихистамини (фиг. 3).
Ориз. 3.Ефикасност на единична доза от второ поколение H 1 -AHP при потискане на индуцираното от хистамин подуване за 24 часа при здрави мъже 
Митът за високата цена на всички съвременни AGP
Всяко хронично заболяване не се поддава веднага дори на адекватна терапия. Както е известно, недостатъчният контрол върху симптомите на всяко хронично възпаление води не само до влошаване на благосъстоянието на пациента, но и до увеличаване на общата цена на лечението поради увеличаване на необходимостта от лекарствена терапия. Избраното лекарство трябва да има най-ефективния терапевтичен ефект и да бъде достъпно. Лекарите, които остават ангажирани с предписването на H1-AHP от първо поколение, обясняват своя избор, като се позовават на още един мит, че всички антихистамини от второ поколение са много по-скъпи от лекарствата от първо поколение. Въпреки това, в допълнение към оригиналните лекарства на фармацевтичния пазар, има генерични лекарства, чиято цена е по-ниска. Например, в момента са регистрирани 13 генерични лекарства от цетиризин в допълнение към оригиналния (Zyrtec). Резултатите от фармакоикономическия анализ, представени в табл. 2, свидетелстват за икономическата осъществимост на използването на Cetrin, модерно второ поколение AGP.
Таблица 2.
Резултати от сравнителните фармакоикономически характеристики на H1-AGP от първо и второ поколение
| Лекарство | Suprastin 25 mg № 20 | Диазолин 100 mg №10 | Тавегил 1 мг № 20 | Зиртек 10 mg №7 | Цетрин 10 mg № 20 |
| Средна пазарна стойност на 1 оп | 120 търкайте. | 50 търкайте. | 180 търкайте. | 225 търкайте. | 160 търкайте. |
| Множество прием | 3 r/ден | 2 r / ден | 2 r / ден | 1 r / ден | 1 r / ден |
| Цената на 1 ден терапия | 18 търкайте. | 10 търкайте. | 18 търкайте. | 32 търкайте. | 8 търкайте. |
| Цената на 10 дни терапия | 180 търкайте. | 100 търкайте. | 180 търкайте. | 320 търкайте. | 80 търкайте. |
Митът, че всички генерици са еднакво ефективни
Въпросът за взаимозаменяемостта на генеричните лекарства е от значение при избора на оптималното съвременно антихистаминово лекарство. Поради разнообразието от генерични лекарства на фармакологичния пазар, възникна мит, че всички генерични лекарства действат приблизително еднакво, така че можете да изберете всеки, като се фокусирате предимно върху цената.
Междувременно генеричните лекарства се различават един от друг, а не само фармакоикономически характеристики. Стабилността на терапевтичния ефект и терапевтичната активност на възпроизвежданото лекарство се определят от характеристиките на технологията, опаковката, качеството на активните вещества и помощните вещества. Качеството на активните вещества на лекарствата от различни производители може да варира значително. Всяка промяна в състава на ексципиентите може да допринесе за намаляване на бионаличността и появата на странични ефекти, включително хиперергични реакции от различен характер (токсични и др.). Генеричното лекарство трябва да бъде безопасно за употреба и еквивалентно на оригиналното лекарство. Два лекарствени продукта се считат за биоеквивалентни, ако са фармацевтично еквивалентни, имат еднаква бионаличност и, когато се прилагат в една и съща доза, са сходни, осигурявайки адекватна ефикасност и безопасност. Според препоръките на Световната здравна организация биоеквивалентността на генерика трябва да се определя спрямо официално регистрираното оригинално лекарство. Изследването на биоеквивалентността е един от етапите в изследването на терапевтичната еквивалентност. FDA (Food and Drug Administration - Food and Drug Administration (USA)) ежегодно публикува и издава "Оранжевата книга" със списък на лекарствата, които се считат за терапевтично еквивалентни на оригинала. По този начин всеки лекар може да направи оптималния избор на безопасно антихистаминово лекарство, като вземе предвид всички възможни характеристики на тези лекарства.
Един от високоефективните генерични лекарства на цетиризин е Цетрин. Лекарството действа бързо, за дълго време, има добър профил на безопасност. Cetrin практически не се метаболизира в организма, максималната серумна концентрация се достига един час след поглъщане, при продължителна употреба не се натрупва в тялото. Cetrin се предлага в таблетки от 10 mg, предназначени за възрастни и деца от 6 години. Цетрин е напълно биоеквивалентен на оригиналното лекарство (фиг. 4).
Ориз. четири.Средната динамика на концентрацията на цетиризин след приемане на сравняваните лекарства 
Цетрин се използва успешно като част от основната терапия на пациенти с алергичен ринит със сенсибилизация към поленови и битови алергени, алергичен ринит, свързан с атопична бронхиална астма, алергичен конюнктивит, уртикария, включително хронична идиопатична уртикария, сърбящи алергични дерматози, ангиоедем, както и като симптоматично лечение на остри вирусни инфекции при пациенти с атопия. При сравняване на показателите за ефективност на генеричните лекарства на цетиризин при пациенти с хронична уртикария, най-добрите резултати са отбелязани при употребата на Cetrin (фиг. 5).
Ориз. 5.Сравнителна оценка на клиничната ефикасност на цетиризинови препарати при пациенти с хронична уртикария 
Вътрешният и чуждестранният опит в употребата на Cetrin показва неговата висока терапевтична ефикасност в клинични ситуации, когато е показано използването на антихистамини от второ поколение H 1.
По този начин, когато избирате оптималното H1-антихистаминово лекарство от всички лекарства на фармацевтичния пазар, не трябва да се основавате на митове, а на критерии за подбор, които включват поддържане на разумен баланс между ефикасност, безопасност и наличност, наличието на убедителни доказателства база и висококачествена продукция..
БИБЛИОГРАФИЯ:
1. Лус Л.В. Изборът на антихистамини при лечението на алергични и псевдоалергични реакции // Руски алергологичен журнал. 2009. № 1. С. 78-84.
2. Гушчин И.С. Потенциал на антиалергична активност и клинична ефикасност на Н1-антагонисти // Алергология. 2003. № 1. C. 78-84.
3. Takeshita K., Sakai K., Bacon K.B., Gantner F. Критичната роля на хистаминовия H4 рецептор в производството на левкотриен B4 и зависимо от мастните клетки набиране на неутрофили, индуцирано от zymosan in vivo // J. Pharmacol. Exp. Там. 2003 том. 307. № 3. С. 1072-1078.
4. Гушчин И.С. Разнообразие от антиалергично действие на цетиризин // Руско алергологично списание. 2006. № 4. С. 33.
5. Емелянов А.В., Кочергин Н.Г., Горячкина Л.А. Към 100-годишнината от откриването на хистамина. История и съвременни подходи към клиничната употреба на антихистамини // Клинична дерматология и венерология. 2010. № 4. С. 62-70.
6. Татаурщикова Н.С. Съвременни аспекти на употребата на антихистамини в практиката на общопрактикуващия лекар // Farmateka. 2011. № 11. С. 46-50.
7. Федоскова Т.Г. Използването на цетиризин (Cetrin) при лечение на пациенти с целогодишен алергичен ринит // Руски алергологичен журнал. 2006. № 5. C. 37-41.
8. Холгейт С.Т., Каноника Г.В., Симонс Ф.Е. et al. Консенсусна група за антихистамини от ново поколение (CONGA): текущо състояние и препоръки // Clin. Exp. Алергия. 2003 том. 33. № 9. С. 1305-1324.
9. Grundmann S.A., Stander S., Luger T.A., Beissert S. Комбинирано лечение с антихистамин за слънчева уртикария // Br. J. Dermatol. 2008 том. 158. № 6. С. 1384-1386.
10. Brik A., Tashkin D.P., Gong H. Jr. et al. Ефект на цетиризин, нов хистамин H1 антагонист, върху динамиката на дихателните пътища и реакцията към инхалиран хистамин при лека астма // J. Allergy. Clin. Immunol. 1987 том. 80. № 1. С. 51-56.
11. Van De Venne H., Hulhoven R., Arendt C. Cetirizine при многогодишна атопична астма // Eur. респ. J. 1991. Доп. 14. С. 525.
12. Отворено рандомизирано кръстосано проучване на сравнителна фармакокинетика и биоеквивалентност на Cetrin таблетки 0,01 (Dr. Reddy's Laboratories LTD, Индия) и Zyrtec таблетки 0,01 (UCB Pharmaceutical Sector, Германия).
13. Федоскова Т.Г. Характеристики на лечението на остри респираторни вирусни инфекции при пациенти с целогодишен алергичен ринит // Руски алергологичен журнал. 2010. № 5. С. 100-105.
14. Лекарства в Русия, Наръчник на Видал. М .: AstraPharmService, 2006.
15. Некрасова Е.Е., Пономарева А.В., Федоскова Т.Г. Рационална фармакотерапия на хронична уртикария // Руско алергологично списание. 2013. № 6. С. 69-74.
16. Федоскова Т.Г. Използването на цетиризин при лечение на пациенти с целогодишен алергичен ринит, свързан с атопична бронхиална астма // Руски алергологичен журнал. 2007. № 6. C. 32-35.
17. Елисютина О.Г., Феденко Е.С. Опит с употребата на цетиризин при атопичен дерматит // Руски алергологичен журнал. 2007. № 5. С. 59-63.
